متى يصبح تآكل فقرات الرقبة مؤلمًا؟ دليل شامل من الأستاذ الدكتور محمد هطيف
الخلاصة الطبية السريعة: تآكل فقرات الرقبة هو حالة شائعة قد لا تسبب الألم دائمًا. عندما يصبح مؤلمًا، قد يظهر على شكل آلام حادة أو خدر وضعف. يعتمد العلاج على شدة الأعراض وقد يشمل العلاج الطبيعي أو الأدوية أو التدخل الجراحي تحت إشراف الأستاذ الدكتور محمد هطيف.
مقدمة: فهم تآكل فقرات الرقبة والألم المصاحب له
تُعد فقرات الرقبة (الفقرات العنقية) جزءًا حيويًا من العمود الفقري، فهي تدعم الرأس وتسمح بحركة واسعة النطاق. ومع مرور الوقت، تخضع هذه الفقرات لعمليات طبيعية من التآكل والشيخوخة، والتي تُعرف باسم تآكل فقرات الرقبة . في كثير من الأحيان، لا تسبب هذه التغيرات أي أعراض ملحوظة طوال حياة الشخص. ومع ذلك، بالنسبة لبعض الأفراد، يمكن أن يتحول هذا التآكل الصامت إلى مصدر للألم الشديد والإعاقة، مما يؤثر بشكل كبير على جودة الحياة.
لماذا يعاني بعض الأشخاص من ألم شديد بسبب تآكل فقرات الرقبة بينما لا يشعر به آخرون، حتى مع وجود درجة مماثلة من التآكل؟ هذا هو أحد أكبر الألغاز التي تحيط بهذه الحالة. يمكن أن تتراوح الأعراض من ألم خفيف ومستمر إلى آلام حادة تشبه الصدمة تنتشر من الرقبة إلى الذراع، أو تنميل ووخز وضعف يمنع الاستخدام الطبيعي لليد. قد يلاحظ البعض أيضًا إحساسًا بالاحتكاك أو الطحن عند تحريك الرقبة، وقيودًا متزايدة في نطاق حركتهم.
في هذا الدليل الشامل، سنتعمق في فهم تآكل فقرات الرقبة، ونستكشف آليات الألم المحتملة، ونوضح متى وكيف يمكن أن يصبح هذا التآكل مؤلمًا. سنسلط الضوء على أهمية التشخيص الدقيق والخيارات العلاجية المتاحة، وذلك تحت إشراف الأستاذ الدكتور محمد هطيف، الذي يُعد المرجع الأول في جراحة العظام والعمود الفقري في صنعاء واليمن. يلتزم الأستاذ الدكتور هطيف بتقديم رعاية صحية متكاملة ومتقدمة لمرضاه، مستفيدًا من خبرته الواسعة وأحدث التقنيات الطبية لضمان أفضل النتائج الممكنة.

التشريح: فهم بنية الفقرات العنقية
لفهم تآكل فقرات الرقبة وآلياته، من الضروري أولاً استيعاب البنية المعقدة لهذه المنطقة الحيوية من الجسم. يتكون العمود الفقري العنقي (الرقبة) من سبع فقرات (C1-C7)، وهي الأصغر والأكثر مرونة بين فقرات العمود الفقري. تسمح هذه البنية بدعم الرأس الثقيل وتوفير نطاق واسع من الحركة.
المكونات الرئيسية للفقرات العنقية
- الفقرات (Vertebrae): هي العظام التي تشكل العمود الفقري. تحتوي كل فقرة على جسم فقري أمامي قوي وقوس فقري خلفي يحمي الحبل الشوكي.
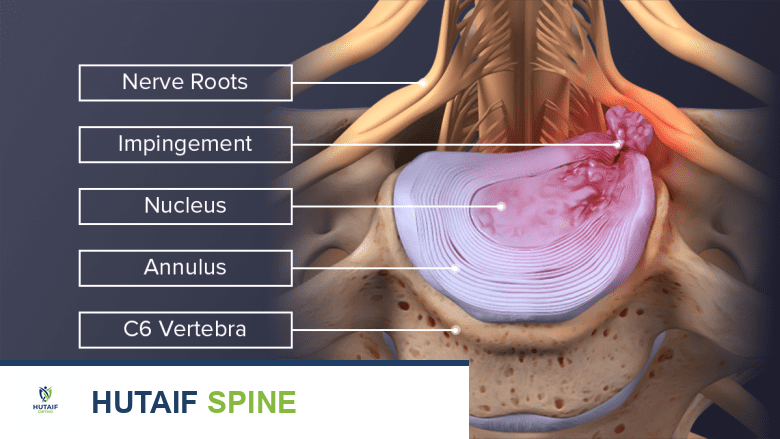
- الأقراص الفقرية (Intervertebral Discs): تقع بين كل فقرتين متجاورتين وتعمل كممتص للصدمات ووسائد مرنة. يتكون القرص من طبقة خارجية صلبة ليفية تسمى "الحلقة الليفية" (Annulus Fibrosus) ومركز داخلي هلامي يسمى "النواة اللبية" (Nucleus Pulposus).
- المفاصل الوجيهية (Facet Joints): هي مفاصل صغيرة تقع في الجزء الخلفي من كل فقرة، وتسمح بحركة الانثناء والتمدد والدوران. تغطي أسطحها طبقة ناعمة من الغضروف لتسهيل الحركة وتقليل الاحتكاك.
- الحبل الشوكي والأعصاب الشوكية (Spinal Cord and Spinal Nerves): يمر الحبل الشوكي عبر القناة الفقرية، وتتفرع منه الأعصاب الشوكية التي تخرج عبر فتحات تسمى "الثقوب العصبية" (Foramina) لتغذي الذراعين واليدين وأجزاء أخرى من الجسم.
- الأربطة والعضلات (Ligaments and Muscles): تدعم شبكة معقدة من الأربطة والعضلات العمود الفقري العنقي، مما يوفر الاستقرار ويسمح بالحركة.
يمكنك مشاهدة فيديو تشريح العمود الفقري العنقي لفهم أعمق.
الأسباب وعوامل الخطر لتآكل فقرات الرقبة
بينما يُعد التقدم في العمر هو السبب الرئيسي والأكثر شيوعًا لتآكل فقرات الرقبة، هناك عدة عوامل أخرى يمكن أن تزيد من خطر تطور هذه الحالة أو تسريعها. فهم هذه الأسباب والعوامل يساعد في الوقاية وإدارة الحالة بشكل أفضل.
التقدم في العمر
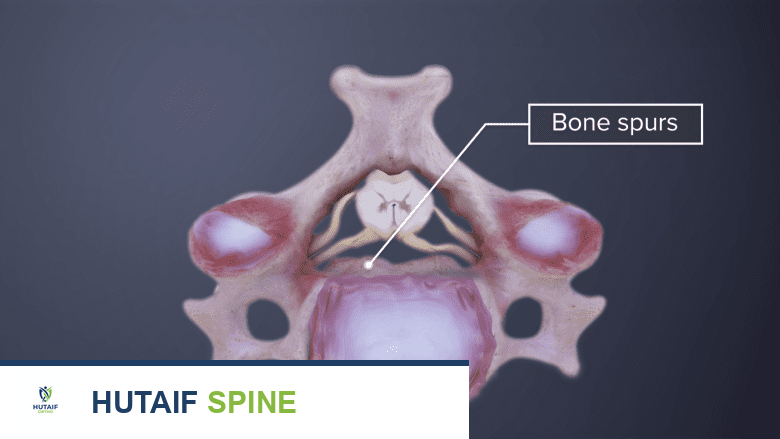
مع التقدم في العمر، تبدأ الأقراص الفقرية في فقدان محتواها المائي، مما يجعلها أقل مرونة وأكثر عرضة للتمزق. كما تتآكل الغضاريف في المفاصل الوجيهية، وتنمو نتوءات عظمية (تكونات عظمية) كرد فعل طبيعي للجسم لمحاولة تثبيت المنطقة، ولكنها قد تسبب مشاكل.
الإصابات والصدمات
يمكن أن تزيد الإصابات السابقة في الرقبة، مثل حوادث السيارات (إصابات الرقبة الارتدادية أو "الجلد") أو السقوط أو الإصابات الرياضية، من خطر تآكل الفقرات لاحقًا في الحياة. هذه الإصابات قد تسبب ضررًا مباشرًا للأقراص أو المفاصل أو الأربطة.
العوامل الوراثية
تشير بعض الدراسات إلى أن هناك استعدادًا وراثيًا لتطور تآكل العمود الفقري. إذا كان هناك تاريخ عائلي لتآكل الفقرات المبكر أو الشديد، فقد يكون الأفراد أكثر عرضة للإصابة به.
نمط الحياة والمهنة
- المهن التي تتطلب حركات متكررة للرقبة أو حمل أثقال: يمكن أن تزيد من الضغط على الفقرات العنقية وتسرع من عملية التآكل.
- الوضعيات السيئة (Poor Posture): الجلوس لساعات طويلة بوضعية خاطئة، أو الانحناء المتكرر للرقبة (مثل استخدام الهواتف الذكية لساعات طويلة، المعروف باسم "رقبة النص")، يمكن أن يضع ضغطًا غير طبيعي على الأقراص والمفاصل.
- التدخين: يُعتقد أن التدخين يقلل من تدفق الدم إلى الأقراص الفقرية، مما يقلل من قدرتها على إصلاح نفسها ويجعلها أكثر عرضة للتآكل.
- السمنة: يمكن أن تزيد من الضغط الكلي على العمود الفقري، بما في ذلك الرقبة، على الرغم من أن تأثيرها المباشر على الرقبة قد يكون أقل من تأثيرها على أسفل الظهر.
الأمراض الالتهابية
بعض الأمراض الالتهابية مثل التهاب المفاصل الروماتويدي يمكن أن تؤثر على المفاصل في العمود الفقري العنقي وتساهم في التآكل.
الأعراض: متى يصبح تآكل فقرات الرقبة مؤلمًا؟
كما ذكرنا، تآكل فقرات الرقبة لا يسبب الألم دائمًا. ومع ذلك، عندما تبدأ الهياكل المتضررة في التأثير على الأعصاب أو تسبب التهابًا، تظهر الأعراض التي يمكن أن تتراوح من خفيفة إلى شديدة. فهم هذه الأعراض أمر بالغ الأهمية لطلب المساعدة الطبية في الوقت المناسب.
أنواع الألم والأحاسيس
- ألم الرقبة: يمكن أن يكون ألمًا خفيفًا ومستمرًا، أو ألمًا حادًا ومتقطعًا. قد يزداد سوءًا مع حركة الرقبة أو بعد فترات طويلة من الثبات.
- ألم منتشر (Radiating Pain): في بعض الحالات، قد ينتشر الألم من الرقبة إلى الكتف، الذراع، أو حتى اليد. هذا الألم قد يكون على شكل صدمات كهربائية أو حرقان.
- التنميل والوخز (Pins-and-Needles): إحساس بالوخز أو التنميل في الذراعين أو اليدين أو الأصابع، وهو غالبًا ما يشير إلى ضغط على الأعصاب.
- الضعف (Weakness): ضعف في عضلات الذراع أو اليد، مما يجعل من الصعب أداء المهام اليومية مثل الإمساك بالأشياء أو الكتابة.
- تصلب الرقبة (Stiffness): صعوبة في تحريك الرقبة، خاصة في الصباح أو بعد فترات طويلة من عدم النشاط.
- صوت الطحن أو الطقطقة (Grinding Sensation): قد يسمع أو يشعر المريض بصوت طقطقة أو احتكاك في الرقبة عند تحريكها، خاصة عند تحريكها من جانب إلى آخر.
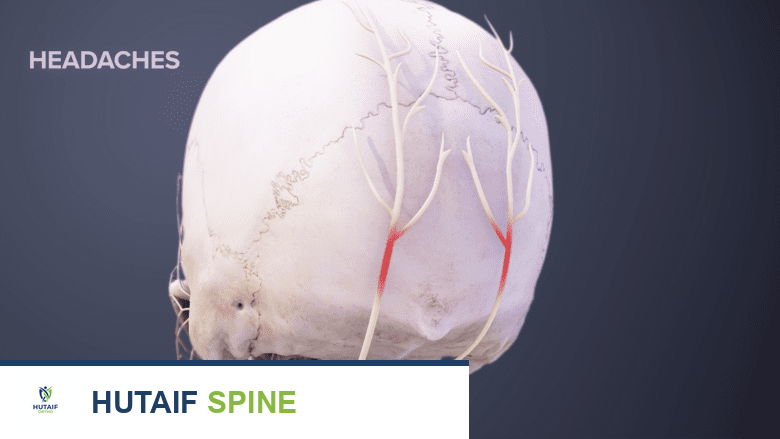
- صداع (Headaches): قد يسبب تآكل الفقرات العنقية صداعًا ينتشر من مؤخرة الرأس إلى الأمام.
- الدوار أو الدوخة (Dizziness): في حالات نادرة، يمكن أن يؤثر التآكل الشديد على الأوعية الدموية المغذية للدماغ، مما يسبب الدوار أو الدوخة .
متى تصبح الأعراض شديدة؟
تصبح الأعراض شديدة عندما يؤثر التآكل على الهياكل العصبية بشكل كبير. على سبيل المثال:
* إذا كان الألم شديدًا لدرجة أنه يمنع النوم أو الأنشطة اليومية.
* إذا كان هناك ضعف متزايد في الذراع أو اليد.
* إذا كان هناك فقدان للإحساس أو التنميل المستمر.
* إذا بدأت الأعراض في التأثير على التوازن أو المشي، مما قد يشير إلى ضغط على الحبل الشوكي (الاعتلال النخاعي العنقي).
لمزيد من المعلومات حول الأسباب المحتملة للألم، راجع أسباب آلام الرقبة .
التشخيص: تحديد مصدر الألم بدقة
يُعد التشخيص الدقيق حجر الزاوية في وضع خطة علاج فعالة لتآكل فقرات الرقبة المؤلم. يعتمد الأستاذ الدكتور محمد هطيف على نهج شامل يجمع بين الفحص السريري الدقيق، التاريخ المرضي المفصل، ومجموعة من الفحوصات التصويرية والوظيفية لتحديد السبب الجذري للألم.
الفحص السريري والتاريخ المرضي
يبدأ التشخيص بمقابلة مفصلة مع المريض لجمع معلومات حول الأعراض، متى بدأت، ما الذي يزيدها أو يخففها، وأي تاريخ للإصابات أو الحالات الطبية الأخرى. يتبع ذلك فحص سريري يقوم فيه الأستاذ الدكتور هطيف بتقييم:
*
نطاق حركة الرقبة:
لتقييم مدى التصلب والقيود.
*
القوة العضلية:
للتحقق من وجود ضعف في الذراعين أو اليدين.
*
الإحساس:
لاختبار التنميل أو الخدر.
*
المنعكسات:
للكشف عن أي ضغط على الأعصاب أو الحبل الشوكي.
نتائج التصوير بالرنين المغناطيسي قد تكون مضللة
على الرغم من أن التصوير بالرنين المغناطيسي (MRI) يُعد أداة قوية لتصوير الأنسجة الرخوة والعظام، إلا أن نتائجه وحدها قد تكون مضللة. بحلول الثلاثينيات من العمر، يظهر لدى العديد من الأشخاص علامات تآكل في العمود الفقري العنقي على صور الرنين المغناطيسي، وبحلول السبعينيات، يكاد يكون الجميع لديهم هذه العلامات. [1] ومع ذلك، لا يُعد التصوير بالرنين المغناطيسي وحده مؤشرًا جيدًا على ما إذا كان الشخص يعاني من الألم، أو حتى من أين ينشأ الألم.
في بعض الحالات، تُظهر صور الرنين المغناطيسي تآكلًا شديدًا في العمود الفقري، لكن المرضى لا يبلغون عن أي ألم. والعكس صحيح أيضًا، فقد يبلغ الأشخاص عن ألم شديد بينما يظهر التآكل خفيفًا فقط في صور الرنين المغناطيسي. هذا يؤكد على أهمية الفحص السريري وخبرة الطبيب في تفسير النتائج.
فحوصات تصويرية أخرى
- الأشعة السينية (X-rays): يمكن أن تُظهر التغيرات العظمية مثل تضييق المسافات بين الفقرات، وتكون النتوءات العظمية (Osteophytes)، وتغيرات في محاذاة العمود الفقري.
- التصوير المقطعي المحوسب (CT Scan): يوفر صورًا أكثر تفصيلاً للعظام ويمكن أن يكون مفيدًا في تقييم تضييق القناة الشوكية أو الثقوب العصبية.
- تصوير النخاع (Myelogram): في بعض الحالات، قد يتم حقن صبغة تباين في القناة الشوكية قبل الأشعة السينية أو التصوير المقطعي المحوسب لتحديد مدى ضغط الحبل الشوكي أو الأعصاب.
فحوصات وظيفية
- تخطيط كهربية العضل (EMG) ودراسات توصيل الأعصاب (NCS): تُستخدم هذه الفحوصات لتقييم وظيفة الأعصاب والعضلات، وتحديد ما إذا كان هناك ضغط على الأعصاب ومكان هذا الضغط وشدته.
يجمع الأستاذ الدكتور محمد هطيف كل هذه المعلومات لتكوين صورة شاملة ودقيقة لحالة المريض، مما يمكنه من تحديد خطة العلاج الأنسب والأكثر فعالية.
آليات الألم قيد الدراسة: لماذا يختلف الشعور بالألم؟
إن فهم سبب تسبب تآكل الفقرات العنقية في الألم لدى بعض الأشخاص دون غيرهم هو مجال بحث مستمر ومعقد. هناك العديد من الحالات التي يمكن أن تنجم عن تآكل العمود الفقري، ولكل منها طرق متعددة يمكن أن تظهر بها وتسبب الألم - أو لا تسبب أي ألم على الإطلاق. علاوة على ذلك، يمكن أن تتواجد عدة حالات في وقت واحد، وقد يكون من الصعب التمييز ما إذا كانت أي من هذه الحالات أو جميعها تساهم في ظهور الأعراض.
على سبيل المثال، قد يتم تشخيص مريض يعاني من آلام الرقبة بـ تنكس القرص العنقي ، التهاب المفاصل العظمي العنقي ، تضيق الثقب العصبي ، تضيق القناة الشوكية، وانفتاق القرص، ولكن قد يكون السبب (الأسباب) الدقيق للألم غير محدد. وقد يتم تشخيص مريض آخر بنفس جميع هذه الحالات ومع ذلك لا يعاني من أي أعراض.
تستكشف الأقسام التالية عوامل محددة قد تكون متضمنة في حدوث الألم في الهياكل المختلفة للعمود الفقري العنقي.
كيف يمكن أن يصبح القرص نفسه مصدرًا للألم
البروتينات الالتهابية من قلب القرص الداخلي يمكن أن تلتهب العصب، مسببة الألم.
الطبقة الداخلية للقرص (النواة اللبية) لا تحتوي على أعصاب ولا يُعتقد أنها تصبح مؤلمة بحد ذاتها. ومع ذلك، هناك بعض الأعصاب في الجزء الخارجي من القرص (الحلقة الليفية).
قد يصبح الجزء الخارجي من القرص مؤلمًا إذا:
* تعرض لتمزق في/بالقرب من الأعصاب.
* تسربت النواة اللبية (التي تحتوي على بروتينات التهابية) إلى هذه الأعصاب من خلال تمزقات في الحلقة الليفية.
مع زيادة تمزقات الحلقة الليفية، تتشكل الأنسجة الندبية في النهاية، وتصبح الأعصاب أكثر عرضة للنمو بشكل أعمق في القرص وتلامس البروتينات الالتهابية للنواة اللبية. وفقًا لإحدى النظريات، قد تكون هذه الندوب والأعصاب المتكونة حديثًا أيضًا معرضة بشكل متزايد لخطر أن تصبح مؤلمة بشكل مزمن لدى بعض الأشخاص دون غيرهم.
كيف يمكن أن يصبح المفصل الوجيهي مصدرًا للألم
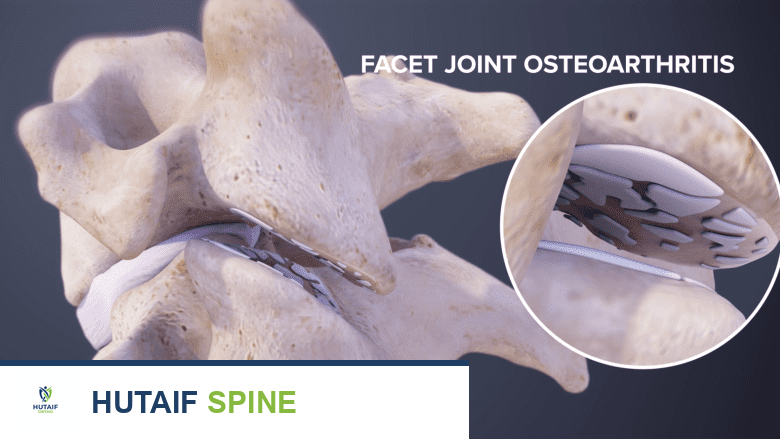
تآكل الغضروف في المفصل الوجيهي يمكن أن يؤدي إلى احتكاك العظام، التهاب، وألم.
عندما يكون المفصل الوجيهي هو مصدر الألم، فإنه يُسمى عادةً "متلازمة المفصل الوجيهي". يُعتقد أن المفاصل الوجيهية العنقية هي أحد المصادر الأكثر شيوعًا لآلام الرقبة المزمنة.
راجع أعراض وتشخيص اضطرابات المفصل الوجيهي
يوجد توازن دقيق داخل كل مفصل وجيهي لضمان الأداء الميكانيكي الأمثل. أي شيء يتسبب في اختلال محاذاة العظمتين المتقابلتين (النتوءات المفصلية) داخل المفصل - مثل تلف الغضروف أو تغير أنماط التحميل من عمود فقري متآكل - يمكن أن يعطل الأداء الميكانيكي السلس للمفصل الوجيهي. تشمل بعض المصادر المحتملة للألم ما يلي:
- زيادة الضغط على المحفظة المفصلية والبطانة الزليلية، مما قد يؤدي إلى مزيد من التمزقات. بالإضافة إلى التمزقات التي تسبب الألم، قد يؤدي ذلك إلى قلة السائل الزليلي في المفصل، مما يؤدي إلى قلة التزليق والتغذية للغضروف الواقي، أو زيادة السائل الزليلي استجابة للالتهاب، مما يؤدي إلى تمدد المحفظة الوجيهية ويسبب الألم.
- مع تآكل الغضروف، تبدأ العظام في الاحتكاك ببعضها البعض، مما يعزز الالتهاب وربما الألم.
راجع خيارات علاج اضطرابات المفصل الوجيهي
عادة ما يكون تآكل المفصل الوجيهي العنقي ناتجًا عن التهاب المفاصل العظمي العنقي .
راجع تشخيص التهاب المفاصل العظمي العنقي
كيف يمكن أن يصبح جذر العصب نفسه مصدراً للأعراض
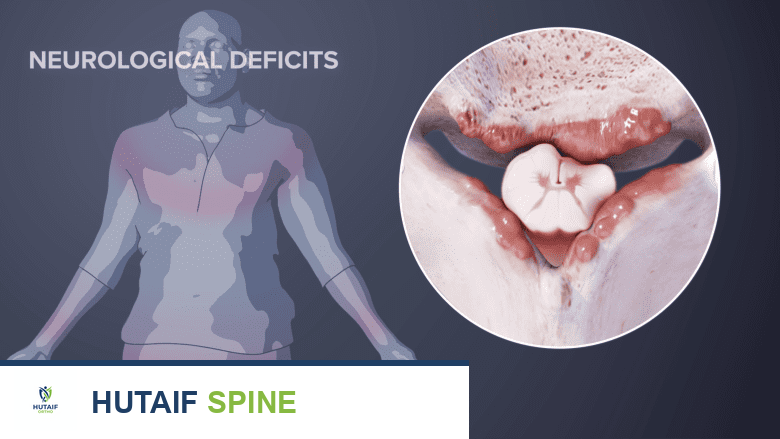
النتوءات العظمية يمكن أن تسبب ألمًا في الذراع وضعفًا وتنميلًا عن طريق ضغط الأعصاب.
أي شيء يتسبب في انضغاط أو التهاب جذر العصب يمكن أن يؤدي إلى [أعراض اعتلال الجذور العنقية](https://hutaif
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك