إعادة شحن محفز الحبل الشوكي القابل لإعادة الشحن: دليلك الشامل من الأستاذ الدكتور محمد هطيف
الخلاصة الطبية السريعة: إعادة شحن محفز الحبل الشوكي القابل لإعادة الشحن هي عملية حيوية لضمان استمرارية تخفيف الألم المزمن. تتضمن وضع الشاحن فوق الجهاز المزروع تحت الجلد، وتستغرق من 45 دقيقة إلى عدة ساعات حسب الجهاز والإعدادات. يقدم الأستاذ الدكتور محمد هطيف إرشادات شاملة لتحقيق أفضل النتائج.
مقدمة: الأمل الجديد في تخفيف الألم المزمن
يعاني الملايين حول العالم من الألم المزمن، وهو حالة منهكة تؤثر بشكل كبير على نوعية الحياة اليومية. في كثير من الأحيان، لا تستجيب هذه الآلام للعلاجات التقليدية، مما يدفع المرضى للبحث عن حلول متقدمة. هنا يأتي دور محفز الحبل الشوكي (SCS)، وهو جهاز طبي متطور يقدم أملاً جديداً لهؤلاء المرضى. يعمل هذا الجهاز عن طريق إرسال نبضات كهربائية خفيفة إلى الحبل الشوكي، مما يغير طريقة إدراك الدماغ لإشارات الألم ويقللها بشكل فعال.
تتوفر محفزات الحبل الشوكي بنوعين رئيسيين: قابلة لإعادة الشحن وغير قابلة لإعادة الشحن. بينما يوفر النوع غير القابل لإعادة الشحن راحة من عبء الشحن المنتظم، فإن المحفزات القابلة لإعادة الشحن تتميز بعمر افتراضي أطول بكثير، مما يقلل من الحاجة إلى عمليات جراحية متكررة لاستبدال البطارية. ومع ذلك، فإن الاستفادة القصوى من هذا الجهاز الفعال تتطلب فهمًا شاملاً لعملية إعادة شحنه، والتي تعتبر جزءًا لا يتجزأ من روتين العيش معه.
في هذا الدليل الشامل، سنغوص في تفاصيل إعادة شحن محفز الحبل الشوكي القابل لإعادة الشحن. سنستكشف آلياتها، وتكرارها، والعوامل التي تؤثر عليها، بالإضافة إلى نصائح عملية لدمج هذه العملية بسلاسة في حياتك. بصفتنا خبراء في هذا المجال، يلتزم الأستاذ الدكتور محمد هطيف وفريقه في صنعاء بتقديم أحدث التقنيات وأكثرها فعالية في إدارة الألم، مع التركيز على تثقيف المرضى وتمكينهم من تحقيق أفضل النتائج الممكنة.
التشريح: فهم مسار الألم وكيفية عمل محفز الحبل الشوكي
لفهم كيفية عمل محفز الحبل الشوكي (SCS) وأهمية إعادة شحنه، من الضروري أن يكون لدينا فهم أساسي لكيفية عمل الجهاز العصبي وكيفية انتقال إشارات الألم.
يتكون الجهاز العصبي المركزي من الدماغ والحبل الشوكي. الحبل الشوكي هو حزمة سميكة من الأعصاب تمتد من قاعدة الدماغ إلى أسفل الظهر، وتعمل كطريق سريع للمعلومات بين الدماغ وبقية الجسم. تنتقل إشارات الألم من الأجزاء المتضررة من الجسم عبر الأعصاب الطرفية إلى الحبل الشوكي، ومن ثم إلى الدماغ حيث يتم تفسيرها كألم.
كيف يعمل محفز الحبل الشوكي؟
يتم زرع محفز الحبل الشوكي جراحيًا بالقرب من الحبل الشوكي. يتكون الجهاز من مكونين رئيسيين:
- الأسلاك الكهربائية (الأقطاب الكهربائية): وهي أسلاك رفيعة ومرنة يتم وضعها في المسافة فوق الجافية (epidural space) حول الحبل الشوكي. هذه الأسلاك هي التي توصل النبضات الكهربائية.
- مولد النبضات المزروع (IPG): وهو جهاز صغير بحجم علبة الثقاب تقريبًا، يحتوي على بطارية ومعالج دقيق. يتم زرعه عادة تحت الجلد في منطقة الأرداف أو البطن. هذا هو الجزء الذي يولد النبضات الكهربائية ويرسلها إلى الأسلاك.
عندما يتم تنشيط الجهاز، يرسل مولد النبضات المزروع (IPG) نبضات كهربائية خفيفة عبر الأسلاك إلى الحبل الشوكي. هذه النبضات تتداخل مع إشارات الألم المتجهة إلى الدماغ، مما يؤدي إلى تقليل الإحساس بالألم أو استبداله بإحساس لطيف بالوخز أو التنميل، أو حتى عدم وجود أي إحساس على الإطلاق، حسب نوع التكنولوجيا المستخدمة.
أين يتم زرع الجهاز القابل لإعادة الشحن؟
عادةً ما يتم زرع مولد النبضات المزروع (IPG) القابل لإعادة الشحن في منطقة يمكن الوصول إليها بسهولة نسبيًا للشحن الخارجي، مثل أسفل الظهر أو الأرداف أو البطن. يتم توصيل الأسلاك من IPG إلى المسافة فوق الجافية في المنطقة المحددة من الحبل الشوكي التي تحتاج إلى التحفيز، والتي تعتمد على موقع الألم لدى المريض. على سبيل المثال، إذا كان الألم في الساقين، فقد يتم وضع الأسلاك في منطقة أسفل الظهر (القطنية). إذا كان الألم في الذراعين أو الرقبة، فقد يتم وضعها في منطقة الرقبة (العنقية).
إن فهم هذا التشريح الأساسي يساعد المرضى على تقدير التقنية وراء الجهاز وكيف يعمل بشكل مستمر، مما يبرز أهمية الحفاظ على بطاريته مشحونة لضمان استمرارية تخفيف الألم.
الأسباب: متى يصبح محفز الحبل الشوكي خيارًا لعلاج الألم؟
محفز الحبل الشوكي (SCS) ليس الخيار الأول لعلاج الألم، بل هو حل متقدم يُنظر فيه عندما تفشل العلاجات التقليدية الأخرى في توفير راحة كافية من الألم المزمن. الألم المزمن هو ألم يستمر لأكثر من ثلاثة إلى ستة أشهر، ويمكن أن يكون منهكًا للغاية، ويؤثر على جوانب الحياة البدنية والنفسية والاجتماعية للمريض.
تشمل الأسباب والحالات الشائعة التي قد تجعل المريض مرشحًا لمحفز الحبل الشوكي ما يلي:
متلازمة فشل جراحة الظهر (FBSS)
تُعد هذه المتلازمة واحدة من أكثر الأسباب شيوعًا لاستخدام محفز الحبل الشوكي. تحدث متلازمة فشل جراحة الظهر عندما يستمر الألم أو يتفاقم بعد إجراء جراحة واحدة أو أكثر في العمود الفقري. يمكن أن يكون الألم عصبيًا أو ميكانيكيًا، وغالبًا ما يكون مزمنًا ومقاومًا للعلاجات الأخرى.
متلازمة الألم الإقليمي المعقدة (CRPS)
هي حالة ألم مزمنة تؤثر عادةً على أحد الأطراف (الذراع أو الساق) بعد إصابة أو جراحة. تتميز بألم شديد، وتورم، وتغيرات في الجلد، وتغيرات في درجة الحرارة، وحساسية مفرطة للمس. غالبًا ما يكون الألم غير متناسب مع الإصابة الأولية.
الألم العصبي المحيطي
يحدث هذا النوع من الألم نتيجة لتلف الأعصاب المحيطية، وهي الأعصاب التي تنقل الإشارات من الدماغ والحبل الشوكي إلى بقية الجسم. يمكن أن ينجم عن حالات مثل اعتلال الأعصاب السكري، الهربس النطاقي (القوباء المنطقية) بعد الشفاء من الطفح الجلدي (الألم العصبي التالي للهربس)، أو الإصابات العصبية. يتميز الألم العصبي عادةً بإحساس حارق أو وخز أو طعن أو خدر.
آلام الأطراف الوهمية
وهو ألم يُشعر به في طرف تم بتره. على الرغم من أن الطرف غير موجود جسديًا، إلا أن الدماغ لا يزال يتلقى إشارات الألم من الأعصاب التي كانت متصلة به.
الاعتلال العصبي الإقفاري
وهو تلف الأعصاب الناتج عن نقص تدفق الدم، والذي يمكن أن يحدث في حالات مثل أمراض الأوعية الدموية الطرفية، مما يؤدي إلى ألم شديد في الأطراف.
الألم الناتج عن التهاب العنكبوتية
التهاب العنكبوتية هو حالة نادرة ومؤلمة تتميز بالتهاب وندوب في الغشاء العنكبوتي، وهو أحد الأغشية الثلاثة التي تحيط بالحبل الشوكي والأعصاب. يمكن أن يسبب ألمًا مزمنًا وشديدًا.
الذبحة الصدرية المقاومة للعلاج
في بعض الحالات، يمكن استخدام محفز الحبل الشوكي لتخفيف الألم المرتبط بالذبحة الصدرية الشديدة التي لا تستجيب للعلاجات الأخرى، خاصةً عندما تكون الجراحة غير ممكنة.
معايير الترشح لـ SCS:
قبل التفكير في محفز الحبل الشوكي، يقوم الأستاذ الدكتور محمد هطيف وفريقه بإجراء تقييم شامل للمريض. تشمل المعايير عادةً:
- وجود ألم مزمن شديد ومقاوم للعلاجات التحفظية الأخرى (مثل الأدوية، العلاج الطبيعي، الحقن).
- عدم وجود موانع طبية للجراحة.
- إجراء تقييم نفسي لضمان أن المريض لديه توقعات واقعية ولديه القدرة على التعاون مع العلاج.
- إجراء فترة تجريبية للجهاز (trial period) حيث يتم زرع الأسلاك مؤقتًا لتقييم مدى فعالية الجهاز في تخفيف الألم قبل الزرع الدائم.
يهدف الأستاذ الدكتور محمد هطيف إلى تحديد المرضى الذين سيستفيدون بشكل كبير من هذه التقنية، مما يوفر لهم فرصة لاستعادة نوعية حياتهم.
الأعراض: كيف يظهر الألم المزمن الذي يستدعي محفز الحبل الشوكي؟
الألم المزمن ليس مجرد إحساس جسدي؛ إنه تجربة معقدة تؤثر على جميع جوانب حياة المريض. عندما يصبح الألم مزمنًا، فإنه غالبًا ما يصاحبه مجموعة واسعة من الأعراض التي تتجاوز مجرد الإحساس بالألم نفسه. فهم هذه الأعراض ضروري لتقييم ما إذا كان محفز الحبل الشوكي (SCS) يمكن أن يكون حلاً فعالاً.
تختلف أعراض الألم المزمن التي يمكن أن تستدعي استخدام محفز الحبل الشوكي بناءً على السبب الكامن وموقع الألم، ولكنها تشترك في بعض الخصائص العامة:
الألم المستمر والشديد
- الألم الحارق: إحساس بالحرقة أو السخونة، غالبًا ما يرتبط بتلف الأعصاب.
- الألم الطاعن أو الصادم: إحساس مفاجئ وحاد، يشبه الطعنات أو الصدمات الكهربائية.
- الألم الوخزي أو التنميلي: إحساس بالدبابيس والإبر أو الخدر، والذي يشير غالبًا إلى ضغط الأعصاب أو تلفها.
- الألم الشديد: ألم لا يمكن السيطرة عليه بالمسكنات التقليدية ويؤثر بشكل كبير على الأنشطة اليومية.
- الألم المنتشر: ألم ينتشر من منطقة واحدة إلى أخرى، مثل الألم الذي ينتشر من الظهر إلى الساقين (عرق النسا).
- الألم الموضعي: ألم يتركز في منطقة معينة ولكنه شديد ومستمر.
الأعراض الحسية المصاحبة
- التنميل أو الخدر: فقدان الإحساس أو انخفاضه في منطقة معينة.
- الوخز أو "الدبابيس والإبر": إحساس غير طبيعي غالبًا ما يرتبط بتهيج الأعصاب.
- فرط الحساسية (Allodynia): ألم ناتج عن محفزات غير مؤلمة عادةً، مثل لمسة خفيفة للملابس أو الهواء.
- فرط التألم (Hyperalgesia): استجابة مبالغ فيها للمحفزات المؤلمة.
الأعراض الحركية والوظيفية
- ضعف العضلات: قد يؤثر الألم المزمن وتلف الأعصاب على قوة العضلات في المنطقة المصابة.
- صعوبة في الحركة: قد يحد الألم من نطاق الحركة ويجعل الأنشطة اليومية مثل المشي، الجلوس، أو رفع الأشياء صعبة.
- تشنجات العضلات: قد تحدث تشنجات مؤلمة في العضلات المحيطة بالمنطقة المصابة.
- العرج: صعوبة في المشي بسبب الألم في الساقين أو القدمين.
الأعراض الجهازية والنفسية
- اضطرابات النوم: غالبًا ما يمنع الألم المزمن النوم المريح، مما يؤدي إلى الأرق والتعب.
- التعب المزمن: الشعور بالإرهاق المستمر بسبب الألم وقلة النوم.
- الاكتئاب والقلق: يمكن أن يؤدي العيش مع الألم المزمن إلى مشاكل صحية نفسية، مما يزيد من صعوبة التعامل مع الألم.
- العزلة الاجتماعية: قد يجد المرضى صعوبة في المشاركة في الأنشطة الاجتماعية بسبب الألم والقيود الجسدية.
- فقدان الشهية: يمكن أن يؤثر الألم المزمن على الشهية والوزن.
كيف يساعد SCS في هذه الأعراض؟
يهدف محفز الحبل الشوكي إلى تقليل أو إزالة هذه الأعراض المؤلمة عن طريق تعديل إشارات الألم قبل وصولها إلى الدماغ. من خلال توفير تخفيف فعال للألم، يمكن للمرضى استعادة وظيفتهم، وتحسين نوعية نومهم، وتقليل اعتمادهم على الأدوية، والعودة إلى حياة أكثر نشاطًا وإنتاجية.
يقوم الأستاذ الدكتور محمد هطيف بتقييم شامل لأعراض المريض وتأثيرها على حياته لتحديد ما إذا كان محفز الحبل الشوكي هو الخيار العلاجي الأنسب، مع التركيز على تحسين جودة الحياة بشكل عام.
التشخيص: رحلة تقييم الألم المزمن والترشح لمحفز الحبل الشوكي
قبل أن يصبح محفز الحبل الشوكي (SCS) خيارًا علاجيًا، يخضع المريض لعملية تشخيص وتقييم دقيقة وشاملة. هذه العملية ضرورية لتحديد السبب الكامن وراء الألم المزمن، والتأكد من أن المريض مرشح مناسب للجهاز، وضمان أفضل النتائج الممكنة. يلتزم الأستاذ الدكتور محمد هطيف وفريقه في صنعاء بتقديم رعاية تشخيصية متقدمة لمرضى الألم المزمن.
تتضمن عملية التشخيص والتقييم عدة خطوات:
1. التاريخ الطبي والفحص البدني الشامل
- التاريخ الطبي: يقوم الطبيب بجمع معلومات مفصلة حول تاريخ الألم، بما في ذلك متى بدأ، شدته، طبيعته (حارق، طاعن، خدر)، العوامل التي تزيده أو تقلله، وأي علاجات سابقة تم تجربتها ومدى فعاليتها. يتم أيضًا مراجعة التاريخ الطبي العام للمريض، بما في ذلك الأمراض المزمنة، الأدوية، والحساسية.
- الفحص البدني: يتضمن تقييمًا عصبيًا كاملاً للتحقق من قوة العضلات، ردود الفعل، الإحساس، ونطاق الحركة. كما يتم فحص المنطقة المؤلمة لتحديد أي علامات جسدية للألم أو التلف العصبي.
2. الدراسات التصويرية
تُستخدم هذه الدراسات لتحديد أي تشوهات هيكلية في العمود الفقري أو الأعصاب قد تكون سببًا للألم:
- التصوير بالرنين المغناطيسي (MRI): يوفر صورًا مفصلة للأنسجة الرخوة مثل الحبل الشوكي والأعصاب والأقراص الفقرية، ويمكنه الكشف عن الانضغاط العصبي، الأورام، أو التغيرات التنكسية.
- التصوير المقطعي المحوسب (CT Scan): مفيد لتقييم العظام وهياكل العمود الفقري، وقد يُستخدم إذا كان التصوير بالرنين المغناطيسي غير ممكن.
- الأشعة السينية (X-rays): يمكن أن تكشف عن مشاكل هيكلية في العظام مثل الكسور أو الجنف.
3. دراسات التوصيل العصبي وتخطيط كهربية العضل (NCS/EMG)
يمكن أن تساعد هذه الاختبارات في تحديد ما إذا كانت هناك مشكلة في الأعصاب نفسها (مثل الاعتلال العصبي) وموقعها وشدتها. تقيس هذه الاختبارات النشاط الكهربائي للعضلات والأعصاب.
4. كتل الأعصاب التشخيصية
في بعض الحالات، قد يتم حقن مخدر موضعي بالقرب من عصب أو مجموعة أعصاب معينة. إذا أدى ذلك إلى تخفيف مؤقت للألم، فقد يشير إلى أن هذا العصب هو مصدر الألم، مما يساعد في توجيه العلاج.
5. التقييم النفسي
يُعد التقييم النفسي جزءًا مهمًا من عملية الترشح لـ SCS. يهدف هذا التقييم إلى:
- فهم تأثير الألم على الحالة النفسية للمريض (الاكتئاب، القلق).
- تقييم توقعات المريض من العلاج.
- تحديد أي عوامل نفسية قد تؤثر على نتائج العلاج.
- التأكد من أن المريض لديه نظام دعم جيد وقادر على التعاون مع خطة العلاج.
6. الفترة التجريبية لمحفز الحبل الشوكي (SCS Trial)
تُعد هذه الخطوة الأكثر أهمية في عملية التشخيص والتقييم قبل الزرع الدائم. خلال هذه الفترة:
- يتم زرع الأسلاك الكهربائية (الأقطاب الكهربائية) مؤقتًا في المسافة فوق الجافية بالقرب من الحبل الشوكي، ولكن مولد النبضات (البطارية) يبقى خارج الجسم.
- يتم توصيل الأسلاك بجهاز تحكم خارجي يحمله المريض.
- يستخدم المريض الجهاز لمدة تتراوح بين 3 إلى 7 أيام لتقييم مدى فعاليته في تخفيف الألم.
- إذا شعر المريض بتخفيف كبير في الألم (عادة 50% أو أكثر)، فإنه يعتبر مرشحًا جيدًا للزرع الدائم للجهاز.
يُشرف الأستاذ الدكتور محمد هطيف على كل مرحلة من مراحل التشخيص، مستخدمًا خبرته الواسعة لضمان تقييم دقيق وشامل، وتقديم توصيات علاجية مخصصة لكل مريض في صنعاء.
العلاج: محفزات الحبل الشوكي القابلة لإعادة الشحن وإدارة الألم
تُعد محفزات الحبل الشوكي القابلة لإعادة الشحن (Rechargeable SCS) حجر الزاوية في إدارة الألم المزمن المستعصي، حيث توفر حلاً طويل الأمد وفعالاً للعديد من المرضى. بعد عملية تشخيص وتقييم دقيقة، وعندما يتبين أن المريض مرشح مناسب، يتم زرع هذا الجهاز الثوري.
ما هو محفز الحبل الشوكي القابل لإعادة الشحن؟
كما ذكرنا سابقًا، يتكون الجهاز من أسلاك كهربائية رفيعة (أقطاب كهربائية) يتم زرعها في المسافة فوق الجافية حول الحبل الشوكي، ومولد نبضات مزروع (IPG) يحتوي على بطارية قابلة لإعادة الشحن ومعالج دقيق، يتم زرعه تحت الجلد عادة في الأرداف أو البطن. يتيح هذا الجهاز للمرضى التحكم في مستوى التحفيز عبر جهاز تحكم عن بعد، مما يوفر لهم القدرة على إدارة آلامهم بفعالية.
مزايا المحفزات القابلة لإعادة الشحن:
- عمر افتراضي أطول: يمكن أن تدوم لعدة سنوات، أحيانًا أكثر من 10-15 عامًا، قبل الحاجة إلى استبدال جراحي للبطارية، مقارنة بالأنواع غير القابلة لإعادة الشحن التي قد تحتاج إلى الاستبدال كل 3-5 سنوات.
- طاقة أعلى: توفر طاقة أكبر، مما يسمح بإعدادات علاجية أكثر قوة أو مرونة، وهو أمر مفيد بشكل خاص للمرضى الذين يحتاجون إلى مستويات تحفيز أعلى أو لديهم مناطق ألم أوسع.
- تقليل الحاجة للجراحة: بفضل عمرها الطويل، تقلل من عدد العمليات الجراحية التي قد يحتاجها المريض لاستبدال البطارية.
الجانب الآخر: الحاجة إلى إعادة الشحن المنتظم
بينما توفر هذه الأجهزة مزايا كبيرة، فإن الجانب السلبي المحتمل الوحيد هو الحاجة إلى إعادة شحن الجهاز بانتظام. هذه العملية، وإن كانت تتطلب بعض الالتزام، إلا أنها سهلة التعلم وتصبح جزءًا طبيعيًا من روتين المريض.
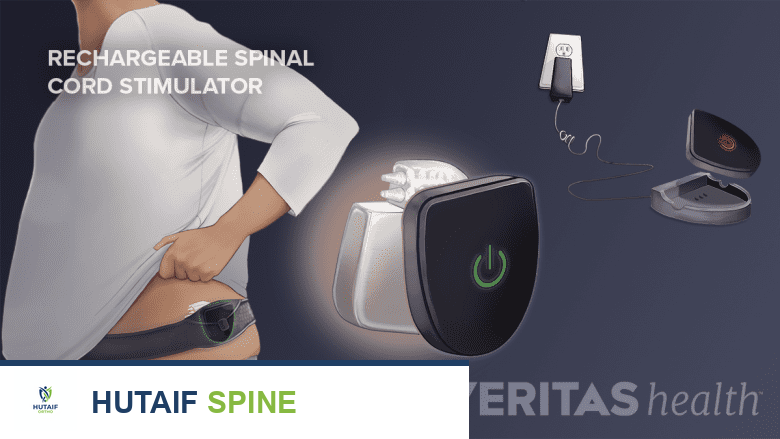
كيفية عمل إعادة شحن محفز الحبل الشوكي
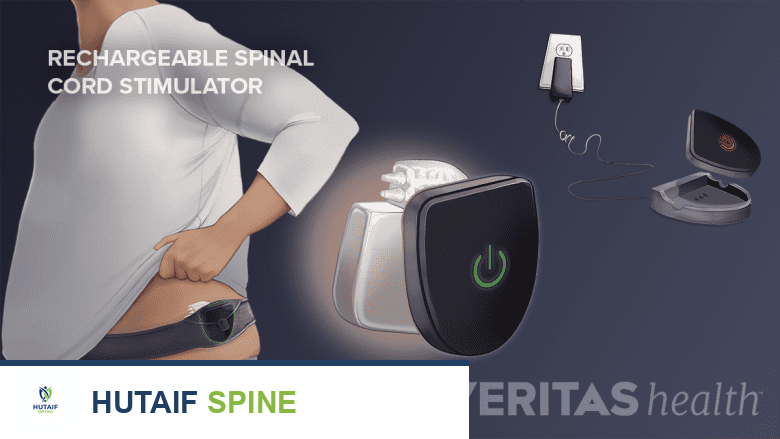
لإعادة شحن بطارية محفز الحبل الشوكي القابل لإعادة الشحن، يتم وضع الشاحن فوق الجهاز المزروع تحت الجلد.
عندما تبدأ بطارية جهاز محفز الحبل الشوكي في الانخفاض، يرسل الجهاز عادةً تنبيهًا (صوتيًا أو اهتزازيًا أو عبر جهاز التحكم عن بعد) يشير إلى أن إعادة الشحن مطلوبة قريبًا. عملية إعادة الشحن نفسها بسيطة ومباشرة، وتتضمن الخطوات التالية:
- تحضير الشاحن: يتم شحن الشاحن الخارجي نفسه مسبقًا من محطة قاعدة (base station) أو مصدر طاقة مباشر. تأكد من أن الشاحن الخارجي مشحون بالكامل قبل البدء في شحن الجهاز المزروع.
- وضع الشاحن: يتم وضع الشاحن الخارجي فوق الجلد مباشرة في المنطقة التي يوجد بها جهاز محفز الحبل الشوكي المزروع (IPG). تحتوي العديد من الأنظمة على حزام خاص يساعد على تثبيت الشاحن في مكانه الصحيح بشكل مريح.
- محاذاة الهوائي: يحتوي الشاحن على هوائي داخلي يجب محاذاته بدقة مع الجهاز المزروع لزيادة قوة الإشارة بين الشاحن والجهاز إلى أقصى حد. قد يساعد تعديل زاوية الشاحن أو الحزام في تحسين قوة الإشارة. ارتداء ملابس خفيفة أو عدد أقل من الطبقات يمكن أن يساعد أيضًا في تحسين الاتصال.
- بدء عملية الشحن: بمجرد أن يبدأ الشاحن في إعادة شحن جهاز SCS، سيصدر الجهاز غالبًا إشارة مرئية أو مسموعة لتأكيد بدء الشحن.
- مدة الشحن: يمكن أن تستغرق عملية الشحن من 45 دقيقة إلى عدة ساعات، اعتمادًا على نوع الجهاز، وحالة البطارية، ومستوى الشحن المطلوب.
أثناء عملية الشحن:
من المهم جدًا تجنب النوم أثناء شحن جهاز SCS. وذلك لعدة أسباب:
- خطر الحروق: قد يؤدي الشاحن غير المراقب إلى ارتفاع درجة حرارة الجلد في منطقة الشحن، مما قد يسبب حروقًا.
- انزلاق الهوائي: قد ينزلق الهوائي من مكانه أثناء النوم، مما يؤدي إلى توقف الشحن دون علم المريض، أو شحن غير فعال.
- تلف الجهاز: قد يؤدي الشحن غير المنتظم أو غير المكتمل على المدى الطويل إلى تقصير عمر البطارية.
بدلاً من النوم، يُنصح بالانخراط في أنشطة مريحة أثناء شحن الجهاز، مثل مشاهدة فيلم، قراءة كتاب، الاستماع إلى الموسيقى، أو القيام بأي نشاط هادئ لا يتطلب حركة كبيرة.
كم مرة يجب إعادة شحن محفز الحبل الشوكي؟
تختلف التقارير حول عدد مرات إعادة شحن محفز الحبل الشوكي القابل لإعادة الشحن. تشير العديد من التقديرات إلى أن الشحن مرة واحدة في الأسبوع هو المتوسط، ولكن بعض المرضى قد يحتاجون إلى الشحن كل يومين، بينما قد يحتاج آخرون إلى الشحن مرة واحدة فقط في الشهر. تعتمد هذه الاختلافات على عدة عوامل رئيسية:
العوامل المؤثرة على تكرار الشحن
-
حجم البطارية وكفاءتها:
- بعض الأجهزة مزودة ببطارية أكبر أو أكثر كفاءة، ويمكن أن تدوم لف
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك