محفز نمو العظام الداخلي لدمج الفقرات: دليل شامل للمرضى مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية السريعة: محفز نمو العظام الداخلي لدمج الفقرات هو جهاز طبي صغير يُزرع أثناء جراحة دمج العمود الفقري، يطلق تيارات كهربائية خفيفة لتعزيز نمو العظام وتحسين فرص نجاح الاندماج، مما يقلل الألم ويسرع التعافي. يُعد هذا العلاج خيارًا فعالًا لتعزيز استقرار العمود الفقري.
مقدمة: تعزيز نجاح دمج العمود الفقري بمحفز نمو العظام الداخلي
يُعد دمج العمود الفقري إجراءً جراحيًا حيويًا يهدف إلى تثبيت فقرتين أو أكثر من فقرات العمود الفقري معًا، لتخفيف الألم وتحسين الاستقرار. ومع أن هذه الجراحة غالبًا ما تحقق نتائج ممتازة، إلا أن عملية التئام العظام واندماجها قد تستغرق وقتًا وتواجه تحديات في بعض الحالات. هنا يأتي دور التقنيات المبتكرة مثل محفز نمو العظام الداخلي لدمج الفقرات .
في مركز الأستاذ الدكتور محمد هطيف، الرائد في جراحات العمود الفقري في صنعاء، نؤمن بتوفير أحدث وأكثر الحلول فعالية لمرضانا. يُعد محفز نمو العظام الداخلي أداة قوية لتعزيز فرص تحقيق اندماج ناجح للعظام، وبالتالي تقليل الألم وتحسين جودة حياة المرضى بشكل كبير. هذا الجهاز الصغير، الذي يُزرع بالقرب من موقع الدمج أثناء الجراحة، يعمل على تحفيز عملية الشفاء الطبيعية للعظام من خلال إطلاق تيارات كهربائية خفيفة، مما يسرع من تكوين عظام جديدة وقوية.
يهدف هذا الدليل الشامل إلى تزويدكم بكل المعلومات الضرورية حول محفز نمو العظام الداخلي، بدءًا من فهم تشريح العمود الفقري وصولًا إلى تفاصيل الإجراء، فوائده، ومخاطره المحتملة. إن هدفنا هو تمكينكم بالمعرفة لاتخاذ قرارات مستنيرة بشأن صحتكم، مع التأكيد على التزام الأستاذ الدكتور محمد هطيف وفريقه بتقديم رعاية استثنائية وشخصية لكل مريض.
تشريح العمود الفقري ودور الدمج
لفهم أهمية محفز نمو العظام الداخلي، من الضروري أولاً استعراض التشريح الأساسي للعمود الفقري وكيفية عمل جراحة الدمج.
يتكون العمود الفقري البشري من سلسلة من العظام تسمى الفقرات، والتي تتراص فوق بعضها البعض لتشكل قناة واقية للحبل الشوكي. بين كل فقرتين توجد أقراص غضروفية مرنة تعمل كوسائد لامتصاص الصدمات وتسمح بحركة العمود الفقري. تربط الأربطة والعضلات القوية هذه الفقرات معًا، مما يوفر الاستقرار والدعم.
عندما يتعرض العمود الفقري لإصابة، أو يتآكل بسبب التقدم في العمر، أو تتأثر بنيته بسبب أمراض معينة، قد يؤدي ذلك إلى عدم استقرار، أو انزلاق فقرات، أو ضغط على الأعصاب، مما يسبب ألمًا شديدًا وضعفًا. في مثل هذه الحالات، قد يوصي الأستاذ الدكتور محمد هطيف بإجراء جراحة دمج العمود الفقري.
تهدف جراحة دمج العمود الفقري إلى ربط فقرتين أو أكثر بشكل دائم، مما يزيل الحركة بينهما ويخلق قطعة عظمية صلبة واحدة. يتم ذلك عادةً عن طريق وضع طعوم عظمية (أو مواد بديلة للعظام) بين الفقرات، والتي تنمو معًا بمرور الوقت. غالبًا ما يتم استخدام أدوات تثبيت داخلية مثل البراغي والقضبان (المسامير الفقرية) أو الأقفاص لدعم العمود الفقري أثناء عملية الاندماج.
تكمن أهمية الدمج في:
*
تخفيف الألم:
عن طريق تثبيت الفقرات التي تسبب الألم بسبب الحركة المفرطة أو الضغط على الأعصاب.
*
تصحيح التشوهات:
مثل الجنف أو الحداب.
*
استعادة الاستقرار:
بعد إزالة قرص غضروفي أو جزء من الفقرة.
عملية اندماج العظام هي عملية بيولوجية معقدة تتطلب نموًا عظميًا جديدًا لربط الفقرات. وهنا يأتي دور محفز نمو العظام الداخلي، حيث يعمل على تسريع وتعزيز هذه العملية الحيوية، خاصة في الحالات التي قد تكون فيها قدرة الجسم على التئام العظام ضعيفة. يضمن الأستاذ الدكتور محمد هطيف في صنعاء، من خلال خبرته الواسعة، اختيار النهج الأنسب لكل مريض لضمان أفضل النتائج الممكنة.
دواعي استخدام محفز نمو العظام الداخلي لدمج الفقرات
لا تُعد جراحة دمج العمود الفقري خيارًا علاجيًا بسيطًا، بل هي إجراء كبير يُلجأ إليه بعد استنفاد الخيارات العلاجية الأخرى. إن قرار استخدام محفز نمو العظام الداخلي يُتخذ بعناية فائقة من قبل الأستاذ الدكتور محمد هطيف، بناءً على تقييم شامل لحالة المريض وعوامل الخطر التي قد تؤثر على نجاح الاندماج.
تُستخدم محفزات نمو العظام الداخلية بشكل عام لتعزيز فرص الاندماج الناجح في الحالات التي قد يكون فيها التئام العظام بطيئًا أو صعبًا. تشمل الأسباب الرئيسية التي قد تستدعي استخدام هذا الجهاز ما يلي:
حالات تتطلب دمج العمود الفقري
قبل الحديث عن المحفز، من المهم فهم الحالات التي تستدعي جراحة دمج الفقرات في المقام الأول، والتي قد يكون محفز نمو العظام مفيدًا فيها:
*
أمراض القرص التنكسية:
عندما تتآكل الأقراص بين الفقرات، مما يسبب الألم وعدم الاستقرار.
*
تضيق القناة الشوكية:
ضغط على الحبل الشوكي أو الأعصاب بسبب تضييق المساحة داخل العمود الفقري.
*
الانزلاق الفقاري (Spondylolisthesis):
انزلاق فقرة على أخرى، مما يسبب الألم وعدم الاستقرار.
*
الجنف أو الحداب:
تشوهات في انحناء العمود الفقري.
*
كسور العمود الفقري:
لتثبيت الفقرات المتضررة بعد الإصابة.
*
عدم استقرار العمود الفقري:
نتيجة للإصابة أو الجراحة السابقة أو الحالات التنكسية.
*
التهابات أو أورام العمود الفقري:
بعد إزالة الأنسجة المصابة أو السرطانية.
عوامل الخطر التي قد تعيق التئام العظام
يزيد وجود بعض عوامل الخطر من احتمالية عدم التئام العظام بشكل كافٍ بعد جراحة الدمج، مما يجعل استخدام محفز نمو العظام الداخلي خيارًا مفضلاً. تشمل هذه العوامل:
*
التدخين:
يؤثر النيكوتين سلبًا على تدفق الدم وقدرة الجسم على الشفاء، مما يعيق تكوين العظام الجديدة.
*
مرض السكري غير المتحكم فيه:
يمكن أن يؤثر على الدورة الدموية وعمليات الشفاء.
*
هشاشة العظام:
ضعف العظام يجعلها أقل قدرة على الاندماج.
*
العمليات الجراحية السابقة للعمود الفقري:
قد تكون المنطقة قد تعرضت لتلف أو تندب يؤثر على الشفاء.
*
الاندماج الكاذب (Pseudoarthrosis):
عدم نجاح عملية اندماج سابقة.
*
السمنة المفرطة:
يمكن أن تزيد من الضغط على العمود الفقري وتؤثر على الشفاء.
*
استخدام الكورتيكوستيرويدات لفترة طويلة:
يمكن أن تضعف العظام وتقلل من قدرتها على الشفاء.
*
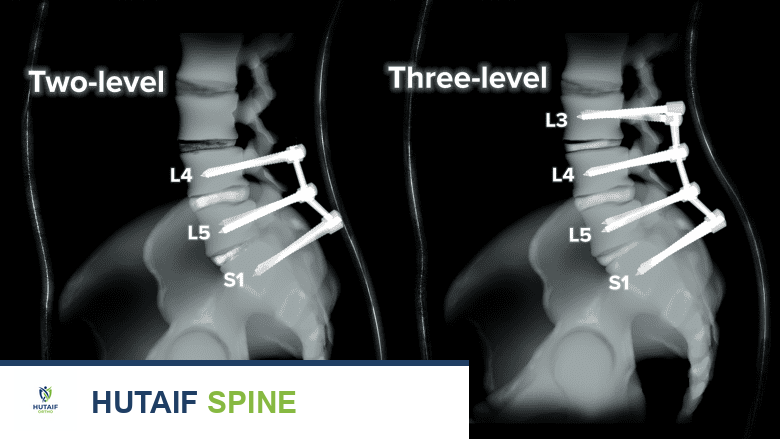
الاندماجات متعددة المستويات:
كلما زاد عدد الفقرات المدمجة، زادت الحاجة إلى دعم إضافي.
في هذه الحالات، يقيّم الأستاذ الدكتور محمد هطيف بعناية ما إذا كان محفز نمو العظام الداخلي سيوفر دعمًا إضافيًا لضمان أفضل فرصة لنجاح الاندماج، وبالتالي تقليل الحاجة إلى جراحات مراجعة مستقبلية وتخفيف آلام المريض.
الأعراض التي قد تستدعي دمج العمود الفقري وتقييم الحاجة للمحفز
بما أن محفز نمو العظام الداخلي هو جزء من علاج دمج العمود الفقري، فإن الأعراض التي تدفع المرضى لطلب المساعدة الطبية هي في الأساس تلك المرتبطة بحالات العمود الفقري التي تتطلب الدمج. هذه الأعراض غالبًا ما تكون مؤلمة وموهنة، وتؤثر بشكل كبير على جودة حياة المريض.
أعراض مشاكل العمود الفقري التي قد تستدعي الدمج:
- آلام الظهر المزمنة: ألم مستمر في الرقبة أو الظهر لا يستجيب للعلاجات التحفظية (مثل الراحة، العلاج الطبيعي، الأدوية). يمكن أن يكون الألم حادًا أو باهتًا، وقد يزداد سوءًا مع الحركة.
- الألم المنتشر (Radicular Pain): ألم يمتد من العمود الفقري إلى الأطراف، مثل الذراعين أو الساقين (عرق النسا)، بسبب ضغط الأعصاب. قد يوصف هذا الألم بأنه حارق، لاذع، أو كهربائي.
- الخدر والتنميل: فقدان الإحساس أو شعور بالوخز في الأطراف، مما يشير إلى تهيج أو تلف الأعصاب.
- الضعف العضلي: صعوبة في تحريك الذراعين أو الساقين، أو فقدان القوة في العضلات التي تغذيها الأعصاب المتضررة.
- صعوبة في المشي أو الوقوف: بسبب الألم أو الضعف أو عدم الاستقرار في العمود الفقري.
- تشوهات مرئية في العمود الفقري: مثل انحناء غير طبيعي (الجنف أو الحداب) يمكن رؤيته أو الشعور به.
- فقدان السيطرة على المثانة أو الأمعاء: في حالات نادرة وشديدة، قد يكون هذا علامة على ضغط خطير على الحبل الشوكي ويتطلب تدخلًا طبيًا فوريًا.
متى يتم تقييم الحاجة لمُحفز نمو العظام؟
بعد تشخيص الحالة التي تتطلب دمج العمود الفقري، يقوم الأستاذ الدكتور محمد هطيف بتقييم ما إذا كان المريض سيستفيد من محفز نمو العظام الداخلي. هذا التقييم يعتمد على:
*
تاريخ المريض الصحي:
وجود عوامل خطر مثل التدخين، السكري، هشاشة العظام، أو جراحات سابقة.
*
نوع جراحة الدمج:
بعض أنواع الدمج أو مستوياته قد تستفيد أكثر من التحفيز.
*
الصور الإشعاعية:
مثل الأشعة السينية، الرنين المغناطيسي، أو الأشعة المقطعية، لتقييم جودة العظام ومدى التلف.
*
التفضيل الجراحي:
خبرة الجراح وتفضيله بناءً على أفضل الممارسات.
إن هدف الأستاذ الدكتور محمد هطيف هو ضمان أفضل فرصة لنجاح الاندماج وتخفيف الألم على المدى الطويل، ويُعد محفز نمو العظام الداخلي أداة قيمة لتحقيق ذلك في الحالات المناسبة.
التشخيص والتحضير لدمج العمود الفقري مع محفز نمو العظام
تُعد عملية التشخيص والتحضير الدقيقة حجر الزاوية في أي جراحة ناجحة للعمود الفقري، وخاصة عند التفكير في دمج الفقرات مع استخدام محفز نمو العظام الداخلي. يتبع الأستاذ الدكتور محمد هطيف نهجًا شاملاً لضمان تقييم كل جانب من جوانب حالة المريض.
خطوات التشخيص:
-
التاريخ الطبي والفحص السريري:
- يبدأ الأستاذ الدكتور محمد هطيف بجمع معلومات مفصلة عن الأعراض التي يعاني منها المريض، تاريخها، شدتها، والعوامل التي تزيدها أو تخففها.
- يُجرى فحص سريري دقيق لتقييم قوة العضلات، ردود الفعل العصبية، الإحساس، ومدى حركة العمود الفقري. يبحث الدكتور عن أي علامات لضغط الأعصاب أو عدم استقرار العمود الفقري.
-
الفحوصات التصويرية:
- الأشعة السينية (X-rays): تُستخدم لتقييم استقرار العمود الفقري، الكشف عن الكسور، التشوهات (مثل الجنف)، وتآكل المفاصل. قد تُجرى الأشعة السينية في أوضاع مختلفة (الانثناء والانبساط) لتقييم الحركة غير الطبيعية بين الفقرات.
- التصوير بالرنين المغناطيسي (MRI): يوفر صورًا مفصلة للأنسجة الرخوة مثل الأقراص الغضروفية، الحبل الشوكي، والأعصاب. يُعد حاسمًا لتحديد الانزلاقات الغضروفية، تضيق القناة الشوكية، والأورام.
- الأشعة المقطعية (CT Scan): توفر صورًا ثلاثية الأبعاد للعظام، وتُستخدم لتقييم بنية الفقرات، تآكل العظام، وتخطيط الجراحة.
- فحوصات أخرى: قد تُجرى فحوصات مثل تخطيط كهربية العضل (EMG) أو دراسات توصيل الأعصاب (NCS) لتقييم وظيفة الأعصاب.
-
تقييم الحاجة لمُحفز نمو العظام:
- بعد التشخيص الدقيق للحالة التي تتطلب دمج الفقرات، يقوم الأستاذ الدكتور محمد هطيف بتقييم عوامل الخطر المذكورة سابقًا (التدخين، السكري، هشاشة العظام، إلخ).
- يناقش الدكتور مع المريض الفوائد المحتملة لاستخدام محفز نمو العظام الداخلي لتعزيز عملية الاندماج وتقليل مخاطر عدم الالتئام، مع الأخذ في الاعتبار التفضيلات الفردية للمريض.
التحضير للجراحة:
بمجرد اتخاذ قرار دمج العمود الفقري وزرع محفز نمو العظام، يبدأ الأستاذ الدكتور محمد هطيف وفريقه في إعداد المريض للجراحة:
*
الفحوصات ما قبل الجراحة:
تشمل فحوصات الدم، تخطيط القلب الكهربائي، وأي فحوصات أخرى ضرورية لضمان أن المريض بصحة جيدة بما يكفي للخضوع للجراحة والتخدير.
*
إيقاف بعض الأدوية:
قد يُطلب من المريض التوقف عن تناول بعض الأدوية مثل مميعات الدم أو مضادات الالتهاب غير الستيرويدية قبل الجراحة.
*
التوقف عن التدخين:
يُشدد على أهمية التوقف عن التدخين قبل الجراحة وبعدها لتعزيز فرص الشفاء.
*
التعليمات الغذائية:
إرشادات حول الصيام قبل الجراحة.
*
المناقشة الشاملة:
يشرح الأستاذ الدكتور محمد هطيف تفاصيل الجراحة، بما في ذلك زرع المحفز، المخاطر المحتملة، وخطوات التعافي، ويجيب على جميع أسئلة المريض لضمان فهم كامل وموافقة مستنيرة.
يضمن هذا النهج الشامل، الذي يتميز به الأستاذ الدكتور محمد هطيف في صنعاء، أن يكون كل مريض مستعدًا تمامًا للجراحة، مما يزيد من احتمالية تحقيق أفضل النتائج الممكنة.
العلاج: محفز نمو العظام الداخلي لدمج الفقرات
يُعد محفز نمو العظام الداخلي تقنية متقدمة تُستخدم لتعزيز عملية الشفاء بعد جراحة دمج العمود الفقري. يقدم الأستاذ الدكتور محمد هطيف هذه التقنية كجزء من خيارات العلاج المتاحة في صنعاء، لضمان أعلى معدلات نجاح الاندماج لمرضاه.
ما هو محفز نمو العظام الداخلي؟
محفز نمو العظام الداخلي هو جهاز طبي صغير يُزرع جراحيًا بالقرب من موقع دمج الفقرات. يهدف هذا الجهاز إلى تحفيز نمو العظام الجديدة وتعزيز عملية الاندماج، مما يزيد من فرص تحقيق التحام عظمي صلب ومستقر.
- الحجم والموقع: الجهاز صغير، بحجم علبة الكبريت تقريبًا، ويُزرع في جيب ناعم من الأنسجة تحت الجلد في أسفل الظهر، بجانب العمود الفقري، خلال جراحة دمج الفقرات القطنية.
- آلية العمل: يتكون الجهاز من حزمة بطارية متصلة بأسلاك رفيعة توضع فوق موقع الطعم العظمي، مثل منطقة الميزاب الخلفي الجانبي للعمود الفقري. تُسلم هذه الأسلاك تيارات كهربائية صغيرة ومباشرة إلى المنطقة التي يُراد فيها نمو العظام (الاندماج الفقري). تُعتقد هذه التيارات الكهربائية أنها تحفز الخلايا العظمية وتسرع من عملية تكوين العظام الجديدة.

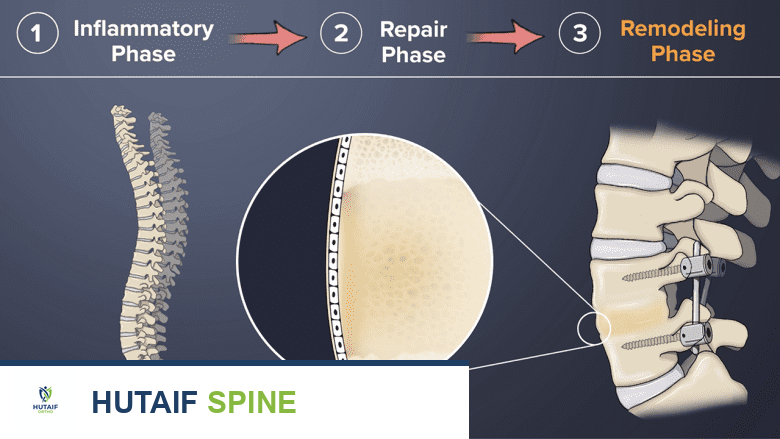
تُظهر هذه الصورة مرحلة إعادة التشكيل في تعافي دمج العمود الفقري، حيث يتم إعادة تشكيل وتقوية نسيج العظم الجديد تدريجياً.
أنواع دمج العمود الفقري التي تستفيد من المحفز
يمكن استخدام المحفز الكهربائي المزروع مع أي نوع من جراحات دمج العمود الفقري، بما في ذلك:
*
الاندماج الفقري القطني الأمامي (ALIF):
Anterior Lumbar Interbody Fusion
*
الاندماج الفقري القطني الخلفي (PLIF):
Posterior Lumbar Interbody Fusion
*
الاندماج الفقري القطني عبر الثقب (TLIF):
Transforaminal Lumbar Interbody Fusion
*
اندماج الميزاب الخلفي الجانبي (Posterolateral Gutter Fusion):
حيث يوضع الطعم العظمي بجانب الفقرات.
* وغيرها من الطرق الجراحية.
يمكن استخدام المحفز المزروع مع أو بدون أي أجهزة أخرى تُستخدم للمساعدة في تثبيت الاندماج، مثل المسامير الفقرية (Pedicle Screws) أو الأقفاص بين الفقرات (Interbody Cages) . يختار الأستاذ الدكتور محمد هطيف النهج الأنسب بناءً على حالة المريض ونوع الجراحة.
عملية زرع محفز نمو العظام
يتم زرع المحفز أثناء جراحة دمج العمود الفقري نفسها. بعد أن يقوم الأستاذ الدكتور محمد هطيف بإعداد موقع الدمج ووضع الطعوم العظمية وأي أدوات تثبيت أخرى (مثل البراغي والأقفاص)، يتم إجراء شق صغير آخر (أو توسيع الشق الأصلي) لوضع الجهاز.
* يتم إنشاء جيب صغير تحت الجلد في أسفل الظهر.
* يُوضع الجهاز (حزمة البطارية) في هذا الجيب.
* تُمرر الأسلاك الرفيعة بعناية وتُوضع على سطح الطعم العظمي في منطقة الاندماج.
* تُغلق الشقوق الجراحية.
هذا يضمن أن الجهاز يبدأ في العمل فورًا بعد الجراحة لتعزيز عملية الشفاء.
تجربة المريض مع محفز نمو العظام المزروع
يهتم الأستاذ الدكتور محمد هطيف براحة مرضاه، ويوضح لهم ما يمكن توقعه بعد زرع الجهاز:
*
الإحساس بالجهاز:
يذكر بعض المرضى أنهم يستطيعون الشعور بمحفز نمو العظام الداخلي تحت الجلد عند لمس المنطقة، بينما لا يلاحظه البعض الآخر على الإطلاق.
*
الظهور تحت الملابس:
عادة ما يكون الجهاز غير ملحوظ تحت الملابس، مما يضمن راحة المريض النفسية والاجتماعية.
*
الأحاسيس الكهربائية:
لا يشعر المرضى بأي أحاسيس كهربائية مؤلمة أو وخز. التيارات الكهربائية صغيرة جدًا وغير محسوسة.
*
كاشفات المعادن في المطارات:
يذكر معظم المرضى أنهم يمكنهم المرور عبر كاشفات المعادن في المطارات دون مشكلة. ومع ذلك، يُنصح دائمًا بإبلاغ موظفي الأمن بوجود جهاز طبي مزروع.
تعليمات ما بعد الجراحة لمُحفز نمو العظام الداخلي
بينما لا توجد قيود خاصة على النشاطات بسبب المحفز الكهربائي المزروع نفسه، إلا أن العديد من الجراحين، بما في ذلك الأستاذ الدكتور محمد هطيف، سيفرضون قيودًا على نشاطات المريض بسبب جراحة دمج الفقرات الأساسية. هذه القيود ضرورية لضمان شفاء الاندماج بشكل صحيح وتجنب أي مضاعفات.
*
النشاطات المائية:
السباحة، المشاركة في العلاج المائي، أو أي نوع من الاستحمام لن يؤثر على الجهاز. ومع ذلك، يجب اتباع تعليمات الجراح بشأن العناية بالجرح وتجنب غمره في الماء حتى يلتئم بشكل كامل.
*
العناية بالجرح:
الحفاظ على نظافة وجفاف موقع الشق الجراحي لمنع العدوى.
إزالة الجهاز
يُزال الجهاز المزروع عادةً بعد انتهاء فترة عمله المفيدة (على سبيل المثال، بعد ستة إلى اثني عشر شهرًا من الزرع)، اعتمادًا على تفضيل الجراح والمريض.
*
الإجراء:
تُجرى عملية إزالة الجهاز عادةً من خلال شق صغير في أسفل الظهر كإجراء للمرضى الخارجيين تحت التخدير الوريدي (التخدير الخفيف).
*
الأسلاك:
تُترك الأسلاك الصغيرة التي كانت فوق موقع الاندماج في مكانها عادةً ولا يلاحظها المريض. فهي آمنة ولا تسبب أي مشاكل.
المخاطر والآثار الجانبية المحتملة
على الرغم من أن المحفزات الكهربائية الداخلية تعتبر آمنة بشكل عام، إلا أنه من المهم ملاحظة أن الآثار الكهرومغناطيسية لهذا النوع من العلاج قد تكون غير معروفة أو قد تسبب مشاكل في بعض الحالات. يُشدد الأستاذ الدكتور محمد هطيف دائمًا على مناقشة جميع المخاطر المحتملة مع المريض. على سبيل المثال:
*
الحمل والرضاعة:
تأثير تحفيز نمو العظام أثناء الحمل أو الرضاعة غير معروف.
*
أجهزة تنظيم ضربات القلب ومزيلات الرجفان:
قد يؤثر التيار الكهربائي على بعض أنواع أجهزة تنظيم ضربات القلب ومزيلات الرجفان. يجب إبلاغ الجراح وأخصائي القلب قبل الجراحة.
*
فحص الرنين المغناطيسي (MRI):
قد لا يسمح الجهاز بإجراء
فحص الرنين المغناطيسي (MRI)
،
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك