جراحة دمج الفقرات القطنية الجانبي الشديد (XLIF): دليل شامل للمرضى مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية السريعة: جراحة XLIF هي إجراء متقدم لدمج الفقرات القطنية الجانبي الشديد، تُعالج اضطرابات أسفل الظهر بتثبيت الفقرات المتأثرة عبر نهج جانبي دقيق. يهدف الإجراء إلى تخفيف الألم واستعادة وظيفة العمود الفقري، ويُعد الأستاذ الدكتور محمد هطيف الرائد في هذه التقنية بصنعاء.
مقدمة عن جراحة دمج الفقرات القطنية الجانبي الشديد (XLIF)
تُعد آلام أسفل الظهر من المشكلات الصحية الشائعة والمُنهكة التي تؤثر على جودة حياة الملايين حول العالم. عندما تفشل العلاجات التحفظية في توفير الراحة، قد يصبح التدخل الجراحي ضرورة لاستعادة الوظيفة وتخفيف الألم. في هذا السياق، تبرز جراحة دمج الفقرات القطنية الجانبي الشديد، المعروفة اختصاراً بـ XLIF (Extreme Lateral Interbody Fusion)، كواحدة من التقنيات الجراحية الحديثة والمبتكرة التي أحدثت ثورة في علاج اضطرابات العمود الفقري القطني.
تهدف جراحة XLIF إلى معالجة اضطرابات أسفل الظهر عن طريق دمج الفقرات المتأثرة، مما يزيل الحركة غير المرغوبة في تلك الأجزاء ويُوفر استقراراً دائماً للعمود الفقري. ما يميز هذه التقنية هو نهجها الجانبي الفريد، حيث يتم الوصول إلى العمود الفقري من جانب الجسم بدلاً من الخلف أو الأمام، مما يقلل بشكل كبير من تلف العضلات والأنسجة المحيطة. يمكن من خلال هذا الإجراء علاج ما يصل إلى فقرتين متجاورتين، مما يوفر حلاً فعالاً للعديد من الحالات المزمنة.
في اليمن، وبشكل خاص في صنعاء، يُعتبر الأستاذ الدكتور محمد هطيف رائداً في جراحات العمود الفقري المتقدمة، بما في ذلك جراحة XLIF. بفضل خبرته الواسعة وتفانيه في استخدام أحدث التقنيات الجراحية، يلتزم الدكتور هطيف بتقديم أفضل رعاية ممكنة لمرضاه، مستخدماً نهجاً دقيقاً ومخصصاً لكل حالة لضمان أفضل النتائج العلاجية والتعافي السريع. هذا الدليل الشامل سيُقدم لك كل ما تحتاج معرفته عن جراحة XLIF، من التحضير وحتى التعافي، لمساعدتك على فهم هذا الإجراء المبتكر بشكل كامل.
التشريح الأساسي للعمود الفقري القطني
لفهم جراحة XLIF بشكل أفضل، من الضروري أن يكون لديك فهم أساسي لتشريح العمود الفقري القطني (أسفل الظهر). يتكون العمود الفقري من سلسلة من العظام تُسمى الفقرات، والتي تُشكل معاً عموداً مرناً وقوياً يدعم الجسم ويحمي الحبل الشوكي.
- الفقرات: في منطقة أسفل الظهر، توجد خمس فقرات قطنية (L1-L5). هذه الفقرات أكبر وأقوى من فقرات الرقبة والصدر، لأنها تتحمل معظم وزن الجسم وتوفر المرونة اللازمة للحركة.
- الأقراص الفقرية: بين كل فقرة وأخرى، يوجد قرص فقري يعمل كوسادة ممتصة للصدمات ويسمح بحركة العمود الفقري. يتكون القرص من حلقة خارجية قوية (الحلقة الليفية) ومركز داخلي هلامي (النواة اللبية).
- الحبل الشوكي والأعصاب: يمر الحبل الشوكي عبر قناة داخل الفقرات، وتتفرع منه أعصاب شوكية تخرج بين الفقرات لتصل إلى الأطراف والجذع. هذه الأعصاب هي المسؤولة عن نقل الإشارات الحسية والحركية.
- العضلات والأربطة: تُحيط بالعمود الفقري شبكة معقدة من العضلات والأربطة التي توفر الدعم والاستقرار وتسمح بالحركة. من بين هذه العضلات، تُعد العضلة القطنية الكبرى (Psoas muscle) ذات أهمية خاصة في جراحة XLIF، حيث تمر بالقرب من العمود الفقري في منطقة أسفل الظهر.
عندما تتضرر الأقراص الفقرية أو الفقرات، يمكن أن يؤدي ذلك إلى عدم استقرار في العمود الفقري، أو ضغط على الأعصاب، مما يسبب ألماً شديداً وضعفاً ووخزاً. تهدف جراحة XLIF إلى معالجة هذه المشكلات عن طريق استبدال القرص التالف ودمج الفقرات، مما يعيد الاستقرار ويخفف الضغط على الأعصاب.
الأسباب وعوامل الخطر التي تستدعي جراحة XLIF
تُستخدم جراحة XLIF لعلاج مجموعة واسعة من اضطرابات العمود الفقري القطني التي تسبب الألم المزمن وعدم الاستقرار. هذه الحالات غالبًا ما تكون نتيجة لتآكل الأقراص الفقرية أو الفقرات بمرور الوقت، أو نتيجة لإصابات معينة. من أبرز الأسباب وعوامل الخطر التي قد تستدعي هذا الإجراء:
الأمراض التنكسية للعمود الفقري
- مرض القرص التنكسي (Degenerative Disc Disease): مع التقدم في العمر، تفقد الأقراص الفقرية محتواها المائي ومرونتها، مما يؤدي إلى تدهورها وتآكلها. هذا يمكن أن يسبب ألماً مزمناً في الظهر وعدم استقرار في الفقرات.
- تضيق القناة الشوكية (Spinal Stenosis): يحدث عندما تضيق المساحات داخل العمود الفقري، مما يضغط على الحبل الشوكي والأعصاب المتفرعة منه. يمكن أن ينجم عن نمو زائد للعظام (نتوءات عظمية) أو سماكة الأربطة.
- انزلاق الفقار (Spondylolisthesis): وهي حالة تنزلق فيها إحدى الفقرات إلى الأمام فوق الفقرة التي تحتها. قد يكون هذا نتيجة لعيب خلقي، أو تدهور في العمود الفقري، أو إصابة. يمكن أن يسبب ألماً شديداً وضغطاً على الأعصاب.
- الجنف التنكسي (Degenerative Scoliosis): انحناء جانبي غير طبيعي للعمود الفقري يتطور في مرحلة البلوغ، وغالباً ما يكون مرتبطاً بتدهور الأقراص والمفاصل.
إصابات العمود الفقري
- كسور الفقرات: في بعض الحالات، قد تتطلب كسور الفقرات التي لا تلتئم بشكل صحيح أو تسبب عدم استقرار، إجراء دمج لتثبيت المنطقة.
- انفتاق القرص الشديد (Severe Disc Herniation): على الرغم من أن العديد من حالات الانفتاق تُعالج بطرق أقل تدخلاً، إلا أن الانفتاق الشديد والمتكرر الذي يسبب ضغطاً كبيراً على الأعصاب وقد يتطلب دمج الفقرات.
عوامل الخطر العامة
- التقدم في العمر: تزداد احتمالية الإصابة بأمراض العمود الفقري التنكسية مع التقدم في العمر.
- الوراثة: قد يكون هناك استعداد وراثي لبعض حالات العمود الفقري.
- السمنة: تزيد السمنة من الضغط على العمود الفقري، مما يسرع من تدهور الأقراص.
- التدخين: يقلل التدخين من تدفق الدم إلى الأقراص الفقرية، مما يعيق قدرتها على الشفاء ويزيد من تدهورها.
- نمط الحياة المستقر: قلة النشاط البدني وضعف عضلات الظهر والبطن يمكن أن تزيد من خطر الإصابة بمشاكل العمود الفقري.
- المهن التي تتطلب جهداً بدنياً: رفع الأثقال المتكرر أو الحركات الدورانية قد تزيد من خطر إصابات العمود الفقري.
عندما يتم تشخيص إحدى هذه الحالات وتُصبح الأعراض شديدة ومستمرة، ولا تستجيب للعلاجات غير الجراحية، يُصبح دمج الفقرات القطنية الجانبي الشديد (XLIF) خياراً فعالاً لتخفيف الألم واستعادة وظيفة العمود الفقري. يُقدم الأستاذ الدكتور محمد هطيف تقييماً دقيقاً وشاملاً لتحديد ما إذا كانت جراحة XLIF هي الخيار الأنسب لحالتك.
الأعراض التي تستدعي جراحة XLIF
تترافق اضطرابات أسفل الظهر التي تُعالج بجراحة XLIF بمجموعة من الأعراض التي تؤثر بشكل كبير على جودة حياة المريض. عندما تُصبح هذه الأعراض مزمنة وشديدة وتفشل في الاستجابة للعلاجات التحفظية، فقد يُوصى بالتدخل الجراحي. من أبرز الأعراض التي قد تُشير إلى الحاجة لجراحة XLIF:
- ألم أسفل الظهر المزمن والشديد: هذا هو العرض الرئيسي الذي يدفع المرضى لطلب المساعدة الطبية. قد يكون الألم مستمراً أو متقطعاً، وقد يزداد سوءاً مع الحركة أو الوقوف لفترات طويلة.
- ألم يمتد إلى الساقين (عرق النسا): يحدث هذا الألم عندما تضغط مشكلة في العمود الفقري على الأعصاب الشوكية المتجهة إلى الساقين. قد يوصف الألم بأنه حاد، حارق، أو كصدمة كهربائية، وقد يمتد إلى الأرداف، الفخذين، الساقين، وحتى القدمين.
- الخدر أو التنميل في الساقين والقدمين: شعور بالوخز أو فقدان الإحساس في مناطق معينة من الساقين أو القدمين، مما يدل على تهيج أو ضغط على الأعصاب.
- الضعف العضلي في الساقين أو القدمين: صعوبة في رفع القدم (تدلي القدم)، أو ضعف في عضلات الفخذ أو الساق، مما يؤثر على المشي والتوازن.
- تفاقم الأعراض مع الوقوف أو المشي: غالبًا ما يجد المرضى الذين يعانون من تضيق القناة الشوكية أن أعراضهم تزداد سوءًا عند الوقوف أو المشي لمسافات قصيرة، وتتحسن عند الجلوس أو الانحناء إلى الأمام.
- فقدان السيطرة على المثانة أو الأمعاء (نادر): في حالات نادرة وشديدة، مثل متلازمة ذيل الفرس، يمكن أن يؤدي الضغط الشديد على الأعصاب إلى فقدان السيطرة على وظائف المثانة والأمعاء. هذه حالة طبية طارئة تتطلب تدخلاً جراحياً فورياً.
- صعوبة في أداء الأنشطة اليومية: بسبب الألم والقيود الحركية، يجد المرضى صعوبة في القيام بأنشطة بسيطة مثل الانحناء، رفع الأشياء، أو حتى الجلوس والوقوف بشكل مريح.
إذا كنت تعاني من أي من هذه الأعراض بشكل مزمن، فمن الضروري استشارة طبيب متخصص في جراحة العمود الفقري. يُجري الأستاذ الدكتور محمد هطيف تقييماً شاملاً لأعراضك وتاريخك الطبي، بالإضافة إلى الفحوصات اللازمة، لتحديد السبب الجذري لمشكلتك ووضع خطة علاجية مناسبة.
تشخيص حالات العمود الفقري القطني
يُعد التشخيص الدقيق حجر الزاوية في تحديد العلاج الأمثل لأمراض العمود الفقري القطني. يعتمد الأستاذ الدكتور محمد هطيف على نهج شامل للتشخيص، يجمع بين الفحص السريري الدقيق وأحدث تقنيات التصوير الطبي، لضمان فهم كامل لحالة المريض.
1. التاريخ الطبي والفحص السريري
- التاريخ الطبي: يبدأ التشخيص بجمع معلومات مفصلة عن الأعراض التي تعاني منها، متى بدأت، مدى شدتها، العوامل التي تُزيدها أو تُقللها، وأي علاجات سابقة تلقيتها. كما يُسأل عن تاريخك الصحي العام، الأدوية التي تتناولها، وعاداتك الحياتية (مثل التدخين).
- الفحص البدني والعصبي: يُجري الدكتور هطيف فحصاً دقيقاً لتقييم مدى الحركة في عمودك الفقري، وملاحظة أي مناطق مؤلمة باللمس. يتم أيضاً فحص القوة العضلية، ردود الأفعال (المنعكسات)، والإحساس في ساقيك وقدميك للكشف عن أي علامات لضغط الأعصاب.
2. الفحوصات التصويرية
تُقدم فحوصات التصوير معلومات حيوية حول بنية العمود الفقري وتساعد في تحديد مصدر المشكلة بدقة:
- الأشعة السينية (X-rays): تُظهر صور الأشعة السينية العظام بوضوح ويمكن أن تكشف عن التغيرات في محاذاة العمود الفقري، أو وجود نتوءات عظمية، أو فقدان ارتفاع القرص، أو كسور.
- التصوير بالرنين المغناطيسي (MRI): يُعد التصوير بالرنين المغناطيسي الأداة الأكثر قيمة لتقييم الأنسجة الرخوة، مثل الأقراص الفقرية، الحبل الشوكي، والأعصاب. يمكن أن يكشف عن انفتاق القرص، تضيق القناة الشوكية، الأورام، والالتهابات.
- التصوير المقطعي المحوسب (CT Scan): يُوفر صوراً مقطعية مفصلة للعظام، وهو مفيد بشكل خاص في تقييم بنية العظام، مثل الكسور المعقدة أو التغيرات العظمية التي قد لا تظهر بوضوح في الأشعة السينية العادية.
- التصوير المقطعي بالنخاع (Myelogram): في بعض الحالات، قد يتم حقن صبغة تباين في الفراغ المحيط بالحبل الشوكي قبل إجراء الأشعة السينية أو التصوير المقطعي المحوسب. تُساعد هذه الصبغة على إظهار الضغط على الحبل الشوكي والأعصاب بشكل أكثر وضوحاً.
- التنظير الفلوري (Fluoroscopy): أثناء التحضير للجراحة، تُستخدم صور الأشعة السينية الحية (التنظير الفلوري) لتحديد الموقع الدقيق للقرص الذي سيتم إزالته، وتوجيه الأدوات الجراحية بدقة.
3. دراسات التوصيل العصبي وتخطيط كهربية العضل (EMG/NCS)
في بعض الحالات، قد تُجرى هذه الفحوصات لتقييم وظيفة الأعصاب والعضلات، وتحديد مدى تلف الأعصاب وموقعه.
بعد جمع كل هذه المعلومات، يُقوم الأستاذ الدكتور محمد هطيف بتحليلها بعناية لوضع تشخيص دقيق وتحديد ما إذا كانت جراحة XLIF هي الخيار العلاجي الأنسب لحالتك، مع شرح جميع الخيارات المتاحة لك بالتفصيل.
تفاصيل إجراء جراحة XLIF خطوة بخطوة
تُعد جراحة XLIF إجراءً دقيقاً يتطلب خبرة عالية، ويُقدم الأستاذ الدكتور محمد هطيف في صنعاء هذا الإجراء بأعلى مستويات الكفاءة والاحترافية. يتميز هذا النهج بتقليل التدخل الجراحي، مما يساهم في تعافٍ أسرع للمريض. فيما يلي نظرة مفصلة على الخطوات الأساسية لإجراء جراحة XLIF:
1. التحضير قبل الجراحة
قبل أي شكل من أشكال دمج الفقرات القطنية، يتم الحصول على موافقة طبية شاملة للتأكد من أن المريض لائق صحياً للجراحة. يُطلب من المرضى المدخنين التوقف عن التدخين قبل الجراحة لعدة أسابيع، حيث يؤثر التدخين سلباً على عملية التئام العظام. قد يُتاح للمرضى أيضاً التبرع بدمهم الخاص ليُستخدم عند الحاجة أثناء الجراحة.
2. تجهيز المريض وتحديد الموقع
- التخدير العام: يُعطى المريض تخديراً عاماً لضمان راحته وعدم شعوره بالألم طوال فترة الإجراء.
- وضع المريض: يُوضع المريض على جانبه على طاولة العمليات.
- التنظير الفلوري (الأشعة السينية الحية): تُستخدم صور الأشعة السينية الحية لتحديد الموقع الدقيق للقرص التالف الذي سيتم إزالته.
- تحديد موقع الشق: يقوم الجراح بتحديد ووضع علامة على الجلد مباشرة فوق القرص المستهدف.
3. الوصول إلى العمود الفقري (النهج الجانبي)
- الشق الجراحي: يُجرى شق صغير في الخاصرة (الجانب السفلي من الظهر).
- إزاحة الصفاق: يستخدم الجراح إصبعه لإزاحة الصفاق (الغشاء الذي يُغطي أعضاء البطن) بلطف بعيداً عن جدار البطن، دون الحاجة إلى قطعه.
- إدخال الموسع (Dilator): يتم إدخال أداة أنبوبية تُسمى الموسع عبر الصفاق وتُدفع بلطف نحو القرص المستهدف. تُستخدم صور التنظير الفلوري للتأكد من أن الموسع في وضع مناسب فوق القرص.
- المسبار ومراقبة الأعصاب: يتم إدخال مسبار (أداة غير حادة) عبر العضلة القطنية الكبرى (Psoas)، وهي عضلة كبيرة تمتد على طول الجزء الأمامي من أسفل العمود الفقري وتلتف حول منطقة الحوض وتتصل بالورك. تُساعد هذه الخطوة على تجنب إصابة الأعصاب. تُعد مراقبة الأعصاب في الوقت الحقيقي أمراً بالغ الأهمية خلال جراحة XLIF. تقع العديد من الأعصاب المتفرعة من العمود الفقري بالقرب من العضلة القطنية الكبرى، وقد تمر مباشرة فوق سطحها. خلال الإجراء، يُراقب الجراح معلومات في الوقت الفعلي حول موقع هذه الأعصاب بالنسبة لأدواته الجراحية، مما يقلل بشكل كبير من خطر تلف الأعصاب. يُعرف الأستاذ الدكتور محمد هطيف بمهارته الفائقة في استخدام هذه التقنيات المتقدمة لضمان سلامة المريض.
4. استبدال القرص بالقفص بين الفقرات
- استئصال القرص الكامل (Discectomy): يتم إزالة القرص التالف بالكامل.
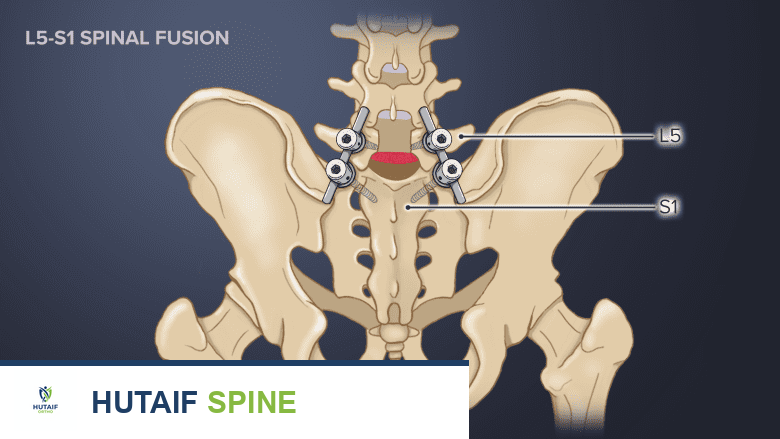
- إدخال القفص بين الفقرات (Interbody Cage): يتم إدخال قفص خاص بين الفقرات عبر نفس الشق الجانبي. يُساعد هذا القفص على تثبيت الفقرات في وضعها الصحيح، والحفاظ على ارتفاع القرص (المسافة بين الفقرات المتجاورة)، والحفاظ على محاذاة العمود الفقري.
- الطعم العظمي (Bone Graft): تُملأ بعض الأقفاص بالطعوم العظمية (مواد عظمية أو بدائلها) لتسهيل نمو العظام ودمجها بين الفقرات.
- تأكيد الموضع: تُؤخذ صور بالأشعة السينية للتأكد من أن القفص المزروع في الموضع الصحيح تماماً.
5. إغلاق الجرح
- الخياطة: تُستخدم الغرز (الخياطة) لإغلاق الشق الجراحي بعناية.
6. التثبيت الخلفي (في معظم الحالات)
- مسامير السويقات والقضبان: في معظم الحالات، تُوضع مسامير السويقات (Pedicle Screws) من الخلف، وتُثبت فوق وتحت مستوى القرص الذي تم دمجه، وتُوصل بواسطة قضبان. يُوفر هذا التثبيت الإضافي استقراراً أكبر للعمود الفقري ويُعزز عملية الدمج.
7. المراقبة بعد الجراحة
- يُراقب المرضى عن كثب لبضع ساعات بعد الجراحة حتى يزول تأثير التخدير العام ويستعيدون وعيهم بشكل كامل.
تُستغرق جراحة XLIF لمستوى واحد حوالي ساعة واحدة من وقت الشق حتى إغلاق الجراح للشق الجانبي بالغرز. سيتطلب وضع المسامير والقضبان من الخلف في إجراء منفصل وقتاً إضافياً. بفضل خبرة الأستاذ الدكتور محمد هطيف وفريقه، يتم تنفيذ هذه الخطوات بدقة متناهية لضمان أفضل النتائج الجراحية للمرضى في صنعاء.
التعافي بعد جراحة XLIF
يُعد التعافي بعد جراحة XLIF جزءاً حاسماً من رحلة العلاج، ويُشرف الأستاذ الدكتور محمد هطيف وفريقه على هذه المرحلة بعناية فائقة لضمان أفضل النتائج الممكنة. تعتمد فترة التعافي على عدة عوامل، بما في ذلك عدد مستويات الفقرات التي تم دمجها، وشدة مشكلة أسفل الظهر الأصلية، وعمر المريض وصحته العامة.
التعافي الفوري بعد الجراحة
- الألم والكدمات: من الطبيعي الشعور ببعض الألم والكدمات في مواقع الشقوق بعد الجراحة، ويمكن التحكم في ذلك بمسكنات الألم الفموية، ويزول عادةً بعد بضعة أسابيع.
- ألم الفخذ الأمامي: قد يشعر المريض ببعض الألم في الجزء الأمامي من الفخذ، والذي يستمر لبضعة أيام إلى أسابيع ثم يختفي تدريجياً.
- تحسن الأعراض: يُلاحظ تحسن في الأعراض التي كان يعاني منها المريض قبل الجراحة (مثل ألم الساق) إما فوراً أو تدريجياً بعد العملية.
- القدرة على المشي المبكر: عادةً ما يتمكن المرضى من النهوض والمشي بعد بضع ساعات من الجراحة. يعود الفضل في ذلك إلى نهج XLIF الذي يقوم بفصل ألياف العضلة القطنية الكبرى بدلاً من قطعها بالكامل، مما يقلل من فترة التعافي.
- مدة الإقامة في المستشفى: يعود معظم المرضى الذين يخضعون لإجراء XLIF إلى منازلهم في نفس اليوم أو اليوم التالي للجراحة؛ قد يحتاج آخرون إلى البقاء لبضعة أيام أو أسبوع في المستشفى. يُسمح للمرضى بالخروج بمجرد السيطرة على الألم وقدرتهم على المشي بأمان.
العودة إلى الأنشطة اليومية

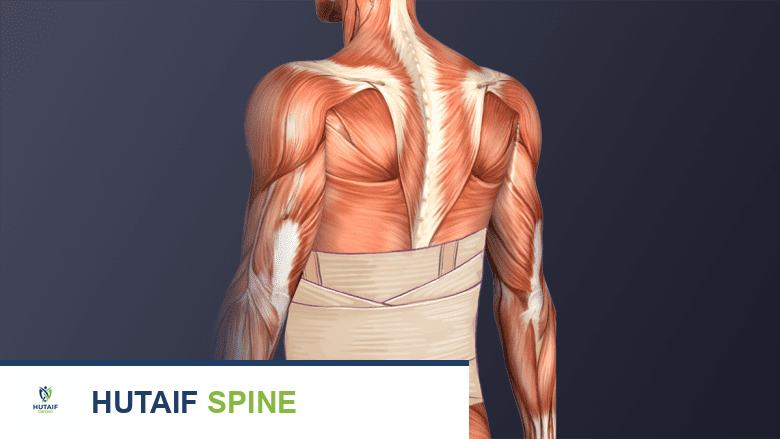
دعامة الظهر تُثبت العمود الفقري وتُساعد في عملية التعافي.
- دعامة الظهر: قد يُوصى بارتداء دعامة للظهر (حزام الظهر) خلال الأسابيع القليلة الأولى بعد الجراحة للمساعدة في تثبيت العمود الفقري والمساعدة في عملية الدمج.
- المشي: يُوصى عادةً بالمشي في اليوم التالي للجراحة كأول نشاط بدني.
- الأنشطة الأكثر قوة: قد تكون الأنشطة الأكثر قوة، مثل استخدام جهاز المشي البيضاوي (elliptical trainer)، آمنة بعد حوالي أسبوعين من الجراحة. قد يكون الجري آمناً بعد حوالي 6 أسابيع من الجراحة.
- العودة للأنشطة الطبيعية: يمكن لمعظم المرضى العودة إلى أنشطتهم الطبيعية في غضون بضعة أشهر من الجراحة. تلعب وجود حالات أخرى في العمود الفقري والصحة العامة للمريض دوراً مهماً في تحديد الوقت المستغرق للعودة إلى جميع الأنشطة الروتينية.
- برنامج العلاج الطبيعي: قد يُوصى ببرنامج علاج طبيعي موجه خلال الأسابيع القليلة الأولى للمساعدة في استعادة القوة والمساعدة في الأنشطة البدنية الروتينية. يُعد هذا جزءاً أساسياً من التعافي، ويُقدم فريق الأستاذ الدكتور محمد هطيف إرشادات مفصلة بشأن برنامج العلاج الطبيعي المناسب لكل مريض.
زيارات المتابعة بعد الجراحة
تُحدد زيارات المتابعة بعد الجراحة عادةً كل بضعة أسابيع أو أشهر. خلال هذه الزيارات، يفحص الجراح علامات الشفاء أو العدوى ويُعالج أي مخاوف محتملة تتعلق بالنشاط أو إدارة الألم. قد تحدث الزيارات بشكل أكثر أو أقل تكراراً وتُصمم عادةً لتناسب احتياجات المريض الفردية. يُقدم الأستاذ الدكتور محمد هطيف رعاية شاملة للمتابعة لضمان تعافٍ سلس وناجح.
الأسئلة الشائعة حول جراحة XLIF
ما هي جراحة XLIF وما الذي يميزها عن غيرها من جراحات دمج الفقرات؟
جراحة XLIF (Extreme Lateral Interbody Fusion) هي إجراء لدمج الفقرات القطنية يتم فيه الوصول إلى العمود الفقري من جانب الجسم (الخاصرة). تتميز بتقليل التدخل الجراحي وتجنب قطع العضلات الكبيرة، مما يؤدي إلى ألم أقل بعد الجراحة وتعافٍ أسرع مقارنة بالنهج الخلفي أو الأمامي التقليدي.
ما هي الحالات التي تعالجها جراحة XLIF؟
تُستخدم جراحة XLIF لعلاج مجموعة واسعة من اضطرابات أسفل الظهر، بما في ذلك مرض القرص التنكسي، تضيق القناة الشوكية، انزلاق الفقار، والجنف التنكسي، عندما تسبب هذه الحالات ألماً مزمناً وعدم استقرار في العمود الفقري.
هل جراحة XLIF مناسبة لجميع المرضى؟
لا، ليست جراحة XLIF مناسبة لجميع المرضى. يعتمد القرار على التشخيص الدقيق، الحالة الصحية العامة للمريض، وشدة الأعراض. يُقدم الأستاذ الدكتور محمد هطيف تقييماً شاملاً لتحديد ما إذا كانت هذه الجراحة هي الخيار الأنسب لك.
ما هي مدة الإجراء الجراحي لجراحة XLIF؟
تستغرق جراحة XLIF لمستوى واحد حوالي ساعة واحدة. إذا تطلب الأمر وضع مسامير وقضبان من الخلف في إجراء منفصل، فسيستغرق ذلك وقتاً إضافياً.
ما هي المخاطر المحتملة لجراحة XLIF؟
مثل أي عملية جراحية، تحمل جراحة XLIF بعض المخاطر، وإن كانت منخفضة. تشمل هذه المخاطر العدوى، النزيف، ردود الفعل على التخدير، وتلف الأعصاب (على الرغم من أن مراقبة الأعصاب تقلل هذا الخطر بشكل كبير)، وعدم نجاح الدمج. يُناقش الدكتور هطيف جميع المخاطر المحتملة معك قبل الجراحة.
هل سأشعر بالألم بعد جراحة XLIF؟
نعم، من الطبيعي الشعور ببعض الألم والكدمات في مواقع الشقوق بعد الجراحة، بالإضافة إلى ألم محتمل في الف
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك