جراحة دمج الفقرات الخلفي الجانبي: دليل شامل للتعافي والنتائج مع الأستاذ الدكتور محمد هطيف

الخلاصة الطبية السريعة: جراحة دمج الفقرات الخلفي الجانبي هي إجراء يهدف إلى تثبيت فقرات العمود الفقري وتخفيف الألم الناتج عن عدم الاستقرار أو التدهور. تتضمن وضع طعم عظمي في الفراغ الخلفي الجانبي للعمود الفقري. يقدم الأستاذ الدكتور محمد هطيف في صنعاء هذه الجراحة بدقة عالية مع رعاية شاملة قبل وبعد العملية.
مقدمة
يُعد العمود الفقري من أهم الهياكل في جسم الإنسان، فهو يوفر الدعم والحماية للحبل الشوكي، ويسمح بحركة سلسة ومرنة. ومع ذلك، قد يتعرض العمود الفقري لمجموعة من المشاكل التي تسبب الألم وعدم الاستقرار، مثل الانزلاق الغضروفي، أو تضيق القناة الشوكية، أو انزلاق الفقرات، أو الكسور. في بعض الحالات، عندما تفشل العلاجات غير الجراحية في تخفيف هذه المشاكل، قد تصبح جراحة دمج الفقرات خيارًا ضروريًا لاستعادة الاستقرار وتقليل الألم.
تُعد جراحة دمج الفقرات الخلفي الجانبي (Posterolateral Spinal Fusion) إحدى التقنيات الشائعة والفعالة لتثبيت أجزاء من العمود الفقري. يهدف هذا الإجراء إلى خلق جسر عظمي بين فقرتين أو أكثر، مما يوقف الحركة غير المرغوب فيها ويقلل الضغط على الأعصاب. في هذا الدليل الشامل، سنتعمق في تفاصيل هذه الجراحة، بدءًا من التحضير لها وصولًا إلى خطوات الإجراء والتعافي بعده، مع تسليط الضوء على خبرة الأستاذ الدكتور محمد هطيف، الذي يُعد الرائد في جراحات العمود الفقري في صنعاء، اليمن.
تُجرى هذه الجراحة عادةً في غضون ساعة إلى ثلاث ساعات، ويعتمد ذلك على عدد المستويات التي سيتم دمجها، والحاجة إلى إجراءات إضافية، ونوع الطعم العظمي المستخدم. غالبًا ما تُجرى كجراحة يوم واحد، حيث يمكن للمرضى العودة إلى منازلهم في نفس اليوم، مما يؤكد على التطورات الحديثة في التقنيات الجراحية والرعاية اللاحقة.
التشريح الأساسي للعمود الفقري
لفهم جراحة دمج الفقرات الخلفي الجانبي بشكل أفضل، من الضروري الإلمام بالتشريح الأساسي للعمود الفقري. يتكون العمود الفقري من سلسلة من العظام تسمى الفقرات، والتي تتراص فوق بعضها البعض لتشكل قناة عظمية تحمي الحبل الشوكي. بين كل فقرتين، توجد وسائد غضروفية مرنة تُعرف بالأقراص الفقرية، والتي تعمل كممتصات للصدمات وتسمح بالحركة.
تتكون كل فقرة من عدة أجزاء رئيسية:
*
الجسم الفقري:
الجزء الأمامي الأكبر الذي يحمل الوزن.
*
القوس الفقري:
الجزء الخلفي الذي يحيط بالحبل الشوكي.
*
النتوءات الشوكية:
نتوء عظمي يتجه للخلف، ويمكن الإحساس به تحت الجلد.
*
النتوءات المستعرضة:
نتوءان عظميان يمتدان جانبيًا من القوس الفقري.
*
النتوءات المفصلية:
أسطح مفصلية تسمح بحركة الفقرات مع بعضها البعض.
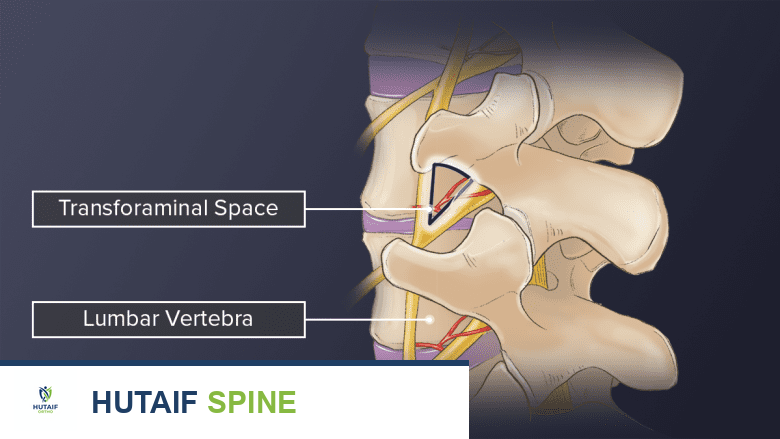
يُعد "الفراغ الخلفي الجانبي" (Posterolateral Gutter) المنطقة المستهدفة في هذه الجراحة. تقع هذه المنطقة على جانبي النتوءات الشوكية والنتوءات المستعرضة للفقرات. في هذه المنطقة، يتم وضع الطعم العظمي لإنشاء جسر صلب يربط بين الفقرات، مما يؤدي إلى دمجها مع مرور الوقت. تُحيط بهذه المنطقة عضلات الظهر الكبيرة، مثل العضلات الناصبة للفقار (erector spinae)، والتي يتم إزاحتها بعناية أثناء الجراحة للوصول إلى العظام ووضع الطعم.
إن فهم هذه الهياكل التشريحية يساعد على تقدير مدى تعقيد الجراحة وأهمية الدقة التي يتبعها الأستاذ الدكتور محمد هطيف وفريقه لضمان أفضل النتائج للمرضى.
الأسباب ودواعي جراحة دمج الفقرات الخلفي الجانبي
لا تُعد جراحة دمج الفقرات الخلفي الجانبي الخيار الأول عادةً، بل تُنظر إليها كحل عندما تفشل العلاجات التحفظية الأخرى في توفير الراحة من الألم أو استعادة الاستقرار. هناك عدة حالات طبية يمكن أن تستدعي هذا النوع من الجراحة:
- مرض القرص التنكسي (Degenerative Disc Disease): مع التقدم في العمر، يمكن أن تتآكل الأقراص الفقرية وتفقد مرونتها، مما يؤدي إلى عدم استقرار في العمود الفقري وألم مزمن.
- انزلاق الفقار (Spondylolisthesis): وهي حالة تنزلق فيها فقرة من مكانها الطبيعي فوق الفقرة التي تحتها، مما يسبب ضغطًا على الأعصاب وألمًا شديدًا.
- تضيق القناة الشوكية (Spinal Stenosis): يحدث هذا عندما تضيق المساحات داخل العمود الفقري، مما يضغط على الحبل الشوكي والأعصاب التي تمتد عبر العمود الفقري.
- الجنف أو الحداب (Scoliosis or Kyphosis): تشوهات العمود الفقري التي تسبب انحناءات غير طبيعية، والتي يمكن أن تؤدي إلى الألم وعدم الاستقرار وتتطلب الدمج لتصحيح الانحناء وتثبيته.
- الكسور الفقرية: في بعض الحالات، قد تتطلب الكسور الشديدة في الفقرات تثبيتًا جراحيًا لمنع المزيد من الضرر واستعادة الدعم.
- عدم استقرار العمود الفقري: يمكن أن ينجم عن إصابات أو عمليات جراحية سابقة، مما يؤدي إلى حركة مفرطة بين الفقرات تسبب الألم.
- الأورام أو العدوى: في بعض الأحيان، قد تتطلب إزالة الأورام أو علاج العدوى في العمود الفقري عملية دمج لتعويض الاستقرار المفقود.
يُعد الألم المزمن الذي لا يستجيب للعلاجات غير الجراحية، بالإضافة إلى الضعف أو الخدر أو الوخز في الأطراف، من المؤشرات الرئيسية التي قد تدفع الطبيب للنظر في جراحة دمج الفقرات. يقوم الأستاذ الدكتور محمد هطيف بتقييم كل حالة بعناية فائقة لتحديد ما إذا كانت هذه الجراحة هي الخيار الأنسب للمريض، مع الأخذ في الاعتبار جميع العوامل الفردية.
الأعراض التي تستدعي جراحة دمج الفقرات
تعتمد الأعراض التي تدفع المريض للبحث عن العلاج على السبب الكامن وراء مشكلة العمود الفقري. ومع ذلك، هناك مجموعة من الأعراض الشائعة التي قد تشير إلى الحاجة إلى جراحة دمج الفقرات الخلفي الجانبي:
- ألم الظهر المزمن: وهو الألم الذي يستمر لأكثر من 3-6 أشهر، ولا يتحسن مع الراحة أو العلاجات التحفظية مثل الأدوية والعلاج الطبيعي. يمكن أن يكون الألم موضعيًا في منطقة معينة من الظهر، أو ينتشر إلى الأرداف أو الفخذين.
- ألم الساق (عرق النسا): يحدث هذا عندما يتم ضغط الأعصاب في العمود الفقري، مما يسبب ألمًا حادًا أو حارقًا يمتد من الأرداف إلى أسفل الساق، وقد يصل إلى القدم.
- الخدر أو الوخز: إحساس بالدبابيس والإبر أو فقدان الإحساس في الساقين أو القدمين، مما يشير إلى تهيج أو تلف الأعصاب.
- الضعف العضلي: صعوبة في تحريك الساقين أو القدمين، أو فقدان القوة في عضلات معينة، مما قد يؤثر على القدرة على المشي أو الوقوف.
- تفاقم الألم مع الحركة: يزداد الألم عند الوقوف لفترات طويلة، أو المشي، أو الانحناء، أو الالتواء، ويتحسن نسبيًا مع الراحة أو الجلوس.
- صعوبة في الحفاظ على الوضعية: قد يجد المريض صعوبة في الوقوف مستقيمًا أو الحفاظ على وضعية معينة بسبب عدم استقرار العمود الفقري.
- فشل العلاجات التحفظية: عندما لا تحقق العلاجات غير الجراحية مثل الأدوية المضادة للالتهاب، والعلاج الطبيعي، والحقن فوق الجافية، أو التمارين الرياضية أي تحسن كبير في الأعراض.
يُشدد الأستاذ الدكتور محمد هطيف على أهمية عدم تجاهل هذه الأعراض وضرورة استشارة طبيب متخصص في جراحة العمود الفقري لتقييم الحالة بشكل دقيق وتحديد خطة العلاج الأنسب.
التشخيص الدقيق قبل الجراحة
قبل اتخاذ قرار بإجراء جراحة دمج الفقرات الخلفي الجانبي، يُجري الأستاذ الدكتور محمد هطيف تقييمًا شاملاً ودقيقًا للحالة لضمان التشخيص الصحيح وتحديد مدى ملاءمة الجراحة. تتضمن عملية التشخيص عدة خطوات:
-
التاريخ الطبي والفحص البدني:
- التاريخ الطبي: يستفسر الدكتور هطيف عن الأعراض التي يعاني منها المريض، ومتى بدأت، ومدى شدتها، وما إذا كانت هناك عوامل تزيدها أو تقللها. كما يسأل عن التاريخ المرضي العام، والأدوية التي يتناولها المريض، وأي جراحات سابقة.
- الفحص البدني: يتضمن تقييم قوة العضلات، وردود الفعل العصبية، والإحساس في الأطراف، بالإضافة إلى فحص مدى حركة العمود الفقري ومناطق الألم عند الجس.
-
الفحوصات التصويرية: تُعد هذه الفحوصات حاسمة لرؤية الهياكل الداخلية للعمود الفقري وتحديد مصدر المشكلة:
- الأشعة السينية (X-rays): تُظهر العظام وتكشف عن أي تشوهات في محاذاة العمود الفقري، أو كسور، أو علامات تنكس المفاصل، أو عدم استقرار بين الفقرات عند أخذها في وضعيات مختلفة (مثل الانحناء).
- التصوير بالرنين المغناطيسي (MRI): يوفر صورًا مفصلة للأنسجة الرخوة مثل الأقراص الفقرية، والأعصاب، والحبل الشوكي. يُعد مفيدًا لتحديد الانزلاقات الغضروفية، وتضيق القناة الشوكية، والأورام، والالتهابات.
- التصوير المقطعي المحوسب (CT scan): يُقدم صورًا مقطعية مفصلة للعظام، وهو ممتاز لتقييم بنية الفقرات، وتحديد مدى تآكل العظام، وتخطيط الجراحة.
- المسح العظمي (Bone Scan): في بعض الحالات، قد يُطلب لتحديد مناطق النشاط الأيضي غير الطبيعي في العظام، مثل الالتهابات أو الأورام.
-
الدراسات الكهربائية العصبية (EMG/NCS):
- تخطيط كهربية العضل (EMG) ودراسات توصيل الأعصاب (NCS): تُستخدم لتقييم وظيفة الأعصاب والعضلات، وتحديد ما إذا كان هناك ضغط على الأعصاب ومكان هذا الضغط وشدته.
-
الحقن التشخيصية:
- في بعض الأحيان، قد يُجرى حقن مخدر موضعي أو ستيرويد في منطقة معينة من العمود الفقري (مثل المفاصل الوجهية أو حول جذر العصب) لتحديد ما إذا كان هذا هو مصدر الألم. إذا اختفى الألم بعد الحقن، فإنه يؤكد أن تلك المنطقة هي المسؤولة عن الأعراض.
من خلال هذه العملية التشخيصية الشاملة، يضمن الأستاذ الدكتور محمد هطيف في صنعاء، اليمن، أن كل مريض يتلقى التشخيص الأكثر دقة، مما يؤدي إلى خطة علاج مخصصة ومثلى.
العلاج: جراحة دمج الفقرات الخلفي الجانبي
بعد التشخيص الدقيق وتحديد الحاجة إلى التدخل الجراحي، تأتي مرحلة العلاج. تُعد جراحة دمج الفقرات الخلفي الجانبي إجراءً جراحيًا معقدًا يتطلب خبرة عالية ودقة متناهية، وهو ما يوفره الأستاذ الدكتور محمد هطيف في صنعاء.
التحضير لجراحة دمج الفقرات الخلفي الجانبي
يُعد التحضير الجيد قبل الجراحة أمرًا بالغ الأهمية لضمان سلامة المريض وتقليل مخاطر المضاعفات. تتضمن الإجراءات القياسية التي تُجرى قبل جراحة دمج الفقرات الخلفي الجانبي ما يلي:
-
مراجعة الأدوية:
يجب مراجعة جميع الأدوية التي يتناولها المريض، سواء كانت بوصفة طبية أو بدون وصفة طبية. يشمل ذلك:
- مضادات الالتهاب غير الستيرويدية (NSAIDs): مثل الأيبوبروفين والنابروكسين، والتي قد تزيد من خطر النزيف.
- مضادات التخثر (مخففات الدم): مثل الوارفارين أو الأسبرين، والتي يجب إيقافها قبل الجراحة بفترة كافية لتقليل خطر النزيف المفرط.
- الفيتامينات والمكملات الغذائية: بعضها قد يؤثر على تخثر الدم أو التخدير.
-
أدوية ضغط الدم ومضادات السكري:
قد تحتاج جرعاتها إلى التعديل قبل الجراحة.
يقوم الدكتور هطيف بإبلاغ المريض بالأدوية التي يجب إيقافها أو تعديل جرعاتها قبل أسبوع واحد من الإجراء لتقليل مخاطر المضاعفات.
- ترتيب وسيلة المواصلات: نظرًا لاستخدام التخدير العام الذي يسبب النعاس، يجب على المريض ترتيب وسيلة مواصلات للعودة إلى المنزل بعد الخروج من المستشفى.
- الصيام قبل الجراحة: يجب التوقف عن تناول جميع الأطعمة والمشروبات لمدة 8 ساعات على الأقل قبل الإجراء لتقليل خطر الشفط الرئوي أثناء التخدير.
- التوقف عن التدخين ومنتجات النيكوتين: يُطلب من الأفراد الذين يدخنون أو يستخدمون منتجات النيكوتين الأخرى التوقف عن استخدامها قبل أسبوع (أو أكثر) من الجراحة. تُعد هذه الخطوة حاسمة لأن استخدام هذه المواد يعيق التئام الاندماج العظمي ويزيد بشكل كبير من خطر المضاعفات وفشل الاندماج.
- الفحوصات المخبرية والطبية: قد يطلب الأستاذ الدكتور محمد هطيف إجراء فحوصات دم روتينية، وتخطيط للقلب (ECG)، وأشعة سينية للصدر لتقييم الصحة العامة للمريض والتأكد من ملاءمته للتخدير والجراحة.
- مناقشة شاملة: يُجري الدكتور هطيف مناقشة مفصلة مع المريض حول الإجراء، والمخاطر والفوائد المحتملة، والتوقعات بعد الجراحة، والإجابة على جميع استفسارات المريض.
خطوات إجراء جراحة دمج الفقرات الخلفي الجانبي
تُجرى الجراحة تحت التخدير العام، وتتبع الخطوات التالية بدقة:
-
التحضير الأولي:
- يُعطى المريض التخدير العام ويتم تخديره بالكامل.
- يُدخل أنبوب في حلق المريض لدعم التنفس أثناء الجراحة.
- تُعطى مضادات حيوية عن طريق الوريد لمنع العدوى.
- تُوضع أجهزة مراقبة لمراقبة وظائف القلب، وضغط الدم، ومستويات الأكسجين.
-
الشق الجراحي:
- يُوضع المريض على بطنه.
- يُجرى شق عمودي بطول يتراوح من 3 إلى 6 بوصات (حوالي 7.5 إلى 15 سم) على طول خط منتصف العمود الفقري في المنطقة المستهدفة.
-
كشف العمود الفقري:
- تُزاح العضلات والأنسجة المحيطة بالعمود الفقري بعناية للوصول إلى الفقرات والفراغ الخلفي الجانبي.
- تُبعد عضلات الظهر الكبيرة، مثل العضلات الناصبة للفقار، التي ترتبط بالنتوءات المستعرضة للفقرات، لإنشاء "سرير" مناسب لوضع الطعم العظمي.
-
وضع الطعم العظمي:
- يُوضع الطعم العظمي أو بديل الطعم العظمي في الفراغ الخلفي الجانبي. الهدف هو أن ينمو هذا الطعم ويندمج مع الفقرات المجاورة بمرور الوقت.
- حصاد الطعم العظمي (إذا كان ذاتيًا): إذا تم استخدام عظم المريض نفسه كطعم (يُسمى طعم ذاتي)، يُجري الجراح شقًا صغيرًا (حوالي 0.5 إلى 1 بوصة) في الجزء الخلفي من الورك (الحدبة الحرقفية)، ويقطع أو يحلق قطعًا صغيرة من العظم. يُعرف هذا النوع من الطعم بالطعم الحرقفي الذاتي.
- بدائل الطعم العظمي: لا تكون هذه الخطوة ضرورية إذا تم استخدام بديل للطعم العظمي أو طعم من متبرع (يُسمى طعم خيفي). تشمل بدائل الطعم العظمي مواد اصطناعية أو مواد حيوية تحفز نمو العظم.
نوع الطعم العظمي المصدر المزايا العيوب الطعم الذاتي (Autograft) عظم المريض نفسه (غالبًا من الورك) أفضل معدل اندماج، لا يوجد خطر رفض، يحتوي على خلايا حية يتطلب شقًا إضافيًا، ألم في موقع الحصاد، كمية محدودة الطعم الخيفي (Allograft) عظم من متبرع (معالج) لا يتطلب شقًا إضافيًا، كمية غير محدودة خطر نظري لانتقال الأمراض (نادر جدًا)، قد يكون معدل الاندماج أبطأ بدائل الطعم العظمي مواد اصطناعية أو حيوية (مثل بروتينات تشكل العظم) لا يتطلب حصادًا، كمية غير محدودة، يقلل الألم في موقع الحصاد قد لا يكون فعالًا مثل الطعم الذاتي، تكلفة أعلى لبعض الأنواع -
تثبيت الأدوات الشوكية (في بعض الحالات):
- في بعض الحالات، تُستخدم أدوات مثل براغي العنيقات (pedicle screws) والقضبان لتوفير ثبات إضافي للاندماج، مما يساعد على الحفاظ على الفقرات في وضعها الصحيح أثناء عملية الالتئام.
-
إغلاق الشق:
- تُعاد عضلات العمود الفقري إلى مكانها فوق الطعم العظمي، مما يخلق شدًا ويغطي الطعم بإحكام للحفاظ عليه في موضعه.
- يُغلق الشق الجراحي باستخدام الغرز أو الدبابيس الجراحية.
بعد الانتهاء من الجراحة، يُوقف التخدير، ويُنقل المريض إلى غرفة الإفاقة. بعد أن يستيقظ المريض، تُراقب علاماته الحيوية لمدة تتراوح بين 4 إلى 5 ساعات للتأكد من استقراره.
التعافي والرعاية بعد جراحة دمج الفقرات الخلفي الجانبي
يُعد التعافي بعد جراحة دمج الفقرات الخلفي الجانبي مرحلة حاسمة تتطلب الصبر والالتزام بتعليمات الأستاذ الدكتور محمد هطيف وفريقه. الهدف هو ضمان التئام الاندماج بشكل صحيح وتقليل خطر المضاعفات.
اعتبارات الخروج من المستشفى
يمكن لمعظم المرضى العودة إلى منازلهم في نفس يوم الجراحة، خاصة إذا كانت الحالة بسيطة ومستقرة. ومع ذلك، قد تتطلب بعض الحالات إقامة أطول في المستشفى للمراقبة والرعاية الإضافية، وتشمل هذه الحالات:
- إجراءات جراحية إضافية: إذا تم إجراء جراحات أخرى في نفس الوقت.
- اضطرابات النزيف الموجودة مسبقًا: التي قد تزيد من خطر النزيف بعد الجراحة.
- صعوبات في التنفس بعد الجراحة: تتطلب مراقبة دقيقة.
- جراحة سابقة في العمود الفقري القطني في نفس المنطقة: قد تزيد من تعقيد التعافي.
- دمج مستويات متعددة من العمود الفقري: يتطلب وقتًا أطول للتعافي الأولي والمراقبة.
يقوم الأستاذ الدكتور محمد هطيف بتقييم كل مريض على حدة لتحديد أفضل وقت للخروج من المستشفى، مع ضمان حصول المريض على تعليمات واضحة للرعاية المنزلية.
القيود على الأنشطة والتأهيل
يُعد الالتزام بالقيود على الأنشطة والعلاج الطبيعي جزءًا لا يتجزأ من عملية التعافي. تُناقش قائمة شاملة من القيود على الأنشطة وإرشادات إعادة التأهيل مع المريض لتحقيق أفضل النتائج بعد الجراحة.
-
الأسابيع الأولى بعد الجراحة:
- الراحة: يجب على المريض الحصول على قسط كافٍ من الراحة.
- المشي: يُشجع على المشي لمسافات قصيرة ومتزايدة تدريجيًا، حيث يساعد ذلك في تحسين الدورة الدموية ومنع المضاعفات.
- تجنب الرفع والانحناء والالتواء: يُمنع تمامًا رفع الأوزان الثقيلة، أو الانحناء من الخصر، أو التواء الجذع لمدة عدة أسابيع إلى أشهر.
- الجلوس: يجب تجنب الجلوس لفترات طويلة.
- العناية بالشق الجراحي: الحفاظ على نظافة وجفاف الشق، ومراقبة أي علامات للعدوى (احمرار، تورم، إفرازات).
-
العلاج الطبيعي:
- عادةً ما يبدأ العلاج الطبيعي بعد بضعة أسابيع من الجراحة، بناءً على توصية الدكتور هطيف.
- يركز العلاج الطبيعي على تقوية عضلات الجذع والظهر، وتحسين المرونة، وتعليم المريض كيفية أداء الأنشطة اليومية بطريقة آمنة لحماية العمود الفقري المندمج.
- يُعد العلاج الطبيعي ضروريًا لاستعادة القوة والوظيفة الكاملة.
-
العودة إلى الأنشطة العادية:
- تختلف فترة التعافي الكاملة من شخص لآخر، ولكنها قد تستغرق من 3 إلى 6 أشهر، أو حتى سنة كاملة لبعض الأنشطة الشاقة.
- يُحدد الأستاذ الدكتور محمد هطيف الجدول الزمني للعودة التدريجية إلى العمل والأنشطة الرياضية بناءً على تقدم المريض.
المخاطر والمضاعفات المحتملة
كما هو الحال مع جميع أنواع جراحات دمج العمود الفقري، فإن الشاغل الرئيسي هو أن الجراحة قد لا تخفف الألم بشكل كامل. يُقدم الأستاذ الدكتور محمد هطيف معلومات مفصلة حول المخاطر لضمان فهم المريض الكامل.
-
فشل الاندماج (عدم الالتئام أو الكاذب):
- السبب الرئيسي للألم والأعراض المستمرة هو فشل الاندماج العظمي الصلب. تُعرف هذه الحالة باسم "عدم الالتئام" (non-union) أو "المفصل الكاذب" (pseudoarthrosis).
- إذا أصبح عدم الالتئام مؤ
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك