الدليل الشامل لعملية دمج الفقرات والالتحام الشوكي
الخلاصة الطبية
عملية دمج الفقرات هي إجراء جراحي يهدف إلى لحام فقرتين أو أكثر في العمود الفقري لمنع الحركة بينها وتخفيف الألم. تستخدم هذه الجراحة لعلاج الانزلاق الغضروفي والكسور والتشوهات وتعتمد على الطعوم العظمية والتثبيت المعدني لضمان استقرار العمود الفقري بنجاح.
الخلاصة الطبية السريعة: عملية دمج الفقرات هي إجراء جراحي يهدف إلى لحام فقرتين أو أكثر في العمود الفقري لمنع الحركة بينها وتخفيف الألم. تستخدم هذه الجراحة لعلاج الانزلاق الغضروفي والكسور والتشوهات وتعتمد على الطعوم العظمية والتثبيت المعدني لضمان استقرار العمود الفقري بنجاح.
مقدمة عن عملية دمج الفقرات
منذ البدايات الأولى لوصف جراحات دمج العمود الفقري في أوائل القرن العشرين، تطورت عملية دمج الفقرات لتصبح حجر الزاوية في جراحة العظام والعمود الفقري الحديثة. يُعرف هذا الإجراء طبياً باسم الالتحام الشوكي، وهو عبارة عن عملية جراحية تهدف إلى لحام أو دمج فقرتين أو أكثر من فقرات العمود الفقري بحيث تلتئم وتصبح عظمة واحدة صلبة. الهدف الأساسي من هذه الجراحة هو القضاء على الحركة المؤلمة بين الفقرات المتضررة، واستعادة الاستقرار الهيكلي للعمود الفقري.
ندرك تماماً أن اتخاذ قرار الخضوع لجراحة في العمود الفقري قد يكون مصحوباً بالقلق والتساؤلات. لذلك، تم إعداد هذا الدليل الشامل والمفصل ليكون مرجعك الطبي الموثوق. سنأخذك في رحلة متكاملة لفهم كل جانب من جوانب جراحة دمج الفقرات، بدءاً من فهم الميكانيكا الحيوية لعمودك الفقري، مروراً بأنواع الطعوم العظمية المستخدمة، وصولاً إلى خطوات الجراحة داخل غرفة العمليات ومراحل التعافي خطوة بخطوة.
إن تحقيق دمج ناجح للفقرات ليس مجرد إجراء ميكانيكي يعتمد على المسامير والشرائح المعدنية، بل هو شراكة بيولوجية معقدة بين المواد العظمية المزروعة وجسم المريض. يتأثر هذا النجاح بعوامل عديدة تشمل العمر، الحالة الغذائية، والبيئة الميكانيكية للعمود الفقري، وهو ما سنقوم بتفصيله بلغة طبية دقيقة ومبسطة.
تشريح العمود الفقري وميكانيكا الحركة
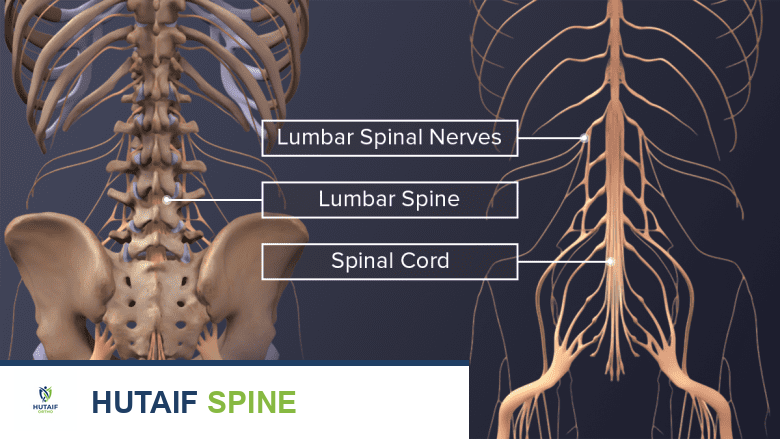
لفهم كيفية عمل جراحة دمج الفقرات، يجب أولاً فهم البيئة الميكانيكية الحيوية للعمود الفقري. يتكون العمود الفقري من سلسلة من العظام تسمى الفقرات، يفصل بينها أقراص غضروفية تعمل كممتص للصدمات وتسمح بالحركة والمرونة.
يعتمد تكوين العظام وإعادة تشكيلها في الجسم على مبدأ طبي يُعرف باسم قانون وولف، والذي ينص على أن العظام تتكيف وتنمو بناءً على الأحمال والضغوط التي توضع عليها. في سياق جراحة العمود الفقري، تلعب هذه الميكانيكا دوراً حاسماً:
- تحمل الأوزان مقابل مشاركة الأحمال: عندما يتم وضع الطعوم العظمية بين الفقرات، فإنها تتعرض لقوى ضغط طبيعية من وزن الجسم، وهذه القوى محفزة جداً لنمو العظام. في المقابل، العمليات التي تتم في الجزء الخلفي الجانبي من العمود الفقري تتعرض لقوى شد، مما يتطلب تقنيات تثبيت خاصة لضمان نجاح الالتحام.
- مبدأ شريط الشد: تستخدم الأدوات المعدنية مثل المسامير والشرائح في الجزء الخلفي من العمود الفقري لتعمل كشريط شد. تقوم هذه الأدوات بتحييد قوى الانحناء وتحويلها إلى قوى ضغط على الجزء الأمامي، مما يسهل ويحفز اندماج الطعوم العظمية.
- الحركة الدقيقة مقابل الحركة المفرطة: التثبيت المعدني الصلب جداً قد يمنع العظام من الشعور بالأحمال الطبيعية، مما يضعفها. من ناحية أخرى، الحركة المفرطة تدمر الأنسجة الجديدة وتمنع الالتئام. لذلك، يهدف الجراح إلى توفير استقرار يسمح بحركة دقيقة جداً تحفز نشاط الخلايا البانية للعظم دون الإضرار بعملية الشفاء.
أسباب اللجوء لعملية دمج الفقرات
تُجرى عملية دمج الفقرات لعلاج مجموعة واسعة من الحالات المرضية التي تؤثر على استقرار وصحة العمود الفقري. يقرر الطبيب المختص الحاجة إلى هذا الإجراء عندما تفشل العلاجات التحفظية مثل الأدوية والعلاج الطبيعي في تخفيف الألم وتحسين جودة الحياة. تشمل أبرز الأسباب ما يلي:
- الانحلال المفصلي وتآكل الغضاريف: مع التقدم في العمر، قد تتآكل الأقراص الغضروفية والمفاصل الوجهية بين الفقرات، مما يؤدي إلى احتكاك العظام ببعضها وتوليد ألم شديد.
- الانزلاق الغضروفي المتقدم: في الحالات التي يتم فيها استئصال قرص غضروفي بالكامل لتخفيف الضغط عن الأعصاب، قد يتطلب الأمر دمج الفقرتين لضمان استقرار المنطقة.
- الكسور والإصابات الرضية: حوادث السير أو السقوط قد تؤدي إلى كسور غير مستقرة في العمود الفقري، مما يحتم دمج الفقرات لحماية الحبل الشوكي والأعصاب.
- التشوهات الخلقية والمكتسبة: حالات مثل الجنف أو انحناء العمود الفقري الجانبي، والحداب أو التقوس المفرط للظهر، تتطلب غالباً جراحة لتقويم العمود الفقري ودمجه في الوضع الصحيح.
- انزلاق الفقرات: حالة تتحرك فيها فقرة من مكانها لتنزلق فوق الفقرة التي تحتها، مما يسبب ألماً وضغطاً عصبياً.
- العدوى والأورام: الالتهابات البكتيرية أو السل الذي يصيب العمود الفقري، وكذلك الأورام التي تدمر العظام، تتطلب إزالة الأنسجة التالفة ودمج الفقرات السليمة.
الأعراض التي تستدعي التدخل الجراحي
لا يحتاج كل مريض يعاني من آلام الظهر إلى جراحة دمج الفقرات. هناك مجموعة من الأعراض والعلامات التحذيرية التي تشير إلى أن التدخل الجراحي قد يكون الخيار الأمثل لتجنب مضاعفات خطيرة:
- ألم مزمن وشديد في الظهر أو الرقبة لا يستجيب للأدوية القوية أو جلسات العلاج الطبيعي لفترة تزيد عن ستة أشهر.
- ألم يمتد من الظهر إلى الأرداف والساقين، أو من الرقبة إلى الكتفين والذراعين، مصحوباً بشعور بالحرقة أو الوخز.
- ضعف ملحوظ في العضلات، مما يؤثر على القدرة على المشي، صعود الدرج، أو الإمساك بالأشياء.
- خدر وتنميل مستمر في الأطراف العلوية أو السفلية نتيجة الضغط الشديد على الجذور العصبية.
- فقدان السيطرة على وظائف الأمعاء أو المثانة، وهي حالة طوارئ طبية تُعرف بمتلازمة ذيل الفرس وتتطلب تدخلاً جراحياً فورياً.
- تدهور ملحوظ في القدرة على أداء الأنشطة اليومية البسيطة بسبب الألم المبرح عند الحركة أو تغيير الوضعية.
التشخيص والتحضير للعملية
قبل إقرار عملية دمج الفقرات، يخضع المريض لتقييم طبي شامل لضمان دقة التشخيص وتحديد الموقع الدقيق للمشكلة. تشمل خطوات التشخيص والتحضير ما يلي:
- الفحص السريري والتاريخ الطبي: يقوم الطبيب بتقييم قوة العضلات، ردود الفعل العصبية، ومناطق الألم والتحسس.
- الأشعة السينية الديناميكية: صور أشعة تؤخذ في وضعيات الانحناء للأمام والخلف لتقييم مدى عدم الاستقرار والحركة غير الطبيعية بين الفقرات.
- التصوير بالرنين المغناطيسي: يوفر صوراً عالية الدقة للأنسجة الرخوة مثل الأقراص الغضروفية، الحبل الشوكي، والأعصاب، مما يساعد في تحديد أماكن الانضغاط العصبي بدقة.
- التصوير المقطعي المحوسب: يعطي تفاصيل دقيقة عن البنية العظمية للفقرات، وهو مفيد جداً في حالات الكسور والتشوهات.
- التحضير المسبق للجراحة: يشمل التوقف عن التدخين تماماً، حيث أن النيكوتين يمنع التئام العظام بشكل خطير. كما يجب إيقاف الأدوية المسيلة للدم ومضادات الالتهاب غير الستيرويدية قبل الجراحة بفترة يحددها الطبيب.
أنواع الطعوم العظمية المستخدمة في الجراحة
يعد اختيار نوع الطعم العظمي قراراً حاسماً في عملية دمج الفقرات. يحتاج الطعم العظمي المثالي إلى ثلاث خصائص أساسية لضمان نجاح الالتحام: تكوين العظم من خلال الخلايا الحية، تحفيز العظم عن طريق البروتينات التي توجه الخلايا الجذعية، وتوصيل العظم من خلال توفير هيكل ثلاثي الأبعاد تنمو عليه الأوعية الدموية.
الطعوم الذاتية
تعتبر الطعوم المأخوذة من جسم المريض نفسه المعيار الذهبي في جراحات دمج الفقرات. عادة ما يتم أخذ هذا العظم من الحوض. يتميز هذا النوع بامتلاكه الخصائص الثلاث مجتمعة الخلايا الحية، البروتينات المحفزة، والهيكل الداعم. كما يمكن استخدام العظام التي يتم إزالتها من الفقرات أثناء عملية تخفيف الضغط كطعم عظمي ممتاز. العيب الوحيد لهذا النوع هو احتمال الشعور بالألم في منطقة أخذ الطعم من الحوض.
الطعوم العظمية من متبرع
نظراً لمحدودية كمية العظام التي يمكن أخذها من المريض، يتم استخدام الطعوم العظمية المأخوذة من بنك العظام. هذه الطعوم معالجة ومعقمة بعناية فائقة. تتميز بأنها توفر هيكلاً ممتازاً لنمو العظام الجديدة، ولكنها تفتقر إلى الخلايا الحية والبروتينات المحفزة بسبب عمليات التعقيم. تُستخدم هذه الطعوم بنجاح كبير في جراحات الرقبة، ولكن في جراحات أسفل الظهر، غالباً ما يتم خلطها مع طعوم ذاتية أو محفزات أخرى لزيادة فرص النجاح.
البدائل الصناعية والبروتينات المحفزة
شهد الطب تقدماً هائلاً في تطوير بدائل العظام لتجنب الحاجة لأخذ عظام من حوض المريض. تشمل هذه البدائل:
* مصفوفة العظام منزوعة المعادن: وهي مواد مستخلصة من عظام المتبرعين تحتوي على بروتينات محفزة للنمو، وتُستخدم كمعزز يُخلط مع عظام المريض.
* السيراميك الطبي: مواد مصنعة توفر هيكلاً لنمو العظام وتتحلل تدريجياً ليحل محلها عظم طبيعي.
* البروتينات المخلقة لتحفيز العظام: وهي بروتينات مصنعة بتقنية عالية تحفز الخلايا الجذعية في الجسم لتكوين عظام جديدة بقوة. أثبتت الدراسات فعاليتها العالية، خاصة في جراحات دمج الفقرات القطنية، وتوفر نسب نجاح ممتازة تغني عن أخذ عظام من الحوض.
| نوع الطعم العظمي | المميزات | العيوب |
|---|---|---|
| الطعم الذاتي من الحوض | المعيار الذهبي، يحتوي على خلايا حية ومحفزات طبيعية. | ألم في موقع أخذ الطعم، كمية محدودة. |
| الطعم من متبرع | لا يوجد ألم إضافي، كميات غير محدودة، يوفر هيكل قوي. | يفتقر للخلايا الحية، بطيء الالتئام بمفرده في أسفل الظهر. |
| البروتينات المحفزة | قدرة هائلة على تحفيز نمو العظام، تغني عن جراحة الحوض. | تكلفة عالية، تتطلب دقة شديدة في الاستخدام لتجنب المضاعفات. |
خطوات عملية دمج الفقرات بالتفصيل
لتحويل البيولوجيا المعقدة لشفاء العظام إلى نجاح جراحي، يتطلب الأمر تقنية جراحية دقيقة للغاية. إليك الخطوات التفصيلية لعملية دمج الفقرات القطنية من الخلف، وهي واحدة من أكثر العمليات شيوعاً:
- تجهيز المريض والتخدير: يتم إجراء الجراحة تحت التخدير العام. يوضع المريض على طاولة عمليات خاصة مصممة لتقليل الضغط على البطن، مما يقلل من النزيف أثناء الجراحة ويحمي الأعصاب.
- الشق الجراحي والوصول للفقرات: يقوم الجراح بعمل شق طولي في منتصف الظهر فوق الفقرات المستهدفة. يتم إبعاد العضلات بلطف للوصول إلى الجزء الخلفي من العمود الفقري، بما في ذلك النتوءات الشوكية والمفاصل.
- تخفيف الضغط وإعداد السرير العظمي: إذا كان هناك ضغط على الأعصاب، يتم إزالة الأجزاء العظمية أو الغضروفية المسببة للضغط. بعد ذلك، تأتي الخطوة الأهم وهي تقشير السطح الخارجي الصلب للفقرات باستخدام أدوات دقيقة للوصول إلى العظم الإسفنجي الداخلي الغني بالدم والخلايا الجذعية، وهو ما يوفر البيئة المثالية لنمو العظم الجديد.
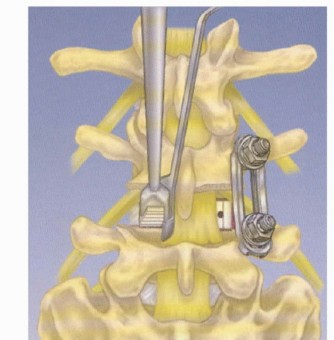
- وضع الطعوم العظمية: يتم تحضير الطعم العظمي المختار سواء كان من المريض، من متبرع، أو بدائل صناعية ووضعه بدقة وإحكام في المساحات المجهزة بين الفقرات وعلى جانبيها.
- التثبيت المعدني: لضمان عدم تحرك الفقرات أثناء فترة التئام العظام والتي تستغرق أشهراً، يقوم الجراح بوضع مسامير من التيتانيوم داخل الفقرات وتوصيلها بقضبان معدنية. هذا التثبيت يعمل كدعامة داخلية قوية.
- الإغلاق: يتم غسل الجرح جيداً بمحاليل معقمة، وقد يتم وضع أنبوب تصريف صغير لمنع تجمع السوائل. ثم تُغلق طبقات العضلات واللفافة والجلد بغرز تجميلية محكمة.
مراحل التئام العظام بعد الجراحة
معرفة المراحل التي يمر بها العظم للالتئام أمر بالغ الأهمية لفهم تعليمات ما بعد الجراحة. يمر اندماج الفقرات بثلاث مراحل بيولوجية رئيسية تختلف عن التئام الكسور العادية:
- المرحلة الالتهابية الأولية: تبدأ فور انتهاء الجراحة. يتكون تجمع دموي حول منطقة الدمج، وتندفع الخلايا المناعية والالتهابية لتنظيف المنطقة وبناء شبكة دموية ليفية جديدة. في هذه المرحلة، يبدأ الجسم بإفراز بروتينات محفزة لنمو العظام.
- المرحلة الترميمية المتوسطة: تتميز بنمو أوعية دموية جديدة بكثافة. تبدأ الخلايا الجذعية القادمة من دم المريض ومن الطعوم العظمية بالتحول إلى خلايا بانية للعظم. يبدأ ترسيب نسيج عظمي جديد على الهيكل الذي يوفره الطعم العظمي، وتتصل الفقرات تدريجياً بنسيج غضروفي وعظمي غير ناضج.
- مرحلة إعادة التشكيل المتأخرة: تبدأ تقريباً في الأسبوع السادس وتستمر لأشهر أو حتى سنوات. يتحول النسيج العظمي الأولي إلى عظم صلب وناضج يتكيف مع الأحمال الميكانيكية لوزن الجسم، مكوناً جسراً عظمياً متيناً بين الفقرات.
تحذير جراحي هام: الأدوية المسكنة من فئة مضادات الالتهاب غير الستيرويدية مثل الإيبوبروفين والديكلوفيناك، وكذلك الكورتيزون، تثبط بشدة المرحلة الالتهابية الأولى وتمنع المسارات الحيوية اللازمة لتحفيز العظام. يجب تجنب استخدامها تماماً لمدة لا تقل عن ستة إلى اثني عشر أسبوعاً بعد الجراحة لتجنب خطر فشل الالتحام.
التعافي وإعادة التأهيل
رحلة التعافي بعد عملية دمج الفقرات تتطلب صبراً والتزاماً بتعليمات الفريق الطبي. الهدف من هذه المرحلة هو حماية التثبيت الجراحي مع تشجيع استعادة الوظائف الطبيعية للجسم.
- الحركة المبكرة: على عكس المعتقد السائد، يتم تشجيع المرضى على الوقوف والمشي الخفيف بمساعدة أخصائي العلاج الطبيعي في اليوم التالي للجراحة. هذا الإجراء ضروري لمنع جلطات الدم في الساقين وتجنب مضاعفات الجهاز التنفسي.
- استخدام الأحزمة الداعمة: يعتمد استخدام حزام الظهر أو طوق الرقبة على نوع التثبيت وجودة عظام المريض. المرضى الذين خضعوا لتثبيت معدني قوي قد لا يحتاجون إلى دعامة، بينما قد يحتاج مرضى هشاشة العظام أو الذين لم يستخدموا تثبيتاً معدنياً إلى ارتداء الدعامة لعدة أسابيع.
- المتابعة الإشعاعية: يتم إجراء صور أشعة سينية دورية بعد 6 أسابيع، 3 أشهر، 6 أشهر، وسنة من الجراحة. يبحث الطبيب عن علامات نجاح الالتحام مثل الجسور العظمية المستمرة بين الفقرات، وعدم وجود حركة غير طبيعية أو تفكك في المسامير المعدنية.
- العلاج الطبيعي: يبدأ برنامج العلاج الطبيعي المكثف عادة بعد التأكد من بداية التئام العظام. يركز البرنامج على تقوية عضلات الجذع والظهر الأساسية، وتحسين المرونة، وتعليم المريض كيفية أداء الأنشطة اليومية بطريقة آمنة لا تضع ضغطاً على العمود الفقري.
مضاعفات الجراحة وفشل الالتئام
رغم التقدم التقني الهائل، تظل عملية دمج الفقرات جراحة كبرى تحمل بعض المخاطر التي يجب أن يكون المريض على دراية بها. من أهم هذه التحديات الطبية هو عدم التئام العظام أو ما يُعرف طبياً بالالتحام الكاذب.
يحدث فشل الالتحام عندما لا تتكون كتلة عظمية صلبة بين الفقرات المدمجة. إذا لم يندمج العظم قبل أن يصل التثبيت المعدني إلى الحد الأقصى لتحمل الإجهاد، فإن فشل الأدوات المعدنية مثل انكسار المسمار أو انقطاع القضيب يصبح أمراً حتمياً.
إذا تم تشخيص فشل الالتحام واستمر المريض في الشعور بألم شديد، قد يكون التدخل الجراحي التصحيحي ضرورياً. في الجراحات التصحيحية، يعتمد الجراح استراتيجيات مختلفة، مثل الدخول من الناحية الأمامية للبطن لوضع الطعوم العظمية في بيئة غنية بالدم وتتعرض لضغط ميكانيكي يحفز النمو. كما يصبح استخدام المعززات البيولوجية القوية مثل البروتينات المحفزة لنمو العظام أمراً إلزامياً للتغلب على البيئة البيولوجية الضعيفة في موقع الجراحة السابقة.
الأسئلة الشائعة حول دمج الفقرات
ما هي نسبة نجاح عملية دمج الفقرات
تعتبر نسبة نجاح عملية دمج الفقرات مرتفعة جداً، حيث تتراوح بين 80 إلى 90 بالمائة في تخفيف الألم واستقرار العمود الفقري، خاصة عند الالتزام بتعليمات الطبيب واستخدام التقنيات الجراحية الحديثة والطعوم العظمية المناسبة.
متى يمكنني المشي بعد الجراحة
في معظم الحالات، يشجع الأطباء المرضى على الوقوف والمشي بخطوات بسيطة بمساعدة الفريق الطبي في اليوم الأول أو الثاني بعد الجراحة مباشرة، وذلك لتنشيط الدورة الدموية وتسريع عملية التعافي.
هل سأفقد مرونة العمود الفقري بعد الدمج
بما أن العملية تهدف إلى منع الحركة بين فقرتين أو أكثر، فسيكون هناك فقدان طفيف في المرونة في تلك المنطقة المحددة. ومع ذلك، فإن معظم المرضى لا يلاحظون تقييداً كبيراً في حركتهم اليومية، بل على العكس، يتحسن أداؤهم الحركي بسبب زوال الألم الذي كان يعيق حركتهم سابقاً.
ما هو أفضل نوع من الطعوم العظمية
يعتبر الطعم العظمي الذاتي المأخوذ من حوض المريض هو المعيار الذهبي لأنه يحتوي على خلايا حية ومحفزات طبيعية. ولكن مع التطور الطبي، أصبحت البدائل الصناعية والبروتينات المحفزة للنمو خيارات ممتازة وفعالة جداً وتغني عن الحاجة لأخذ عظم من المريض.
هل يمكن استخدام المسكنات بعد العملية
يتم وصف مسكنات ألم آمنة لا تؤثر على التئام العظام مثل الباراسيتامول أو بعض المسكنات القوية لفترة قصيرة. ولكن يُمنع منعاً باتاً استخدام مضادات الالتهاب غير الستيرويدية مثل الإيبوبروفين والنابروكسين لعدة أسابيع لأنها تعيق عملية بناء العظام الجديدة.
متى يمكن العودة للعمل
يعتمد ذلك على طبيعة عملك. الأعمال المكتبية الخفيفة قد تسمح بالعودة خلال 4 إلى 6 أسابيع. أما الأعمال البدنية الشاقة التي تتطلب رفع أوزان أو انحناء متكرر، فقد تتطلب فترة تعافي تتراوح بين 3 إلى 6 أشهر للتأكد من التئام العظام تماماً.
ما هي علامات فشل التحام الفقرات
تشمل العلامات التحذيرية لفشل الالتحام عودة الألم الشديد بعد فترة من التحسن، ألم جديد في الظهر أو الساقين، أو سماع صوت طقطقة في الظهر. يتم تأكيد ذلك من خلال الأشعة السينية التي قد تظهر عدم تكون جسر عظمي أو وجود كسر في المسامير المعدنية.
هل أحتاج لارتداء حزام داعم للظهر
يختلف هذا من مريض لآخر بناءً على تقنية الجراحة ونوع التثبيت المعدني المستخدم وجودة كثافة العظام. سيحدد جراحك المعالج ما إذا كنت بحاجة لارتداء حزام داعم للمساعدة في استقرار الظهر خلال الأسابيع الأولى من التعافي.
مدى خطورة عملية دمج الفقرات
كأي تدخل جراحي كبير، هناك مخاطر محتملة مثل النزيف، العدوى، أو إصابة الأعصاب. لكن مع التطور الهائل في تقنيات التخدير والمراقبة العصبية المستمرة أثناء الجراحة، أصبحت هذه العمليات آمنة للغاية ونسب حدوث المضاعفات الخطيرة نادرة جداً.
هل يمكن إزالة المسامير لاحقا
في معظم الحالات، تُترك المسامير والشرائح المعدنية في الجسم مدى الحياة ولا تسبب أي مشاكل. لا يتم اللجوء لإزالتها إلا في حالات نادرة جداً، مثل حدوث التهاب حولها أو إذا كانت تسبب تهيجاً موضعياً مزعجاً للمريض بعد التأكد التام من التئام العظام بنسبة مائة بالمائة.
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك