الخلاصة الطبية السريعة: جراحة العمود الفقري القطني هي حل فعال لآلام الظهر والساقين المزمنة الناتجة عن الانزلاق الغضروفي أو تضيق القناة الشوكية، بعد فشل العلاجات التحفظية. تشمل الإجراءات الشائعة تخفيف الضغط ودمج الفقرات، وتهدف إلى استعادة الوظيفة وتخفيف الألم وتحسين جودة الحياة.
مقدمة: متى تصبح جراحة الظهر ضرورة؟
يُعد ألم الظهر من أكثر الشكاوى الصحية شيوعًا، ويؤثر على ملايين الأشخاص حول العالم. في كثير من الحالات، يمكن تخفيف آلام الظهر والساقين من خلال العلاجات غير الجراحية مثل الراحة، الأدوية، والعلاج الطبيعي. ومع ذلك، عندما يصبح الألم مزمنًا وشديدًا، ويؤثر بشكل كبير على نوعية الحياة، أو عندما تظهر علامات عصبية مقلقة مثل الضعف أو الخدر الشديد، قد تصبح جراحة العمود الفقري القطني هي الخيار الأنسب والأكثر فعالية.
تهدف جراحة العمود الفقري القطني إلى تخفيف الضغط على الأعصاب، استقرار العمود الفقري، أو تصحيح التشوهات التي تسبب الألم والخلل الوظيفي. إن اتخاذ قرار الخضوع لجراحة الظهر هو قرار مهم، ويتطلب فهمًا شاملاً للحالة، الخيارات المتاحة، والنتائج المتوقعة. في هذا الدليل الشامل، سنتعمق في كل ما يتعلق بجراحة العمود الفقري القطني، بدءًا من التشريح الأساسي وصولًا إلى خيارات العلاج المتقدمة وفترة التعافي.
في صنعاء، يُعد الأستاذ الدكتور محمد هطيف من أبرز الأطباء المتخصصين في جراحات العمود الفقري، بخبرته الواسعة وتقنياته الجراحية المتقدمة التي تضمن للمرضى أفضل النتائج الممكنة. يلتزم الدكتور هطيف بتقديم رعاية شاملة ومخصصة لكل مريض، مع التركيز على التشخيص الدقيق واختيار خطة العلاج الأنسب.

التشريح الأساسي للعمود الفقري القطني وأهميته
لفهم جراحة العمود الفقري القطني، من الضروري أولاً فهم التركيب المعقد لهذا الجزء الحيوي من الجسم. العمود الفقري القطني، أو أسفل الظهر، يتكون من خمس فقرات (L1-L5) وهي الأكبر والأكثر قوة بين فقرات العمود الفقري، مصممة لتحمل معظم وزن الجسم وتوفير المرونة للحركة.
يتكون العمود الفقري من عدة مكونات رئيسية:
- الفقرات (Vertebrae): هي العظام الفردية التي تشكل العمود الفقري. كل فقرة تتكون من جسم فقري كبير في الأمام وقوس فقري في الخلف يحيط بالقناة الشوكية.
- الأقراص الفقرية (Intervertebral Discs): توجد بين كل فقرتين وتعمل كوسائد لامتصاص الصدمات وتسمح بحركة العمود الفقري. يتكون القرص من حلقة خارجية قوية (الحلقة الليفية) ومركز داخلي هلامي (النواة اللبية).
- القناة الشوكية (Spinal Canal): هي المساحة المجوفة داخل العمود الفقري التي تحتوي على الحبل الشوكي والأعصاب الشوكية التي تمتد إلى جميع أنحاء الجسم.
- الأربطة والعضلات (Ligaments and Muscles): توفر الدعم والاستقرار للعمود الفقري وتسمح بالحركة.
- المفاصل الوجيهية (Facet Joints): هي مفاصل صغيرة تقع في الجزء الخلفي من الفقرات وتسمح بالحركة وتوفر الاستقرار.
عندما تتأثر أي من هذه المكونات، سواء بسبب الإصابة، التآكل، أو الأمراض التنكسية، يمكن أن يؤدي ذلك إلى الضغط على الحبل الشوكي أو الأعصاب، مما يسبب الألم، الخدر، الضعف، وغيرها من الأعراض التي قد تستدعي التدخل الجراحي.

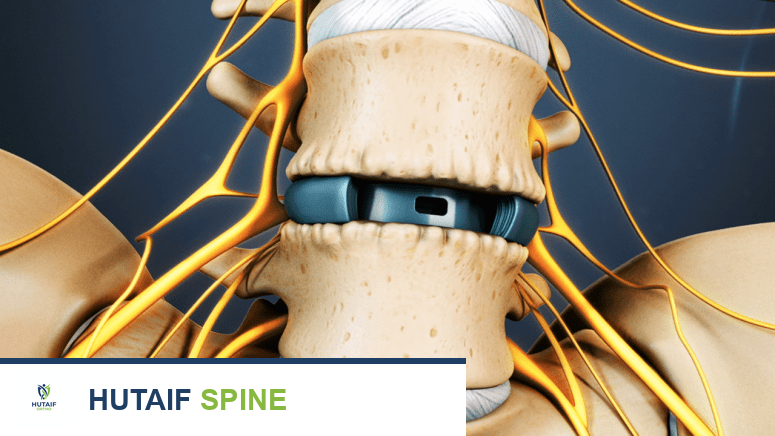
توضح هذه الصورة الأمامية للعمود الفقري القطني العلاقة بين الفقرات والأقراص، وكيف يمكن أن يؤثر وضع قفص بين فقرتين (كما في جراحات الدمج) على استقرار العمود الفقري.
الأسباب الشائعة التي تستدعي جراحة الظهر القطني
تتعدد الأسباب التي قد تؤدي إلى الحاجة لجراحة العمود الفقري القطني، وغالبًا ما تكون مرتبطة بالضغط على الأعصاب أو عدم استقرار العمود الفقري. من أبرز هذه الأسباب:
الانزلاق الغضروفي أو القرص المنفتق (Herniated Disc)
يحدث الانزلاق الغضروفي عندما تتمزق الحلقة الليفية الخارجية للقرص الفقري، مما يسمح للمادة الهلامية الداخلية (النواة اللبية) بالبروز أو الانفتاق والضغط على الأعصاب الشوكية القريبة. غالبًا ما يسبب هذا ألمًا حادًا يمتد من أسفل الظهر إلى الأرداف والساقين (عرق النسا)، بالإضافة إلى الخدر والضعف.
تضيق القناة الشوكية (Spinal Stenosis)
هو تضيّق في القناة الشوكية أو الفتحات العصبية (الثقوب الفقرية) التي تمر عبرها الأعصاب. يمكن أن يحدث هذا التضيّق نتيجة لتضخم الأربطة، نمو نتوءات عظمية (نوابت عظمية)، أو تضخم المفاصل الوجيهية بسبب التهاب المفاصل. يؤدي تضيق القناة الشوكية إلى الضغط على الحبل الشوكي والأعصاب، مما يسبب ألمًا في الساقين يزداد سوءًا عند المشي ويتحسن عند الانحناء إلى الأمام أو الجلوس.
الانزلاق الفقاري (Spondylolisthesis)
هي حالة تنزلق فيها فقرة من مكانها الطبيعي فوق الفقرة التي تليها. يمكن أن يكون هذا الانزلاق نتيجة لعيوب خلقية، إجهاد متكرر (خاصة لدى الرياضيين)، أو تنكس الأقراص والمفاصل مع التقدم في العمر. يسبب الانزلاق الفقاري ألمًا في الظهر والساقين وقد يؤدي إلى تضيق القناة الشوكية.
أمراض القرص التنكسية (Degenerative Disc Disease)
مع التقدم في العمر، تفقد الأقراص الفقرية مرونتها ومحتواها المائي، مما يجعلها أقل قدرة على امتصاص الصدمات. يمكن أن يؤدي هذا التنكس إلى آلام مزمنة في الظهر، وتغيرات في ارتفاع القرص، وعدم استقرار العمود الفقري، مما قد يتطلب الدمج الجراحي.
كسور العمود الفقري (Spinal Fractures)
يمكن أن تحدث كسور الفقرات نتيجة للإصابات الرضحية (مثل حوادث السيارات أو السقوط) أو بسبب هشاشة العظام (كسور انضغاطية). في بعض الحالات، قد تتطلب هذه الكسور تدخلاً جراحيًا لتثبيت العمود الفقري وتخفيف الضغط على الأعصاب.
تشوهات العمود الفقري (Spinal Deformities)
مثل الجنف (Scoliosis) أو الحداب (Kyphosis) الشديدين، والتي قد تسبب ألمًا شديدًا وتؤثر على وظيفة الأعضاء الداخلية، قد تتطلب جراحة لتصحيح الانحناء واستعادة المحاذاة الطبيعية للعمود الفقري.
الأعراض التي قد تشير إلى الحاجة لجراحة العمود الفقري القطني
تختلف أعراض مشاكل العمود الفقري القطني التي قد تتطلب الجراحة باختلاف السبب وشدة الضغط على الأعصاب. ومع ذلك، هناك مجموعة من الأعراض الشائعة التي يجب الانتباه إليها:
ألم مزمن وشديد في أسفل الظهر
ألم يستمر لأكثر من 6-12 أسبوعًا، ولا يستجيب للعلاجات التحفظية، ويؤثر بشكل كبير على الأنشطة اليومية والنوم.
ألم يمتد إلى الأطراف السفلية (عرق النسا)
ألم حاد أو حارق يمتد من الأرداف إلى الفخذ، الساق، أو القدم. غالبًا ما يكون مصحوبًا بالخدر أو الوخز في نفس المنطقة، ويشير عادةً إلى انضغاط العصب الوركي.
ضعف أو خدر في الساقين والقدمين
قد يلاحظ المريض صعوبة في رفع القدم (تدلي القدم)، أو ضعفًا عامًا في عضلات الساق، أو فقدان الإحساس في مناطق معينة من الساق أو القدم. هذا يشير إلى ضعف وظيفة العصب.
صعوبة في المشي أو الوقوف لفترات طويلة
خاصة في حالات تضيق القناة الشوكية، حيث يزداد الألم والتنميل في الساقين مع المشي أو الوقوف ويتحسن بالجلوس أو الانحناء للأمام.
فقدان السيطرة على المثانة أو الأمعاء (متلازمة ذيل الفرس)
هذا عرض طارئ يتطلب عناية طبية فورية. يشير إلى ضغط شديد على الحبل الشوكي أو الأعصاب في الجزء السفلي من العمود الفقري، ويمكن أن يؤدي إلى تلف دائم إذا لم يتم علاجه بسرعة.
فقدان الإحساس في منطقة السرج (Saddle Anesthesia)
خدر أو تنميل في المنطقة التي تلامس السرج عند ركوب الخيل (الأرداف الداخلية، العجان، الأعضاء التناسلية). هذا أيضًا عرض طارئ يتطلب تدخلًا فوريًا.
إذا كنت تعاني من أي من هذه الأعراض، خاصة الأعراض العصبية الشديدة أو الطارئة، فمن الضروري استشارة طبيب متخصص في العمود الفقري مثل الأستاذ الدكتور محمد هطيف في صنعاء لتقييم حالتك بدقة وتحديد خطة العلاج الأنسب.
تشخيص حالات العمود الفقري القطني التي تتطلب الجراحة
يعتمد التشخيص الدقيق لحالات العمود الفقري القطني على مزيج من التاريخ المرضي المفصل، الفحص السريري، والتصوير الطبي المتقدم. يهدف التشخيص إلى تحديد السبب الدقيق للأعراض، موقع المشكلة، ومدى شدتها.
التاريخ المرضي والفحص السريري
يبدأ الأستاذ الدكتور محمد هطيف بجمع تاريخ مرضي شامل، يسأل عن طبيعة الألم، مدته، العوامل التي تزيده أو تخففه، وأي أعراض أخرى مصاحبة مثل الخدر، الضعف، أو مشاكل في المثانة والأمعاء. يتبع ذلك فحص سريري دقيق يشمل:
- تقييم المشي والوقفة: للبحث عن أي تشوهات أو علامات ضعف.
- فحص مدى الحركة: لتقييم مرونة العمود الفقري وملاحظة أي ألم عند حركات معينة.
- اختبارات القوة العضلية: لتقييم قوة عضلات الساقين والقدمين.
- اختبارات الإحساس: لتقييم الإحساس في مناطق مختلفة من الساقين والقدمين.
- اختبارات ردود الفعل العصبية: لتقييم سلامة الأعصاب الشوكية.
- اختبارات الشد على العصب (مثل اختبار رفع الساق المستقيمة): لتحديد ما إذا كان هناك ضغط على الأعصاب.
التصوير الطبي
تُعد تقنيات التصوير الطبي أدوات حاسمة لتأكيد التشخيص وتحديد التغيرات الهيكلية في العمود الفقري.
- الأشعة السينية (X-rays): توفر صورًا للعظام وتساعد في الكشف عن الكسور، التشوهات، الانزلاق الفقاري، وتغيرات المفاصل. لا تظهر الأقراص أو الأعصاب بوضوح.
- التصوير بالرنين المغناطيسي (MRI): هو المعيار الذهبي لتصوير الأنسجة الرخوة مثل الأقراص الفقرية، الحبل الشوكي، والأعصاب. يكشف بوضوح عن الانزلاق الغضروفي، تضيق القناة الشوكية، الأورام، والالتهابات.
- التصوير المقطعي المحوسب (CT Scan): يوفر صورًا مفصلة للعظام ويمكن أن يكون مفيدًا في تقييم الكسور، النتوءات العظمية، وهياكل العظام المعقدة.
- دراسات التوصيل العصبي وتخطيط كهربية العضل (Nerve Conduction Studies and Electromyography - NCS/EMG): تستخدم لتقييم وظيفة الأعصاب والعضلات، وتحديد ما إذا كان هناك تلف عصبي ومدى شدته، خاصة عندما تكون الأعراض العصبية بارزة.
بعد جمع كل هذه المعلومات، يقوم الأستاذ الدكتور محمد هطيف بتحليلها لتحديد أفضل مسار للعلاج، سواء كان تحفظيًا أو جراحيًا.
خيارات علاج آلام الظهر جراحياً وغير جراحياً
قبل اللجوء إلى الجراحة، يتم دائمًا استكشاف الخيارات العلاجية غير الجراحية. ومع ذلك، في حالات معينة، تكون الجراحة هي الحل الوحيد والفعال لتخفيف الألم واستعادة الوظيفة.
العلاجات غير الجراحية (التحفظية)
تُعد هذه العلاجات الخط الأول لمعظم حالات آلام الظهر:
- الراحة المعدلة: تجنب الأنشطة التي تفاقم الألم، مع الحفاظ على النشاط الخفيف.
-
الأدوية:
- مسكنات الألم التي لا تستلزم وصفة طبية: مثل مضادات الالتهاب غير الستيرويدية (NSAIDs) لتخفيف الألم والالتهاب.
- مرخيات العضلات: للمساعدة في تخفيف التشنجات العضلية.
- مسكنات الألم الموصوفة: قد تشمل مسكنات الألم الأفيونية لفترة قصيرة في حالات الألم الشديد.
- الأدوية العصبية: مثل الجابابنتين أو البريجابالين لتخفيف الألم العصبي.
- العلاج الطبيعي: برامج تمارين مصممة لتقوية عضلات الجذع والظهر، تحسين المرونة، وتعليم المريض وضعيات الجسم الصحيحة.
- حقن الستيرويد فوق الجافية: حقن الكورتيكوستيرويدات ومخدر موضعي مباشرة في الفراغ فوق الجافية حول الأعصاب الشوكية لتقليل الالتهاب وتخفيف الألم.
- العلاج بالحرارة والبرودة: لتخفيف الألم والتشنجات العضلية.
- تعديل نمط الحياة: فقدان الوزن، الإقلاع عن التدخين، وممارسة التمارين الرياضية بانتظام.
إذا فشلت هذه العلاجات في توفير راحة كافية بعد فترة زمنية معقولة (عادة 6-12 أسبوعًا)، أو إذا كانت هناك أعراض عصبية متفاقمة، يتم النظر في التدخل الجراحي.
العلاجات الجراحية للعمود الفقري القطني
تُعد الجراحة خيارًا فعالًا للغاية للعديد من حالات العمود الفقري القطني، وتهدف بشكل أساسي إلى تخفيف الضغط على الأعصاب أو استقرار العمود الفقري. الأستاذ الدكتور محمد هطيف في صنعاء، بخبرته الواسعة، يقدم مجموعة متنوعة من التقنيات الجراحية المتقدمة لضمان أفضل النتائج للمرضى.
1. عمليات تخفيف الضغط (Decompression Surgeries)
تهدف هذه العمليات إلى إزالة الجزء الذي يضغط على الأعصاب الشوكية أو الحبل الشوكي.
-
استئصال القرص المجهري (Microdiscectomy):
- الهدف: إزالة الجزء المنفتق من القرص الذي يضغط على العصب.
- الإجراء: يتم إجراء شق صغير في الظهر، وباستخدام مجهر جراحي أو أدوات جراحية دقيقة، يتم إزالة الجزء المسبب للضغط من القرص.
- المؤشرات: الانزلاق الغضروفي الذي يسبب عرق النسا الشديد ولا يستجيب للعلاج التحفظي.
- المزايا: جراحة طفيفة التوغل، فترة تعافٍ قصيرة نسبيًا، معدلات نجاح عالية في تخفيف آلام الساق.
-
استئصال الصفيحة الفقرية (Laminectomy):
- الهدف: إزالة جزء من العظم (الصفيحة الفقرية) من الفقرة لتوسيع القناة الشوكية وتخفيف الضغط على الأعصاب.
- الإجراء: يتم إزالة جزء من الصفيحة الفقرية، وقد يتم أيضًا إزالة أي نتوءات عظمية أو أربطة سميكة تسبب التضيق.
- المؤشرات: تضيق القناة الشوكية الشديد الذي يسبب ألمًا في الساقين وضعفًا.
- المزايا: تخفيف فعال للضغط، تحسين كبير في أعراض تضيق القناة الشوكية.
-
توسيع الثقبة العصبية (Foraminotomy):
- الهدف: توسيع الفتحة العظمية (الثقبة الفقرية) التي يمر من خلالها العصب الشوكي عند خروجه من العمود الفقري.
- الإجراء: يتم إزالة جزء صغير من العظم أو القرص أو الرباط الذي يضغط على العصب داخل الثقبة.
- المؤشرات: انضغاط العصب في الثقبة الفقرية نتيجة الانزلاق الغضروفي أو النتوءات العظمية.
2. عمليات دمج الفقرات (Spinal Fusion Surgeries)
تهدف هذه العمليات إلى ربط فقرتين أو أكثر بشكل دائم معًا، مما يزيل الحركة بينهما ويستقر العمود الفقري.
- الهدف: تثبيت جزء غير مستقر من العمود الفقري، أو تخفيف الألم الناتج عن حركة غير طبيعية بين الفقرات.
- الإجراء: يتم وضع طعم عظمي (من جسم المريض، متبرع، أو مادة صناعية) بين الفقرات المراد دمجها. غالبًا ما تستخدم صفائح ومسامير وقضبان معدنية لتثبيت الفقرات في مكانها حتى ينمو العظم الجديد ويلتحم، مكونًا قطعة عظمية صلبة واحدة.
- المؤشرات: الانزلاق الفقاري، أمراض القرص التنكسية الشديدة، عدم استقرار العمود الفقري بعد تخفيف الضغط، تشوهات العمود الفقري.
- المزايا: استقرار دائم للعمود الفقري، تخفيف فعال للألم الناتج عن عدم الاستقرار، تصحيح التشوهات.
توجد عدة طرق لدمج الفقرات، تختلف باختلاف موقع الشق الجراحي وزاوية الوصول للعمود الفقري:
- الدمج القطني الخلفي بين الأجسام الفقارية (Posterior Lumbar Interbody Fusion - PLIF): يتم الوصول من الخلف، وإزالة القرص، ووضع طعم عظمي وقفص بين الفقرات، ثم تثبيت الفقرات بمسامير وقضبان.
- الدمج القطني عبر الثقبة بين الأجسام الفقارية (Transforaminal Lumbar Interbody Fusion - TLIF): مشابه لـ PLIF ولكن يتم الوصول بزاوية جانبية عبر الثقبة العصبية، مما يقلل من تضرر العضلات.
- الدمج القطني الأمامي بين الأجسام الفقارية (Anterior Lumbar Interbody Fusion - ALIF): يتم الوصول إلى العمود الفقري من الأمام عبر البطن، مما يسمح بإزالة القرص بالكامل ووضع قفص كبير، مع الحفاظ على عضلات الظهر.
- الدمج القطني الجانبي بين الأجسام الفقارية (Extreme Lateral Interbody Fusion - XLIF / Direct Lateral Interbody Fusion - DLIF): يتم الوصول من جانب الجسم، وهي تقنية طفيفة التوغل تستخدم لدمج الفقرات في مناطق معينة من العمود الفقري القطني.
3. جراحات أخرى
- استبدال القرص الصناعي (Artificial Disc Replacement): في حالات مختارة من أمراض القرص التنكسية، يمكن استبدال القرص التالف بقرص صناعي للحفاظ على حركة العمود الفقري، بدلاً من الدمج.
- جراحة العمود الفقري بالمنظار أو الجراحة طفيفة التوغل (Minimally Invasive Spine Surgery - MISS): يستخدم الأستاذ الدكتور محمد هطيف هذه التقنيات لتقليل حجم الشق الجراحي، تقليل فقدان الدم، تقليل الألم بعد الجراحة، وتسريع التعافي.
يُعد اختيار نوع الجراحة قرارًا فرديًا يعتمد على التشخيص الدقيق، عمر المريض، حالته الصحية العامة، ومستوى نشاطه. يناقش الأستاذ الدكتور محمد هطيف بعناية جميع الخيارات مع مرضاه، موضحًا الفوائد والمخاطر المحتملة لكل إجراء، لضمان اتخاذ قرار مستنير. بصفته رائدًا في جراحة العمود الفقري في صنعاء، يلتزم الدكتور هطيف بتقديم أحدث التقنيات وأكثرها أمانًا لتحقيق أفضل النتائج العلاجية.
فترة التعافي وإعادة التأهيل بعد جراحة الظهر
تُعد فترة التعافي وإعادة التأهيل جزءًا لا يتجزأ من نجاح جراحة العمود الفقري القطني. تختلف المدة والشدة بناءً على نوع الجراحة، الحالة الصحية العامة للمريض، ومدى التزامه ببرنامج إعادة التأهيل.
المرحلة المبكرة بعد الجراحة (في المستشفى)
- إدارة الألم: يتم التحكم في الألم بعد الجراحة باستخدام الأدوية الموصوفة. يبدأ الفريق الطبي في تقليل جرعات مسكنات الألم تدريجيًا مع تحسن الحالة.
- الحركة المبكرة: يشجع الأستاذ الدكتور محمد هطيف على الحركة المبكرة، مثل الجلوس والمشي لمسافات قصيرة، في أقرب وقت ممكن بعد الجراحة، غالبًا في نفس اليوم أو اليوم التالي. تساعد الحركة المبكرة على منع المضاعفات مثل الجلطات الدموية وتحسين الدورة الدموية.
- العناية بالجرح: يتم تعليم المريض كيفية العناية بالجرح الجراحي لمنع العدوى.
العودة إلى المنزل والمتابعة
- القيود على النشاط: بعد الخروج من المستشفى، سيقدم لك الدكتور هطيف تعليمات مفصلة حول الأنشطة التي يجب تجنبها. قد تشمل هذه التعليمات تجنب الرفع الثقيل، الانحناء المفرط، أو الالتواء لفترة معينة.
- العلاج الطبيعي: يُعد العلاج الطبيعي حجر الزاوية في التعافي. يبدأ عادةً بعد بضعة أسابيع من الجراحة، ويشمل تمارين لتقوية عضلات الظهر والجذع، تحسين المرونة، واستعادة مدى الحركة. يهدف العلاج الطبيعي إلى مساعدة المريض على استعادة قوته ووظيفته بشكل تدريجي وآمن.
- إدارة الألم المستمرة: قد يحتاج المريض إلى الاستمرار في تناول مسكنات الألم أو مرخيات العضلات لبعض الوقت.
- المتابعة الدورية: سيتم تحديد مواعيد متابعة مع الأستاذ الدكتور محمد هطيف لمراقبة التقدم والتأكد من أن التعافي يسير على ما يرام.
العودة إلى الأنشطة اليومية والعمل
- الأنشطة الخفيفة: يمكن لمعظم المرضى العودة إلى الأنشطة اليومية الخفيفة في غضون أسابيع قليلة.
-
العمل:
تعتمد العودة إلى العمل على طبيعة الوظيفة ونوع الجراحة.
- الوظائف المكتبية: قد يتمكن المرضى من العودة إلى العمل المكتبي في غضون 2-4 أسابيع بعد جراحة تخفيف الضغط، و 4-6 أسابيع بعد جراحة الدمج.
- الوظائف التي تتطلب مجهودًا بدنيًا: قد تتطلب فترة تعافٍ أطول، تتراوح من 3 إلى 6 أشهر أو أكثر.
- القيادة: يُسمح بالقيادة عادةً عندما يكون المريض قادرًا على الجلوس بشكل مريح، والتحكم في السيارة، ولا يتناول مسكنات ألم قوية تؤثر على اليقظة.
النتائج المتوقعة والمخاطر المحتملة
- النتائج: يتوقع معظم المرضى تحسنًا كبيرًا في الألم والوظيفة بعد جراحة العمود الفقري القطني. ومع ذلك، قد لا يختفي الألم تمامًا، وقد يستغرق الأمر عدة أشهر لتحقيق أقصى قدر من التحسن.
- المخاطر: مثل أي عملية جراحية
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
المواضيع والفصول التفصيلية
تعمق في هذا الدليل من خلال الفصول التخصصية المرتبطة بـ msk-hutaif-جراحة-العمود-الفقري-القطني-دليل-شامل-لمرضى-آلام-الظهر-والساقين-مع-الأستاذ-الدكتور-محمد-هطيف
