تثبيت واندماج الفقرات العنقية العلوية (C1-C2 والقذالية): دليل شامل للمرضى
الخلاصة الطبية
عدم استقرار الفقرات العنقية القذالية والمفصل الأطلسي المحوري هي حالات خطيرة تؤثر على وظيفة المفاصل O-C1 و C1-C2، مسببة الألم أو خللاً في الحبل الشوكي. يشمل العلاج الجراحي تثبيت الفقرات بالبراغي عبر المفصل أو بتقنيات أخرى لاستعادة الاستقرار وحماية الحبل الشوكي، وهو ما يوفره الأستاذ الدكتور محمد هطيف بخبرة عالية.
الخلاصة الطبية السريعة: عدم استقرار الفقرات العنقية القذالية والمفصل الأطلسي المحوري هي حالات خطيرة تؤثر على وظيفة المفاصل O-C1 و C1-C2، مسببة الألم أو خللاً في الحبل الشوكي. يشمل العلاج الجراحي تثبيت الفقرات بالبراغي عبر المفصل أو بتقنيات أخرى لاستعادة الاستقرار وحماية الحبل الشوكي، وهو ما يوفره الأستاذ الدكتور محمد هطيف بخبرة عالية.
مقدمة
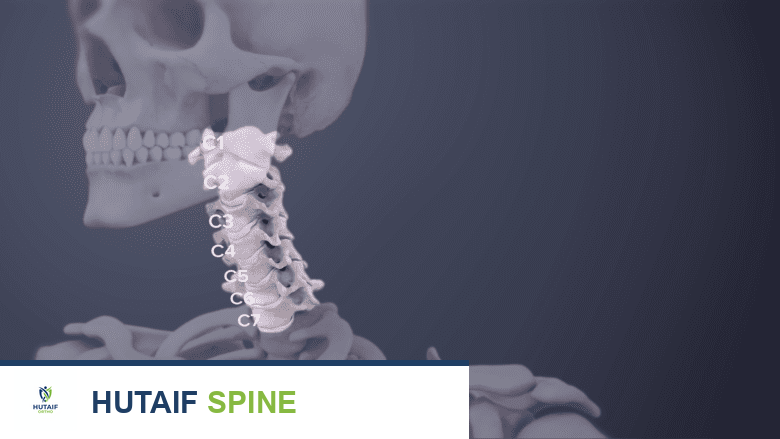
يُعد العمود الفقري العنقي العلوي، الذي يضم قاعدة الجمجمة (القذال) والفقرتين العنقية الأولى (C1 أو الأطلس) والثانية (C2 أو المحور)، منطقة بالغة الأهمية في جسم الإنسان. إنها مسؤولة عن دعم الرأس وتوفير نطاق واسع من الحركة، بالإضافة إلى حماية الحبل الشوكي الحساس. عندما تتعرض هذه المنطقة لعدم استقرار، سواء نتيجة إصابة أو مرض، فإن ذلك يمكن أن يؤدي إلى آلام شديدة، وخلل وظيفي في الحبل الشوكي، أو حتى تهديد للحياة.
تُعرف حالة عدم الاستقرار في هذه المنطقة باسم "عدم استقرار الفقرات العنقية القذالية والمفصل الأطلسي المحوري". تتطلب هذه الحالات غالبًا تدخلاً جراحيًا لاستعادة الثبات والحماية. تُعد جراحات تثبيت واندماج الفقرات العنقية العلوية من الإجراءات المعقدة التي تتطلب دقة وخبرة عالية.
في هذا الدليل الشامل، سنستعرض بالتفصيل هذه الحالات، أسبابها، أعراضها، طرق تشخيصها، والخيارات العلاجية المتاحة، مع التركيز على التقنيات الجراحية المتقدمة مثل التثبيت بالبراغي عبر المفصل. يفتخر اليمن، وتحديداً صنعاء، بوجود قامات طبية رائدة في هذا المجال، ويُعد الأستاذ الدكتور محمد هطيف أحد أبرز الخبراء والاستشاريين في جراحة العمود الفقري، بخبرته الواسعة في إجراء هذه العمليات المعقدة بنجاح، مما يجعله المرجع الأول للمرضى الذين يعانون من هذه الحالات في المنطقة.
التشريح
لفهم عدم استقرار الفقرات العنقية العلوية، من الضروري الإلمام بالتشريح المعقد لهذه المنطقة:
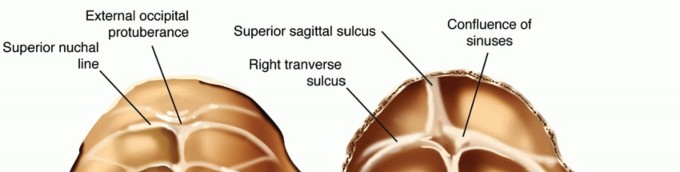
قاعدة الجمجمة (القذال)
تتكون قاعدة الجمجمة من عدة معالم مهمة:
*
الناتئ القذالي الخارجي (EOP):
بروز عظمي خلفي يمكن تحسسه.
*
اللُقمتان القذاليتان:
تتفصلان مع الكتل الجانبية للفقرة C1.
*
الثقبة العظمى:
فتحة كبيرة في قاعدة الجمجمة يمر من خلالها الحبل الشوكي.
*
الخطوط القفوية العلوية والسفلية:
مواقع ارتباط عضلات الرقبة.
يختلف سمك العظم في المنطقة تحت القذالية، حيث يكون أكثر سمكًا في الخط الأوسط (8.3 مم عند الخط القفوي السفلي، ويزيد إلى 13.8 مم عند الناتئ القذالي الخارجي)، وأرق جانبيًا (3.7 مم عند الخط القفوي السفلي، ويزيد إلى 8.3 مم عند الخط القفوي العلوي). هذه الاختلافات مهمة عند وضع البراغي الجراحية.
الفقرة العنقية الأولى (C1 أو الأطلس)
تتميز الفقرة C1 بكونها فريدة من نوعها بين الفقرات العنقية، حيث:
*
تفتقر إلى جسم فقري ونتوء شوكي.
* تتكون من قوس أمامي وقوس خلفي، متصلين بكتلتين مفصليتين، لتشكيل حلقة تدور حول الناتئ السني للفقرة C2.
* يوجد على السطح العلوي للقوس الخلفي لـ C1 أخدود للشريان الفقري والعصب العنقي الأول ومجمعها الوريدي. في بعض الأحيان، يغطى هذا الأخدود بقوس عظمي يُعرف باسم "الجسر الخلفي" (ponticulus posticus)، مكونًا "الثقبة المقوسة".
* تُفضي الكتل المفصلية لـ C1 إلى وجوه مفصلية علوية وسفلية، تتفصل مع اللقمتين القذاليتين علويًا ومع المحور (C2) سفليًا.
الفقرة العنقية الثانية (C2 أو المحور)
تتميز الفقرة C2 بـ:
*
صفائح سميكة ونتوء شوكي أكبر ومشقوق.
*
الناتئ السني (Odontoid process أو Dens):
بروز عظمي يمتد إلى الأعلى من الجسم الفقري، ويعمل كمحور دوران للفقرة C1.
* توجد وجوه مفصلية علوية مائلة جانبية للناتئ السني، تتفصل مع الوجوه المفصلية السفلية لـ C1 لتشكيل المفصل الأطلسي المحوري.
* يمكن تحديد سويقة C2 كمنطقة بين الصفيحة والجسم الفقري، وتمتد إلى الأعلى وإلى الداخل.
المفاصل والأربطة
- مفصل O-C1 (القذالي الأطلسي): يسمح بـ 15 إلى 20 درجة من الانثناء والانبساط، و 5 إلى 10 درجات من الانحناء الجانبي. يعتمد ثباته على أربطة المفصل، والغشاء السقفي، والأربطة الصليبية الطولية.
- مفصل C1-C2 (الأطلسي المحوري): يتكون من ثلاثة مفاصل: اثنان جانبيان بين وجوه C1 السفلية و C2 العلوية، وواحد أمامي بين الناتئ السني والجانب الخلفي من القوس الأمامي لـ C1. يسمح هذا المفصل بـ 47 درجة من الدوران إلى كل جانب، وهو ما يمثل حوالي 50% من الدوران الجانبي للعمود الفقري العنقي بأكمله. يعتمد ثباته بشكل كبير على الأربطة القوية مثل الرباط المستعرض، والأربطة الجناحية، والأربطة القمية، ومحافِظ المفصل.
الشرايين والأعصاب
- الشريان الفقري: ينشأ من الشريان تحت الترقوة، ويصعد عبر الثقوب المستعرضة من C6 إلى C1. بعد عبور الثقبة المستعرضة في C1، ينعطف الشريان بشكل حاد وسطيًا وخلفيًا ليمر خلف الكتلة المفصلية لـ C1 على طول الأخدود في القوس الخلفي لـ C1، ثم يمر عبر الغشاء القذالي الأطلسي الخلفي قبل أن يصعد عبر الثقبة العظمى ليلتحم مع نظيره لتشكيل الشريان القاعدي.
- العصب العنقي الأول (العصب تحت القذالي): يخرج من الجمجمة أعلى القوس الخلفي لـ C1 ويعصب عضلات المثلث تحت القذالي.
- العصب العنقي الثاني (العصب القذالي الأكبر): يخرج بين القوسين الخلفيين لـ C1 و C2، خلف المفصل C1-C2 العلوي. يمكن أن تؤدي إصابته إلى خلل حسي في فروة الرأس الخلفية.
الأسباب وعوامل الخطر
ينجم عدم استقرار الفقرات العنقية القذالية والمفصل الأطلسي المحوري عن مجموعة متنوعة من الحالات التي تخل بالوظيفة الطبيعية لهذه المفاصل، مما يؤدي إلى الألم أو خلل في الحبل الشوكي أو خطر حدوث ذلك. يمكن تصنيف الأسباب إلى صدمية وغير صدمية:
الأسباب الصدمية (الإصابات)
تُعد الإصابات السبب الأكثر شيوعًا لعدم الاستقرار في هذه المنطقة، وتشمل:
*
كسور اللقمتين القذاليتين:
كسور في عظام قاعدة الجمجمة التي تتفصل مع الفقرة C1. قد تكون مستقرة أو جزءًا من "انفصال قذالي عنقي" (OCD)، وهي إصابة خطيرة جدًا.
*
كسور الكتل المفصلية:
كسور في الأجزاء التي تتفصل فيها الفقرات.
*
تمزق الرباط المستعرض:
يُعد هذا الرباط حيويًا لثبات المفصل C1-C2. تمزقه يؤدي إلى عدم استقرار كبير.
*
كسر الناتئ السني (Odontoid fracture):
كسر في البروز العظمي للفقرة C2 الذي يعمل كمحور دوران لـ C1. تُعد كسور النوع الثاني والثالث من الناتئ السني أكثر عرضة لعدم الالتئام أو الالتئام الخاطئ.
*
كسر جيفرسون (Jefferson fracture):
كسر في القوس الأمامي والخلفي للفقرة C1، غالبًا ما ينتج عن قوى ضغط محورية على الرأس.
*
انفصال قذالي عنقي (OCD):
يتضمن اضطرابًا في القيود الرباطية بين القذال و C1، مما يؤدي إلى معدل وفيات مرتفع.
الأسباب غير الصدمية (الأمراض والحالات الأخرى)
-
التهاب المفاصل الالتهابي (Inflammatory Arthropathy):
- التهاب المفاصل الروماتويدي: هو السبب الأكثر شيوعًا لعدم الاستقرار غير الصدمي في هذه المنطقة. يمكن أن يؤدي إلى تآكل الأربطة وتكوين أنسجة التهابية (pannus) تضغط على الحبل الشوكي.
- انغلاف قاعدي (Basilar invagination) أو هبوط الجمجمة (Cranial settling): يحدث بسبب التهاب المفاصل الروماتويدي، حيث تنغمس قاعدة الجمجمة في القناة الشوكية، مما يسبب ضغطًا على الحبل الشوكي العنقي النخاعي.
- التهاب المفاصل التنكسي (Osteoarthritis): يمكن أن يؤدي التآكل المتقدم في المفصل الأطلسي المحوري إلى الألم الشديد وعدم الاستقرار.
-
التشوهات الخلقية (Congenital Anomalies):
- العظم السني المنفصل (Os odontoideum): حالة لا يكون فيها جزء من الناتئ السني متصلاً بالجسم المحوري، مما يؤدي إلى عدم استقرار.
- متلازمة داون: ترتبط بزيادة خطر عدم استقرار المفصل الأطلسي المحوري.
- الورم: يمكن أن تؤدي الأورام التي تصيب الفقرات العنقية العلوية أو الأربطة المحيطة بها إلى تدمير العظام والأنسجة الرخوة، مما يسبب عدم استقرار.
- العدوى: يمكن أن تضعف العدوى (مثل التهاب العظم والنقي) بنية العظام والأربطة، مما يؤدي إلى عدم الاستقرار.
- الانزلاق الدوراني تحت الخلعي (Rotatory Subluxation): خاصة في الأطفال، حيث ينزلق C1 دورانيًا على C2.
الأعراض
تختلف الأعراض باختلاف سبب ودرجة عدم الاستقرار، ولكنها غالبًا ما تشمل:
الألم
- ألم الرقبة: غالبًا ما يكون ألمًا محوريًا، يمكن أن ينتشر إلى الرأس (خاصة المنطقة الخلفية)، الكتفين، أو الذراعين.
- ألم الرأس: قد يكون صداعًا قذاليًا (في مؤخرة الرأس)، وغالبًا ما يكون شديدًا وفي جانب واحد في حالات التهاب المفاصل الأطلسي المحوري.
- تفاقم الألم مع الحركة: يزداد الألم عند تحريك الرأس، خاصة الدوران.
الأعراض العصبية
تُعد الأعراض العصبية علامة على ضغط الحبل الشوكي أو جذور الأعصاب، وتشمل:
*
ضعف في الأطراف:
صعوبة في المشي، أو ضعف في الذراعين والساقين.
*
خدر وتنميل:
إحساس بالخدر أو التنميل في اليدين أو القدمين.
*
فقدان التنسيق (Ataxia):
صعوبة في التوازن أو المشي غير المستقر.
*
خلل في وظيفة المثانة والأمعاء:
في الحالات الشديدة.
*
مشاكل في البلع أو الكلام:
إذا كان الضغط يؤثر على جذوع الدماغ.
*
تدهور المشية:
قد يلاحظ المرضى تغيرًا في طريقة مشيتهم أو شعورًا "بالتخبط".
أعراض أخرى
- تصلب الرقبة: قد يجد المرضى صعوبة كبيرة في تدوير رؤوسهم، خاصة نحو الجانب المؤلم.
- طقطقة أو احتكاك: قد يسمع أو يحس المريض طقطقة أو احتكاكًا في الرقبة عند الحركة.
- الدوار أو الدوخة: يمكن أن تحدث بسبب ضغط على الشرايين الفقرية.
- التهاب الأعصاب القذالية: قد يؤدي إلى ألم أو خلل حسي في فروة الرأس الخلفية.
من المهم ملاحظة أن بعض المرضى، خاصة المصابين بالتهاب المفاصل الروماتويدي، قد يعانون من أعراض عصبية خطيرة (مثل تدهور المشية أو خدر اليدين) دون ألم كبير في الرقبة. لذلك، يجب الحفاظ على مستوى عالٍ من الشك عند تقييم المرضى، خاصة بعد الإصابات البليغة أو في حالات الأمراض المزمنة.
التشخيص
يتطلب تشخيص عدم استقرار الفقرات العنقية العلوية تقييمًا شاملاً يبدأ بالتاريخ المرضي والفحص السريري، ويُستكمل بالدراسات التصويرية المتخصصة.
التاريخ المرضي والفحص السريري
يقوم الطبيب بجمع معلومات مفصلة عن الأعراض، تاريخ الإصابات، والأمراض المزمنة. يشمل الفحص السريري:
*
فحص عصبي شامل:
لتقييم القوة، الإحساس، المنعكسات، والتوازن، للكشف عن أي علامات لضغط الحبل الشوكي أو جذور الأعصاب.
*
تقييم حركة الرأس:
ملاحظة نطاق الحركة النشط والمحدود للرأس، خاصة الدوران نحو الجانب المؤلم. عادة ما يكون الدوران الطبيعي حتى 50 درجة لكل جانب.
*
جس المنطقة تحت القذالية:
قد يثير الجس الألم بالقرب من المسافة بين القوسين الخلفيين لـ C1 و C2.
*
اختبارات الجر والضغط:
في حالات التهاب مفاصل C1-C2، قد يوفر الجر اليدوي الخفيف حركة أكبر وألمًا أقل، بينما قد يسبب الضغط المحوري ألمًا ويقلل الحركة. ومع ذلك، تُمنع هذه المناورات في حالات الاشتباه في عدم استقرار صدمي.
الدراسات التصويرية
تُعد الدراسات التصويرية حاسمة لتأكيد التشخيص وتحديد مدى عدم الاستقرار والتخطيط للعلاج:
-
الأشعة السينية (Plain Radiographs):
- تُستخدم لتقييم المحاذاة العامة للعمود الفقري.
- صور الأشعة السينية الديناميكية (Flexion-Extension Views): تُجرى بحذر شديد لتقييم حركة الفقرات تحت الحمل. في البالغين، تشير مسافة أطلسية سنية أمامية (AADI) تزيد عن 3.5-5 مم إلى احتمال تلف الرباط المستعرض.
- في حالات التهاب المفاصل الروماتويدي، يشير قطر القناة الخلفي (PADI) الأقل من 14 مم إلى نتائج أسوأ وحاجة إلى التدخل.
-
التصوير المقطعي المحوسب (CT Scan):
- يُعد التصوير المقطعي المحوسب (CT) مع إعادة البناء السهمي والإكليلي ضروريًا لتقييم البنية العظمية بالتفصيل، وتحديد الكسور، وتشوهات العظام، وتخطيط الجراحة.
- يُظهر التصوير المقطعي المحوسب الكسور بشكل أفضل من الأشعة السينية العادية، خاصة في حالات الصدمات عالية الطاقة.
- يُوصى به بشدة في حالات الصدمات لتقييم الفقرات العنقية العلوية.
-
التصوير بالرنين المغناطيسي (MRI Scan):
- هو الأداة التشخيصية الأكثر فعالية لتحديد إصابات الأربطة والأنسجة الرخوة الأخرى (مثل الغضاريف، الأقراص، الحبل الشوكي).
- يُستخدم لتقييم ضغط الحبل الشوكي، وجود الأنسجة الالتهابية (pannus) في التهاب المفاصل الروماتويدي، وحالة الأربطة.
-
تصوير الأوعية الدموية (Angiogram أو MRA):
- يُوصى به عند وجود أي شك في إصابة الشرايين الفقرية، خاصة في حالات الإصابات التي تمتد إلى الثقبة المستعرضة أو خلع المفاصل.
- تُعد إصابات الشريان الفقري خطيرة، وقد تؤدي إلى مضاعفات تخثرية صمية.
يُشدد الأستاذ الدكتور محمد هطيف على أهمية التقييم الدقيق لجميع الدراسات التصويرية، خاصةً قبل الجراحة، لضمان فهم كامل للتشريح العظمي ومسار الشرايين الفقرية، مما يقلل من مخاطر المضاعفات ويضمن أفضل النتائج للمرضى في صنعاء واليمن.
العلاج
يهدف علاج عدم استقرار الفقرات العنقية العلوية إلى استعادة الثبات، تخفيف الألم، حماية الحبل الشوكي والأعصاب، وتحسين جودة حياة المريض. يمكن أن يكون العلاج غير جراحي أو جراحي، ويعتمد الاختيار على سبب وشدة عدم الاستقرار، بالإضافة إلى الحالة الصحية العامة للمريض.
العلاج غير الجراحي
يُناسب العلاج غير الجراحي الحالات المستقرة أو تلك التي لا تُشكل تهديدًا فوريًا للحبل الشوكي:
*
أطواق الرقبة الصلبة (Rigid Cervical Collar):
تُستخدم لتثبيت الكسور القذالية المستقرة أو في حالات عدم الاستقرار الخفيف. ومع ذلك، غالبًا ما تكون غير كافية لتثبيت مفصل C1-C2 غير المستقر.
*
السترة الهالية (Halo Vest):
تُعد خيارًا فعالًا لتثبيت بعض أنواع كسور الناتئ السني أو عدم استقرار C1-C2، خاصة إذا كان المريض غير مرشح للجراحة أو يرغب في تجنبها. يُرتدى الهالو لمدة 3 أشهر عادةً.
*
العلاج الدوائي:
مسكنات الألم، مضادات الالتهاب، ومرخيات العضلات لتخفيف الأعراض.
*
العلاج الطبيعي:
قد يساعد في تقوية عضلات الرقبة وتحسين نطاق الحركة بعد استقرار الحالة.
العلاج الجراحي
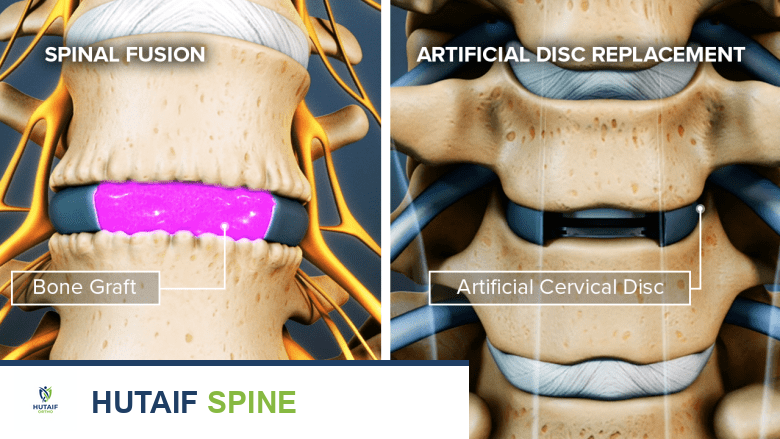
يُعد العلاج الجراحي هو الخيار الأساسي في معظم حالات عدم الاستقرار، خاصة تلك الناجمة عن إصابات خطيرة، أو التهاب المفاصل الروماتويدي مع ضغط على الحبل الشوكي، أو فشل العلاج غير الجراحي. الهدف من الجراحة هو دمج الفقرات المصابة (Fusion) لإنشاء كتلة عظمية صلبة، وتثبيتها باستخدام أدوات معدنية (براغي وقضبان أو أسلاك) لضمان الاستقرار الفوري.
يُعد الأستاذ الدكتور محمد هطيف في صنعاء رائدًا في استخدام أحدث التقنيات الجراحية لتثبيت الفقرات العنقية العلوية، مما يضمن أعلى معايير الأمان والفعالية للمرضى.
التخطيط ما قبل الجراحة
قبل أي إجراء جراحي، يُراجع الدكتور هطيف جميع الدراسات التصويرية بعناية فائقة، بما في ذلك التصوير المقطعي المحوسب (CT) مع إعادة البناء، والتصوير بالرنين المغناطيسي (MRI)، وتصوير الأوعية الدموية (Angiogram) إذا لزم الأمر. يهدف هذا التخطيط إلى:
*
تقييم التشريح العظمي:
تحديد حجم الفقرات، وجود أي تشوهات.
*
تحديد مسار الشريان الفقري:
لتجنب إصابته أثناء وضع البراغي.
*
تقييم ضغط الحبل الشوكي:
لتحديد الحاجة إلى تخفيف الضغط.
وضعية المريض أثناء الجراحة
يُوضع المريض تحت التخدير العام في وضعية الانبطاح (الوجه للأسفل)، مع تثبيت الرأس بإحكام باستخدام أدوات خاصة (Mayfield tongs أو Halo). تُضبط الطاولة لضمان المحاذاة الصحيحة وتقليل الضغط داخل البطن. يُؤكد الدكتور هطيف على أهمية التأكد من تقويم المفصل C1-C2 غير المستقر إشعاعيًا قبل البدء بالجراحة لتجنب إصابة الشريان الفقري أو الحبل الشوكي.
التقنيات الجراحية الرئيسية
هناك عدة طرق لتثبيت الفقرات العنقية العلوية، ويختار الدكتور هطيف الأنسب لكل حالة بناءً على التشريح الخاص بالمريض ونوع عدم الاستقرار:
1. اندماج الفقرات العنقية القذالية (Occipitocervical Fusion)
تُستخدم هذه التقنية لتثبيت قاعدة الجمجمة بالفقرات العنقية (عادة C1 أو C2 أو أبعد).
*
الإجراء:
يتم تعريض المنطقة الخلفية من القذال والفقرات العنقية. تُثبت لوحة معدنية على القذال باستخدام براغي، ثم تُوصل هذه اللوحة بقضبان وبراغي تُوضع في الفقرات العنقية (C1، C2، أو أبعد).
*
زراعة العظام:
تُجرد العظام من القذال و C1 و C2 من قشرتها الخارجية لتشجيع نمو العظم، ثم تُوضع طعوم عظمية (من الحوض غالبًا) لتسهيل الاندماج.
*
ملاحظة:
براغي الخط الأوسط في القذال توفر أفضل تثبيت عظمي.
2. طريقة ماغيرل (Magerl) للتثبيت بالبراغي عبر المفصل (C1-C2 Transarticular Screw Fixation)
تُعد هذه الطريقة من أقوى تقنيات تثبيت المفصل الأطلسي المحوري.
*
التخطيط:
يتطلب قياس عرض وارتفاع برزخ C2 (يجب أن يكون 4.5 مم على الأقل) على صور الأشعة المقطعية لتجنب إصابة الشريان الفقري.
*
نقطة البداية:
تُحدد نقطة البداية للبرغي في القشرة الخلفية للناتئ المفصلي السفلي ل
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك