الدليل الشامل: الخلع الجزئي الدوراني الفهقي المحوري في الرقبة (الأسباب والعلاج)
الخلاصة الطبية
الخلع الجزئي الدوراني الفهقي المحوري هو انحراف ميكانيكي في المفاصل بين الفقرتين الأولى والثانية في الرقبة، مما يسبب ميلان الرأس وتشنج العضلات، خاصة عند الأطفال. يعتمد العلاج على التشخيص المبكر، ويبدأ بالدعامات والأدوية، وقد يتطلب التدخل الجراحي لتثبيت الفقرات في الحالات المتقدمة لتجنب المضاعفات العصبية.
الخلاصة الطبية السريعة: الخلع الجزئي الدوراني الفهقي المحوري هو انحراف ميكانيكي في المفاصل بين الفقرتين الأولى والثانية في الرقبة، مما يسبب ميلان الرأس وتشنج العضلات، خاصة عند الأطفال. يعتمد العلاج على التشخيص المبكر، ويبدأ بالدعامات والأدوية، وقد يتطلب التدخل الجراحي لتثبيت الفقرات في الحالات المتقدمة لتجنب المضاعفات العصبية.
مقدمة
يعد استيقاظ الطفل أو البالغ مع عدم القدرة على تحريك رقبته، مع ميلان الرأس إلى جانب واحد وتشنج عضلي مؤلم، من أكثر اللحظات التي تثير القلق لدى المرضى وذويهم. هذه الحالة، التي تُعرف طبياً باسم الخلع الجزئي الدوراني الفهقي المحوري، تمثل خللاً ميكانيكياً في أعلى نقطة في العمود الفقري العنقي، وتحديداً بين الفقرة العنقية الأولى والفقرة العنقية الثانية.
في الغالبية العظمى من الحالات، وخاصة عند الأطفال، يكون هذا الخلع الجزئي والتشنج العضلي المرافق له (والذي يُعرف بالصعر) حالة مؤقتة يمكن علاجها بسهولة إذا تم التدخل مبكراً. ومع ذلك، في حالات نادرة أو عند إهمال العلاج، قد يتحول هذا التشوه إلى حالة صلبة وثابتة تتطلب تقييماً طبياً دقيقاً وتدخلاً متخصصاً للحفاظ على سلامة الحبل الشوكي والأعصاب.
يهدف هذا الدليل الطبي الشامل إلى تبسيط المفاهيم المعقدة المحيطة بهذه الإصابة، بدءاً من فهم التشريح الدقيق للرقبة، مروراً بالأسباب والأعراض، وصولاً إلى أحدث بروتوكولات التشخيص والعلاج التحفظي والجراحي، ليكون بمثابة المرجع الأوثق للمرضى وعائلاتهم في جميع أنحاء الوطن العربي.
التشريح
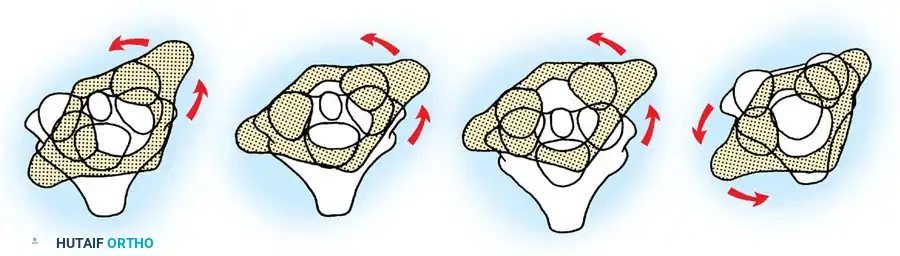
لفهم كيفية حدوث الخلع الجزئي الدوراني الفهقي المحوري، يجب علينا أولاً أن نلقي نظرة مبسطة على الهندسة المعمارية المذهلة للعمود الفقري العنقي. المنطقة العلوية من الرقبة مصممة لتوفير أقصى درجات الحركة لدعم الرأس والسماح له بالدوران في جميع الاتجاهات.
تعتمد هذه الحركة بشكل أساسي على مفصل فريد يتكون من عظمين رئيسيين:
* الفقرة العنقية الأولى وتسمى الفهقة وهي عبارة عن حلقة عظمية تحمل الجمجمة.
* الفقرة العنقية الثانية وتسمى المحور وتحتوي على بروز عظمي يشبه الوتد يمتد للأعلى ليدخل في حلقة الفقرة الأولى.
هذا المفصل الفهقي المحوري مسؤول عن حوالي نصف القدرة الكلية على تدوير الرقبة يميناً ويساراً. ونظراً لأن هذا المفصل لا يحتوي على أقفال عظمية متداخلة تعيق حركته (مما يمنحه هذه المرونة العالية)، فإنه يعتمد كلياً في استقراره وثباته على شبكة قوية من الأربطة، وهي بمثابة "أحزمة الأمان" للرقبة:
- الرباط المستعرض وهو الحزام الرئيسي والأهم، حيث يمنع الفقرة الأولى من الانزلاق للأمام فوق الفقرة الثانية، مما يحمي الحبل الشوكي.
- الأربطة الجناحية وهي أربطة ثانوية تربط البروز الوتدي للفقرة الثانية بقاعدة الجمجمة، وتعمل على الحد من الدوران المفرط والانحناء الجانبي.
- كبسولات المفاصل وهي أغلفة تحيط بالمفاصل وتوفر ثباتاً إضافياً أثناء الدوران.
عندما يحدث تمدد أو ارتخاء أو تمزق في هذه الأربطة والكبسولات، يتغير محور الدوران الطبيعي. تنزلق الفقرة الأولى للأمام أو للخلف فوق الفقرة الثانية، وتُقفل في هذا الوضع الخاطئ بسبب التشنج العضلي الشديد أو تقلص الأنسجة، مما يؤدي إلى حدوث حالة الخلع الجزئي الدوراني الفهقي المحوري.
الأسباب
إن أسباب حدوث الخلع الجزئي الدوراني الفهقي المحوري متعددة ومتنوعة، وتختلف باختلاف الفئة العمرية، إلا أنها أكثر شيوعاً في مرحلة الطفولة. يمكن تقسيم الأسباب الرئيسية إلى عدة فئات:
الأسباب التلقائية والمجهولة
في العديد من الحالات، قد يستيقظ الطفل ببساطة مع ميلان في الرقبة دون وجود سبب واضح أو حدث مسبق. قد يكون هذا ناتجاً عن وضعية نوم خاطئة أدت إلى تشنج عضلي مفاجئ أثر على ميكانيكية المفصل.
الإصابات والصدمات
سواء كانت صدمات خفيفة (مثل السقوط أثناء اللعب أو الالتفاف المفاجئ للرقبة) أو صدمات شديدة (مثل حوادث السيارات أو الإصابات الرياضية القوية)، فإن القوة الميكانيكية المسلطة على الرقبة يمكن أن تتجاوز قدرة الأربطة على التحمل، مما يؤدي إلى الخلع.
متلازمة غريزيل
تعتبر متلازمة غريزيل من الأسباب الكلاسيكية والمعروفة جداً لهذه الحالة في عالم الطب. تحدث هذه المتلازمة عندما يصاب الطفل بالتهاب في الجهاز التنفسي العلوي، مثل التهاب اللوزتين، أو التهاب البلعوم، أو التهاب الأذن الوسطى، أو حتى بعد الخضوع لعمليات جراحية في الرأس والرقبة (مثل استئصال اللوزتين).
التفسير العلمي المبسط لذلك هو وجود شبكة غنية من الأوردة التي تربط منطقة مؤخرة الأنف والبلعوم بالمنطقة المحيطة بالفقرات العنقية العلوية. عندما يحدث التهاب في الحلق، ينتقل الاحتقان وزيادة تدفق الدم عبر هذه الأوردة إلى الأربطة المحيطة بالفقرة الأولى والثانية. هذا الاحتقان يؤدي إلى إزالة الكالسيوم موضعياً وارتخاء الرباط المستعرض، مما يسهل انزلاق الفقرات وحدوث الخلع.
درجات الإصابة
يعتمد الأطباء في تقييم مدى خطورة الخلع الجزئي الدوراني الفهقي المحوري على تصنيف طبي عالمي يُعرف بتصنيف فيلدينغ وهوكينز. يعتمد هذا التصنيف على اتجاه الانزلاق ومدى سلامة الرباط المستعرض، وهو أمر بالغ الأهمية لتحديد خطر التعرض لإصابة في الأعصاب أو الحبل الشوكي.

نوضح في الجدول التالي درجات الإصابة بشكل مبسط للمرضى:
| الدرجة | الوصف الطبي | حالة الرباط المستعرض | مستوى الخطورة |
|---|---|---|---|
| الدرجة الأولى | دوران بسيط للفقرة دون انزلاق أمامي (المسافة بين الفقرتين أقل من 3 ملم). هي النوع الأكثر شيوعاً خاصة عند الأطفال. | الرباط سليم تماماً | خطورة منخفضة، وعادة ما تُعالج تحفظياً. |
| الدرجة الثانية | دوران مع انزلاق أمامي للفقرة الأولى بمقدار 3 إلى 5 ملم. | الرباط متمدد أو ضعيف | خطورة متوسطة، تتطلب مراقبة دقيقة وقد تحتاج لتدخل. |
| الدرجة الثالثة | دوران مع انزلاق أمامي شديد لأكثر من 5 ملم. | الرباط ممزق بالكامل (وكذلك الأربطة الجناحية) | خطورة عالية جداً على الحبل الشوكي، تتطلب تدخلاً عاجلاً. |
| الدرجة الرابعة | انزلاق خلفي للفقرة الأولى فوق الثانية. حالة نادرة جداً ترتبط عادة بعيوب خلقية في العظام. | غياب أو تشوه في العظام والأربطة | خطورة قصوى، ضغط مباشر على الحبل الشوكي. |
من المهم جداً أن يدرك المرضى أن الدرجات من الثانية إلى الرابعة تمثل فشلاً تدريجياً في الأربطة الداعمة، مما يعني أن المساحة المتاحة للحبل الشوكي تضيق، وهذا يقلل من فرص نجاح العلاج التحفظي ويزيد من احتمالية الحاجة إلى التدخل الجراحي لتثبيت الرقبة.
الأعراض
تظهر أعراض الخلع الجزئي الدوراني الفهقي المحوري بشكل مميز جداً، وغالباً ما تبدأ فجأة، خاصة عند الأطفال بعد الإصابة بنزلة برد أو تعرض لإصابة طفيفة. العلامة السريرية الأبرز هي الوضعية التي تُعرف طبياً بوضعية "طائر الروبين"، والتي تتميز بالآتي:
- ميلان الرأس إلى جانب واحد.
- دوران الوجه (الذقن) إلى الجانب المعاكس لميلان الرأس.
- انحناء الرقبة قليلاً إلى الأمام.
إلى جانب هذه الوضعية المميزة، يعاني المريض من مجموعة من الأعراض المرافقة:
التشنج العضلي والألم الشديد
يحدث تشنج شديد وقاسٍ في العضلة القصية الترقوية الخشائية (العضلة الكبيرة في جانب الرقبة). والمثير للاهتمام أن هذا التشنج يحدث في الجانب المعاكس لاتجاه الذقن (الجانب الطويل). هذا التشنج ليس هو سبب المشكلة الأساسي، بل هو محاولة يائسة من الجسم لتعويض التشوه وإعادة الرأس إلى وضعه الطبيعي. هذا ما يميز هذه الحالة عن حالات "الصعر العضلي الخلقي" حيث يكون التشنج في الجانب القصير.
في المرحلة الحادة (الأيام الأولى)، تكون أي محاولة لتحريك الرأس، سواء من قبل المريض أو الطبيب، مؤلمة للغاية. قد يتمكن المريض من زيادة زاوية التشوه طوعاً، لكنه يكون غير قادر ميكانيكياً على إعادة رأسه إلى المنتصف.
تطور الأعراض بمرور الوقت
إذا لم يتم علاج الحالة، قد تخف حدة التشنجات العضلية الحادة والألم على مدار أسابيع أو أشهر، مما يجعل المريض يشعر بتحسن زائف. ومع ذلك، يظل التشوه العظمي والميلان ثابتاً وصلباً.
الأعراض العصبية التحذيرية
في الحالات المتقدمة (الدرجات الثانية والثالثة والرابعة)، يجب الانتباه بشدة لأي علامات تشير إلى انضغاط الحبل الشوكي أو تأثر الشريان الفقري، مثل:
* خدر أو تنميل في الذراعين أو الساقين.
* ضعف في العضلات أو صعوبة في المشي.
* تغيرات في التحكم في التبول أو التبرز.
* دوخة شديدة أو طنين في الأذن.
أي من هذه الأعراض يتطلب تدخلاً طبياً طارئاً وفورياً.
التشخيص
إن الحصول على تشخيص دقيق للخلع الجزئي الدوراني الفهقي المحوري، خاصة عند طفل يتألم ويبكي ويرفض تحريك رقبته، يمثل تحدياً كبيراً للأطباء، ولكنه خطوة حاسمة لتحديد خطة العلاج. يعتمد التشخيص على الفحص السريري الدقيق متبوعاً بسلسلة من الفحوصات الإشعاعية.
التصوير بالأشعة السينية العادية
تعتبر الأشعة السينية الخطوة الأولى في التقييم، وتشمل عدة وضعيات:
* صورة الفم المفتوح وهي صورة تؤخذ من الأمام والطفل يفتح فمه لتصوير الفقرتين الأولى والثانية. في حالة الإصابة، تظهر إحدى الكتل الجانبية للفقرة الأولى أعرض وأقرب لخط المنتصف، بينما تظهر الأخرى أضيق وأبعد.
* الصورة الجانبية وتساعد في تقييم المسافة بين الفقرتين (لتحديد درجة الإصابة). قد تظهر الكتلة الجانبية الملتوية للأمام على شكل إسفين متراكب فوق البروز الوتدي.
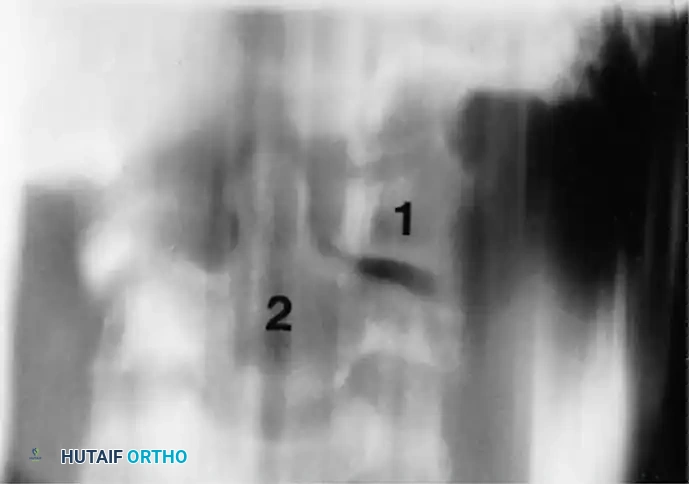
قد يطلب الطبيب صوراً جانبية للرقبة في وضعية الانثناء والامتداد (إذا كان المريض قادراً على تحمل الألم) لتقييم مدى عدم الاستقرار في المفصل.
التصوير المتقدم
عندما تكون الأشعة السينية غير حاسمة، أو عند الحاجة لتقييم أدق، يتم اللجوء إلى تقنيات التصوير المتقدمة:
- الأشعة المقطعية الديناميكية تعتبر المعيار الذهبي لتأكيد التشخيص. يتم إجراء المسح المقطعي بينما يتم تدوير رأس المريض لأقصى اليمين ثم لأقصى اليسار. هذا يثبت بشكل قاطع فقدان الحركة الطبيعية في المفصل. ومع ذلك، لتجنب تعريض الطفل للألم، يكتفي العديد من الأطباء حالياً بإجراء أشعة مقطعية ثلاثية الأبعاد ثابتة، والتي توفر وضوحاً كافياً للتشخيص.
- التصوير بالرنين المغناطيسي لا يستخدم كفحص أولي، ولكنه ضروري جداً في حالات محددة: إذا كانت هناك أي أعراض عصبية، أو لتقييم سلامة الرباط المستعرض بدقة، أو للبحث عن وجود خراج أو التهاب في البلعوم في حالات متلازمة غريزيل.
العلاج
يعتمد قرار العلاج بشكل كبير على عاملين أساسيين: مدة استمرار الأعراض، ودرجة الانزلاق (مدى عدم الاستقرار). تم وضع بروتوكول زمني فعال جداً يُعرف ببروتوكول فيليبس وهينسينجر، والذي يوجه الأطباء نحو الخطوات المثلى للعلاج التحفظي.
العلاج التحفظي غير الجراحي
يهدف العلاج التحفظي إلى إرخاء العضلات المتشنجة، وتقليل الالتهاب، والسماح للمفصل بالعودة إلى مكانه الطبيعي تلقائياً.
إذا كانت مدة الإصابة أقل من أسبوع
في هذه المرحلة المبكرة، تكون فرص الشفاء التلقائي عالية جداً.
* يتم استخدام طوق رقبة إسفنجي ناعم لدعم الرأس.
* توصف أدوية مسكنة للألم ومرخيات للعضلات بجرعات فعالة.
* يُنصح بالراحة التامة في السرير لمدة أسبوع.
* إذا لم يعُد الرأس إلى وضعه الطبيعي، يتم إدخال المريض للمستشفى لتطبيق الشد.
إذا كانت مدة الإصابة بين أسبوع وشهر واحد
في هذه المرحلة، يصبح التشنج العضلي أكثر عناداً.
* يتطلب الأمر دخول المستشفى.
* يتم تطبيق الشد العنقي (غالباً باستخدام حزام يحيط بالرأس والذقن بأوزان خفيفة تتراوح بين 1.5 إلى 2.5 كجم) لسحب الرأس بلطف وإعادته لمكانه.
* تُعطى مرخيات عضلية قوية عبر الوريد لكسر حلقة التشنج العضلي.
* بمجرد عودة المفصل لمكانه (سريرياً وإشعاعياً)، يتم وضع طوق رقبة صلب لمدة 4 إلى 6 أسابيع لضمان التئام الأربطة.
إذا كانت مدة الإصابة أكثر من شهر
عندما تستمر الحالة لأكثر من شهر، تصبح الأنسجة الرخوة المحيطة بالمفصل متقلصة وصلبة جداً.
* يتم الإدخال للمستشفى لتطبيق شد هيكلي (عن طريق تركيب دبابيس صغيرة في الجمجمة أو استخدام جهاز الهالو) لأن الشد العادي لا يكون كافياً.
* تتم زيادة أوزان الشد تدريجياً مع المراقبة المستمرة بالأشعة.
* بعد نجاح الرد، يتم تثبيت الرقبة بطوق صلب أو سترة الهالو لمدة 4 إلى 6 أسابيع.
تحذير طبي هام: يُمنع منعاً باتاً محاولة العلاج التحفظي أو الشد العنيف إذا أظهرت الأشعة وجود انزلاق أمامي كبير (الدرجات الثانية والثالثة والرابعة) أو إذا كانت هناك أي علامات لضغط على الحبل الشوكي، حيث يمثل ذلك خطراً جسيماً على حياة المريض وحركته.
العلاج الجراحي
عندما تفشل الطرق التحفظية، أو عندما تكون طبيعة الإصابة خطيرة منذ البداية، يصبح التدخل الجراحي الخيار الوحيد والآمن لإنقاذ الحبل الشوكي وتصحيح التشوه.
متى نلجأ للجراحة
- وجود أي علامات لضغط عصبي أو تأثر في الحبل الشوكي.
- الانزلاق الأمامي المتقدم (تمزق الرباط المستعرض).
- فشل العلاج التحفظي في إعادة المفصل لمكانه، خاصة إذا استمر التشوه لأكثر من 3 أشهر.
- تكرار حدوث الخلع بعد فترة من العلاج التحفظي الناجح.
التخطيط قبل الجراحة
لا يتم إجراء الجراحة بشكل مفاجئ في الحالات المزمنة. يوصي الأطباء بفترة من الشد الهيكلي في المستشفى لمدة أسبوعين إلى ثلاثة أسابيع قبل العملية. الهدف من ذلك هو إطالة الأنسجة المتقلصة وتصحيح التشوه قدر الإمكان ببطء وأمان قبل وضع المريض على طاولة العمليات. محاولة تعديل الرقبة بالقوة أثناء الجراحة تحمل مخاطر كارثية على الشريان الفقري والحبل الشوكي.
التقنية الجراحية دمج الفقرات الخلفي
تعتبر عملية دمج الفقرتين الأولى والثانية من الخلف (C1-C2 Arthrodesis) المعيار الذهبي للعلاج. في الطب الحديث، يتم استخدام تقنية متطورة تعتمد على البراغي والقضبان المعدنية (تقنية غويل-هارمز)، والتي توفر ثباتاً ميكانيكياً فائقاً ونسب نجاح عالية جداً للدمج العظمي.
خطوات العملية بشكل مبسط للمريض:
1. التخدير والمراقبة: يتم تخدير المريض كلياً، ويوضع على بطنه. يتم استخدام أجهزة متطورة لمراقبة الإشارات العصبية (الحسية والحركية) طوال فترة العملية لضمان سلامة الحبل الشوكي.
2. الوصول الجراحي: يتم عمل شق جراحي في منتصف مؤخرة الرقبة للوصول إلى العظام الخلفية للفقرتين الأولى والثانية.
3. وضع البراغي: بدقة متناهية، وغالباً باستخدام أجهزة الملاحة الجراحية أو الأشعة السينية المباشرة، يقوم الجراح بإدخال براغي من التيتانيوم في كتل الفقرة الأولى وجذور الفقرة الثانية. يتطلب هذا الإجراء مهارة فائقة لتجنب إصابة الشريان الفقري الذي يمر داخل هذه العظام.
4. تعديل الوضعية والتثبيت: يتم توصيل البراغي بقضبان معدنية صغيرة. يمكن للجراح استخدام هذه القضبان لسحب الفقرة الأولى بلطف وإعادتها إلى محاذاتها الطبيعية مع الفقرة الثانية.
5. الزراعة العظمية (الدمج): المعادن توفر ثباتاً مؤقتاً، ولكن الشفاء الحقيقي يعتمد على التحام العظام. يقوم الجراح بأخذ قطعة صغيرة من العظم (غالباً من عظم الحوض للمريض) ووضعها بين الفقرتين الأولى والثانية. مع مرور الأشهر، ينمو هذا العظم ليلحم الفقرتين معاً لتصبحا كتلة عظمية واحدة صلبة، مما يمنع حدوث الخلع مرة أخرى للأبد.
حالات خاصة متلازمة داون
يمثل الأطفال المصابون بمتلازمة داون (التثلث الصبغي 21) تحدياً خاصاً في مجال جراحة العظام، وتحديداً فيما يخص الرقبة. يعاني حوالي 10% إلى 20% من هؤلاء الأطفال من عدم استقرار في المفصل الفهقي المحوري.
من الضروري جداً التفريق بين مصطلحين في هذه الفئة:
* فرط المرونة وهو زيادة في تمدد الأربطة مقارنة بالأطفال العاديين، ولكن دون أن تفقد الأربطة قدرتها على حماية الحبل الشوكي. هذه الحالة لا تتطلب تدخلاً جراحياً، بل تتطلب متابعة.
* عدم الاستقرار المرضي وهو انزلاق حقيقي للفقرات يهدد سلامة الأعصاب. وغالباً ما يترافق ذلك مع عيوب خلقية في عظام الرقبة.
أي طفل مصاب بمتلازمة داون يبدأ فجأة في إمالة رأسه (صعر)، أو يواجه تغيرات في طريقة مشيه، أو يظهر علامات ضعف في أطرافه، يجب أن يخضع لفحص إشعاعي متقدم فوراً، وغالباً ما تتطلب هذه الحالات تدخلاً جراحياً سريعاً لتثبيت الرقبة ومنع حدوث شلل لا قدر الله.
التعافي
تعتبر مرحلة ما بعد العلاج، سواء كان تحفظياً أو جراحياً، مرحلة حاسمة لضمان الشفاء التام وعودة المريض لحياته الطبيعية.
التعافي بعد العلاج التحفظي
- يجب الالتزام التام بارتداء طوق الرقبة الصلب للمدة التي يحددها الطبيب (عادة 4 إلى 6 أسابيع) حتى أثناء النوم.
- تجنب الأنشطة الرياضية أو الحركات المفاجئة.
- بعد إزالة الطوق، قد يتم تحويل المريض للعلاج الطبيعي لاستعادة قوة عضلات الرقبة ونطاق حركتها تدريجياً.
التعافي بعد العلاج الجراحي
بفضل التقنيات الحديثة (البراغي والقضبان)، لم يعد المرضى بحاجة لارتداء "سترة الهالو" المزعجة التي كانت تستخدم قديماً.
* في المستشفى: يبقى المريض عادة لعدة أيام لمراقبة الألم وضمان استقرار الحالة العصبية. يبدأ المريض بالمشي في اليوم التالي للعملية.
* في المنزل: يتم ارتداء طوق رقبة صلب (مثل طوق أسبن أو ميامي) لمدة تتراوح بين 6 إلى 12 أسبوعاً لدعم الرقبة أثناء التئام العظام المزروعة.
* المتابعة الإشعاعية: سيقوم الطبيب بإجراء صور أشعة دورية للتأكد من أن العظام قد اندمجت بنجاح.
* النشاط الحركي: يُمنع المريض من رفع الأشياء الثقيلة أو الانحناء المفرط للرقبة لعدة أشهر.
* المدى الحركي المستقبلي: بما أن العملية تدمج الفقرتين المسئولتين عن نصف حركة دوران الرقبة، سيلاحظ المريض انخفاضاً دائماً في قدرته على تدوير رأسه لأقصى اليمين أو اليسار (بحوالي 50%). ومع ذلك، يتكيف معظم المرضى (خاصة الأطفال) مع هذا التغيير بشكل ممتاز ولا يعيق ممارستهم لحياتهم اليومية بشكل كبير.
الأسئلة الشائعة
ما هو الخلع الجزئي الدوراني
هو انحراف ميكانيكي أو انزلاق يحدث في المفاصل التي تربط بين الفقرة الأولى والفقرة الثانية في أعلى الرقبة، مما يؤدي إلى تعلق الرقبة في وضعية مائلة مع تشنج عضلي شديد وصعوبة بالغة في تحريك الرأس.
هل يمكن الشفاء بدون جراحة
نعم، في الغالبية العظمى من الحالات، خاصة إذا تم اكتشاف المشكلة في الأيام الأولى،
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك
