جراحة الجنف: فهم شامل للمخاطر والمضاعفات المحتملة مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية السريعة: جراحة الجنف هي إجراء جراحي يهدف إلى تصحيح انحناءات العمود الفقري الشديدة، وتشمل مخاطرها المحتملة الشلل النصفي، النزيف المفرط، والعدوى. يتم التعامل مع هذه المخاطر من خلال مراقبة دقيقة أثناء الجراحة وتقنيات حديثة لضمان سلامة المريض وتحقيق أفضل النتائج العلاجية.
مقدمة عن جراحة الجنف
تُعد جراحة الجنف، أو ما يُعرف بجراحة دمج الفقرات لتصحيح انحناء العمود الفقري، إجراءً طبيًا واسع النطاق ومهمًا للغاية، يتم اللجوء إليه فقط عندما تكون الانحناءات الجانبية للعمود الفقري شديدة ومن المحتمل أن تسبب تشوهًا كبيرًا أو تؤثر على وظائف الأعضاء الداخلية. إن قرار الخضوع لمثل هذه الجراحة هو قرار مصيري يتطلب فهمًا عميقًا لجميع جوانبه، بما في ذلك الفوائد المرجوة والمخاطر والمضاعفات المحتملة.
في هذا الدليل الشامل، سنتناول بالتفصيل كل ما يتعلق بمخاطر جراحة الجنف ومضاعفاتها، وكيفية إدارة هذه المخاطر لضمان سلامة المريض وتحقيق أفضل النتائج. يلتزم الأستاذ الدكتور محمد هطيف، أحد أبرز جراحي العمود الفقري والجنف في صنعاء واليمن، بتقديم أعلى مستويات الرعاية الصحية، مستخدمًا أحدث التقنيات والبروتوكولات لتقليل المخاطر وتحقيق أفضل النتاحات لمصابي الجنف.
إن الهدف الأساسي من هذه الجراحة هو تصحيح الانحناء، ومنع تفاقمه، وتحسين توازن العمود الفقري، مما ينعكس إيجابًا على جودة حياة المريض. ومع التطورات الهائلة في التقنيات الجراحية وأساليب المراقبة، أصبحت جراحات الجنف اليوم أكثر أمانًا وفعالية من أي وقت مضى، لكن يبقى من الضروري للمرضى وعائلاتهم الإلمام الكامل بالجوانب المحتملة التي قد تنطوي عليها أي عملية جراحية كبرى، خاصة تلك التي تتعلق بالعمود الفقري والحبل الشوكي.
تشريح العمود الفقري وعلاقته بالجنف
لفهم جراحة الجنف ومخاطرها، من الضروري أولاً استعراض سريع لتشريح العمود الفقري ووظيفته. يتكون العمود الفقري من سلسلة من العظام تسمى الفقرات، مفصولة بأقراص مرنة تعمل كوسائد امتصاص للصدمات. ينقسم العمود الفقري إلى ثلاثة أقسام رئيسية:
*
العمود الفقري العنقي:
في الرقبة.
*
العمود الفقري الصدري:
في الجزء العلوي من الظهر.
*
العمود الفقري القطني:
في الجزء السفلي من الظهر.
يمر داخل العمود الفقري قناة العمود الفقري، والتي تحتوي على الحبل الشوكي والأعصاب الشوكية المتفرعة منه، والتي تتحكم في الحركة والإحساس في جميع أنحاء الجسم.
ما هو الجنف؟
الجنف هو انحناء جانبي غير طبيعي للعمود الفقري، غالبًا ما يكون مصحوبًا بدوران الفقرات. بدلاً من أن يكون مستقيمًا عند النظر إليه من الخلف، يظهر العمود الفقري على شكل حرف "S" أو "C". يمكن أن يؤثر الجنف على أي جزء من العمود الفقري، ولكنه غالبًا ما يظهر في العمود الفقري الصدري أو القطني. عندما يكون الانحناء شديدًا، يمكن أن يؤثر على وظائف الرئة والقلب، ويسبب آلامًا مزمنة، ويؤدي إلى تشوه جسدي ملحوظ.
تستهدف جراحة الجنف تصحيح هذا الانحناء وتثبيت العمود الفقري باستخدام قضبان ومسامير معدنية، ثم دمج الفقرات معًا لتشكيل كتلة عظمية واحدة صلبة. هذا الدمج يمنع الانحناء من التفاقم ويحافظ على التصحيح الذي تم تحقيقه.
أسباب الجنف وعوامل الخطر
الجنف ليس حالة واحدة، بل يندرج تحته أنواع مختلفة، لكل منها أسباب وعوامل خطر محتملة. فهم هذه الأسباب يساعد في تحديد مسار العلاج الأنسب، سواء كان جراحيًا أو غير جراحيًا.
الجنف مجهول السبب
يُعد الجنف مجهول السبب (Idiopathic Scoliosis) النوع الأكثر شيوعًا، حيث لا يوجد سبب واضح ومحدد لانحناء العمود الفقري. غالبًا ما يظهر هذا النوع خلال فترة النمو السريع في مرحلة الطفولة والمراهقة، ويُصنف حسب العمر الذي يظهر فيه:
*
الجنف الطفولي:
يظهر قبل سن 3 سنوات.
*
الجنف اليافع:
يظهر بين 4 و 10 سنوات.
*
الجنف المراهق:
يظهر بين 10 و 18 سنة، وهو الأكثر انتشارًا.
على الرغم من أن السبب الدقيق غير معروف، إلا أن هناك اعتقادًا بأن العوامل الوراثية تلعب دورًا مهمًا، حيث غالبًا ما يكون هناك تاريخ عائلي للجنف.
الجنف الخلقي
ينشأ الجنف الخلقي (Congenital Scoliosis) بسبب تشوهات في الفقرات تتطور قبل الولادة. هذه التشوهات قد تكون عبارة عن:
*
فقرات نصفية:
تتكون نصف فقرة فقط، مما يؤدي إلى نمو غير متساوٍ.
*
فشل في انفصال الفقرات:
تندمج فقرتان أو أكثر معًا بشكل غير طبيعي.
*
تشوهات أخرى:
مثل الفقرات الإسفينية أو نقص تنسج الفقرات.
يتطلب الجنف الخلقي غالبًا تدخلًا مبكرًا، وقد تكون الجراحة ضرورية في سن مبكرة لمنع تفاقم التشوه.
الجنف العصبي العضلي
يحدث الجنف العصبي العضلي (Neuromuscular Scoliosis) نتيجة لحالات تؤثر على الأعصاب والعضلات التي تدعم العمود الفقري. تشمل هذه الحالات:
* الشلل الدماغي.
* الحثل العضلي (ضمور العضلات).
* السنسنة المشقوقة (Spina Bifida).
* شلل الأطفال.
في هذه الحالات، تكون العضلات غير قادرة على دعم العمود الفقري بشكل كافٍ، مما يؤدي إلى انحناء تدريجي. غالبًا ما يكون هذا النوع من الجنف أكثر شدة ويتطلب جراحة في كثير من الأحيان.
الجنف التنكسي
يُصيب الجنف التنكسي (Degenerative Scoliosis) البالغين، وينتج عن تآكل وتغيرات تنكسية في العمود الفقري مع التقدم في العمر، مثل التهاب المفاصل الفقارية وهشاشة العظام. يمكن أن يؤدي هذا التآكل إلى ضعف في الأربطة والأقراص الفقرية، مما يتسبب في انحناء العمود الفقري.
عوامل خطر أخرى
- الجنس: الإناث أكثر عرضة لتطور الجنف مجهول السبب وتفاقمه.
- العمر: فترة النمو السريع (المراهقة) هي الفترة الأكثر عرضة لظهور الجنف مجهول السبب.
- التاريخ العائلي: وجود أفراد في العائلة مصابين بالجنف يزيد من خطر الإصابة.
فهم هذه الأنواع والأسباب يساعد الأستاذ الدكتور محمد هطيف في وضع خطة علاجية مخصصة لكل مريض، مع الأخذ في الاعتبار جميع العوامل لضمان أفضل النتائج الممكنة.
أعراض الجنف وعلاماته
غالبًا ما يكون الجنف خفيفًا في بدايته وقد لا يلاحظه المريض أو والديه في البداية. ومع ذلك، مع تفاقم الانحناء، قد تظهر علامات وأعراض أكثر وضوحًا. من المهم التعرف على هذه العلامات لطلب التقييم الطبي المبكر.
العلامات الجسدية الظاهرة
- عدم استواء الكتفين: قد يكون أحد الكتفين أعلى من الآخر.
- بروز أحد لوحي الكتف: يظهر أحد لوحي الكتف أكثر بروزًا من الآخر، خاصة عند الانحناء إلى الأمام.
- عدم استواء الوركين: قد يكون أحد الوركين أعلى أو أكثر بروزًا من الآخر.
- عدم تناظر الخصر: قد يبدو الخصر غير متساوٍ، مع وجود مسافة أكبر بين الذراع والجسم على جانب واحد.
- ميل الرأس: قد يبدو الرأس غير متمركز فوق الحوض.
- بروز الضلوع: في بعض الحالات، قد تبرز الضلوع على جانب واحد من الظهر، مما يشكل ما يسمى "الحدبة الضلعية" (rib hump)، ويصبح أكثر وضوحًا عند الانحناء إلى الأمام (اختبار آدم).
الأعراض المصاحبة
- آلام الظهر: على الرغم من أن الجنف الخفيف غالبًا لا يسبب الألم، إلا أن الجنف الشديد، خاصة في البالغين، يمكن أن يؤدي إلى آلام مزمنة في الظهر.
- صعوبة في التنفس: في حالات الجنف الشديد جدًا، حيث يؤثر الانحناء على القفص الصدري، قد يضغط على الرئتين ويسبب صعوبة في التنفس.
- مشاكل في القلب: في حالات نادرة جدًا وشديدة، يمكن أن يؤثر الجنف على وظائف القلب.
- مشاكل عصبية: في الجنف العصبي العضلي أو الجنف الخلقي المرتبط بتشوهات الحبل الشوكي، قد تظهر أعراض عصبية مثل ضعف في الساقين أو تغيرات في الإحساس.
- مشاكل في الصورة الذاتية: يمكن أن يؤثر التشوه الجسدي الناجم عن الجنف على الثقة بالنفس والصورة الذاتية للمريض، خاصة المراهقين.
إذا لاحظت أيًا من هذه العلامات أو الأعراض، فمن الضروري استشارة طبيب متخصص في العمود الفقري. في صنعاء، يقدم الأستاذ الدكتور محمد هطيف تقييمًا دقيقًا وشاملًا لمثل هذه الحالات، ويستخدم خبرته الواسعة لتحديد أفضل مسار تشخيصي وعلاجي.
تشخيص الجنف
يعتمد تشخيص الجنف على مزيج من الفحص البدني والتاريخ الطبي والفحوصات التصويرية. يهدف التشخيص إلى تحديد نوع الجنف، درجة الانحناء، وتحديد ما إذا كان هناك أي عوامل كامنة تساهم في الحالة.
الفحص البدني
- اختبار آدم للانحناء الأمامي (Adam's Forward Bend Test): يُطلب من المريض الانحناء إلى الأمام من الخصر مع ضم اليدين، مما يجعل أي عدم تناظر في الظهر أو بروز في الضلوع أكثر وضوحًا.
- ملاحظة التناظر: يقوم الطبيب بتقييم تناظر الكتفين، الوركين، والخصر، وميل الرأس.
- تقييم مدى الحركة: يتم فحص مرونة العمود الفقري وقدرة المريض على أداء حركات معينة.
- الفحص العصبي: يتم تقييم القوة والإحساس وردود الفعل العصبية لاستبعاد أي مشاكل عصبية مصاحبة.
التاريخ الطبي
يجمع الطبيب معلومات حول:
* تاريخ ظهور الأعراض.
* وجود أي ألم أو مشاكل تنفسية.
* التاريخ العائلي للجنف.
* وجود أي حالات طبية أخرى ذات صلة.
* مرحلة النمو والبلوغ (خاصة للمراهقين).
الفحوصات التصويرية
- الأشعة السينية (X-rays): هي الأداة التشخيصية الأساسية للجنف. تُظهر الأشعة السينية العمود الفقري بالكامل وتسمح للطبيب بقياس زاوية الانحناء (زاوية كوب - Cobb angle). يتم أخذ الأشعة عادةً من الأمام والخلف، ومن الجانب، وأحيانًا في وضع الانحناء الجانبي لتقييم مرونة الانحناء.
- التصوير بالرنين المغناطيسي (MRI): قد يُطلب التصوير بالرنين المغناطيسي إذا كان هناك اشتباه في وجود مشكلة في الحبل الشوكي أو الدماغ، أو إذا كان الجنف يتقدم بسرعة، أو إذا كان هناك ألم شديد أو أعراض عصبية غير معتادة.
- التصوير المقطعي المحوسب (CT Scan): يُستخدم أحيانًا لتقييم تفاصيل أكثر دقة للتشوهات العظمية، خاصة قبل الجراحة.
بناءً على نتائج هذه الفحوصات، يمكن للأستاذ الدكتور محمد هطيف تحديد درجة الجنف (بالدرجات)، نوعه، ووضع خطة علاجية مناسبة. يتم اتخاذ قرار الجراحة عادةً عندما تتجاوز زاوية كوب 40-50 درجة في المراهقين أو البالغين، أو عندما يكون هناك تقدم سريع في الانحناء، أو عندما يؤثر الجنف بشكل كبير على وظائف الجسم أو جودة الحياة.
خيارات علاج الجنف
يعتمد علاج الجنف على عدة عوامل، بما في ذلك عمر المريض، درجة الانحناء، ومعدل تقدمه، ونوع الجنف. تتراوح الخيارات العلاجية من المراقبة إلى التدخل الجراحي.
المراقبة
للجنف الخفيف (زاوية كوب أقل من 20 درجة)، خاصة في الأطفال الذين ما زالوا في طور النمو، قد يوصي الأستاذ الدكتور محمد هطيف بالمراقبة المنتظمة. يتضمن ذلك زيارات دورية لإجراء فحوصات جسدية وأشعة سينية لمتابعة أي تغير في الانحناء. الهدف هو التأكد من أن الانحناء لا يتفاقم.
العلاج غير الجراحي
- الدعامات (Bracing): تُستخدم الدعامات عادةً للجنف المتوسط (زاوية كوب بين 20 و 45 درجة) في الأطفال والمراهقين الذين ما زالوا ينمون. لا تصحح الدعامة الانحناء الموجود، ولكنها تهدف إلى منع تفاقمه. يجب ارتداء الدعامة لعدد معين من الساعات يوميًا حتى يتوقف النمو. هناك أنواع مختلفة من الدعامات، ويتم اختيار النوع الأنسب بناءً على موقع الانحناء وشدته.
- العلاج الطبيعي والتمارين: يمكن أن يساعد العلاج الطبيعي في تحسين قوة العضلات، المرونة، وتوازن الجسم. على الرغم من أن التمارين وحدها لا يمكنها تصحيح الجنف، إلا أنها قد تخفف من الألم وتحسن من الوضعية العامة، وتدعم العمود الفقري. قد يوصى ببرامج تمارين محددة مثل طريقة "شفروت" (Schroth method).
- الأدوية: تُستخدم الأدوية عادةً لتخفيف الألم المرتبط بالجنف، خاصة في البالغين المصابين بالجنف التنكسي.
العلاج الجراحي
تُعتبر الجراحة الخيار الأخير وتُوصى بها عادةً عندما يكون الانحناء شديدًا (زاوية كوب 45-50 درجة أو أكثر)، أو عندما يستمر الانحناء في التفاقم على الرغم من العلاج بالدعامات، أو عندما يسبب الجنف مشاكل صحية خطيرة مثل صعوبة التنفس أو آلامًا شديدة.
جراحة دمج الفقرات (Spinal Fusion Surgery):
هي الإجراء الجراحي الأكثر شيوعًا لعلاج الجنف. تتضمن هذه الجراحة:
1.
التصحيح:
يقوم الجراح بتصحيح انحناء العمود الفقري قدر الإمكان.
2.
التثبيت:
يتم استخدام قضبان ومسامير وخطافات معدنية لتثبيت الفقرات في وضعها المصحح.
3.
الدمج:
تُضاف قطع صغيرة من العظم (ترقيع عظمي) بين الفقرات التي سيتم دمجها. مع مرور الوقت، تلتئم هذه القطع العظمية مع الفقرات لتكوين كتلة عظمية صلبة واحدة، مما يمنع أي حركة إضافية أو تفاقم للانحناء.
تُعد جراحة دمج الفقرات إجراءً معقدًا يتطلب جراحًا ماهرًا وذو خبرة عالية. في صنعاء، يتمتع الأستاذ الدكتور محمد هطيف بخبرة واسعة في إجراء هذه العمليات بنجاح، مع التركيز على السلامة وتقليل المخاطر لتحقيق أفضل النتائج للمرضى.
مخاطر جراحة الجنف المحتملة
تُعد جراحات الجنف اليوم أكثر أمانًا وتحقق نتائج أفضل من أي وقت مضى بفضل التقدم في التقنيات الجراحية وأساليب المراقبة. ومع ذلك، فإن أي عملية جراحية، خاصة تلك التي تُجرى على العمود الفقري بالقرب من الحبل الشوكي، تحمل مخاطر محتملة. من الضروري أن يكون المرضى على دراية بهذه المخاطر لاتخاذ قرار مستنير.
الشلل النصفي

نادرًا ما تؤدي جراحة الجنف إلى فقدان الإحساس والحركة في الجزء السفلي من الجسم.
يُعد الشلل النصفي (Paraplegia) - أي فقدان الحركة والإحساس في الجزء السفلي من الجسم والساقين - أخطر المخاطر المحتملة المرتبطة بجراحة الجنف. على الرغم من أنه نادر جدًا، إلا أنه قد يكون مضاعفة مدمرة. لتقليل هذا الخطر وإدارته، يتم مراقبة الحبل الشوكي بدقة شديدة أثناء الجراحة باستخدام عدة طرق متزامنة:
- جهد الإحساس الجسدي المستحث (Somatosensory Evoked Potential - SSEP): يتضمن هذا الاختبار إعطاء نبضات كهربائية صغيرة في الساقين وقراءتها في الدماغ. يجب أن تظل هذه الإشارات ثابتة طوال الجراحة. إذا بدأت الإشارات في التباطؤ في أي وقت، فقد يشير ذلك إلى تعرض الحبل الشوكي أو إمداداته الدموية للخطر.
- جهد الحركة المستحث (Motor Evoked Potential - MEP): هذا الاختبار مشابه لـ SSEP، ولكنه يراقب الإشارات المتعلقة بالعضلات بدلاً من الإحساس. يفضل استخدام كلا الاختبارين طوال الجراحة، لأنه في حالات نادرة، قد يكشف أحد الاختبارات عن اضطراب في الحبل الشوكي قد يفوته الاختبار الآخر.
- اختبار الإيقاظ ستاغنارا (Stagnara wake-up test): يتضمن هذا الاختبار إيقاظ المريض أثناء الجراحة ومطالبته بتحريك قدميه. لا يشعر المريض بأي ألم أثناء هذا الإجراء ومن المحتمل ألا يتذكره لاحقًا. نظرًا للتحسينات في تقنيات SSEP و MEP، نادرًا ما يُستخدم اختبار الإيقاظ الآن.
إذا أشارت أي من هذه الاختبارات إلى تعرض الحبل الشوكي للخطر، يمكن إزالة القضبان وتغيير مسار الجراحة. على الرغم من أن هذا الموقف نادر، إلا أن اتخاذ كل الاحتياطات لمنع أي ضرر محتمل للحبل الشوكي أمر بالغ الأهمية. من خلال الكشف عن مضاعفات الحبل الشوكي عند بدايتها - مثل الضغط الزائد أو فقدان الدم - يمكن للفريق الجراحي، بقيادة الأستاذ الدكتور محمد هطيف، العمل بسرعة لاستعادة أكبر قدر ممكن من صحة الحبل الشوكي.
النزيف المفرط
تتضمن جراحة الجنف كشفًا واسعًا للعضلات والأنسجة، مما يؤدي إلى فقدان الدم. باستخدام التقنيات الجراحية المناسبة والخبرة العالية، يمكن عادةً الحفاظ على كمية النزيف في حدود معقولة، ونادرًا ما تكون هناك حاجة لنقل الدم.
كإجراء احترازي، قد يتبرع المريض بدمه الخاص قبل الجراحة (تبرع الدم الذاتي)، والذي يمكن إعادته للمريض عند الحاجة بعد الجراحة. بالإضافة إلى ذلك، أثناء جراحة الجنف، يمكن جمع دم المريض ومعالجته وإعادة نقله إليه (استعادة الدم داخل الجراحة)، مما يقلل من الحاجة إلى دم من متبرعين آخرين ويقلل من مخاطر المضاعفات المرتبطة بنقل الدم.
مخاطر أخرى
تشمل المضاعفات المحتملة الأخرى لجراحة الجنف ما يلي:
- فشل اندماج العمود الفقري (Pseudoarthrosis): يحدث عندما تفشل الفقرات في الاندماج معًا بشكل كامل بعد الجراحة، مما قد يؤدي إلى استمرار الألم أو تفاقم الانحناء. قد يتطلب هذا الأمر جراحة ثانية لتصحيح المشكلة.
- العدوى: يمكن أن تحدث العدوى في موقع الجراحة، سواء كانت سطحية أو عميقة. يتم اتخاذ تدابير وقائية صارمة، بما في ذلك إعطاء المضادات الحيوية قبل الجراحة وبعدها، لتقليل هذا الخطر.
- تسرب السائل النخاعي (Cerebrospinal fluid leak): السائل النخاعي يحيط بالحبل الشوكي والدماغ. قد يحدث تسرب لهذا السائل أثناء الجراحة أو بعدها، مما قد يتطلب إصلاحًا جراحيًا إضافيًا.
- فشل الأدوات الجراحية (Instrumentation failure): يمكن أن تنكسر القضبان المعدنية أو تنفصل الخطافات/المسامير المستخدمة لتثبيت العمود الفقري. في مثل هذه الحالات، قد تكون هناك حاجة لعملية جراحية أخرى لإصلاح أو استبدال الأدوات.
قد تؤدي بعض المضاعفات الجراحية، مثل كسر القضبان أو عدم اندماج العمود الفقري، إلى استمرار تفاقم الجنف، مما يستلزم المزيد من التدخلات.
مشاكل قد تتطور لاحقًا بعد جراحة الجنف
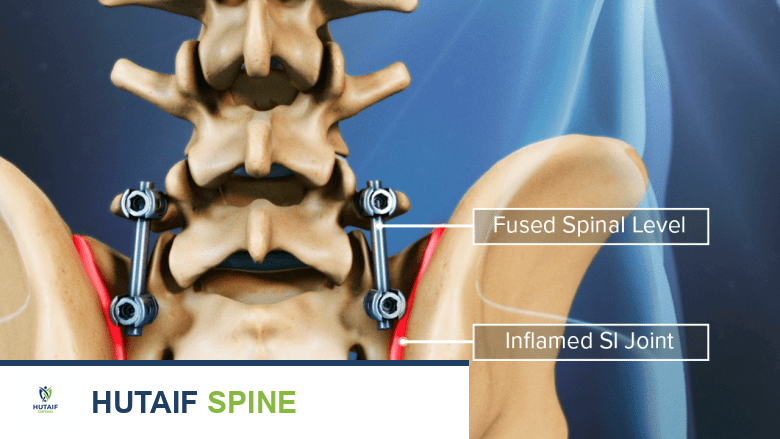
الالتهاب أو التنكس في الأنسجة المجاورة هو خطر محتمل لجراحة دمج الفقرات.
في بعض الأحيان، يمكن أن تتطور مشاكل هيكلية بعد سنوات من جراحة الجنف. من المهم أن يكون المرضى على دراية بهذه الاحتمالات لمتابعة حالتهم الصحية على المدى الطويل.
1. تنكس القرص المجاور (Adjacent Segment Disease)
قد تتعرض الأقراص الموجودة مباشرة فوق وتحت المنطقة المدمجة في العمود الفقري لأحمال متزايدة بسبب عدم مرونة الجزء المدمج من العمود الفقري. من المحتمل أن تتنكس هذه الأقراص في وقت أبكر من عملية الشيخوخة الطبيعية للعمود الفقري، مما قد يؤدي في بعض الحالات إلى الحاجة لعملية جراحية ثانية لمعالجة هذه المشكلة.
2. متلازمة الظهر المسطح (Flat-back Syndrome)
تحدث هذه المتلازمة بسبب فقدان (أو تسطيح) الانحناء الطبيعي للعمود الفقري القطني (القعس القطني)، وقد تكون سببًا لآلام أسفل الظهر. قبل أن يتمكن الجراحون من إجراء تصحيحات ثلاثية الأبعاد للعمود الفقري، كان يتم تصحيح الانحناء الجانبي للجنف دون الأخذ في الاعتبار كيف قد يغير ذلك الانحناء الطبيعي من الأمام إلى الخلف. تقلل التقنيات الجراحية الحديثة، التي يتقنها الأستاذ الدكتور محمد هطيف، من خطر الإصابة بمتلازمة الظهر المسطح من خلال إعادة بناء الانحناءات الفسيولوجية للعمود الفقري.
3. ظاهرة الكرنك (Crankshaft Phenomenon)
يمكن أن يحدث هذا التشوه المؤلم عندما يستمر الجزء الأمامي من العمود الفقري في النمو بينما لا ينمو الجزء الخلفي. قبل أن يُفهم هذا المبدأ على نطاق واسع، كانت هناك أوقات في الماضي يقوم فيها الجراحون بدمج الجزء الخلفي من عمود فقري لطفل ينمو دون دمج الجزء الأمامي أيضًا. يجب أن يكون الجراحون اليوم، مثل الأستاذ الدكتور محمد هطيف، على دراية بكيفية إجراء عمليات الدمج لتجنب ظاهرة الكرنك، خاصة في الأطفال والمراهقين الذين لم يكتمل نموهم بعد.
4. ظاهرة "الإضافة" (Adding-on Phenomenon)
كانت هناك حالات يتم فيها دمج انحناء صدري لدى طفل أو مراهق، ولكن الانحناء يستمر في التفاقم (يُضاف) أسفل مستوى الدمج. لا تزال ظاهرة "الإضافة" قيد الدراسة، ولكن يبدو أنها أكثر احتمالًا إذا لم يقم الجراح بالدمج إلى مستوى منخفض بما يكفي و/أو إذا كان المريض لا يزال غير ناضج هيكليًا بما يكفي لعملية جراحية للدمج. يحرص الأستاذ الدكتور محمد هطيف على التقييم الدقيق لمرحلة نمو المريض وتخطيط الجراحة بعناية لتجنب هذه الظاهرة.
إن معظم الأشخاص المرشحين لجراحة الجنف يستفيدون بشكل كبير من عملية دمج الفقرات. ومع ذلك، وكما هو الحال مع أي عملية جراحية، يجب إيلاء اهتمام دقيق للمخاطر المحتملة قبل اتخاذ القرار النهائي. يُقدم الأستاذ الدكتور محمد هطيف استشارات شاملة لمساعدة المرضى وعائلاتهم على فهم جميع الجوانب واتخاذ القرار الأنسب لحالتهم.
التعافي وإعادة التأهيل بعد جراحة الجنف
بعد جراحة الجنف، تبدأ مرحلة التعافي وإعادة التأهيل، وهي جزء حيوي من العملية العلاجية لضمان أفضل النتائج واستعادة وظائف الجسم. تختلف فترة التعافي من مريض لآخر، ولكنها تتطلب الصبر والالتزام بالتعليمات الطبية.
الفترة الأولية بعد الجراحة (في المستشفى)
- إدارة الألم: يتم التحكم في الألم بشكل فعال باستخدام الأدوية عن طريق الوريد أو المضخات التي يتحكم فيها المريض.
- المراقبة: يتم مراقبة العلامات الحيوية، وظيفة الأعصاب، ومستوى الوعي بشكل مستمر.
- الحركة المبكرة: يشجع الفريق الطبي، تحت إشراف الأستاذ الدكتور محمد هطيف، على الحركة المبكرة قدر الإمكان. غالبًا ما يتمكن المرضى من الجلوس والمشي بمساعدة في غضون 24-48 ساعة بعد الجراحة. هذا يساعد على منع المضاعفات مثل جلطات الدم وتحسين الدورة الدموية.
- رعاية الجروح: يتم الاهتمام بالجرح الجراحي لمنع العدوى.
- التغذية: يبدأ المرضى بتناول السوائل ثم الأطعمة الخفيفة تدريجيًا.
بعد الخروج من المستشفى (في المنزل)
- إدارة الألم: يستمر المريض في تناول مسكنات الألم الموصوفة، والتي يتم تقليل جرعتها تدريجيًا.
-
النشاط البدني:
- الحد من الأنشطة: يجب تجنب الأنشطة الشاقة، رفع الأثقال، الانحناء أو التواء الظهر، والرياضات التي تتطلب احتكاكًا لمدة تتراوح بين 6 أشهر إلى سنة، حسب توجيهات الجراح.
- المشي: يُعد المشي أفضل تمرين في فترة التعافي المبكرة، ويجب زياد
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك