الجنف لدى المراهقين: نظرة شاملة وتوقعات طويلة الأمد بعد الجراحة مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية السريعة: الجنف لدى المراهقين هو انحناء جانبي للعمود الفقري. يتضمن علاجه المراقبة، الدعامات، أو جراحة دمج الفقرات في الحالات الشديدة. تظهر النتائج طويلة الأمد بعد الجراحة تحسنًا كبيرًا في جودة الحياة والوظيفة الجسدية والنفسية، مع فترة تعافٍ تتراوح من 6 إلى 12 شهرًا.
مقدمة عن الجنف لدى المراهقين
يُعد الجنف مجهول السبب لدى المراهقين (Adolescent Idiopathic Scoliosis - AIS) حالة شائعة تتميز بانحناء جانبي ثلاثي الأبعاد للعمود الفقري، يظهر عادةً بعد سن العاشرة. غالبًا ما يثير تشخيص الجنف قلقًا كبيرًا لدى المراهقين وذويهم، خاصةً عندما يتعلق الأمر بقرار إجراء الجراحة. يُطرح العديد من الأسئلة حول طبيعة العملية، فوائدها ومخاطرها المحتملة، وفترة التعافي، والأهم من ذلك، كيف ستكون الحياة على المدى الطويل بعد الجراحة.
لحسن الحظ، تُظهر الدراسات الحديثة أن نتائج جراحة الجنف للمراهقين والشباب غالبًا ما تكون ممتازة، سواء على الصعيد الجسدي أو العاطفي. ومع ذلك، فإنها عملية جراحية كبرى تتطلب قرارًا مدروسًا بعناية بعد تقييم جميع الخيارات المتاحة. عادةً لا يُلجأ إلى الجراحة إلا بعد تجربة العلاج بالدعامات وفشلها في منع تفاقم الانحناء إلى 45 أو 50 درجة أو أكثر.
في هذه الصفحة الشاملة، سنستعرض كل ما تحتاج معرفته عن الجنف لدى المراهقين، بدءًا من تشريح العمود الفقري وأسباب الجنف وأعراضه وتشخيصه، وصولًا إلى خيارات العلاج المختلفة، مع التركيز بشكل خاص على جراحة دمج الفقرات الشوكية، فترة التعافي، والتوقعات طويلة الأمد بعد الجراحة. سنقدم لك رؤى قيمة لمساعدتك أنت وعائلتك على اتخاذ قرارات مستنيرة، مع تسليط الضوء على الدور المحوري للأستاذ الدكتور محمد هطيف، أحد أبرز جراحي العمود الفقري في صنعاء واليمن، في تقديم رعاية متقدمة وشاملة لمرضى الجنف.

التشريح الأساسي للعمود الفقري وتأثير الجنف
لفهم الجنف، من الضروري أولاً التعرف على التركيب الطبيعي للعمود الفقري. العمود الفقري هو الدعامة الأساسية للجسم، ويتكون من سلسلة من العظام الصغيرة تسمى الفقرات، مكدسة فوق بعضها البعض. بين كل فقرة وأخرى توجد أقراص مرنة تعمل كوسائد لامتصاص الصدمات وتسمح بالحركة. يحمي العمود الفقري الحبل الشوكي، وهو المسار الرئيسي للأعصاب التي تربط الدماغ ببقية أجزاء الجسم.
في الحالة الطبيعية، عند النظر إلى العمود الفقري من الخلف، يجب أن يكون مستقيمًا. ومع ذلك، عند النظر إليه من الجانب، يمتلك العمود الفقري انحناءات طبيعية: انحناء للداخل في منطقة الرقبة وأسفل الظهر (القعس)، وانحناء للخارج في منطقة الصدر (الحداب). هذه الانحناءات ضرورية لتوزيع الوزن بفعالية وتوفير المرونة.
كيف يؤثر الجنف على العمود الفقري؟
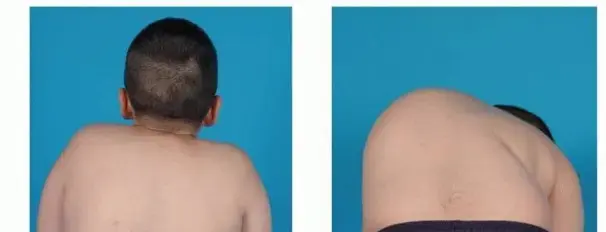
الجنف هو انحناء جانبي غير طبيعي للعمود الفقري، مما يجعله يبدو على شكل حرف "C" أو "S" بدلاً من أن يكون مستقيمًا. لا يقتصر تأثير الجنف على الانحناء الجانبي فحسب، بل يشمل أيضًا دوران الفقرات، مما يؤدي إلى تشوه ثلاثي الأبعاد. هذا الدوران يمكن أن يسبب بروزًا في أحد جانبي القفص الصدري أو الظهر، وهو ما يُعرف بـ "الحدبة الضلعية".
المناطق الرئيسية المتأثرة:
- العمود الفقري الصدري: الجزء الأوسط من الظهر، وهو الأكثر شيوعًا لتطور الجنف.
- العمود الفقري القطني: الجزء السفلي من الظهر.
- العمود الفقري الصدري القطني: المنطقة الانتقالية بين الجزء الأوسط والسفلي من الظهر.
يمكن أن تتراوح درجة الانحناء من خفيفة جدًا إلى شديدة، وتُقاس هذه الدرجة باستخدام زاوية كوب (Cobb angle) في صور الأشعة السينية. كلما زادت زاوية كوب، زادت شدة الانحناء وزادت احتمالية الحاجة إلى تدخل علاجي. يفهم الأستاذ الدكتور محمد هطيف هذه التفاصيل التشريحية المعقدة ويستخدمها لتحديد أفضل خطة علاجية لكل مريض.
أسباب وعوامل خطر الجنف لدى المراهقين
يُصنف الجنف إلى عدة أنواع بناءً على سببه. النوع الأكثر شيوعًا، والذي نركز عليه في هذه المقالة، هو "الجنف مجهول السبب لدى المراهقين" (Adolescent Idiopathic Scoliosis - AIS)، والذي يمثل حوالي 80% من جميع حالات الجنف. كلمة "مجهول السبب" تعني أن السبب الدقيق لتطور الانحناء غير معروف. على الرغم من عدم وجود سبب واحد ومحدد، إلا أن الأبحاث تشير إلى مجموعة من العوامل التي قد تساهم في ظهوره:
1. العوامل الوراثية والجينية:
تُظهر الدراسات أن الجنف مجهول السبب غالبًا ما يسري في العائلات، مما يشير إلى وجود مكون وراثي قوي. إذا كان أحد الوالدين أو الأشقاء مصابًا بالجنف، فإن خطر إصابة الفرد به يكون أعلى. ومع ذلك، فإن نمط الوراثة معقد ولا يتبع بالضرورة نمطًا مندليًا بسيطًا. تُجرى أبحاث مكثفة لتحديد الجينات المحددة المرتبطة بالجنف.
2. النمو السريع:
يظهر الجنف مجهول السبب غالبًا خلال فترات النمو السريع للمراهقين، مثل طفرة النمو التي تحدث في مرحلة البلوغ. يُعتقد أن هناك علاقة بين سرعة النمو وتطور الانحناء، حيث قد لا تتكيف هياكل العمود الفقري بشكل متساوٍ مع هذا النمو السريع.
3. العوامل البيوكيميائية والهرمونية:
تُشير بعض الأبحاث إلى وجود اختلالات محتملة في مستويات بعض الهرمونات أو المواد الكيميائية في الجسم قد تؤثر على نمو العظام والأنسجة الضامة، مما قد يساهم في تطور الجنف. ومع ذلك، لا تزال هذه النظريات قيد الدراسة.
4. العوامل الميكانيكية الحيوية:
قد تلعب الاختلافات الدقيقة في نمو الفقرات أو الأربطة أو العضلات المحيطة بالعمود الفقري دورًا في إحداث عدم توازن يؤدي إلى الانحناء.
5. العوامل العصبية:
تُشير بعض النظريات إلى وجود اختلالات في الجهاز العصبي المركزي، مثل ضعف في التوازن أو الإدراك الحسي، قد تساهم في تطور الجنف.
ما الذي لا يسبب الجنف؟
من المهم تبديد بعض المفاهيم الخاطئة الشائعة حول أسباب الجنف:
- حمل الحقائب الثقيلة: على الرغم من أن حمل الحقائب الثقيلة قد يسبب آلامًا في الظهر، إلا أنه لا يسبب الجنف.
- الجلوس بوضعية خاطئة: الوضعية السيئة يمكن أن تساهم في آلام الظهر، لكنها ليست سببًا للجنف.
- الرياضة أو الأنشطة البدنية: ممارسة الرياضة لا تسبب الجنف، بل على العكس، يمكن أن تكون مفيدة لتقوية العضلات المحيطة بالعمود الفقري.
يُركز الأستاذ الدكتور محمد هطيف على تقديم معلومات دقيقة ومبنية على الأدلة لمرضاه، ويوضح أن الجنف مجهول السبب ليس خطأ أحد، وأن التركيز يجب أن يكون على التشخيص المبكر والعلاج الفعال.
الأعراض والعلامات الدالة على الجنف
غالبًا ما يكون الجنف مجهول السبب لدى المراهقين غير مؤلم في مراحله المبكرة، مما يجعل اكتشافه صعبًا. عادةً ما يلاحظ الآباء أو الأصدقاء أو معلمو التربية البدنية العلامات الأولى. يمكن أن تتطور الأعراض تدريجيًا وتصبح أكثر وضوحًا مع تفاقم الانحناء.
العلامات والأعراض الشائعة التي يجب الانتباه إليها:
- عدم تناسق الكتفين: يبدو أحد الكتفين أعلى من الآخر.
- عدم تناسق لوح الكتف: يبرز أحد لوحي الكتف أكثر من الآخر، أو يكون أحدهما أعلى.
- عدم تناسق الوركين: يبدو أحد الوركين أعلى أو أكثر بروزًا من الآخر.
- عدم تناسق الخصر: قد يبدو الخصر غير متساوٍ، حيث يميل أحد الجانبين إلى الداخل أكثر من الآخر.
- ميل الرأس: قد يبدو الرأس غير متمركز تمامًا فوق الحوض.
- اختلاف طول الساقين (وظيفيًا): قد يبدو أن ساقًا أطول من الأخرى، على الرغم من أن هذا غالبًا ما يكون نتيجة لانحناء العمود الفقري وليس اختلافًا حقيقيًا في طول العظام.
- بروز الأضلاع (الحدبة الضلعية): عند الانحناء إلى الأمام، قد يبرز أحد جانبي القفص الصدري أو الظهر أكثر من الآخر بسبب دوران الفقرات. هذه العلامة تُعرف بـ "اختبار آدم للانحناء الأمامي" (Adam's Forward Bend Test) وهي طريقة بسيطة للكشف عن الجنف.
- ملابس لا تتناسب جيدًا: قد تبدو الملابس، خاصة القمصان أو السترات، غير متساوية عند الكتفين أو الخصر.
- آلام الظهر: على الرغم من أن الجنف الخفيف نادرًا ما يسبب الألم، إلا أن الانحناءات الأكثر شدة قد تؤدي إلى آلام في الظهر، خاصة بعد فترات طويلة من الوقوف أو الجلوس.
- الإرهاق: قد يشعر المراهقون المصابون بالجنف الشديد بالإرهاق بسهولة بسبب الإجهاد الذي يقع على عضلات الظهر.
متى يجب استشارة الطبيب؟
إذا لاحظت أيًا من هذه العلامات في طفلك المراهق، فمن الضروري استشارة طبيب متخصص في جراحة العمود الفقري، مثل الأستاذ الدكتور محمد هطيف، في أقرب وقت ممكن. التشخيص المبكر أمر بالغ الأهمية لإدارة الجنف بفعالية ومنع تفاقم الانحناء، خاصةً خلال سنوات النمو السريع. الفحص المنتظم، خاصةً للأطفال في سن ما قبل المراهقة والمراهقة، يمكن أن يساعد في اكتشاف الجنف في مراحله المبكرة.
التشخيص الدقيق للجنف وتحديد خطة العلاج
يُعد التشخيص الدقيق للجنف خطوة حاسمة في تحديد أفضل مسار علاجي. يعتمد الأستاذ الدكتور محمد هطيف وفريقه على مزيج من الفحص السريري الشامل والتصوير الطبي لتقييم حالة العمود الفقري بدقة.
1. الفحص السريري:
- التاريخ الطبي: يبدأ الطبيب بسؤال المريض ووالديه عن التاريخ الصحي للعائلة، متى لوحظ الانحناء لأول مرة، وهل هناك أي آلام أو أعراض أخرى.
- الفحص البصري: يقوم الطبيب بفحص العمود الفقري والمظهر العام للمريض أثناء الوقوف والمشي، ويبحث عن علامات عدم التناسق المذكورة سابقًا (مثل ارتفاع الكتفين أو الوركين).
- اختبار آدم للانحناء الأمامي (Adam's Forward Bend Test): يُطلب من المريض الانحناء إلى الأمام من الخصر مع ضم القدمين والذراعين متدليتين. يسمح هذا الاختبار للطبيب برؤية أي بروز في أحد جانبي الظهر أو القفص الصدري (الحدبة الضلعية)، وهي علامة مميزة للجنف.
- فحص الجهاز العصبي: يُجرى فحص عصبي لتقييم قوة العضلات والإحساس وردود الأفعال، لاستبعاد أي مشاكل عصبية قد تكون سببًا للجنف.
2. التصوير الطبي:
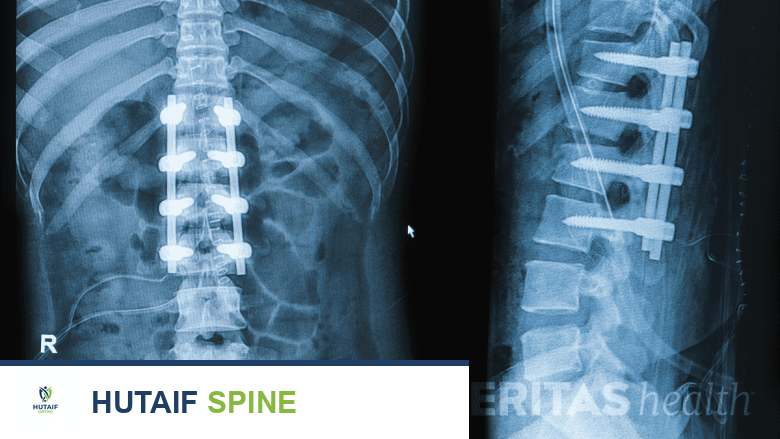
- الأشعة السينية (X-rays): هي الأداة التشخيصية الرئيسية للجنف. تُؤخذ صور بالأشعة السينية للعمود الفقري بالكامل من الأمام والخلف ومن الجانب. تُستخدم هذه الصور لقياس "زاوية كوب" (Cobb angle)، وهي القياس المعياري لشدة انحناء العمود الفقري. كما تساعد الأشعة السينية في تحديد مرونة الانحناء ونضج الهيكل العظمي للمريض، وهو عامل مهم في تحديد خطر تفاقم الانحناء.
- التصوير بالرنين المغناطيسي (MRI): قد يُطلب التصوير بالرنين المغناطيسي في حالات معينة، مثل إذا كان الانحناء شديدًا جدًا، أو يتقدم بسرعة، أو إذا كان هناك ألم غير عادي، أو إذا كان هناك اشتباه في وجود مشكلة عصبية أو تشوه خلقي في العمود الفقري. يوفر الرنين المغناطيسي صورًا مفصلة للأنسجة الرخوة والحبل الشوكي.
- التصوير المقطعي المحوسب (CT scan): نادرًا ما يُستخدم للتشخيص الروتيني للجنف، ولكن قد يكون مفيدًا في التخطيط الجراحي المعقد أو لتقييم تشوهات عظمية محددة.
تحديد خطة العلاج:
بعد إجراء الفحص والتشخيص، يحدد الأستاذ الدكتور محمد هطيف خطة علاج فردية لكل مريض بناءً على عدة عوامل:
- عمر المريض ومدى نضج الهيكل العظمي: كلما كان المريض أصغر سنًا ولديه قدر أكبر من النمو المتبقي، زاد خطر تفاقم الانحناء.
- شدة الانحناء (زاوية كوب): الانحناءات الأصغر قد تتطلب المراقبة، بينما الانحناءات الأكبر قد تحتاج إلى الدعامات أو الجراحة.
- موقع الانحناء ونمطه: تؤثر هذه العوامل على خيارات العلاج.
- معدل تقدم الانحناء: هل يتفاقم الانحناء بسرعة أم ببطء؟
- الأعراض المصاحبة: مثل الألم أو المشاكل العصبية.
من خلال هذا التقييم الشامل، يضمن الأستاذ الدكتور محمد هطيف أن كل مريض يتلقى الرعاية الأكثر ملاءمة وفعالية لحالته.
خيارات علاج الجنف لدى المراهقين
تتنوع خيارات علاج الجنف لدى المراهقين من المراقبة إلى التدخل الجراحي، وتعتمد الخطة العلاجية على شدة الانحناء، وعمر المريض، ومدى نضج عظامه، ومعدل تقدم الانحناء.
المراقبة النشطة
تُعد المراقبة النشطة الخيار الأول للانحناءات الصغيرة (عادةً أقل من 20-25 درجة) أو في الحالات التي يكون فيها نمو المريض قد اكتمل تقريبًا. تتضمن المراقبة زيارات منتظمة للطبيب (كل 4-6 أشهر) لإجراء فحوصات سريرية وأشعة سينية لمراقبة أي تغيرات في زاوية كوب. الهدف هو التأكد من أن الانحناء لا يتفاقم. يُشدد الأستاذ الدكتور محمد هطيف على أهمية الالتزام بالمواعيد الدورية خلال فترة المراقبة.
العلاج بالدعامات الجبسية أو المشدات
يُوصى بالعلاج بالدعامات (Bracing) عادةً للمرضى الذين يعانون من انحناءات متوسطة (تتراوح بين 25 و 45 درجة) والذين لا يزالون في طور النمو. الهدف الرئيسي من الدعامات هو منع تفاقم الانحناء، وليس تصحيحه بالكامل.
- كيف تعمل الدعامات: تعمل الدعامات عن طريق تطبيق ضغط مستمر على العمود الفقري لتوجيهه نحو الاستقامة أثناء نمو المراهق.
- أنواع الدعامات: هناك أنواع مختلفة من الدعامات، مثل دعامات بوسطن (Boston brace) ودعامات ميلووكي (Milwaukee brace)، والتي تُصمم خصيصًا لتناسب جسم المريض.
- الالتزام: يجب ارتداء الدعامة لعدد معين من الساعات يوميًا (عادةً 18-23 ساعة)، ويُعد الالتزام بهذا الأمر ضروريًا لنجاح العلاج.
- النتائج: تُظهر الدراسات أن الدعامات يمكن أن تكون فعالة جدًا في منع تقدم الانحناء وتجنب الحاجة إلى الجراحة في العديد من الحالات، خاصةً إذا تم ارتداؤها بانتظام.
العلاج الطبيعي والتمارين
على الرغم من أن العلاج الطبيعي وحده لا يمكنه تصحيح انحناء الجنف الهيكلي، إلا أنه يلعب دورًا داعمًا مهمًا. يمكن لبرامج التمارين المتخصصة، مثل طريقة شروث (Schroth method)، أن تساعد في:
- تقوية العضلات الأساسية وعضلات الظهر.
- تحسين المرونة والتوازن.
- تخفيف أي آلام محتملة.
- تحسين الوضعية الجسدية والوعي بالجسم.
- دعم المرضى الذين يرتدون الدعامات.
التدخل الجراحي لتقويم العمود الفقري
يُعد التدخل الجراحي، وتحديداً عملية دمج الفقرات الشوكية (Spinal Fusion)، الخيار العلاجي الأكثر فعالية للانحناءات الشديدة أو تلك التي تستمر في التفاقم على الرغم من العلاج بالدعامات. عادةً ما يُنظر في الجراحة عندما يصل الانحناء إلى 45-50 درجة أو أكثر، خاصةً إذا كان المريض لا يزال في طور النمو.
لماذا لا تُعد الجراحة الخيار الأول للعلاج؟
قبل اتخاذ قرار بشأن جراحة الجنف، من المهم فهم سبب عدم اعتبارها الخيار الأول دائمًا، خاصةً إذا كان الانحناء لا يشكل خطرًا كبيرًا على التفاقم إلى ما بعد 45 درجة:
-
الجراحة الكبرى تنطوي على مخاطر: على الرغم من أن جراحة الجنف تُعد إجراءً روتينيًا وآمنًا نسبيًا في أيدي جراح ماهر مثل الأستاذ الدكتور محمد هطيف، إلا أنها لا تزال عملية جراحية كبرى. تتطلب تخديرًا كاملاً، ويعمل الجراح بالقرب من الحبل الشوكي الحساس والحيوي. تشمل المخاطر المحتملة، وإن كانت أقل شيوعًا اليوم مقارنةً بالعقود الماضية:
- العدوى.
- الشلل (نادر جدًا).
- فشل العمود الفقري في الاندماج (عدم الاندماج الكاذب).
- زيادة الألم بعد الجراحة مقارنةً بما قبلها.
- النزيف، وتلف الأعصاب، ومشاكل في الجهاز التنفسي.
-
التعافي من جراحة الجنف يمثل تحديًا: تتطلب فترة التعافي التزامًا وصبرًا كبيرين. في الشهر أو الشهرين الأولين بعد الجراحة، يكون المريض محدودًا للغاية في أنشطته ويحتاج إلى إدارة الألم بالأدوية. يستغرق التعافي الكامل عادةً من 6 إلى 12 شهرًا، وهي ليست عملية يجب الاستخفاف بها.
-
تتأثر الحركة الطبيعية للعمود الفقري: على الرغم من أن جراحات الجنف الحديثة يمكن إجراؤها عادةً دون دمج جزء كبير من الظهر كما كان في الماضي، إلا أنه من المحتمل فقدان قدر ضئيل من مرونة العمود الفقري في المنطقة المدمجة.
عملية دمج الفقرات الشوكي (الاندماج الفقري)
تُعد عملية دمج الفقرات الشوكي هي الإجراء الجراحي الأكثر شيوعًا لعلاج الجنف الشديد.
كيف تتم العملية؟
- الوصول: يتم الوصول إلى العمود الفقري عادةً من الخلف (النهج الخلفي)، وفي بعض الحالات النادرة من الأمام (النهج الأمامي) أو كليهما.
- التصحيح: يقوم الجراح بتصحيح انحناء العمود الفقري باستخدام قضبان معدنية (عادةً من التيتانيوم) ومسامير وخطافات تُثبت في الفقرات. تُستخدم هذه الأدوات لتثبيت العمود الفقري في وضع مستقيم قدر الإمكان.
- الدمج: بعد تصحيح الانحناء، تُوضع طعوم عظمية صغيرة (مأخوذة من المريض نفسه أو من متبرع أو مواد صناعية) حول الفقرات التي تم تثبيتها. تتحد هذه الطعوم العظمية مع مرور الوقت لتكوين كتلة عظمية صلبة واحدة، مما يؤدي إلى "دمج" الفقرات معًا. هذا الدمج هو ما يمنع الانحناء من التفاقم في المستقبل.
- المراقبة العصبية: خلال الجراحة، يُستخدم نظام مراقبة عصبية متقدم لمراقبة وظيفة الحبل الشوكي والأعصاب باستمرار، مما يقلل بشكل كبير من مخاطر تلف الأعصاب.
التقدم في التقنيات الجراحية:
شهدت جراحات الجنف تقدمًا كبيرًا في العقود الأخيرة، مما أدى إلى تحسين النتائج وتقليل المضاعفات. تشمل هذه التطورات:
- أدوات تثبيت أكثر تطورًا: قضبان ومسامير أكثر دقة ومتانة.
- تقنيات تصحيح ثلاثية الأبعاد: لا تركز فقط على الانحناء الجانبي ولكن أيضًا على دوران الفقرات.
- الملاحة الجراحية والروبوتات: تُستخدم في بعض المراكز المتقدمة لزيادة الدقة وتقليل مخاطر الجراحة.
- جراحة أقل بضعاً (Minimally Invasive Surgery): في حالات مختارة، يمكن إجراء الجراحة من خلال شقوق أصغر.
يُعد الأستاذ الدكتور محمد هطيف رائدًا في استخدام أحدث التقنيات الجراحية لعلاج الجنف في صنعاء، مما يضمن أفضل النتائج الممكنة لمرضاه.