التعافي بعد جراحة الجنف: دليلك الشامل من أسبوعين إلى 3 أشهر مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية السريعة: جراحة الجنف تصحح انحناء العمود الفقري. يبدأ التعافي الفعلي بعد الخروج من المستشفى، حيث يركز المريض على الراحة وإدارة الألم تدريجياً. من أسبوعين إلى ثلاثة أشهر، يتم استئناف الأنشطة اليومية بحذر تحت إشراف طبي دقيق من الأستاذ الدكتور محمد هطيف.
مقدمة
يُعد الجنف، أو انحراف العمود الفقري، حالة طبية تؤثر على آلاف الأشخاص حول العالم، وتتراوح شدتها من حالات بسيطة لا تتطلب سوى الملاحظة إلى حالات متقدمة تستدعي التدخل الجراحي. عندما يصبح الجنف حادًا بما يكفي للتأثير على جودة الحياة أو تهديد وظائف الأعضاء الداخلية، تصبح جراحة تصحيح العمود الفقري خيارًا ضروريًا لاستعادة استقامة العمود الفقري وتحسين الوضعية العامة للمريض.
في صنعاء، يُعد الأستاذ الدكتور محمد هطيف، استشاري جراحة العظام والعمود الفقري، المرجع الأول والأكثر خبرة في التعامل مع حالات الجنف المعقدة وإجراء العمليات الجراحية الدقيقة بنجاح باهر. إن خبرته الواسعة ومهاراته الجراحية المتميزة تمنح المرضى ثقة كبيرة في الحصول على أفضل النتائج الممكنة.
لكن رحلة الشفاء لا تنتهي بمجرد انتهاء الجراحة؛ بل تبدأ مرحلة التعافي التي لا تقل أهمية عن الجراحة نفسها. هذه المرحلة تتطلب صبرًا، التزامًا بالتعليمات الطبية، ودعمًا مستمرًا. يهدف هذا الدليل الشامل إلى توفير معلومات مفصلة للمرضى وعائلاتهم حول ما يمكن توقعه خلال فترة التعافي الحرجة التي تمتد من أسبوعين إلى ثلاثة أشهر بعد الخروج من المستشفى، مع التركيز على نصائح وإرشادات الأستاذ الدكتور محمد هطيف لضمان تعافٍ آمن وفعال.
إن فهم هذه المرحلة وتفاصيلها يساعد المرضى على استعادة حياتهم الطبيعية تدريجياً وبأمان، مع العلم أن كل خطوة يتم اتخاذها هي جزء من خطة تعافٍ مدروسة بعناية تحت إشراف نخبة من الأطباء.

التشريح الأساسي للعمود الفقري
لفهم الجنف وكيفية علاجه، من الضروري أولاً فهم البنية الأساسية للعمود الفقري. العمود الفقري هو المحور الرئيسي لجسم الإنسان، ويوفر الدعم الهيكلي، ويحمي الحبل الشوكي الحساس، ويسمح بالحركة والمرونة. يتكون العمود الفقري من 33 فقرة عظمية مرتبة فوق بعضها البعض، مقسمة إلى خمس مناطق رئيسية:
- الفقرات العنقية (Cervical Vertebrae): سبع فقرات في الرقبة (C1-C7) تدعم الرأس وتسمح بحركة واسعة.
- الفقرات الصدرية (Thoracic Vertebrae): اثنتا عشرة فقرة في الجزء العلوي من الظهر (T1-T12) تتصل بالأضلاع وتوفر الاستقرار للجذع.
- الفقرات القطنية (Lumbar Vertebrae): خمس فقرات كبيرة وقوية في أسفل الظهر (L1-L5) تتحمل معظم وزن الجسم وتوفر المرونة.
- العجز (Sacrum): خمس فقرات ملتحمة تشكل عظمًا مثلثيًا يربط العمود الفقري بالحوض.
- العصعص (Coccyx): أربع فقرات صغيرة ملتحمة تشكل عظم الذنب.
مكونات العمود الفقري:
- الفقرات: هي الكتل العظمية التي تشكل العمود الفقري. كل فقرة لها جسم أمامي كبير وقوس خلفي يحمي الحبل الشوكي.
- الأقراص الفقرية (Intervertebral Discs): توجد بين كل فقرتين متجاورتين (باستثناء الفقرتين العنقية الأولى والثانية والعجز والعصعص). تعمل هذه الأقراص كممتصات للصدمات وتسمح بالمرونة، وتتكون من مركز هلامي (النواة اللبية) وحلقة خارجية ليفية (الحلقة الليفية).
- الحبل الشوكي والأعصاب الشوكية: يمر الحبل الشوكي عبر القناة الفقرية، وهو امتداد للجهاز العصبي المركزي. تتفرع منه الأعصاب الشوكية التي تخرج بين الفقرات لتغذي أجزاء مختلفة من الجسم.
- الأربطة والعضلات: مجموعة معقدة من الأربطة والعضلات تحيط بالعمود الفقري وتوفر الاستقرار والدعم وتسمح بالحركة.
المنحنيات الطبيعية للعمود الفقري:
في العمود الفقري السليم، توجد منحنيات طبيعية عند النظر إليه من الجانب:
*
القعس العنقي (Cervical Lordosis):
انحناء إلى الداخل في الرقبة.
*
الحداب الصدري (Thoracic Kyphosis):
انحناء إلى الخارج في الجزء العلوي من الظهر.
*
القعس القطني (Lumbar Lordosis):
انحناء إلى الداخل في أسفل الظهر.
هذه المنحنيات ضرورية لتوزيع وزن الجسم بفعالية وامتصاص الصدمات. في حالة الجنف، يحدث انحناء جانبي غير طبيعي للعمود الفقري، غالبًا ما يكون مصحوبًا بدوران للفقرات، مما يؤدي إلى تشوه ثلاثي الأبعاد. فهم هذه البنية يساعد في تقدير مدى تعقيد جراحة الجنف وأهمية فترة التعافي للحفاظ على النتائج الجراحية.
ما هو الجنف أسباب وأنواع انحراف العمود الفقري
الجنف (Scoliosis) هو حالة طبية تتميز بانحناء جانبي غير طبيعي للعمود الفقري، والذي قد يكون مصحوبًا بدوران الفقرات. بدلاً من أن يكون العمود الفقري مستقيمًا عند النظر إليه من الخلف، فإنه يتخذ شكل حرف "C" أو "S". يمكن أن يظهر الجنف في أي جزء من العمود الفقري، ولكنه أكثر شيوعًا في المنطقة الصدرية أو القطنية.
أنواع الجنف الرئيسية:
-
الجنف مجهول السبب (Idiopathic Scoliosis):
- هو النوع الأكثر شيوعًا، حيث يشكل حوالي 80% من جميع حالات الجنف.
- يُطلق عليه "مجهول السبب" لأنه لا يوجد سبب معروف ومحدد لظهوره.
- يُعتقد أن هناك عوامل وراثية وبيئية تلعب دورًا.
-
يُصنف حسب العمر الذي يظهر فيه:
- الجنف الطفلي (Infantile Idiopathic Scoliosis): يظهر قبل سن 3 سنوات.
- الجنف اليافعي (Juvenile Idiopathic Scoliosis): يظهر بين سن 3 و 10 سنوات.
- جنف المراهقين (Adolescent Idiopathic Scoliosis - AIS): يظهر بين سن 10 و 18 سنة، وهو الأكثر شيوعًا بين أنواع الجنف مجهول السبب.
-
الجنف الخلقي (Congenital Scoliosis):
- ينتج عن تشوهات في الفقرات تتطور قبل الولادة (أثناء نمو الجنين).
- يمكن أن تشمل هذه التشوهات فقرات غير مكتملة التكوين (hemivertebrae) أو فقرات ملتحمة (fused vertebrae).
- غالبًا ما يتطلب علاجًا مبكرًا، وقد يكون أكثر تعقيدًا.
-
الجنف العصبي العضلي (Neuromuscular Scoliosis):
- ينتج عن حالات تؤثر على الأعصاب والعضلات التي تدعم العمود الفقري.
- يشمل أمراضًا مثل الشلل الدماغي، ضمور العضلات، السنسنة المشقوقة، وإصابات الحبل الشوكي.
- يميل إلى أن يكون سريع التطور وأكثر شدة.
-
الجنف التنكسي (Degenerative Scoliosis):
- يُعرف أيضًا باسم جنف البالغين.
- يحدث عادة بعد سن الأربعين، وينتج عن تآكل وتغيرات تنكسية في الأقراص الفقرية والمفاصل مع التقدم في العمر، مما يؤدي إلى فقدان استقرار العمود الفقري وانحنائه.
عوامل الخطر:
على الرغم من أن السبب الرئيسي للجنف مجهول السبب غير معروف، إلا أن هناك بعض عوامل الخطر المرتبطة به:
*
العمر:
جنف المراهقين هو الأكثر شيوعًا، ويظهر خلال طفرة النمو قبل البلوغ.
*
الجنس:
الفتيات أكثر عرضة للإصابة بالجنف الشديد الذي يتطلب العلاج.
*
التاريخ العائلي:
وجود تاريخ عائلي للجنف يزيد من خطر الإصابة، مما يشير إلى وجود مكون وراثي.
من الضروري التشخيص المبكر للجنف، خاصة في الأطفال والمراهقين، لمراقبة تطور الانحناء وتحديد خطة العلاج المناسبة. الأستاذ الدكتور محمد هطيف في صنعاء يقدم تقييمًا دقيقًا وشاملاً لتحديد نوع الجنف وشدته، ووضع خطة علاجية مخصصة لكل مريض.
أعراض وعلامات الجنف متى يجب زيارة الطبيب
غالبًا ما يكون الجنف مجهول السبب خفيفًا في البداية ولا يسبب أي ألم، مما يجعل اكتشافه صعبًا في مراحله المبكرة. ومع ذلك، مع تقدم الانحناء، قد تظهر علامات وأعراض أكثر وضوحًا. من المهم جدًا للأهل والمعلمين الانتباه لهذه العلامات، خاصة خلال فترة النمو السريع للمراهقين.
أعراض وعلامات الجنف الشائعة:
- عدم تناسق الكتفين: قد يكون أحد الكتفين أعلى من الآخر.
- عدم تناسق الأرداف أو الوركين: قد يبدو أحد الوركين أعلى أو أكثر بروزًا من الآخر.
- بروز أحد لوحي الكتف: قد يبرز أحد لوحي الكتف أكثر من الآخر.
- ميل الجذع إلى جانب واحد: قد يظهر الجسم مائلاً بشكل واضح إلى أحد الجانبين.
- عدم تناسق الخصر: قد يبدو الخصر غير متماثل، مع وجود مسافة أكبر بين الذراع والجذع في أحد الجانبين.
- حدبة الأضلاع (Rib Hump): عند الانحناء إلى الأمام (اختبار آدم)، قد تظهر حدبة أو بروز في الأضلاع على أحد جانبي الظهر بسبب دوران الفقرات. هذه العلامة هي مؤشر قوي على وجود الجنف.
- اختلاف طول الساقين (ظاهريًا): في بعض الحالات الشديدة، قد يبدو أن ساقًا أطول من الأخرى بسبب ميل الحوض.
- آلام الظهر: على الرغم من أن الجنف الخفيف غالبًا لا يسبب ألمًا، إلا أن الحالات الأكثر شدة أو الجنف التنكسي لدى البالغين يمكن أن تسبب آلامًا مزمنة في الظهر، أو تصلبًا، أو حتى آلامًا تنتشر إلى الساقين (عرق النسا) إذا كان الانحناء يضغط على الأعصاب.
- مشاكل في التنفس أو القلب: في حالات الجنف الشديدة جدًا، حيث يتأثر القفص الصدري بشكل كبير، قد يؤثر الانحناء على وظائف الرئة أو القلب، مما يؤدي إلى صعوبة في التنفس أو ضيق في الصدر.
متى يجب زيارة الطبيب؟
من الضروري استشارة طبيب متخصص إذا لاحظت أنت أو أي شخص آخر أيًا من العلامات المذكورة أعلاه، خاصةً إذا كانت تظهر على طفل أو مراهق في طور النمو. الاكتشاف المبكر للجنف أمر بالغ الأهمية لإدارة الحالة بفعالية ومنع تفاقمها.
يجب عليك تحديد موعد مع الأستاذ الدكتور محمد هطيف في صنعاء إذا:
- لاحظت أي علامات مرئية لانحناء في العمود الفقري أو عدم تناسق في الجسم.
- كان هناك تاريخ عائلي للجنف.
- كان طفلك في فترة نمو سريع (عادةً بين 10 و 15 عامًا).
- كنت تعاني من آلام في الظهر لا تتحسن، خاصةً إذا كانت مصحوبة بتشوه في العمود الفقري.
الأستاذ الدكتور محمد هطيف لديه الخبرة الكافية لإجراء الفحص السريري الدقيق وتحديد ما إذا كان هناك جنف، وشدته، وأفضل مسار للعلاج، بدءًا من الملاحظة وصولاً إلى التدخل الجراحي إذا لزم الأمر. لا تتردد في طلب المشورة الطبية المتخصصة لضمان صحة عمودك الفقري.
تشخيص الجنف الفحص السريري والأشعة
يُعد التشخيص الدقيق للجنف الخطوة الأولى والأكثر أهمية في تحديد خطة العلاج المناسبة. يعتمد التشخيص على مزيج من الفحص السريري الشامل والتصوير الطبي المتخصص. يتميز الأستاذ الدكتور محمد هطيف في صنعاء بمهارته العالية في تشخيص حالات الجنف المختلفة، مستخدمًا أحدث التقنيات والمعرفة الطبية.
مراحل تشخيص الجنف:
-
التاريخ الطبي والفحص السريري:
- التاريخ الطبي: يبدأ الدكتور هطيف بسؤال المريض أو والديه عن الأعراض، متى بدأت، هل هناك ألم، وما إذا كان هناك تاريخ عائلي للجنف. كما يتم الاستفسار عن أي حالات طبية سابقة أو أدوية يتناولها المريض.
- الفحص البصري: يقوم الدكتور هطيف بمراقبة وضعية المريض من الأمام والخلف والجانب للبحث عن أي علامات واضحة للجنف، مثل عدم تناسق الكتفين، الوركين، أو الخصر، وبروز لوحي الكتف.
- اختبار آدم للانحناء الأمامي (Adam's Forward Bend Test): يُطلب من المريض الانحناء إلى الأمام من الخصر مع ضم القدمين معًا ومد الذراعين إلى الأمام. يسمح هذا الاختبار للدكتور هطيف بملاحظة أي حدبة في الأضلاع أو عدم تناسق في الظهر، وهي علامة مميزة لدوران الفقرات المصاحب للجنف.
- فحص الجهاز العصبي: يتم فحص القوة العضلية، ردود الفعل، والإحساس للتأكد من عدم وجود أي مشاكل عصبية مصاحبة.
-
التصوير الطبي:
-
الأشعة السينية (X-rays):
هي الأداة التشخيصية الرئيسية للجنف. يتم أخذ صور بالأشعة السينية للعمود الفقري بالكامل من الأمام والخلف ومن الجانب، وأحيانًا في وضع الانحناء الجانبي. تسمح هذه الصور للدكتور هطيف بما يلي:
- تأكيد وجود الجنف: رؤية الانحناء الجانبي للعمود الفقري.
- قياس زاوية كوب (Cobb Angle): هذه الزاوية هي المعيار الذهبي لقياس شدة الانحناء. يتم قياسها بين الفقرتين الأكثر ميلانًا في بداية ونهاية الانحناء. تُعتبر زاوية كوب التي تزيد عن 10 درجات مؤشرًا على الجنف.
- تحديد موقع الانحناء: ما إذا كان في المنطقة الصدرية، القطنية، أو كليهما.
- تقييم دوران الفقرات: وهو جزء أساسي من تشوه الجنف.
- تقييم نضج الهيكل العظمي: لتحديد مدى النمو المتبقي للمريض، وهو عامل حاسم في اتخاذ قرارات العلاج.
- التصوير بالرنين المغناطيسي (MRI): قد يطلب الدكتور هطيف التصوير بالرنين المغناطيسي إذا كان هناك شك في وجود سبب عصبي للجنف، مثل ورم في الحبل الشوكي، أو تشوهات خلقية، أو إذا كان الانحناء غير نمطي (مثل الانحناء الأيسر في المنطقة الصدرية)، أو إذا كان هناك ألم شديد أو أعراض عصبية.
- التصوير المقطعي المحوسب (CT Scan): نادرًا ما يستخدم كتشخيص أولي للجنف، ولكنه قد يكون مفيدًا في التخطيط الجراحي المعقد، خاصة لتحديد التشوهات العظمية الدقيقة.
-
الأشعة السينية (X-rays):
هي الأداة التشخيصية الرئيسية للجنف. يتم أخذ صور بالأشعة السينية للعمود الفقري بالكامل من الأمام والخلف ومن الجانب، وأحيانًا في وضع الانحناء الجانبي. تسمح هذه الصور للدكتور هطيف بما يلي:
أهمية التشخيص المبكر:
يُشدد الأستاذ الدكتور محمد هطيف على أهمية التشخيص المبكر للجنف، خاصة في الأطفال والمراهقين. فكلما تم اكتشاف الجنف مبكرًا، زادت فرص التدخل غير الجراحي (مثل الملاحظة أو الدعامات) لمنع تفاقم الانحناء، وبالتالي تقليل الحاجة إلى الجراحة أو جعلها أقل تعقيدًا. التشخيص المتأخر قد يؤدي إلى انحناءات شديدة تتطلب جراحات كبرى.
خيارات علاج الجنف من الملاحظة إلى الجراحة
تعتمد خطة علاج الجنف على عدة عوامل رئيسية، بما في ذلك عمر المريض، مدى شدة الانحناء (زاوية كوب)، موقع الانحناء، ومدى نضج الهيكل العظمي للمريض (النمو المتبقي). يلتزم الأستاذ الدكتور محمد هطيف في صنعاء بتقديم خطط علاجية مخصصة وشاملة، تبدأ دائمًا بالخيارات الأقل توغلاً وتتدرج نحو الجراحة عند الضرورة.
1. الملاحظة (Observation):
*
متى تستخدم:
تُستخدم الملاحظة للحالات الخفيفة من الجنف (زاوية كوب أقل من 20-25 درجة)، خاصة إذا كان المريض قد أتم نموه أو كان لديه نمو قليل متبقٍ.
*
كيف تعمل:
تتضمن الملاحظة زيارات منتظمة للدكتور هطيف (عادة كل 4-6 أشهر) لإجراء فحوصات سريرية وأشعة سينية متكررة لمراقبة أي تغير في زاوية الانحناء. الهدف هو التأكد من أن الجنف لا يتفاقم.
*
أهمية المتابعة:
حتى في الحالات الخفيفة، من الضروري الالتزام بالمتابعة الدورية، حيث يمكن للجنف أن يتفاقم، خاصة خلال فترات النمو السريع.
2. الدعامات أو الجبائر (Bracing):
*
متى تستخدم:
تُوصى الدعامات عادة للمرضى الذين ما زالوا في طور النمو ولديهم انحناء متوسط (زاوية كوب تتراوح بين 25 و 45 درجة).
*
الهدف:
لا تعمل الدعامات على تصحيح الانحناء الموجود، بل تهدف إلى منع تفاقم الجنف أثناء فترة النمو المتبقي للمريض.
*
الاستخدام:
يجب ارتداء الدعامة لعدد معين من الساعات يوميًا (عادة 18-23 ساعة) حتى يكتمل نمو الهيكل العظمي. هناك أنواع مختلفة من الدعامات (مثل دعامة بوسطن).
*
الدور:
يوضح الدكتور هطيف للمرضى وعائلاتهم كيفية ارتداء الدعامة بشكل صحيح ومدة ارتدائها لضمان فعاليتها.
3. العلاج الطبيعي والتمارين:
*
الدور:
بينما لا يمكن للعلاج الطبيعي وحده تصحيح انحناء الجنف الهيكلي، إلا أنه يمكن أن يكون مفيدًا كعلاج مساعد.
*
الفوائد:
يمكن أن تساعد تمارين العلاج الطبيعي، مثل منهج شفروث (Schroth Method)، في تحسين قوة العضلات، مرونة العمود الفقري، الوضعية، والوعي بالجسم. يمكن أن تساعد أيضًا في تخفيف أي آلام مرتبطة بالجنف.
*
التكامل:
غالبًا ما يوصي الدكتور هطيف بالعلاج الطبيعي كجزء من خطة علاج شاملة، سواء للملاحظة أو بالتزامن مع استخدام الدعامة.
4. التدخل الجراحي (Surgical Intervention):
*
متى يُوصى به:
تُعتبر الجراحة الخيار العلاجي للحالات الشديدة من الجنف، وعادة ما يُوصى بها عندما تتجاوز زاوية كوب 45-50 درجة في الأطفال والمراهقين الذين ما زالوا ينمون، أو عندما يتجاوز 50-60 درجة في البالغين، أو عندما يؤثر الجنف على وظائف القلب والرئة، أو يسبب ألمًا شديدًا لا يستجيب للعلاجات الأخرى.
*
الهدف الرئيسي:
تصحيح الانحناء قدر الإمكان، منع تفاقمه، وتحقيق دمج فقرات مستقر ودائم.
*
أنواع الجراحة:
*
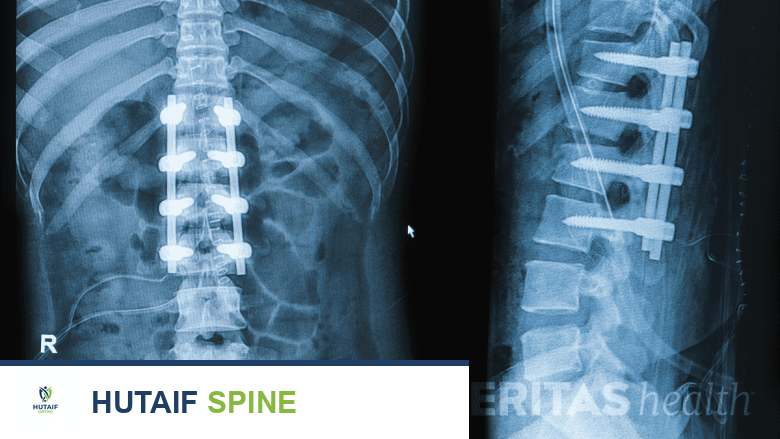
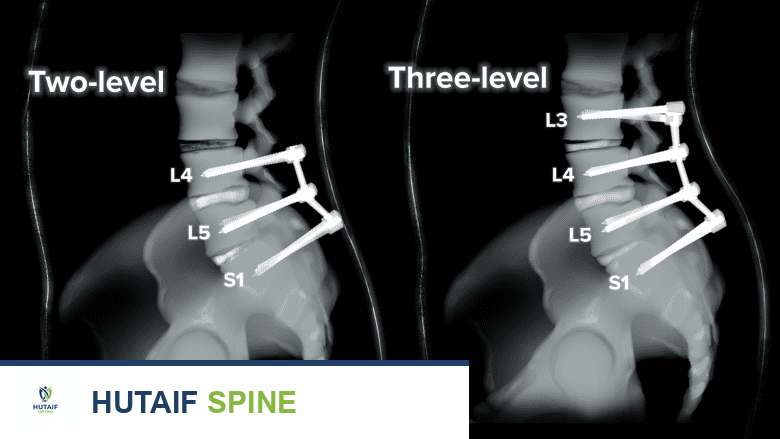
دمج الفقرات (Spinal Fusion):
هي الجراحة الأكثر شيوعًا لعلاج الجنف. تتضمن دمج الفقرات المتأثرة معًا باستخدام قضبان معدنية وبراغي وخطافات لتثبيت العمود الفقري في وضع مستقيم. تُستخدم طعوم عظمية (من المريض نفسه أو من متبرع أو صناعية) لتعزيز عملية الاندماج بين الفقرات.
*
جراحات أخرى:
هناك تقنيات جراحية أخرى مثل نمو القضبان (growing rods) للأطفال الصغار جدًا الذين ما زالوا ينمون بشكل كبير، أو جراحات تعديل النمو (vertebral body tethering - VBT) التي لا تتضمن دمجًا كاملاً.
*
خبرة الدكتور هطيف:
يتمتع الأستاذ الدكتور محمد هطيف بخبرة واسعة ومهارة فائقة في إجراء جراحات دمج الفقرات للجنف، مستخدمًا أحدث التقنيات الجراحية لضمان أفضل النتائج الممكنة للمرضى في صنعاء واليمن. يتضمن ذلك التخطيط الدقيق قبل الجراحة، والمراقبة العصبية أثناء الجراحة لضمان سلامة الحبل الشوكي، والرعاية الشاملة بعد الجراحة.
يُعد اختيار الخيار العلاجي المناسب قرارًا مشتركًا بين المريض (أو والديه) والدكتور هطيف، بعد مناقشة جميع الفوائد والمخاطر المتوقعة.
التعافي بعد جراحة الجنف رحلة الشفاء خطوة بخطوة
تُعد فترة التعافي بعد جراحة الجنف جزءًا حيويًا من العلاج الشامل، ولا تقل أهمية عن الجراحة نفسها. تتطلب هذه المرحلة صبرًا، التزامًا دقيقًا بالتعليمات الطبية، ودعمًا مستمرًا. يهدف هذا القسم إلى إرشادك خلال رحلة التعافي من أسبوعين إلى ثلاثة أشهر بعد الخروج من المستشفى، مع التركيز على نصائح الأستاذ الدكتور محمد هطيف، الرائد في جراحة العمود الفقري في صنعاء، لضمان تعافٍ آمن وفعال.
الأسبوعان الأولان بعد الخروج من المستشفى
بعد مغادرة المستشفى، تكون الأسابيع الأولى في المنزل فترة حرجة للراحة والشفاء الأولي. خلال هذه الفترة، يكون التركيز الأساسي على:
- الراحة التامة: يجب على المريض الحصول على قسط كافٍ من النوم والراحة لتوفير الطاقة اللازمة لعملية الشفاء.
- إدارة الألم: سيصف الدكتور هطيف الأدوية اللازمة لتسكين الألم. من المهم الالتزام بالجرعات الموصوفة والإبلاغ عن أي ألم غير محتمل.
- **
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك