جراحة طرح الفقرة وتصحيح الحداب: دليل شامل للمرضى مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
جراحة طرح الفقرة (PSO) واستئصال سميث-بيترسن (SPO) هما إجراءان جراحيان متقدمان لتصحيح الحداب الشديد واختلال التوازن السهمي في العمود الفقري. تتضمن التقنيات استئصال جزء من الفقرة أو العناصر الخلفية لإعادة محاذاة العمود الفقري، وتُجرى بدقة عالية لتحسين جودة حياة المرضى.
الخلاصة الطبية السريعة: جراحة طرح الفقرة (PSO) واستئصال سميث-بيترسن (SPO) هما إجراءان جراحيان متقدمان لتصحيح الحداب الشديد واختلال التوازن السهمي في العمود الفقري. تتضمن التقنيات استئصال جزء من الفقرة أو العناصر الخلفية لإعادة محاذاة العمود الفقري، وتُجرى بدقة عالية لتحسين جودة حياة المرضى.
مقدمة
يُعد العمود الفقري محور الجسم ودعامته الأساسية، وأي اختلال في توازنه أو تشوه في شكله يمكن أن يؤثر بشكل كبير على جودة حياة الإنسان، مسببًا آلامًا شديدة وصعوبة في الحركة. من بين التشوهات الأكثر شيوعًا التي تتطلب تدخلًا جراحيًا معقدًا هي الحداب الشديد (الانحناء المفرط للأمام) واختلال التوازن السهمي، حيث يفقد العمود الفقري محاذاة الطبيعية في المستوى الجانبي.
في هذه الحالات، تبرز جراحات مثل "استئصال سميث-بيترسن (SPO)" و"جراحة طرح الفقرة (PSO)" كحلول متقدمة وفعالة لإعادة التوازن والشكل الطبيعي للعمود الفقري. هذه العمليات الجراحية الدقيقة تتطلب خبرة واسعة ومعرفة عميقة بالتشريح الجراحي، وتُعد من الإجراءات التي يُقدمها بكفاءة عالية الأستاذ الدكتور محمد هطيف، الرائد في جراحة العظام والعمود الفقري في صنعاء. يهدف هذا الدليل الشامل إلى تقديم فهم مفصل لهاتين الجراحتين، بدءًا من تعريفهما وأسباب الحاجة إليهما، وصولًا إلى التقنيات الجراحية المتبعة، والرعاية بعد الجراحة، والنتائج المتوقعة.
ما هي جراحة استئصال سميث-بيترسن (SPO)؟
جراحة استئصال سميث-بيترسن (Smith-Petersen Osteotomy - SPO) هي إجراء جراحي يتضمن استئصال جزء على شكل حرف "V" من العناصر الخلفية للفقرات. تهدف هذه العملية إلى تقصير العمود الفقري الخلفي وإطالة العمود الفقري الأمامي عند إغلاق القطع، مما يسمح بتصحيح الحداب الخفيف إلى المتوسط واختلال التوازن السهمي. تُسمى هذه الجراحة استئصال سميث-بيترسن إذا أُجريت عبر منطقة اندماج سابقة، وتُعرف باسم استئصال بونتي (Ponté osteotomy) إذا أُجريت عبر جزء غير ملتحم من العمود الفقري.
ما هي جراحة طرح الفقرة (PSO)؟
جراحة طرح الفقرة (Pedicle Subtraction Osteotomy - PSO)، أو كما تُعرف أحيانًا بـ "استئصال الفقرة بالترقيع"، هي عملية جراحية أكثر تعقيدًا تُجرى من الخلف. تتطلب هذه الجراحة استئصال العناصر الخلفية، والسيقان الفقرية (pedicles)، وإزالة الجزء الداخلي من جسم الفقرة على شكل حرف "V" عبر ممر السيقان الفقرية. تعتمد هذه العملية على مفصل في العمود الفقري الأمامي، ومع إغلاق العمودين الأوسط والخلفي، يتم إنشاء قاعدة عظمية كبيرة لدمج الفقرات. تُستخدم جراحة طرح الفقرة لتصحيح الحداب الشديد أو الزاوي واختلال التوازن السهمي الكبير.
يُعد الأستاذ الدكتور محمد هطيف من أبرز الجراحين في صنعاء المتخصصين في هذه الإجراءات المتقدمة، مقدمًا للمرضى أحدث التقنيات وأفضل رعاية ممكنة لضمان تحقيق أفضل النتائج وتحسين نوعية حياتهم بشكل ملحوظ.
التشريح
لفهم جراحات العمود الفقري المعقدة مثل استئصال سميث-بيترسن (SPO) وجراحة طرح الفقرة (PSO)، من الضروري امتلاك فهم عميق وشامل لتشريح العمود الفقري. هذا الفهم لا يقتصر على العظام فحسب، بل يشمل أيضًا الأنسجة الرخوة والأعصاب الحيوية التي تمر عبره. إن الدقة في هذه الجراحات تعتمد بشكل كبير على معرفة الجراح التفصيلية بهذه الهياكل لضمان سلامة المريض وتحقيق التصحيح المطلوب دون مضاعفات.
يتكون العمود الفقري من سلسلة من الفقرات العظمية التي تحيط بالحبل الشوكي وتحميه. بين كل فقرة وأخرى توجد أقراص غضروفية تعمل كممتص للصدمات وتسمح بالمرونة. ترتبط الفقرات ببعضها البعض بواسطة أربطة قوية ومفاصل وجهية (facet joints) تسمح بالحركة وتوفر الاستقرار. يمر الحبل الشوكي داخل القناة الشوكية، وتتفرع منه جذور الأعصاب الشوكية التي تخرج عبر فتحات صغيرة تُسمى الثقوب العصبية (neural foramina) لتزويد أجزاء الجسم المختلفة بالإحساس والحركة.
التشريح الهام لاستئصال سميث-بيترسن (SPO)
في جراحة استئصال سميث-بيترسن، ينصب التركيز على العناصر الخلفية للعمود الفقري. يجب على الجراح فهم العلاقة بين الأربطة بين الشوكية (interspinous ligaments)، والرباط الأصفر (ligamentum flavum)، والمفاصل الوجهية، وجذور الأعصاب، والحبل الشوكي. الهدف هو استئصال كمية كافية من العناصر الخلفية للسماح بإغلاق القطع العظمي دون التسبب في انضغاط خلفي على الحبل الشوكي أو جذور الأعصاب.
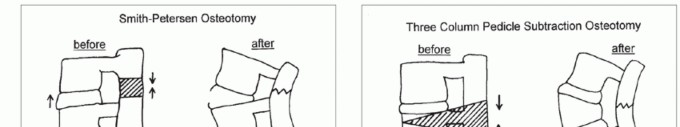
تتضمن هذه الجراحة إنشاء حوض على شكل حرف "V" في العناصر الخلفية عن طريق استئصال الأجزاء الخلفية عبر المفاصل الوجهية والجزء بين المفصلي (pars interarticularis) والأربطة الخلفية (الرباط فوق الشوكي، الرباط بين الشوكي، والرباط الأصفر). يسمح وجود مسافة قرصية متحركة بإغلاق العمودين الأوسط والخلفي وفتح تلقائي للعمود الأمامي، مما يصحح الانحناء.


*
الشكل 1 • أ. منطقة استئصال العظم لجراحة سميث-بيترسن (SPO). ب. منطقة استئصال العظم لجراحة طرح الفقرة (PSO).
التشريح الهام لجراحة طرح الفقرة (PSO)
تتطلب جراحة طرح الفقرة فهمًا أعمق وأكثر تعقيدًا للتشريح، بالإضافة إلى العلاقات المذكورة أعلاه. يجب على الجراح أن يفهم العلاقة الدقيقة بين جذور الأعصاب الصادرة والعابرة والسيقان الفقرية المقابلة. هذا الفهم ضروري للسماح بإغلاق القطع العظمي بأمان دون إصابة الأعصاب.
تتطلب جراحة طرح الفقرة استئصالًا واسعًا للصفيحة الفقرية (laminectomy) من الساق الفقرية العلوية إلى الساق الفقرية السفلية عند مستوى القطع، واستئصال السيقان الفقرية الثنائية عند مستوى جراحة طرح الفقرة، وإزالة الجزء الداخلي من جسم الفقرة حتى جسم الفقرة الأمامي بشكل إسفيني. يتم ذلك عبر ممر السيقان الفقرية، مما يخلق مساحة كبيرة لدمج الفقرات.
إن خبرة الأستاذ الدكتور محمد هطيف في صنعاء في التعامل مع هذه التفاصيل التشريحية الدقيقة تضمن أعلى مستويات الأمان والدقة خلال هذه الإجراءات المعقدة، مما يقلل من مخاطر المضاعفات العصبية ويحقق أفضل النتائج التصحيحية للمرضى.
الأسباب وعوامل الخطر
تُجرى جراحات استئصال سميث-بيترسن (SPO) وجراحة طرح الفقرة (PSO) بشكل أساسي لتصحيح تشوهات العمود الفقري التي تؤدي إلى اختلال التوازن السهمي أو الحداب. فهم الأسباب الكامنة وراء هذه الحالات أمر بالغ الأهمية لتحديد العلاج الأنسب وتوقع مسار المرض.
اختلال التوازن السهمي
اختلال التوازن السهمي هو حالة يفقد فيها العمود الفقري محاذاته الطبيعية في المستوى الجانبي (منظر جانبي)، مما يؤدي إلى انحناء المريض إلى الأمام أو الخلف بشكل غير طبيعي. يُصنف هذا الاختلال إلى نوعين رئيسيين:
- النوع الأول من اختلال التوازن السهمي: يحدث عندما يكون هناك جزء من العمود الفقري ملتحمًا في وضع تحدبي (منحني للأمام) أو نقص في التقوس الطبيعي (hypolordotic)، ولكن التوازن السهمي العام لا يزال مقبولًا. هذا يعني أن المريض يكون قادرًا على التعويض عن هذا الانحناء من خلال أجزاء أخرى غير ملتحمة من العمود الفقري. على سبيل المثال، قد يحافظ مرضى النوع الأول على توازنهم عن طريق فرط تمديد الأجزاء القطنية المتحركة أسفل الجزء التحدبي.
- النوع الثاني من اختلال التوازن السهمي: يحدث عندما لا يستطيع المريض التعويض عن الانحناء بسبب تنكس شديد أو اندماج في الفقرات المجاورة، مما يؤدي إلى اختلال توازن سهمي إيجابي (يميل المريض إلى الأمام). في هذا النوع، تكون الفقرات فوق أو أسفل المنطقة التحدبية متآكلة بشكل كبير أو ملتحمة، وبالتالي لا يستطيع العمود الفقري التمدد للخلف والحفاظ على توازنه.




*
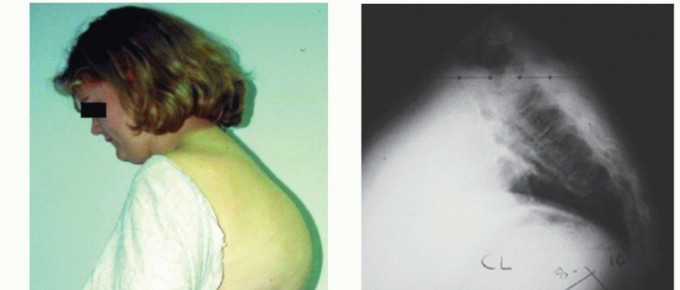
الشكل 2 • أ، ب. مريضة (45 عامًا) تعاني من ثماني عمليات اندماج سابقة في العمود الفقري، تقدمت باختلال توازن سهمي وجبهي ثابت. أُجريت لها جراحة طرح الفقرة L2 غير المتماثلة لإعادة محاذاة العمود الفقري. بعد 6 سنوات من المتابعة، تم تحقيق اندماج قوي مع تحسن في المظهر الإشعاعي والسريري.
الحداب
الحداب هو انحناء مفرط في العمود الفقري العلوي (الصدري) أو السفلي (القطني) يجعله يبدو مستديرًا أو منحنيًا للأمام بشكل غير طبيعي. يمكن أن يكون الحداب:
- ناعمًا ويمتد على عدة فقرات: كما هو الحال في حداب شيورمان (Scheuermann kyphosis) ، وهو تشوه نمائي يصيب المراهقين ويؤدي إلى حداب صدري صلب.
- حادًا وزاويًا ويصيب فقرة أو اثنتين: كما هو الحال في الحداب الخلقي (congenital kyphosis) أو الحداب التالي للصدمة (posttraumatic kyphosis)، والذي ينجم عن كسور أو إصابات في العمود الفقري.




*
الشكل 3 • أ، ب. مريضة (31 عامًا) خضعت لثلاث عمليات اندماج خلفية سابقة في مؤسسة خارجية لعلاج حداب شيورمان، تقدمت بتفاقم الحداب الصدري، والعديد من الاندماجات الكاذبة، واختلال التوازن السهمي. أُجريت لها عملية اندماج خلفي للعمود الفقري من T3 إلى L2 مع استئصال سميث-بيترسن من T5 إلى T12 واندماج أمامي للعمود الفقري لإعادة محاذاة العمود الفقري. بعد 5 سنوات من المتابعة، تم تحقيق اندماج أمامي خلفي قوي مع تحسن في المظهر الإشعاعي والسريري.
متى تُستخدم هذه الجراحات؟
- استئصال سميث-بيترسن (SPO): يُستخدم غالبًا لتصحيح اختلال التوازن السهمي بين 5 و 10 سم، أو الحداب التدريجي الناعم. عادةً ما يتم إجراء عدة عمليات استئصال سميث-بيترسن عبر قمة التشوه.
- جراحة طرح الفقرة (PSO): تُستخدم لعلاج اختلال التوازن السهمي الأكبر من 10 سم، أو الحداب الحاد والزاوي داخل العمود الفقري القطني. يمكن إجراء جراحة طرح فقرة غير متماثلة لتشوه يجمع بين اختلال التوازن الجبهي والسهمي.
- استئصال العمود الفقري (VCR): يمكن استخدام هذا الإجراء لعلاج الحداب الحاد والزاوي داخل العمود الفقري الصدري أو الصدري القطني، وهو إجراء أكثر شمولًا.
إن اختيار الإجراء الجراحي المناسب يعتمد على تقييم دقيق للحالة، وهو ما يبرع فيه الأستاذ الدكتور محمد هطيف في صنعاء، حيث يمتلك الخبرة اللازمة لتحديد أفضل مسار علاجي لكل مريض.
الأعراض
تتطور أعراض اختلال التوازن السهمي والحداب بمرور الوقت، وقد تختلف شدتها من شخص لآخر. عندما يصبح التشوه صلبًا وغير معوض، يمكن أن يؤدي إلى مجموعة من الأعراض التي تؤثر بشكل كبير على جودة حياة المريض. هذه الأعراض هي التي تدفع المرضى غالبًا إلى طلب المساعدة الطبية، وفي كثير من الحالات، تكون مؤشرًا على الحاجة إلى تدخل جراحي.
الألم المزمن والشديد
- ألم الظهر: يُعد الألم هو العرض الأكثر شيوعًا. يمكن أن يكون الألم موضعيًا في منطقة التشوه أو ينتشر إلى مناطق أخرى من الظهر والأطراف. غالبًا ما يكون الألم مزمنًا ويتفاقم مع النشاط أو الوقوف لفترات طويلة.
- ألم الأعصاب: قد يؤدي انضغاط جذور الأعصاب الشوكية بسبب التشوه أو التضيق إلى ألم حاد، وحرقان، أو تنميل يمتد إلى الأرداف والساقين والقدمين، وهي حالة تُعرف باسم عرق النسا.
القيود الوظيفية
- صعوبة في أداء الأنشطة اليومية: يصبح من الصعب على المرضى القيام بمهام بسيطة مثل المشي، الوقوف، الجلوس، الانحناء، أو حتى ارتداء الملابس. الميل إلى الأمام (في حالة اختلال التوازن السهمي الإيجابي) يجعل من الصعب النظر للأمام أو تناول الطعام.
- تقييد الحركة: يقل مدى حركة العمود الفقري، مما يجعل الجسم صلبًا ويصعب ثنيه أو تدويره.
- التعب: قد يؤدي الجهد المستمر الذي يبذله الجسم لمحاولة الحفاظ على التوازن إلى إجهاد العضلات والتعب المزمن.
المضاعفات العصبية
- اعتلال النخاع الشوكي (Myelopathy): في الحالات الشديدة، يمكن أن يؤدي الضغط على الحبل الشوكي نفسه إلى اعتلال النخاع الشوكي. تشمل أعراضه اضطرابًا في المشي (مثل المشية واسعة القاعدة)، وفقدان التوازن، وضعفًا في الأطراف السفلية، وتغيرات في الإحساس، وفي بعض الحالات، مشاكل في التحكم في المثانة والأمعاء.
- انضغاط جذور الأعصاب (Nerve Root Impingement): بالإضافة إلى الألم، يمكن أن يسبب انضغاط جذور الأعصاب ضعفًا عضليًا في المناطق التي تغذيها الأعصاب المتضررة، مثل تدلي القدم (foot drop)، حيث يجد المريض صعوبة في رفع الجزء الأمامي من القدم.
- تنميل وخدر: قد يشعر المريض بتنميل أو خدر في الأطراف السفلية، مما يشير إلى تهيج أو انضغاط الأعصاب.
التشوه المرئي
- تغير في شكل الجسم: يصبح التشوه واضحًا للعيان، حيث يميل المريض إلى الأمام بشكل ملحوظ أو يظهر لديه انحناء مفرط في الظهر. هذا يمكن أن يؤثر على الصورة الذاتية للمريض وثقته بنفسه.
- عدم التوازن الجبهي: في بعض الحالات، قد يكون هناك أيضًا انحناء جانبي (جنف) مصاحب، مما يؤدي إلى عدم توازن في المستوى الجبهي (منظر أمامي).
عند ظهور أي من هذه الأعراض، خاصة إذا كانت تتفاقم بمرور الوقت أو تؤثر بشكل كبير على الأنشطة اليومية، فمن الضروري استشارة طبيب متخصص في العمود الفقري. في صنعاء، يُعد الأستاذ الدكتور محمد هطيف خبيرًا في تقييم وتشخيص هذه الحالات المعقدة، وتقديم خطة علاجية شاملة تهدف إلى تخفيف الأعراض وتحسين وظيفة العمود الفقري.
التشخيص
يُعد التشخيص الدقيق والشامل حجر الزاوية في التخطيط لعلاج فعال لتشوهات العمود الفقري مثل الحداب واختلال التوازن السهمي. يعتمد نهج الأستاذ الدكتور محمد هطيف في صنعاء على جمع معلومات مفصلة من المريض وإجراء فحوصات سريرية وتصويرية متقدمة لتحديد طبيعة التشوه وشدته وتأثيره على الجهاز العصبي.
التاريخ المرضي الشامل
يبدأ التقييم بسجل طبي مفصل يهدف إلى فهم الأسباب الرئيسية التي دفعت المريض لطلب العلاج. يشمل ذلك:
- الشكوى الرئيسية: ما هو السبب الرئيسي الذي يدفعك لطلب العلاج؟ هل هو الألم التدريجي، تشوه متفاقم، فقدان الوظيفة، أو تدهور عصبي؟
- تاريخ الألم: متى بدأ الألم؟ ما هي طبيعته (حاد، خفيف، حارق)؟ ما الذي يزيده أو يخففه؟ هل ينتشر إلى مناطق أخرى؟
- الأدوية الحالية: تقييم دقيق لاستخدام مسكنات الألم، وخاصة المخدرات، حيث يمكن أن تعقد الرعاية حول الجراحة. يجب ملاحظة أي أدوية تزيد من خطر النزيف (مثل الأسبرين) وإبلاغ المريض بضرورة التوقف عنها قبل الجراحة.
- عوامل نمط الحياة: سؤال المرضى عن استخدام منتجات النيكوتين، وخاصة السجائر، حيث يزيد التدخين من خطر المضاعفات حول الجراحة والاندماج الكاذب (pseudarthrosis)، وقد يكون ذلك مانعًا نسبيًا لهذه الإجراءات.
-
الحالات الطبية المزمنة:
- السكري: يجب أن تكون مستويات السكر في الدم مضبوطة جيدًا قبل وبعد الجراحة، حيث يرتبط عدم التحكم في السكر بزيادة خطر الإصابة بالعدوى بعد الجراحة.
- الحالة الغذائية: يجب تقييم وتحسين الحالة الغذائية للمريض قبل الجراحة.
- هشاشة العظام: يجب إجراء اختبار كثافة العظام لتقييم هشاشة العظام، وبدء العلاج المناسب لهذه النواقص أو الإحالة للعلاج.
- أمراض الجهاز التنفسي والقلب: قد تتطلب أمراض الجهاز التنفسي استشارة أخصائي أمراض الرئة أو تقييم وظائف الرئة. يجب تقييم تاريخ القلب بمساعدة أخصائي أمراض القلب. غالبًا ما يكون التنسيق مع طبيب الرعاية الأولية للمريض ضروريًا لإعداد المريض لهذه الجراحات.
الفحص السريري
يشمل الفحص السريري تقييمًا دقيقًا للجسم:
- توازن الجسم: يجب ملاحظة التوازن العام في المستوى الجبهي (الأمامي الخلفي) والسهمي (الجانبي) والمريض واقفًا.
- مرونة التشوه: يتم تقييم مرونة التشوه بوضع المريض مستلقيًا على بطنه وظهره على طاولة الفحص. يسمح الاستلقاء على الظهر لعدة دقائق بتقييم مرونة التشوه الحدابي.
- الفحص العصبي: فحص عصبي مفصل لتقييم الإحساس، القوة، ردود الفعل، وردود الفعل المرضية. يجب أن يشمل الفحص العصبي الكامل تقييم علامات اعتلال النخاع الشوكي (مثل اضطراب المشي، فقدان التوازن) أو شلل جذور الأعصاب (مثل تدلي القدم).
- تقييم التقلصات: بالإضافة إلى ذلك، يتطلب تقييم تقلصات الورك والركبة، حيث قد تجعل هذه الحالات تصحيح القطع العظمي والتعافي بعد الجراحة أكثر صعوبة.
التصوير والدراسات التشخيصية الأخرى
تُعد الدراسات التصويرية حاسمة في تحديد تفاصيل التشوه:
-
الأشعة السينية (X-rays):
- سلسلة من الأشعة السينية الطويلة (36 بوصة) والمريض واقفًا في المستويين الأمامي الخلفي والجانبي.
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك