التعرض الخلفي للعمود الفقري لتصحيح الجنف: دليل شامل للمرضى مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
جراحة الجنف بالتعرض الخلفي للعمود الفقري هي إجراء دقيق لتصحيح انحراف العمود الفقري ثلاثي الأبعاد. يتم خلالها إعداد العمود الفقري بعناية لتثبيته، ويهدف هذا الدليل إلى تزويد المرضى بمعلومات مفصلة عن التحضير، الخطوات الجراحية، والتعافي لضمان أفضل النتائج.
الخلاصة الطبية السريعة: جراحة الجنف عبر التعرض الخلفي للعمود الفقري (Posterior Spinal Exposure for Scoliosis) تُعد المعيار الذهبي والإجراء الجراحي الأكثر دقة لتصحيح انحراف العمود الفقري ثلاثي الأبعاد. يتم خلال هذه العملية المعقدة إعداد العمود الفقري بعناية فائقة لتثبيته باستخدام براغي وقضبان معدنية متطورة، تهدف إلى إعادة الاستقامة، منع تفاقم الانحناء، وتخفيف الضغط على الأعضاء الداخلية. يهدف هذا الدليل الشامل والموسوعي إلى تزويد المرضى وعائلاتهم بمعلومات طبية دقيقة ومفصلة عن كل مرحلة من مراحل العلاج، بدءاً من التحضير والتشخيص، مروراً بالخطوات الجراحية الدقيقة، وصولاً إلى برامج التعافي وإعادة التأهيل لضمان أفضل النتائج الممكنة.

مقدمة شاملة: فهم جراحة الجنف بالتعرض الخلفي للعمود الفقري
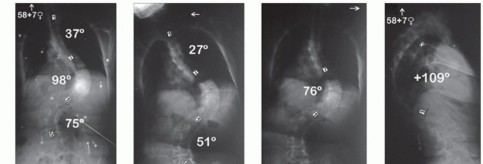
الجنف (Scoliosis) ليس مجرد مشكلة تجميلية تتعلق بالمظهر الخارجي للظهر، بل هو انحناء هيكلي ثلاثي الأبعاد في العمود الفقري يمكن أن يؤثر بشكل جذري على جودة حياة الفرد، وقدرته على التنفس، وكفاءة وظائف القلب، فضلاً عن التسبب في آلام مزمنة. عندما يصبح هذا الانحناء شديداً (عادة عندما تتجاوز زاوية كوب 40 إلى 50 درجة) ولا تستجيب الحالة للطرق العلاجية غير الجراحية مثل الدعامات أو العلاج الطبيعي، تصبح الجراحة هي الحل الطبي الأمثل والحاسم لتصحيح هذا التشوه واستعادة الوظيفة الميكانيكية الحيوية للعمود الفقري.
تُعد عملية "التعرض الخلفي للعمود الفقري لتصحيح الجنف" (Posterior Approach) إحدى الركائز الأساسية في جراحة العظام الحديثة. من خلال هذا النهج، يتمكن الجراح من الوصول إلى العمود الفقري من الخلف، مما يوفر رؤية واسعة وممتازة لمعظم أجزاء العمود الفقري، ويتيح إجراء تصحيحات معقدة باستخدام تقنيات تثبيت متطورة.
في هذا الدليل الشامل، سنغوص في أعماق كل تفصيلة طبية وجراحية تخص هذا الإجراء. إن هدفنا هو محو أي قلق أو غموض قد يحيط بالعملية، وتزويدك بالمعرفة التي تجعلك شريكاً فاعلاً في خطتك العلاجية.
يُعد الأستاذ الدكتور محمد هطيف، أستاذ جراحة العظام والمفاصل والعمود الفقري بجامعة صنعاء، المرجعية الطبية الأولى وأفضل جراح عظام في صنعاء واليمن في مجال علاج تشوهات العمود الفقري والجنف. بخبرة تمتد لأكثر من 20 عاماً، واعتماده على أحدث التقنيات العالمية مثل الجراحة الميكروسكوبية، تقنيات المنظار بدقة 4K، وأنظمة الملاحة العصبية، يضمن الأستاذ الدكتور محمد هطيف تقديم رعاية طبية لا تضاهى، مبنية على الأمانة الطبية الصارمة والنتائج الجراحية الاستثنائية.
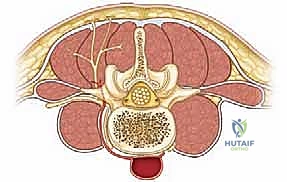
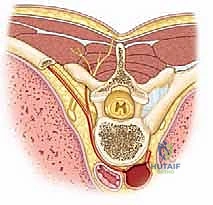
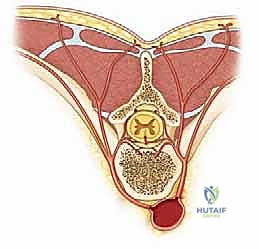
التشريح المرضي للجنف: التشوه ثلاثي الأبعاد للعمود الفقري
لفهم أهمية الجراحة وكيفية إجرائها، يجب أولاً فهم طبيعة الجنف. الجنف ليس مجرد انحناء جانبي بسيط (يمين أو يسار) في العمود الفقري؛ إنه تشوه هيكلي معقد يؤثر على العمود الفقري والقفص الصدري والحوض في الأبعاد الفراغية الثلاثة. يتضمن هذا التشوه المعقد ما يلي:
- انحناء في المستوى التاجي (Coronal Plane): وهو الانحناء الجانبي الكلاسيكي الذي يظهر عند النظر إلى المريض من الأمام أو الخلف. يأخذ العمود الفقري شكل حرف "C" إذا كان هناك انحناء رئيسي واحد، أو شكل حرف "S" إذا كان هناك انحناء رئيسي وانحناء تعويضي آخر.
- خلل في محاذاة المستوى السهمي (Sagittal Plane): عند النظر إلى المريض من الجانب، يمتلك العمود الفقري الطبيعي انحناءات فسيولوجية (تحدب في الصدر وتقعر في أسفل الظهر). في حالات الجنف، تتشوه هذه الانحناءات، وغالباً ما يفقد المريض التحدب الصدري الطبيعي (Hypokyphosis) أو يزداد بشكل مفرط.
- دوران الفقرات في المستوى المستعرض (Axial/Transverse Plane): وهذا هو الجانب الأكثر أهمية، والأكثر تعقيداً من الناحية الجراحية. تدور الفقرات المصابة حول محورها الطولي نحو الجانب المقعر من الانحناء، مما يسحب النتوءات الشوكية (الأجزاء العظمية التي تشعر بها في منتصف ظهرك) نحو نفس الجانب. هذا الدوران هو ما يسبب "الحدبة الضلعية" (Rib Hump) الواضحة في الظهر عندما ينحني المريض للأمام.
إن الفهم العميق والدقيق لهذا التشوه ثلاثي الأبعاد هو ما يميز الجراح الخبير. يقوم الأستاذ الدكتور محمد هطيف وفريقه الجراحي بدراسة هذه الأبعاد بدقة متناهية لكل مريض لضمان التخطيط الجراحي الأمثل الذي يعيد التوازن الفراغي للجسم.
التصنيف الطبي: أنواع الجنف وأسبابه
يتم تصنيف الجنف في الأوساط الطبية بناءً على المسببات الجذرية للحالة، والعمر الذي تظهر فيه. التشخيص الدقيق للنوع هو الخطوة الأولى نحو العلاج الصحيح:
1. الجنف مجهول السبب (Idiopathic Scoliosis)
يُشكل هذا النوع حوالي 80% من إجمالي حالات الجنف. كما يوحي الاسم، لا يوجد سبب طبي واضح أو مرض أساسي يفسر حدوثه، رغم وجود أدلة قوية على ارتباطه بعوامل وراثية وجينية. يُقسم هذا النوع حسب وقت ظهوره:
* جنف الأطفال الرضع (Infantile): يظهر منذ الولادة وحتى سن 3 سنوات. يمثل أقل من 1% من الحالات. غالباً ما يصيب الذكور ويكون الانحناء عادة في الجانب الأيسر من الصدر. العديد من هذه الحالات قد تتحسن وتختفي تلقائياً دون تدخل.
* جنف الأحداث (Juvenile): يظهر بين سن 3 إلى 10 سنوات، ويمثل حوالي 8-16% من الحالات المجهولة السبب. يكون الأطفال في هذه المرحلة عرضة لتطور سريع في الانحناء. يمكن أن يساعد استخدام دعامات الظهر (Bracing) في تأخير تفاقم الحالة، لكن الانحناءات التي تزيد عن 30 درجة غالباً ما تتطلب تخطيطاً جراحياً مستقبلياً.
* جنف المراهقين (Adolescent Idiopathic Scoliosis - AIS): هو النوع الأكثر شيوعاً على الإطلاق، يظهر بين سن 10 و 18 سنة. يصيب الإناث بمعدل أعلى بكثير من الذكور (بنسبة 5 إلى 1 للانحناءات التي تتجاوز 20 درجة). يزداد خطر تطور الانحناء بشكل كبير خلال فترة طفرة النمو السريع التي تسبق البلوغ واكتمال نمو الهيكل العظمي.
2. الجنف الخلقي (Congenital Scoliosis)
ينشأ هذا النوع بسبب عيوب أو تشوهات في تكوين الفقرات أثناء مرحلة التطور الجنيني في الرحم. قد تفشل فقرة في التكوين بشكل كامل (Hemivertebra) أو قد تفشل فقرتان في الانفصال عن بعضهما البعض (Block vertebra)، مما يؤدي إلى نمو غير متماثل للعمود الفقري.
* ملاحظة هامة: يبحث الأستاذ الدكتور محمد هطيف دائماً في حالات الجنف الخلقي عن أي تشوهات أخرى مرتبطة داخل القناة الشوكية (مثل الحبل الشوكي المربوط أو تكهف النخاع) أو في الأعضاء الأخرى (كالقلب والكلى)، مما يتطلب إجراء تصوير بالرنين المغناطيسي (MRI) وفحوصات شاملة قبل أي تدخل.
3. الجنف العصبي العضلي (Neuromuscular Scoliosis)
يرتبط هذا النوع بوجود أمراض أو حالات تؤثر على الجهاز العصبي أو العضلات، مما يؤدي إلى فقدان التوازن العضلي الذي يدعم العمود الفقري. تشمل هذه الحالات:
* الشلل الدماغي (Cerebral Palsy).
* الحثل العضلي (Muscular Dystrophy).
* شلل الأطفال (Polio).
* إصابات الحبل الشوكي.
غالباً ما تكون هذه الانحناءات متطورة وسريعة التفاقم، وتشمل جزءاً كبيراً من العمود الفقري، وقد تؤدي إلى ميلان الحوض. إدارة هذا النوع تتطلب خبرة جراحية استثنائية لتثبيت العمود الفقري حتى الحوض لتحسين قدرة المريض على الجلوس.
4. الجنف التنكسي (Degenerative Scoliosis)
يحدث هذا النوع لدى البالغين وكبار السن، ويكون ناتجاً عن التآكل الطبيعي والانحلال في المفاصل الفقرية والأقراص الغضروفية (الديسك) مع تقدم العمر. يترافق عادة مع آلام شديدة في الظهر وتضيق في القناة الشوكية.
الأعراض والعلامات التحذيرية للجنف
في كثير من الأحيان، لا يسبب الجنف في مراحله المبكرة ألماً شديداً، مما يجعل اكتشافه يعتمد على الملاحظة البصرية الدقيقة للتغيرات في قوام الجسم.
جدول 1: القائمة المرجعية لأعراض وعلامات الجنف
| العلامة / العرض | الوصف السريري | دلالة الخطورة |
|---|---|---|
| عدم تماثل الكتفين | كتف أعلى من الآخر، أو لوح كتف أكثر بروزاً. | علامة مبكرة وشائعة جداً. |
| عدم تماثل الخصر | جانب واحد من الخصر يبدو مستقيماً بينما الآخر منحني، أو بروز أحد عظام الحوض. | يشير إلى انحناء في منطقة أسفل الظهر. |
| الحدبة الضلعية (Rib Hump) | بروز واضح في القفص الصدري من الخلف عند انحناء المريض للأمام (اختبار آدامز). | دليل قاطع على الدوران المحوري للفقرات. |
| ميلان الجسم | يميل الجسم بأكمله إلى جانب واحد عند الوقوف بشكل طبيعي. | يشير إلى فقدان التوازن التاجي الكلي. |
| آلام الظهر | ألم عضلي أو عظمي متفاوت الشدة. | نادر في المراهقين، شائع جداً في الجنف التنكسي للبالغين. |
| ضيق في التنفس | صعوبة في التنفس أو الشعور بالإرهاق السريع. | علامة خطيرة تدل على انحناء شديد (فوق 70 درجة) يضغط على الرئتين. |
| تنميل أو ضعف في الساقين | شعور بالخدر أو ضعف في الأطراف السفلية. | يشير إلى ضغط على الحبل الشوكي أو الأعصاب، ويتطلب تدخلاً عاجلاً. |
متى تكون جراحة التعرض الخلفي ضرورية؟ (الخيارات العلاجية)
يعتمد قرار العلاج على عدة عوامل: زاوية الانحناء (Cobb Angle)، عمر المريض، مرحلة النمو العظمي، ونوع الجنف. يتبنى الأستاذ الدكتور محمد هطيف منهجية علمية صارمة في تحديد مسار العلاج، مبنية على الأمانة الطبية وتجنب الجراحة إلا عند الضرورة القصوى.
العلاج التحفظي (غير الجراحي)
- المراقبة الدورية: للانحناءات الخفيفة (أقل من 20-25 درجة). يتم فحص المريض كل 4-6 أشهر.
- الدعامات الطبية (Bracing): للانحناءات المتوسطة (25-40 درجة) لدى الأطفال والمراهقين الذين لا يزالون في مرحلة النمو. الدعامة لا تصحح الانحناء الموجود، بل تمنع تفاقمه.
- العلاج الطبيعي: تمارين مخصصة (مثل طريقة شروث Schroth Method) لتقوية العضلات الأساسية وتحسين التوازن، وتُستخدم كعلاج مساعد.
التدخل الجراحي (متى يجب اتخاذ القرار؟)
يُوصي الأستاذ الدكتور محمد هطيف بالتدخل الجراحي في الحالات التالية:
1. انحناء يتجاوز 45-50 درجة: في هذه المرحلة، يستمر الانحناء في التدهور حتى بعد توقف النمو.
2. تطور سريع للانحناء: زيادة الزاوية بشكل ملحوظ رغم استخدام الدعامة بشكل صحيح.
3. ألم شديد لا يستجيب للعلاجات التحفظية: خاصة في حالات الجنف التنكسي للبالغين.
4. تأثيرات على الأعضاء الحيوية: إذا بدأ الانحناء في التأثير على سعة الرئتين أو وظائف القلب.
5. أسباب تجميلية ونفسية قاهرة: عندما يسبب التشوه تأثيراً نفسياً عميقاً ومدمراً على جودة حياة المريض.
جدول 2: مقارنة بين العلاج التحفظي والعلاج الجراحي للجنف
| وجه المقارنة | العلاج التحفظي (الدعامات) | العلاج الجراحي (التعرض الخلفي) |
|---|---|---|
| الهدف الرئيسي | منع تفاقم الانحناء. | تصحيح الانحناء وتثبيت العمود الفقري. |
| الفئة المستهدفة | الأطفال في مرحلة النمو (انحناء 25-40 درجة). | انحناءات فوق 45 درجة، أو تطور سريع، أو بالغين بألم شديد. |
| التأثير على الانحناء | لا يصحح الانحناء الحالي. | يقلل زاوية الانحناء بشكل كبير (تصحيح 50-80%). |
| الالتزام المطلوب | يتطلب ارتداء الدعامة لـ 16-23 ساعة يومياً لسنوات. | فترة تعافي مكثفة لعدة أشهر، تليها عودة تدريجية للحياة الطبيعية. |
| المخاطر | انزعاج جسدي، تأثير نفسي، فشل الدعامة في منع التطور. | مخاطر التخدير، العدوى، إصابة الأعصاب (نادرة جداً مع التقنيات الحديثة). |
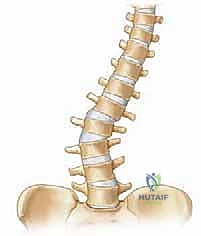
التشريح الجراحي للعمود الفقري: رؤية الأستاذ الدكتور محمد هطيف
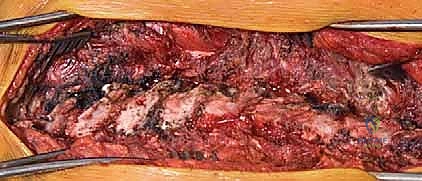
التعرض الخلفي (Posterior Exposure) هو المدخل الجراحي الأكثر شيوعاً وأماناً في جراحات الجنف. يتطلب هذا النهج فهماً عميقاً ومفصلاً للتشريح المحيط بالعمود الفقري. يستخدم الأستاذ الدكتور محمد هطيف خبرته الأكاديمية والميدانية الواسعة لتشريح الأنسجة بدقة متناهية للوصول إلى الفقرات بأمان تام، مع تقليل النزيف والحفاظ على وظيفة العضلات.
المعالم السطحية والعظمية (Surface and Bony Landmarks)
عند وضع المريض على بطنه (وضع الانبطاح Prone Position)، يقوم الجراح بتحديد المعالم العظمية الرئيسية تحت الجلد لتوجيه مسار الشق الجراحي:
* الفقرة البارزة (C7): وهي الفقرة العنقية السابعة، وتُعد النتوء الأكثر بروزاً في قاعدة الرقبة.
* الزاوية العلوية للكتف (Superior Angle of Scapula): تقابل عادة مستوى النتوء الشوكي للفقرة الصدرية الثانية (T2).
* جذر شوكة لوح الكتف (Root of Scapular Spine): يقابل مستوى النتوء الشوكي للفقرة الصدرية الثالثة (T3).
* الزاوية السفلية للكتف (Inferior Angle of Scapula): تقابل عادة النتوء الشوكي للفقرة الصدرية السابعة (T7).
* العرف الحرقفي (Iliac Crest): الجزء العلوي من عظم الحوض، ويقابل مستوى المسافة بين الفقرة القطنية الرابعة والخامسة (L4-L5).

الطبقات العضلية (Muscular Layers)
للوصول إلى العمود الفقري، يجب على الجراح اجتياز عدة طبقات عضلية بحذر:
1. الطبقة السطحية: تشمل العضلة شبه المنحرفة (Trapezius) والعضلة العريضة الظهرية (Latissimus Dorsi).
2. الطبقة المتوسطة: تشمل العضلات المعينية (Rhomboids) والعضلة المنشارية الخلفية (Serratus Posterior).
3. الطبقة العميقة (العضلات المجاورة للعمود الفقري Paraspinal Muscles): وهي الأهم جراحياً، وتتكون من العضلة الناصبة للعمود الفقري (Erector Spinae) التي تشمل (Iliocostalis, Longissimus, Spinalis).
في نهج التعرض الخلفي، لا يقوم الدكتور هطيف بقطع هذه العضلات، بل يستخدم تقنية السلخ تحت السمحاق (Subperiosteal Dissection). تعني هذه التقنية فصل العضلات بلطف عن العظام مع الغشاء المغلف للعظم (السمحاق). هذه التقنية المتقدمة تقلل النزيف بشكل كبير جداً، وتحافظ على التروية الدموية للعضلات، وتسرع من عملية الشفاء وتخفف الألم بعد الجراحة.

التحضير ما قبل الجراحة: الخطوات التمهيدية لنجاح العملية
النجاح في غرفة العمليات يبدأ قبل أسابيع من موعد الجراحة. يولي الأستاذ الدكتور محمد هطيف اهتماماً بالغاً للتقييم الشامل للمريض لضمان أقصى درجات الأمان.
- التقييم الطبي الشامل:
- فحوصات دم شاملة، وظائف الكلى والكبد، وتقييم تخثر الدم.
- فحص وظائف الرئة (PFTs) للتأكد من قدرة المريض على تحمل التخدير، خاصة في الانحناءات الصدرية الشديدة.
- تخطيط صدى القلب (Echocardiogram) لاستبعاد أي مشاكل قلبية مرافقة.
- التصوير الطبي المتقدم:
- صور أشعة سينية (X-rays) كاملة الطول للعمود الفقري (أمامية وخلفية وجانبية) وأشعة ديناميكية (Bending films) لتقييم مرونة الانحناء.
- أشعة مقطعية (CT Scan) ثلاثية الأبعاد لدراسة تشريح الفقرات بدقة وتخطيط مسار البراغي.
- رنين مغناطيسي (MRI) لفحص الحبل الشوكي واستبعاد أي تشوهات عصبية كامنة.
- التحضير النفسي والبدني:
- مناقشة تفصيلية مع المريض والعائلة حول التوقعات، المخاطر، وخطوات التعافي.
- التوصية بتحسين التغذية وربما التبرع بالدم الذاتي (Autologous blood donation) قبل الجراحة تحسباً للحاجة إليه.
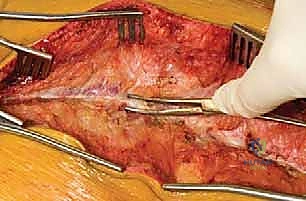
الخطوات الجراحية التفصيلية: عملية التعرض الخلفي وتصحيح الجنف
هذه الجراحة هي سيمفونية طبية تتطلب دقة، تركيزاً، ومهارة فائقة. إليك التفصيل الدقيق لما يحدث داخل غرفة العمليات تحت إشراف الأستاذ الدكتور محمد هطيف:
الخطوة 1: التخدير ووضعية المريض (Anesthesia and Positioning)
يخضع المريض لتخدير عام كامل. يتم وضع المريض بحذر شديد على طاولة عمليات خاصة (مثل طاولة Jackson Table) في وضع الانبطاح (على البطن). يتم تبطين جميع نقاط الضغط في الجسم (الوجه، الصدر، الحوض، الركبتين) لتجنب تقرحات الضغط أو إصابات الأعصاب الطرفية. يتم ترك البطن حراً معلقاً لتقليل الضغط داخل البطن، مما يقلل بشكل كبير من النزيف الوريدي أثناء الجراحة.

الخطوة 2: المراقبة العصبية المستمرة (Neuromonitoring)
يستخدم الدكتور هطيف أحدث أجهزة المراقبة الفسيولوجية العصبية أثناء الجراحة (Intraoperative Neuromonitoring - IONM). يتم وضع أقطاب كهربائية على أطراف المريض ورأسه لقياس الإشارات العصبية (SSEP و MEP) التي تنتقل عبر الحبل الشوكي. هذا النظام يعطي إنذاراً فورياً إذا كان هناك أي ضغط أو تمدد مفرط على الحبل الشوكي أثناء تصحيح الانحناء، مما يضمن أماناً عصبياً بنسبة شبه كاملة.
الخطوة 3: الشق الجراحي والتعرض العظمي (Incision and Exposure)
يُجري الجراح شقاً طولياً مستقيماً في منتصف الظهر، يغطي مستويات الفقرات التي سيتم دمجها. باستخدام جهاز الكي الكهربائي لتجنب النزيف، يتم شق اللفافة العضلية. ثم تبدأ عملية السلخ تحت السمحاق الدقيقة لإبعاد العضلات عن النتوءات الشوكية، والصفائح الفقرية (Laminae)، والمفاصل الوجيهية (Facet Joints)، وصولاً إلى النتوءات المستعرضة (Transverse Processes). يتم إدخال ضامات (Retractors) لإبقاء العضلات بعيدة وتوفير رؤية واضحة للعمود الفقري المكشوف.
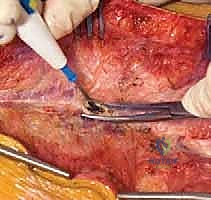
الخطوة 4: تحرير الأنسجة والمفاصل (Facetectomies and Soft Tissue Release)
لإعادة مرونة العمود الفقري والسماح بتصحيحه، يقوم الجراح بإزالة الأربطة المتصلبة والمفاصل الوجيهية بين الفقرات (Facetectomies). في هذه الخطوة، يتم إزالة الغضروف من هذه المفاصل وتجهيزها لاستقبال الطعم العظمي لاحقاً. في الانحناءات الشديدة جداً والمصلبة، قد يتطلب الأمر إجراء قص عظمي (Osteotomies) لتحرير العمود الفقري بشكل أكبر.
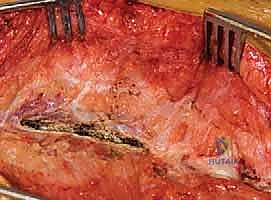
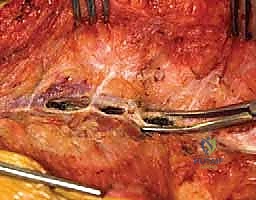
الخطوة 5: إدخال البراغي العنيقية (Pedicle Screw Instrumentation)
هذه هي المرحلة الأكثر دقة. يقوم الدكتور هطيف بوضع براغي معدنية مصنوعة من التيتانيوم القوي جداً داخل "عنيقات" الفقرات (Pedicles) - وهي الجسور العظمية القوية التي تربط الجزء الأمامي من الفقرة بالجزء الخلفي. يتم استخدام تقنيات الملاحة العصبية أو الأشعة السينية الحية (Fluoroscopy) لضمان وضع كل برغي بدقة ملليمترية، وتجنب المساس بالحبل الشوكي أو جذور الأعصاب أو الأوعية الدموية.
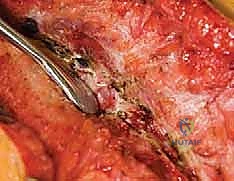
الخطوة 6: تشكيل القضبان ومناورات
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
مواضيع أخرى قد تهمك