استئصال الفقرات: حل جراحي متقدم لتصحيح تشوهات العمود الفقري الشديدة والصلبة
الخلاصة الطبية
استئصال الفقرات هو إجراء جراحي معقد لإزالة أجزاء من الفقرة أو الفقرات من خلال نهج خلفي واحد، بهدف تصحيح تشوهات العمود الفقري الشديدة والصلبة مثل الجنف والحداب الحاد. يتضمن العلاج تخطيطًا دقيقًا وفريقًا متعدد التخصصات لضمان أفضل النتائج للمرضى الذين يعانون من هذه الحالات المعقدة.
الخلاصة الطبية السريعة: استئصال الفقرات هو إجراء جراحي معقد لإزالة أجزاء من الفقرة أو الفقرات من خلال نهج خلفي واحد، بهدف تصحيح تشوهات العمود الفقري الشديدة والصلبة مثل الجنف والحداب الحاد. يتضمن العلاج تخطيطًا دقيقًا وفريقًا متعدد التخصصات لضمان أفضل النتائج للمرضى الذين يعانون من هذه الحالات المعقدة.
مقدمة
يُعد العمود الفقري محور الجسم، فهو يوفر الدعم والحماية للحبل الشوكي، ويسمح بمجموعة واسعة من الحركات. عندما يصاب العمود الفقري بتشوهات شديدة وصلبة، يمكن أن يؤثر ذلك بشكل كبير على نوعية حياة المريض، مسببًا آلامًا مبرحة، وصعوبة في الحركة، وحتى مشاكل عصبية وتنفسية خطيرة. هذه التشوهات، مثل الجنف (انحناء جانبي) والحداب (انحناء أمامي مفرط)، قد تكون معقدة للغاية بحيث لا تستجيب للعلاجات التقليدية.
في مثل هذه الحالات، تبرز جراحة استئصال الفقرات (Vertebral Column Resection - VCR) كحل جراحي متقدم وفعال. تُعد هذه العملية من التدخلات الجراحية الكبرى التي تتطلب دقة عالية وخبرة واسعة، وتهدف إلى إعادة بناء العمود الفقري وتصحيح التشوه بشكل جذري.
يُعد الأستاذ الدكتور محمد هطيف أحد أبرز الجراحين المتخصصين في جراحة العمود الفقري في صنعاء واليمن، ويتمتع بخبرة واسعة ومهارة عالية في إجراء عمليات استئصال الفقرات المعقدة. يلتزم الدكتور هطيف وفريقه بتقديم أعلى مستويات الرعاية للمرضى، بدءًا من التشخيص الدقيق وصولاً إلى التخطيط الجراحي المفصل والرعاية اللاحقة، لضمان أفضل النتائج الممكنة واستعادة جودة الحياة للمرضى.
تهدف هذه الصفحة إلى تقديم دليل شامل للمرضى حول جراحة استئصال الفقرات، من تعريفها وأسبابها وأعراضها إلى تفاصيل الإجراء الجراحي والرعاية ما بعد الجراحة، مع التأكيد على أهمية اختيار الجراح المتخصص في مثل هذه الحالات الدقيقة.
ما هو استئصال الفقرات
استئصال الفقرات (VCR) هو إجراء جراحي معقد يتضمن إزالة الأجزاء الأمامية والوسطى والخلفية من فقرة واحدة أو أكثر من العمود الفقري، ويتم ذلك بالكامل من خلال نهج خلفي (من الظهر). تُعرف هذه العملية أحيانًا بـ "قطع العظم ثلاثي الأعمدة" نظرًا لإزالة الأجزاء الثلاثة الرئيسية للفقرة.
يُجرى استئصال الفقرات عادةً في قمة التشوه لتصحيح تشوهات العمود الفقري الشديدة والصلبة، سواء كانت جنفًا حادًا (انحناء جانبي شديد) أو حدابًا حادًا (انحناء أمامي مفرط). هذه التشوهات غالبًا ما تكون غير مرنة ولا يمكن تصحيحها بالطرق الجراحية الأقل تعقيدًا. الهدف من هذا الإجراء هو استعادة التوازن الطبيعي للعمود الفقري، وتخفيف الضغط على الحبل الشوكي والأعصاب، وتحسين وظيفة الرئة، وتخفيف الألم، وتحسين المظهر العام للمريض.
تُعد هذه الجراحة خيارًا حاسمًا للمرضى الذين يعانون من تشوهات هيكلية شديدة في العمود الفقري، والتي لا يمكن علاجها بالتقنيات الأخرى الأقل توغلاً. بفضل خبرة الأستاذ الدكتور محمد هطيف وفريقه في صنعاء، يتم تطبيق أحدث التقنيات لضمان سلامة وفعالية هذا الإجراء المعقد.
تشريح العمود الفقري
لفهم جراحة استئصال الفقرات، من الضروري الإلمام بالتشريح الأساسي للعمود الفقري. يتكون العمود الفقري من سلسلة من الفقرات، يفصل بينها أقراص بين فقرية تعمل كممتصات للصدمات. كل فقرة تتكون من:
*
الجسم الفقري:
الجزء الأمامي الأكبر الذي يتحمل الوزن.
*
القوس الفقري:
الجزء الخلفي الذي يحيط بالحبل الشوكي، ويتكون من السويقات والصفائح.
*
الزوائد:
تشمل النتوءات الشوكية (التي يمكن الشعور بها تحت الجلد)، والنتوءات المستعرضة، والنتوءات المفصلية التي تشكل المفاصل الوجيهية.
يمر الحبل الشوكي داخل القناة الفقرية المحمية بالفقرات، وتتفرع منه الأعصاب الشوكية التي تغذي أجزاء الجسم المختلفة. في حالات التشوه الشديد، قد تدور الفقرات، مما يؤثر على مسار الحبل الشوكي والجذور العصبية، ويجعل الإجراء الجراحي أكثر تعقيدًا. يتطلب إجراء استئصال الفقرات فهمًا دقيقًا لهذه التفاصيل التشريحية، بما في ذلك التغيرات المورفولوجية الناتجة عن التشوه أو التدخلات الجراحية السابقة، لضمان سلامة الحبل الشوكي والأعصاب المحيطة. يعتمد الأستاذ الدكتور محمد هطيف في صنعاء على هذا الفهم العميق للتشريح لتقديم رعاية جراحية آمنة وفعالة.
أسباب تشوهات العمود الفقري
تتعدد أسباب تشوهات العمود الفقري التي قد تتطلب جراحة استئصال الفقرات، وتشمل:
- تشوهات خلقية: تنشأ هذه التشوهات بسبب مشاكل في نمو العمود الفقري أثناء التطور الجنيني، مثل الفقرات الوتدية أو عدم انقسام الفقرات بشكل صحيح.
- تشوهات مجهولة السبب (الجنف مجهول السبب): وهي الأكثر شيوعًا، وتظهر غالبًا في مرحلة المراهقة دون سبب واضح.
- تشوهات ورمية: قد تؤدي الأورام الحميدة أو الخبيثة في العمود الفقري إلى تدمير الفقرات وتغيير شكلها، مما يسبب تشوهات.
- تشوهات رضية (ناتجة عن إصابات): يمكن أن تسبب الحوادث والإصابات الشديدة كسورًا وتلفًا في العمود الفقري يؤدي إلى تشوهات مستديمة.
- تشوهات علاجية المنشأ (iatrogenic): تحدث هذه التشوهات نتيجة لتدخلات جراحية سابقة على العمود الفقري، مثل استئصال الصفائح الفقرية (laminectomy) الواسع الذي قد يزعزع استقرار العمود الفقري ويؤدي إلى الحداب ما بعد الجراحة.
- الأمراض التنكسية: في بعض الحالات، يمكن أن تؤدي الأمراض التنكسية الشديدة التي تصيب الأقراص والمفاصل إلى تشوهات صلبة مع مرور الوقت.
- الأمراض العصبية العضلية: مثل الشلل الدماغي، ضمور العضلات، أو شلل الأطفال، حيث يمكن أن تسبب ضعفًا عضليًا يؤدي إلى تطور تشوهات العمود الفقري.
فهم السبب الكامن وراء التشوه أمر بالغ الأهمية لتحديد أفضل خطة علاجية، وهذا ما يركز عليه الأستاذ الدكتور محمد هطيف وفريقه في تقييم كل حالة على حدة.
التاريخ الطبيعي للمرض
يختلف التاريخ الطبيعي للأمراض التي تؤدي إلى تشوهات العمود الفقري الشديدة والصلبة (الجنف، الحداب، أو التشوهات المختلطة) بشكل كبير من شخص لآخر. فبعض التشوهات قد تكون ثابتة ولا تتفاقم بمرور الوقت، بينما يتطور البعض الآخر تدريجيًا ليصبح شديدًا وصلبًا.
المرضى الذين تتفاقم حالتهم إلى تشوهات شديدة وصلبة قد يعانون من:
*
تشوه لا يطاق:
يصبح الانحناء واضحًا جدًا ويؤثر على المظهر الجسدي والثقة بالنفس.
*
ألم شديد:
ألم مزمن لا يستجيب للمسكنات التقليدية، ويؤثر على الأنشطة اليومية.
*
انخفاض القدرة على أداء الأنشطة اليومية:
صعوبة في المشي، الجلوس، الوقوف، أو حتى العناية بالنفس.
*
اعتلال النخاع الشوكي / انضغاط الحبل الشوكي:
قد يؤدي التشوه إلى ضغط مباشر على الحبل الشوكي أو الأعصاب، مما يسبب ضعفًا، خدرًا، أو فقدانًا للوظيفة العصبية في الأطراف.
*
خلل وظيفي رئوي:
في التشوهات الصدرية الشديدة، يمكن أن يتأثر حجم الرئة ووظيفتها، مما يؤدي إلى صعوبات في التنفس.
إدارة الحالات غير الجراحية:
بالنسبة للمرضى الذين يعانون من تشوهات ثابتة ولا تسبب أعراضًا (مثل المريض المتوازن جيدًا دون شكوى)، قد يكون العلاج غير الجراحي مناسبًا. ومع ذلك، من الضروري إجراء متابعة دقيقة ومنتظمة لتقييم أي تطور محتمل للتشوه بمرور الوقت. يتضمن ذلك فحوصات دورية وصور شعاعية لمراقبة استقرار العمود الفقري.
الأعراض والعلامات
يتطلب تقييم تشوهات العمود الفقري الشديدة فحصًا شاملاً ودقيقًا. يركز الأستاذ الدكتور محمد هطيف وفريقه في صنعاء على جمع تاريخ طبي مفصل وإجراء فحص جسدي شامل لتحديد مدى التشوه وتأثيره على المريض.
تقييم التوازن والتشوه
- الوقوف: يتم ملاحظة التوازن العام في المستويين الأمامي والخلفي (الإكليلي) والجانبي (السهلي) أثناء وقوف المريض.
- المرونة: يتم تقييم مرونة التشوه بوضع المريض على طاولة الفحص في وضعية الاستلقاء (على الظهر) والانبطاح (على البطن). قد يساعد الاستلقاء لعدة دقائق في تقييم مرونة التشوه الحدابي. في بعض الحالات، يُطلب من المريض الاستلقاء على ظهره في غرفة مظلمة لمدة 15 إلى 20 دقيقة لإعادة تقييم المرونة بعد استرخاء العضلات.
التاريخ الطبي والأدوية
- استخدام مسكنات الألم: يتم تقييم استخدام المريض الحالي لمسكنات الألم، وخاصة الأدوية المخدرة، حيث يمكن أن تعقد الرعاية حول الجراحة.
- أدوية زيادة النزيف: يجب ملاحظة أي أدوية قد تزيد من خطر النزيف (مثل الأسبرين) ويُنصح المريض بالتوقف عنها قبل الجراحة.
- منتجات النيكوتين: يُعد استخدام منتجات النيكوتين، وخاصة السجائر، من موانع الاستعمال النسبية لهذه الجراحة، حيث يزيد من خطر عدم التحام العظم (pseudarthrosis) والمضاعفات حول الجراحة.
- داء السكري: يجب أن تكون مستويات السكر في الدم مضبوطة جيدًا قبل الجراحة، حيث يرتبط عدم التحكم بها بزيادة خطر الإصابة بالعدوى بعد الجراحة.
- الحالة الغذائية: يتم تقييم وتحسين الحالة الغذائية للمريض قبل الجراحة.
- كثافة العظام: يجب إجراء اختبار كثافة العظام لتشخيص هشاشة العظام وبدء العلاج قبل الجراحة لأي نقص.
الفحص العصبي
- المشية: يتم تقييم مشية المريض للبحث عن علامات اعتلال النخاع الشوكي (مثل المشية الواسعة أو السحبية).
- الفحص العصبي المفصل: يجب إجراء وتوثيق فحص عصبي مفصل، بما في ذلك البحث عن ردود الفعل المرضية مثل ردود الفعل البطنية غير المتماثلة، وعلامة بابينسكي، والرمع المستمر (sustained clonus). هذه العلامات قد تنبه الجراح إلى وجود أمراض داخل النخاع الشوكي (مثل تشوه خياري II، الكيس النخاعي، الحبل الشوكي المربوط) التي قد تحتاج إلى معالجة قبل تصحيح التشوه.
الاستعدادات الطبية الشاملة
- التقييمات المتعددة التخصصات: يتطلب الأمر فحوصات إلزامية قبل الجراحة من قبل طبيب الرعاية الأولية، طبيب القلب (بما في ذلك اختبارات الإجهاد حسب الحاجة)، وطبيب التخدير، لتقليل أي مخاطر للمرض والوفيات حول الجراحة.
- الجهاز التنفسي: يجب أن يتضمن مراجعة الأنظمة مراجعة للجهاز التنفسي وأي تاريخ من مشاكل أو ضيق التنفس. يجب الحصول على اختبارات وظائف الرئة قبل الجراحة لجميع المرضى الذين يعانون من تشوه شديد بما يكفي للنظر في إجراء استئصال الفقرات.
يضمن هذا النهج الشامل، الذي يتبعه الأستاذ الدكتور محمد هطيف، تقييمًا دقيقًا للمريض وتحديد أفضل مسار للعلاج مع تقليل المخاطر.
التشخيص والفحوصات
يعتمد التشخيص الدقيق لتشوهات العمود الفقري الشديدة على مجموعة من الفحوصات التصويرية والتشخيصية المتطورة. في مركز الأستاذ الدكتور محمد هطيف في صنعاء، يتم استخدام أحدث التقنيات لتقييم الحالة بشكل شامل:
الأشعة السينية (X-rays)
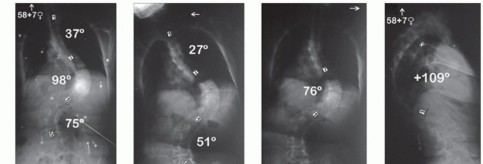
- سلسلة تشوهات العمود الفقري الشعاعية: يتم الحصول عليها وتشمل صور الأشعة السينية الأمامية الخلفية (AP) والجانبية الطويلة للمريض واقفًا، وصور الانحناء الجانبي الأيسر والأيمن، وصور AP كاملة، وصور جانبية في وضعية الاستلقاء أو الانبطاح. هذه الصور توفر رؤية شاملة للتشوه وتوازنه.
- صور الأشعة السينية المرنة: تشمل صور الدفع في وضعية الانبطاح وصور الشد المحوري، وتساعد في تقييم صلابة التشوه في المستوى الإكليلي (الأمامي الخلفي).
- صور الأشعة السينية للفرط التمدد والفرط الثني: صور الفرط التمدد (مع وضع دعامة عند قمة الحداب) وصور الفرط الثني (مع وضع دعامة عند قمة الانحناء الأمامي اللوردوسي) تساعد في تقييم صلابة التشوه في المستوى السهلي (الجانبي).
الأشعة المقطعية ثلاثية الأبعاد (3D CT Scan)
- يتم الحصول على مسح بالأشعة المقطعية ثلاثية الأبعاد لتقييم العمود الفقري الأمامي والخلفي بالكامل. هذا يساعد في تحديد المعالم الفقرية المهمة، وتقييم أي نقص في العظام في العناصر الخلفية، وهو أمر حيوي للتخطيط الجراحي الدقيق وتجنب إصابات الجافية (dural tears).
الرنين المغناطيسي (MRI)
- يُعد التصوير بالرنين المغناطيسي (MRI) من الجمجمة إلى العجز ضروريًا لتقييم المحور العصبي بأكمله. يكشف هذا الفحص عن أي تشوهات عصبية محتملة، مثل تشوه خياري، أو التكهف النخاعي (syringomyelia)، أو الحبل الشوكي المربوط، والتي قد تتطلب معالجة إضافية قبل أو أثناء الجراحة.
تُعد هذه الفحوصات أساسية لتمكين الأستاذ الدكتور محمد هطيف وفريقه من وضع خطة جراحية مفصلة ومخصصة لكل مريض، مع الأخذ في الاعتبار أدق التفاصيل التشريحية والعصبية.
التشخيص التفريقي
عند تقييم تشوهات العمود الفقري الشديدة، من المهم التمييز بين الأنواع المختلفة للحالة، حيث قد يؤثر ذلك على الخطة العلاجية. تشمل التشخيصات التفريقية الرئيسية ما يلي:
- الجنف الشديد (Severe Scoliosis): انحناء جانبي حاد في العمود الفقري، غالبًا ما يكون مصحوبًا بدوران الفقرات.
- الحداب الشامل (Global Kyphosis): انحناء أمامي مفرط يشمل جزءًا كبيرًا من العمود الفقري، مما يؤدي إلى مظهر "الحدب".
- الحداب الزاوي (Angular Kyphosis): انحناء أمامي حاد ومحدد في جزء صغير من العمود الفقري، غالبًا ما يكون نتيجة لكسر أو تشوه خلقي.
- الحداب الجنفي (Kyphoscoliosis): مزيج من الجنف والحداب، حيث يوجد انحناء جانبي وأمامي في نفس الوقت، مما يجعل التشوه أكثر تعقيدًا.
- متلازمة اختلال التوازن الإكليلي والسهلي الثابت (Fixed coronal and sagittal imbalance syndrome): وهي حالة يكون فيها العمود الفقري غير متوازن بشكل ثابت في المستويين الجانبي والأمامي الخلفي، وقد تكون ناتجة عن جراحات سابقة (مثل تثبيت قضيب هارينجتون).
يساعد التشخيص التفريقي الدقيق الأستاذ الدكتور محمد هطيف في تحديد طبيعة التشوه بدقة، واختيار التقنية الجراحية الأنسب لتحقيق أفضل تصحيح ممكن.
خيارات العلاج
يتوقف اختيار العلاج لتشوهات العمود الفقري الشديدة على عدة عوامل، بما في ذلك شدة التشوه، مرونته، وجود الأعراض، والحالة الصحية العامة للمريض. يقدم الأستاذ الدكتور محمد هطيف وفريقه في صنعاء نهجًا شاملاً يوازن بين الخيارات غير الجراحية والجراحية.
العلاج غير الجراحي
يُعد العلاج غير الجراحي هو الخيار الأول للمرضى الذين يعانون من تشوهات ثابتة، وألم خفيف فقط، أو ضعف بدني بسيط. يهدف هذا العلاج إلى تخفيف الأعراض وتحسين جودة الحياة دون تدخل جراحي.
- برنامج العلاج الطبيعي الموجه: يتضمن تمارين محددة لتقوية العضلات، وتحسين اللياقة القلبية الوعائية، وتدريب على الوضعية الصحيحة، وتقوية عضلات البطن.
- الإحالة إلى أخصائي الألم: للمرضى الذين يعانون من آلام متوسطة إلى شديدة، خاصة إذا كانت الشكاوى لا تتوافق مع التشخيص أو كانت هناك علامات أخرى لأسباب غير عضوية للألم.
- حقن الستيرويد فوق الجافية وداخل الفتحة العصبية: في حالات انضغاط جذر العصب، يمكن أن توفر هذه الحقن تدخلًا أقل توغلاً، وقد تكون تشخيصية وعلاجية في نفس الوقت.
العلاج الجراحي
عندما تكون التشوهات شديدة، صلبة، وتسبب أعراضًا خطيرة مثل الألم الشديد، أو اعتلال النخاع الشوكي، أو ضعف وظيفة الرئة، يصبح العلاج الجراحي هو الخيار الأفضل. تُعد جراحة استئصال الفقرات (VCR) من الإجراءات الجراحية المتقدمة التي تقدم حلاً فعالًا لهذه الحالات.
متى يتم اللجوء إلى استئصال الفقرات
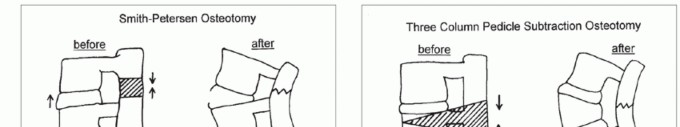
تاريخيًا، كانت التشوهات الصلبة تُعالج بإجراءات أمامية وخلفية على مراحل لإزالة وإعادة بناء العمود الفقري عبر الجزء الصلب. ومع ذلك، تسمح تقنية استئصال الفقرات الخلفية (Posterior VCR) بتصحيح مماثل للتشوه، مع فوائد مثل وقت جراحي إجمالي أقصر وفقدان دم أقل.
- موقع التشوه: غالبًا ما يحدد موقع التشوه ما إذا كان استئصال الفقرات (عادة في العمود الفقري الصدري) أو قطع العظم بطريقة استئصال السويقة (pedicle subtraction osteotomy - PSO، عادة في العمود الفقري القطني) سيساعد في تصحيح اختلال التوازن السهلي.
- المرونة: بالنسبة للتشوهات الأقل شدة ومرونة مع مسافات قرصية متحركة، قد تكون عمليات قطع عظم بونتي/سميث
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك