الخلاصة الطبية السريعة: جراحة الجنف هي إجراء طبي يُنظر فيه عندما يستمر تقوس العمود الفقري في التفاقم ولا تُجدي الطرق العلاجية الأخرى نفعًا، بهدف إيقاف تقدم الانحناء، تقليل التشوه، والحفاظ على توازن الجذع. يقدم الأستاذ الدكتور محمد هطيف في صنعاء أحدث التقنيات الجراحية لمرضى الجنف.
مقدمة عن جراحة الجنف
يُعد الجنف حالة طبية تتميز بانحناء جانبي غير طبيعي للعمود الفقري، مما يؤثر على مظهر الجسم ووظيفته. بينما يمكن علاج العديد من حالات الجنف بالطرق غير الجراحية مثل الدعامات أو العلاج الطبيعي، إلا أن هناك حالات تستدعي التدخل الجراحي. تُعد جراحة الجنف قرارًا مهمًا يتخذه المريض وعائلته بالتشاور مع جراح العمود الفقري المتخصص، خاصة عندما يستمر الانحناء في التفاقم أو يسبب أعراضًا شديدة تؤثر على جودة الحياة.
في اليمن، وتحديدًا في صنعاء، يبرز اسم الأستاذ الدكتور محمد هطيف كأحد أبرز وأمهر جراحي العمود الفقري المتخصصين في علاج الجنف. بفضل خبرته الواسعة واستخدامه لأحدث التقنيات الجراحية العالمية، أصبح الدكتور هطيف الملاذ الأول للعديد من المرضى الذين يبحثون عن حلول فعالة ودائمة لمشكلة الجنف. يلتزم الدكتور هطيف بتقديم رعاية شاملة ومخصصة لكل مريض، بدءًا من التشخيص الدقيق وصولًا إلى خطة العلاج الجراحي والتعافي، بهدف استعادة استقامة العمود الفقري وتحسين نوعية حياة المرضى.
تهدف هذه الصفحة إلى تقديم دليل شامل ومفصل حول جراحة الجنف، يغطي الأسباب، الأعراض، التشخيص، الخيارات الجراحية المتاحة، الأهداف، المخاطر، ومسار التعافي. نأمل أن يكون هذا الدليل مرجعًا قيمًا للمرضى وعائلاتهم لفهم هذه الحالة المعقدة والخيارات العلاجية المتاحة لهم، وتأكيدًا على أن الرعاية المتخصصة والخبرة التي يقدمها الأستاذ الدكتور محمد هطيف في صنعاء تضع معايير جديدة للتميز في جراحة العمود الفقري.
التشريح الأساسي للعمود الفقري وعلاقته بالجنف
لفهم جراحة الجنف وأهميتها، من الضروري أولاً فهم البنية الأساسية للعمود الفقري وكيف يتأثر بالجنف. العمود الفقري هو الدعامة الرئيسية للجسم، وهو يتكون من سلسلة من العظام الصغيرة تسمى الفقرات، تتراص فوق بعضها البعض لتشكل عمودًا مرنًا وقويًا.
مكونات العمود الفقري
-
الفقرات:
هي الوحدات العظمية التي تشكل العمود الفقري. يتم تقسيمها إلى مناطق:
- الفقرات العنقية (7 فقرات): في الرقبة.
- الفقرات الصدرية (12 فقرة): في الجزء العلوي من الظهر، تتصل بالأضلاع.
- الفقرات القطنية (5 فقرات): في الجزء السفلي من الظهر.
- العجز والعصعص: في قاعدة العمود الفقري.
- الأقراص الفقرية: توجد بين الفقرات وتعمل كوسائد امتصاص للصدمات، مما يسمح بحركة مرنة للعمود الفقري.
- المفاصل الوجيهية: هي مفاصل صغيرة تربط الفقرات ببعضها البعض من الخلف، وتسمح بحركة الانثناء والالتواء.
- الأربطة والعضلات: شبكة معقدة من الأربطة والعضلات تحيط بالعمود الفقري وتوفر له الدعم والاستقرار والحركة.
- الحبل الشوكي والأعصاب: يمر الحبل الشوكي، وهو امتداد للدماغ، عبر قناة داخل العمود الفقري (القناة الشوكية)، وتتفرع منه الأعصاب الشوكية لتصل إلى جميع أنحاء الجسم.
العمود الفقري الطبيعي مقابل العمود الفقري المصاب بالجنف
في العمود الفقري الطبيعي، يجب أن يكون مستقيمًا عند النظر إليه من الخلف. ومع ذلك، عند النظر إليه من الجانب، يكون هناك انحناءات طبيعية: انحناء للداخل في الرقبة وأسفل الظهر (القعس أو اللوردوز)، وانحناء للخارج في الجزء العلوي من الظهر (الحداب أو الكيفوز). هذه الانحناءات ضرورية للحفاظ على التوازن وامتصاص الصدمات.
في حالة الجنف، يحدث انحناء جانبي غير طبيعي للعمود الفقري، مما يجعله يبدو وكأنه يتخذ شكل حرف "S" أو "C" عند النظر إليه من الخلف. بالإضافة إلى الانحناء الجانبي، غالبًا ما يحدث دوران للفقرات، مما يؤدي إلى بروز أحد جانبي القفص الصدري أو الظهر (ما يُعرف بالحدبة الضلعية). هذا التشوه لا يؤثر فقط على المظهر الجمالي، بل يمكن أن يؤثر أيضًا على وظيفة الرئتين والقلب في الحالات الشديدة، وقد يسبب آلامًا أو مشاكل عصبية.
تتطلب جراحة الجنف فهمًا عميقًا لهذه التشوهات الهيكلية، حيث تهدف إلى تصحيح الانحناء والدوران لاستعادة أقرب ما يمكن إلى الشكل الطبيعي للعمود الفقري، مع الحفاظ على وظيفة الأعصاب والحبل الشوكي. الأستاذ الدكتور محمد هطيف، بخبرته الطويلة في جراحة العمود الفقري، يمتلك المعرفة والمهارة اللازمة للتعامل مع هذه التشوهات المعقدة بدقة وفعالية.
الأسباب وعوامل الخطر للجنف
الجنف ليس مجرد انحناء بسيط في الظهر؛ بل هو حالة معقدة يمكن أن تنجم عن مجموعة متنوعة من الأسباب، بعضها معروف وبعضها الآخر لا يزال قيد البحث. فهم الأسباب المحتملة يساعد في تحديد أفضل مسار علاجي.
أنواع الجنف الرئيسية وأسبابها
-
الجنف مجهول السبب (Idiopathic Scoliosis):
- هذا هو النوع الأكثر شيوعًا، حيث يشكل حوالي 80% من جميع حالات الجنف.
- يُطلق عليه "مجهول السبب" لأنه لا يوجد سبب واضح ومحدد لحدوثه.
- يُعتقد أن هناك عوامل وراثية وبيئية تلعب دورًا في تطوره.
-
يُصنف هذا النوع حسب العمر الذي يظهر فيه:
- الجنف الطفلي (Infantile): يظهر قبل سن 3 سنوات.
- الجنف اليافعي (Juvenile): يظهر بين سن 3 و 10 سنوات.
- الجنف المراهق (Adolescent): يظهر بين سن 10 و 18 سنة، وهو الأكثر شيوعًا.
- الجنف البالغ (Adult): يظهر بعد سن 18، وقد يكون نتيجة لتقدم الجنف المراهق أو تطوره في مرحلة البلوغ.
-
الجنف الخلقي (Congenital Scoliosis):
- ينتج عن تشوهات في العمود الفقري تحدث أثناء نمو الجنين في الرحم.
- قد تكون هذه التشوهات عبارة عن فقرات غير مكتملة التكوين (hemivertebrae) أو فقرات ملتحمة (fused vertebrae).
- غالبًا ما يتطلب هذا النوع التدخل الجراحي في سن مبكرة لمنع تفاقم الانحناء.
-
الجنف العصبي العضلي (Neuromuscular Scoliosis):
- ينشأ نتيجة لحالات تؤثر على الأعصاب أو العضلات وتؤدي إلى ضعف في دعم العمود الفقري.
- أمثلة على هذه الحالات تشمل: الشلل الدماغي، ضمور العضلات، السنسنة المشقوقة، وإصابات الحبل الشوكي.
- غالبًا ما يكون هذا النوع شديد التقدم ويتطلب جراحة لتوفير الدعم والاستقرار.
-
الجنف التنكسي (Degenerative Scoliosis):
- يحدث عادة لدى كبار السن نتيجة لتآكل الأقراص الفقرية والمفاصل مع التقدم في العمر.
- يمكن أن يؤدي هذا التآكل إلى انزلاق الفقرات وتطور انحناء جانبي.
- غالبًا ما يكون مصحوبًا بآلام الظهر وتضيق القناة الشوكية.
-
الجنف الثانوي (Secondary Scoliosis):
-
يمكن أن ينجم عن حالات أخرى مثل:
- الأورام: أورام العمود الفقري أو الأنسجة المحيطة به.
- الالتهابات: مثل التهاب العظم والنقي.
- الإصابات: كسور العمود الفقري غير المعالجة بشكل صحيح.
- اختلاف طول الساقين: يمكن أن يؤدي إلى ميلان الحوض وبالتالي انحناء تعويضي في العمود الفقري.
-
يمكن أن ينجم عن حالات أخرى مثل:
عوامل الخطر
على الرغم من أن الجنف مجهول السبب ليس له سبب واحد معروف، إلا أن هناك بعض عوامل الخطر التي قد تزيد من احتمالية الإصابة به أو تفاقمه:
- العمر: الجنف المراهق هو الأكثر شيوعًا، ويظهر عادة خلال طفرة النمو قبل البلوغ.
- الجنس: الفتيات أكثر عرضة للإصابة بالجنف الشديد الذي يتطلب العلاج مقارنة بالفتيان.
- التاريخ العائلي: وجود تاريخ عائلي للجنف يزيد من خطر الإصابة به، مما يشير إلى وجود مكون وراثي.
- سرعة النمو: الأطفال والمراهقون الذين يمرون بطفرات نمو سريعة يكونون أكثر عرضة لتفاقم الجنف.
فهم هذه الأسباب وعوامل الخطر يساعد الأستاذ الدكتور محمد هطيف في صنعاء على تقييم كل حالة بدقة وتحديد أفضل استراتيجية علاجية، سواء كانت جراحية أو غير جراحية، لضمان أفضل النتائج للمرضى.
الأعراض والعلامات المميزة للجنف
غالبًا ما يكون الجنف خفيًا في مراحله المبكرة، خاصة الجنف مجهول السبب لدى المراهقين، وقد لا يسبب أي ألم. ومع ذلك، مع تقدم الانحناء، تبدأ علامات وأعراض واضحة في الظهور. من المهم التعرف على هذه العلامات مبكرًا لضمان التدخل في الوقت المناسب.
العلامات الجسدية التي يمكن ملاحظتها
- عدم استواء الكتفين: يكون أحد الكتفين أعلى من الآخر بشكل واضح.
- بروز أحد لوحي الكتف: يظهر أحد لوحي الكتف أكثر بروزًا ووضوحًا من الآخر.
- عدم توازن الخصر: يبدو أحد جانبي الخصر أكثر بروزًا أو يميل إلى الداخل أكثر من الآخر.
- ميلان الرأس: قد لا يكون الرأس متمركزًا تمامًا فوق الحوض، بل يميل إلى أحد الجانبين.
- بروز أحد الأضلاع (الحدبة الضلعية): عند الانحناء إلى الأمام، قد يظهر جانب واحد من القفص الصدري أعلى من الآخر بسبب دوران الفقرات. هذه العلامة تُعرف باسم "اختبار آدم للأمام" (Adam's Forward Bend Test) وهي طريقة شائعة للكشف عن الجنف.
- عدم استواء الوركين: قد يبدو أحد الوركين أعلى أو أكثر بروزًا من الآخر.
- اختلاف طول الساقين الظاهري: في بعض الحالات، قد يبدو أن ساقًا أطول من الأخرى، على الرغم من أن الطول الحقيقي للساقين قد يكون متساويًا.
- عدم تناظر الجسم بشكل عام: يلاحظ الأهل أو الأصدقاء أن الجسم لا يبدو متناظرًا عند الوقوف.
- صعوبة في ملاءمة الملابس: قد يجد المريض صعوبة في ارتداء الملابس بشكل متساوٍ أو قد تظهر الملابس مائلة.
الأعراض التي قد يشعر بها المريض
في حين أن العديد من حالات الجنف لا تسبب ألمًا في البداية، إلا أن الحالات الأكثر شدة أو المتقدمة قد تؤدي إلى الأعراض التالية:
- آلام الظهر: قد يشعر المريض بآلام خفيفة إلى متوسطة في الظهر، خاصة في الجزء السفلي أو عند الوقوف لفترات طويلة.
- تعب في الظهر: شعور بالإرهاق أو التعب في عضلات الظهر بعد النشاط البدني.
- ضيق في التنفس أو مشاكل في القلب: في حالات الجنف الشديدة جدًا، حيث يكون الانحناء كبيرًا لدرجة الضغط على الرئتين أو القلب، قد يواجه المريض صعوبة في التنفس أو مشاكل في وظائف القلب. هذه الحالات نادرة وتتطلب تدخلًا فوريًا.
- مشاكل عصبية: في بعض الحالات النادرة، قد يؤدي الجنف إلى ضغط على الحبل الشوكي أو الأعصاب، مما يسبب خدرًا، ضعفًا، أو وخزًا في الساقين.
من المهم جدًا استشارة الأستاذ الدكتور محمد هطيف في صنعاء إذا لاحظت أيًا من هذه العلامات أو الأعراض لديك أو لدى طفلك. الكشف المبكر والتشخيص الدقيق يمكن أن يحدث فرقًا كبيرًا في خطة العلاج ونتائجها، مما يمنع تفاقم الحالة ويقلل من الحاجة إلى تدخلات جراحية أكثر تعقيدًا في المستقبل.
التشخيص الدقيق للجنف
يُعد التشخيص الدقيق للجنف الخطوة الأولى والأكثر أهمية في تحديد خطة العلاج المناسبة. يعتمد التشخيص على مزيج من الفحص السريري الشامل والتصوير الطبي المتخصص. في عيادة الأستاذ الدكتور محمد هطيف في صنعاء، يتم اتباع بروتوكولات تشخيصية دقيقة لضمان فهم كامل لحالة المريض.
1. التاريخ المرضي والفحص السريري
-
التاريخ المرضي:
يبدأ الطبيب بجمع معلومات مفصلة عن التاريخ الصحي للمريض، بما في ذلك:
- متى لوحظ الانحناء لأول مرة؟
- هل هناك تاريخ عائلي للجنف؟
- هل يعاني المريض من أي ألم أو أعراض أخرى؟
- هل يعاني المريض من أي أمراض عصبية أو عضلية؟
- مرحلة نمو المريض (خاصة لدى الأطفال والمراهقين).
-
الفحص السريري:
يتضمن الفحص الدقيق للعمود الفقري والجسم بشكل عام:
- ملاحظة الوضعية: يتم فحص المريض وهو واقف لتقييم تناظر الكتفين، الوركين، الخصر، ووضع الرأس.
- اختبار آدم للأمام (Adam's Forward Bend Test): يُطلب من المريض الانحناء إلى الأمام من الخصر مع ضم القدمين والذراعين بشكل مستقيم. يساعد هذا الاختبار في الكشف عن أي بروز في الأضلاع أو عدم تناظر في الظهر، مما يشير إلى دوران الفقرات.
- تقييم التوازن: يُقيم الطبيب توازن الجذع والمحاذاة الشاملة للجسم.
- الفحص العصبي: يتم فحص القوة، الإحساس، وردود الفعل العصبية لاستبعاد أي مشاكل عصبية مصاحبة أو مسببة للجنف.
2. التصوير الطبي
بعد الفحص السريري، يتم اللجوء إلى التصوير الطبي لتأكيد التشخيص، تحديد درجة الانحناء، وتقييم بنية العمود الفقري.
-
الأشعة السينية (X-rays):
- هي الأداة التشخيصية الأساسية للجنف.
- تُؤخذ صور بالأشعة السينية للعمود الفقري بالكامل من الأمام والخلف (AP) ومن الجانب (Lateral) بينما يكون المريض واقفًا.
- تُستخدم هذه الصور لقياس زاوية كوب (Cobb Angle)، وهي المقياس المعياري لشدة انحناء الجنف. تُعتبر زاوية كوب التي تزيد عن 10 درجات مؤشرًا على الجنف.
- يمكن أيضًا استخدام الأشعة السينية لتقييم نضج الهيكل العظمي (مثل اختبار ريسر Risser sign) لتوقع مدى نمو العمود الفقري المتبقي.
- في بعض الحالات، قد تُؤخذ أشعة سينية للمريض وهو ينحني جانبيًا لتقييم مرونة الانحناء.
-
التصوير بالرنين المغناطيسي (MRI):
-
لا يُطلب بشكل روتيني في جميع حالات الجنف، ولكنه ضروري في حالات معينة، مثل:
- الجنف الخلقي.
- الجنف الذي يتطور بسرعة أو يظهر في سن مبكرة جدًا.
- الجنف المصحوب بألم شديد أو أعراض عصبية (مثل الخدر أو الضعف).
- الجنف الذي يظهر فيه نمط انحناء غير نمطي.
- يوفر التصوير بالرنين المغناطيسي صورًا مفصلة للأنسجة الرخوة، مثل الحبل الشوكي والأعصاب، ويساعد في الكشف عن أي تشوهات داخلية قد تكون سببًا للجنف.
-
لا يُطلب بشكل روتيني في جميع حالات الجنف، ولكنه ضروري في حالات معينة، مثل:
-
التصوير المقطعي المحوسب (CT Scan):
- يُستخدم بشكل أقل شيوعًا من الأشعة السينية أو الرنين المغناطيسي في التشخيص الأولي للجنف.
- قد يكون مفيدًا في الحالات المعقدة، خاصة لتقييم التشوهات العظمية المفصلة قبل الجراحة، أو في حالات الجنف الخلقي حيث يوفر صورًا ثلاثية الأبعاد لبنية الفقرات.
من خلال الفحص الدقيق واستخدام أحدث تقنيات التصوير، يضمن الأستاذ الدكتور محمد هطيف في صنعاء تشخيصًا شاملاً ودقيقًا لكل مريض، مما يمهد الطريق لوضع خطة علاجية مخصصة وفعالة تحقق أفضل النتائج الممكنة.
العلاج الجراحي للجنف
جراحة الجنف هي خيار علاجي يُنظر فيه بعناية عندما لا تُجدي الطرق غير الجراحية نفعًا، أو عندما يكون الانحناء شديدًا ويتوقع أن يستمر في التفاقم. يمتلك الأستاذ الدكتور محمد هطيف في صنعاء خبرة واسعة في إجراء هذه الجراحات المعقدة، مستخدمًا أحدث التقنيات لضمان أفضل النتائج لمرضاه.
متى يُنصح بجراحة الجنف؟
يُتخذ قرار إجراء جراحة الجنف بناءً على عدة عوامل، أهمها:
- شدة الانحناء: عادةً ما تُوصى بالجراحة عندما تتجاوز زاوية كوب 40-50 درجة، خاصة إذا كان المريض لا يزال في مرحلة النمو.
- تفاقم الانحناء: إذا استمر الانحناء في التفاقم بمعدل سريع (عادةً أكثر من 5 درجات سنويًا) على الرغم من استخدام الدعامات أو العلاجات الأخرى.
- عدم فعالية الدعامات: عندما تكون الدعامات غير مجدية في إيقاف تقدم الانحناء، أو عندما لا تكون خيارًا ممكنًا للمريض.
- الأعراض الشديدة: مثل الألم الشديد الذي لا يستجيب للعلاجات الأخرى، أو الضغط على الأعصاب، أو التأثير على وظائف الرئة والقلب في الحالات المتقدمة جدًا.
- التأثير النفسي والاجتماعي: التشوه الجسدي الكبير قد يؤثر سلبًا على ثقة المريض بنفسه ونوعية حياته.
الأهداف الرئيسية لجراحة الجنف
تهدف جراحة الجنف، التي يجريها الأستاذ الدكتور محمد هطيف، إلى تحقيق ثلاثة أهداف أساسية:
- إيقاف تقدم الانحناء: الهدف الأول والأكثر أهمية هو منع الانحناء من التفاقم. بدون جراحة، يمكن للانحناءات الشديدة أن تستمر في الزيادة حتى بعد اكتمال النمو.
- تقليل التشوه واستعادة الاستقامة: تسعى الجراحة إلى تصحيح الانحناء الجانبي ودوران الفقرات قدر الإمكان. يمكن للجراحة أن تقلل الانحناء الجانبي بنسبة تتراوح بين 50% إلى 70%، مما يساعد المريض على الوقوف بشكل أكثر استقامة ويقلل من بروز الأضلاع (الحدبة الضلعية) في الظهر. تعتمد درجة التصحيح على مرونة العمود الفقري قبل الجراحة.
- الحفاظ على توازن الجذع: بالإضافة إلى تصحيح الانحناء، يركز الجراح على الحفاظ على التوازن العام للجذع. يتضمن ذلك محاولة الحفاظ على الانحناءات الطبيعية للعمود الفقري من الأمام والخلف (القعس والحداب) قدر الإمكان، وضمان بقاء الوركين والساقين متساويين ومتوازنين. هذا يضمن أن يكون مركز ثقل الجسم متوازنًا بعد الجراحة.
بالإضافة إلى هذه الأهداف، يراقب الأستاذ الدكتور محمد هطيف صحة الحبل الشوكي والأعصاب بعناية فائقة طوال فترة الجراحة لضمان عدم تعرضها لأي ضرر.
شاهد فيديو دمج الفقرات متعدد المستويات (المحتوى الأصلي بالإنجليزية، يمكن تكييفه كمصدر إلهام لمحتوى عربي)
الخيارات الجراحية للجنف مجهول السبب
تطورت تقنيات جراحة الجنف بشكل كبير، مما يوفر خيارات متنوعة تناسب حالات مختلفة. الأستاذ الدكتور محمد هطيف في صنعاء مطلع على أحدث هذه التقنيات ويقدمها لمرضاه.

يهدف دمج الفقرات إلى إزالة الحركة بين الفقرات لتحقيق تصحيح الانحناء.
هناك ثلاث فئات رئيسية لجراحة الجنف:
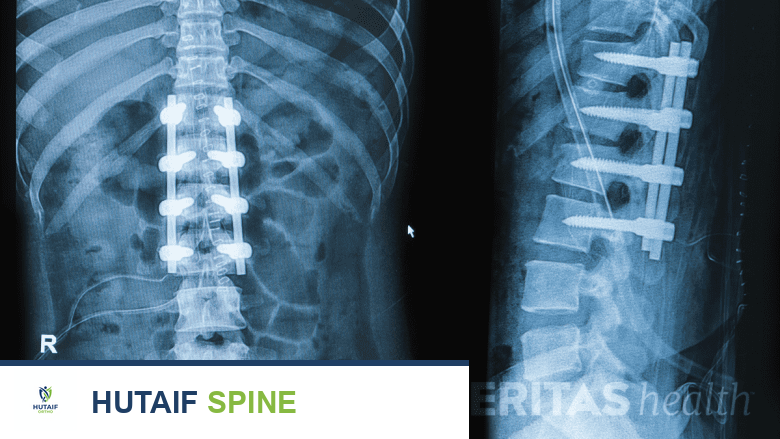
1. جراحة دمج الفقرات (Spinal Fusion)
تُعد جراحة دمج الفقرات هي الأكثر شيوعًا والأكثر استخدامًا لعلاج الجنف، خاصة لدى المراهقين والبالغين.
-
الآلية:
تتضمن هذه الجراحة دمج فقرتين أو أكثر من الفقرات المتجاورة بشكل دائم، بحيث تنمو معًا لتشكل عظمًا صلبًا واحدًا لا يتحرك. يتم ذلك عن طريق:
- إزالة الغضاريف والأقراص: يتم إزالة الأقراص الفقرية بين الفقرات المراد دمجها.
- تطعيم العظام: تُستخدم طعوم عظمية (من جسم المريض نفسه أو من متبرع أو مواد اصطناعية) لتشجيع نمو العظم بين الفقرات.
- الأدوات الجراحية (Instrumentation): تُستخدم قضبان، براغي، خطافات، و/أو أسلاك معدنية لتثبيت الفقرات في وضعها الصحيح أثناء عملية الاندماج العظمي. هذه الأدوات تعمل كدعامة داخلية وتساعد على تصحيح الانحناء والدوران.
-
المزايا:
- سجل طويل من الأمان والفعالية: تمارس هذه الجراحة منذ عقود ولديها سجل حافل بالنجاح في تصحيح الجنف ومنع تفاقمه.
- تصحيح كبير للانحناء: توفر تصحيحًا فعالًا للانحناء الجانبي والدوران.
- تحسين نوعية الحياة: تقلل الألم وتحسن من المظهر الجسدي للمريض.
- بفضل التقنيات الحديثة، أصبح بالإمكان دمج عدد أقل من الفقرات، مما يحافظ على قدر أكبر من مرونة العمود الفقري مقارنة بالماضي.
-
العيوب:
- فقدان الحركة: تفقد الفقرات المدمجة قدرتها على الحركة، مما قد يحد من بعض حركات الانثناء والالتواء في الظهر.
- فترة تعافٍ أطول: تتطلب فترة تعافٍ أطول نسبيًا.
يركز الأستاذ الدكتور محمد هطيف في صنعاء على استخدام أحدث الأدوات الجراحية والتقنيات المتقدمة في دمج الفقرات لضمان أقصى قدر من التصحيح مع الحفاظ على أكبر قدر ممكن من وظيفة العمود الفقري.
شاهد جراحة دمج الفقرات القطنية (المحتوى الأصلي بالإنجليزية، يمكن تكييفه كمصدر إلهام لمحتوى عربي)
2. الأنظمة النامية (Growing Systems) لتأخير الدمج
هذا الخيار مخصص للأطفال الصغار الذين لا يزالون في طور النمو ولديهم انحناءات شديدة. الهدف هو تصحيح الانحناء مع السماح للعمود الفقري بالنمو قدر الإمكان قبل إجراء دمج دائم للفقرات.
- الآلية: تُزرع قضبان خاصة في العمود الفقري وتُثبت عليه لمساعدة في تصحيح الانحناء أو الحفاظ عليه. هذه القضبان تُمدد جراحيًا كل 6 إلى 12 شهرًا لمواكبة نمو الطفل.
-
المزايا:
- تسمح للعمود الفقري والصدر بالنمو بشكل طبيعي.
- تؤخر الحاجة إلى دمج الفقرات حتى يقترب الطفل من النضج الهيكلي.
-
العيوب:
- تتطلب جراحات متكررة لتمديد القضبان.
- لا تزال تؤدي في النهاية إلى دمج الفقرات بمجرد اكتمال النمو.
- مخاطر مرتبطة بالجراحات المتعددة مثل العدوى أو فشل الأدوات.
3. الجراحة بدون دمج (Fusionless Surgery)
تُعد هذه التقنيات أحدث وأقل شيوعًا، وتستهدف بشكل أساسي الأطفال والمراهقين الذين لا يزالون في طور النمو. الفكرة الأساسية هي تعديل نمو العمود الفقري لتصحيح الانحناء.
- النظرية: تعتمد على مبدأ "تعديل النمو" (Growth Modulation)، حيث يتم تطبيق ضغط مستمر على جانب واحد من العمود الفقري لمنع نموه أو إبطائه، بينما يُسمح للجانب الآخر بالنمو بشكل طبيعي. مع استمرار النمو، يصحح العمود الفقري نفسه تدريجيًا.
-
مثال: نظام ربط الفقرات (Vertebral Tethering System):
- تتضمن هذه الطريقة وضع براغي على الجانب الخارجي من الانحناء ثم ربطها بحبل قوي أو سلك.
- يتم شد الحبل لتقويم العمود الفقري. مع نمو الطفل، يتباطأ نمو الجانب المربوط بينما يستمر الجانب الآخر في النمو، مما يؤدي إلى تصحيح الانحناء.
-
المزايا المحتملة:
- الحفاظ على مرونة العمود الفقري: الهدف الرئيسي هو الحفاظ على حركة العمود الفقري، على عكس جراحة دمج الفقرات.
- تصحيح تدريجي: يحدث التصحيح مع نمو الطفل بشكل طبيعي.
-
العيوب والتحديات:
- تقنية جديدة: لا تزال هذه التقنيات جديدة نسبيًا، ولا تتوفر بيانات طويلة الأمد حول مخاطرها وفوائدها ونتائجها على المدى الطويل.
- ليست مناسبة لجميع الحالات: قد لا تكون فعالة في الانحناءات الشديدة جدًا أو في المرضى الذين أكملوا نموهم.
- مخاطر مثل الإفراط في التصحيح أو عدم كفا
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
المواضيع والفصول التفصيلية
تعمق في هذا الدليل من خلال الفصول التخصصية المرتبطة بـ msk-hutaif-جراحة-الجنف-استعادة-استقامة-الظهر-مع-الأستاذ-الدكتور-محمد-هطيف-في-صنعاء
