استبدال القرص الصناعي العنقي: حل متقدم لآلام الرقبة واستعادة الحركة
الخلاصة الطبية السريعة: استبدال القرص الصناعي العنقي هو إجراء جراحي حديث يستبدل الأقراص التالفة في الرقبة بقرص صناعي، بهدف تخفيف الألم والحفاظ على مرونة العمود الفقري، خلافًا لعمليات الدمج التي تحد من الحركة.
مقدمة: وداعًا لآلام الرقبة المزمنة مع تقنيات استبدال القرص الصناعي العنقي
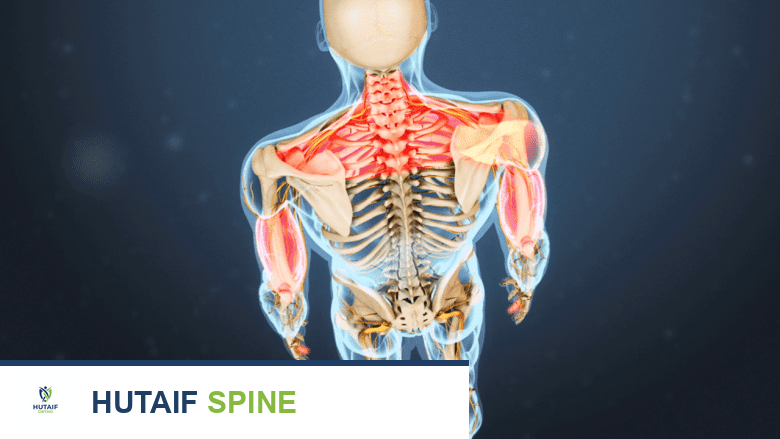
تُعد آلام الرقبة المزمنة وتيبسها من المشكلات الصحية الشائعة التي تؤثر بشكل كبير على جودة حياة الملايين حول العالم. غالبًا ما تنجم هذه الآلام عن تدهور الأقراص الفقرية العنقية، وهي الوسائد المرنة التي تفصل بين فقرات الرقبة وتسمح بحركتها السلسة. عندما تتآكل هذه الأقراص أو تتضرر، يمكن أن يؤدي ذلك إلى ضغط على الأعصاب، مما يسبب ألمًا شديدًا، وخدرًا، وضعفًا في الذراعين واليدين.
في الماضي، كان الحل الجراحي الأكثر شيوعًا لمثل هذه الحالات هو "دمج الفقرات العنقية"، وهو إجراء يهدف إلى تثبيت الفقرات معًا ومنع حركتها. ورغم فعاليته في تخفيف الألم، إلا أنه غالبًا ما يؤدي إلى فقدان جزء من مرونة الرقبة وزيادة الضغط على الأقراص المجاورة.
لكن بفضل التطورات الهائلة في جراحة العمود الفقري، ظهرت تقنيات "استبدال القرص الصناعي العنقي" كبديل ثوري. تهدف هذه التقنيات إلى استبدال القرص التالف بقرص صناعي مصمم خصيصًا لمحاكاة وظيفة القرص الطبيعي، مما يسمح بالحفاظ على نطاق حركة الرقبة الطبيعي قدر الإمكان، ويقلل من الحاجة إلى دمج الفقرات.
يُعد الأستاذ الدكتور محمد هطيف، الرائد في جراحة العمود الفقري في صنعاء واليمن، من أبرز الخبراء في تقييم الحالات وتحديد أفضل تقنيات الأقراص الصناعية لضمان أفضل النتائج لمرضاه. بفضل خبرته الواسعة والتزامه بأحدث الابتكارات، يقدم الدكتور هطيف حلولًا جراحية متقدمة تعيد للمرضى حريتهم في الحركة وتخلصهم من الألم.
في هذا الدليل الشامل، سنتعمق في فهم تقنيات استبدال القرص الصناعي العنقي، أهدافها، المواد المستخدمة في تصنيعها، ومفاهيم تصميمها، بالإضافة إلى كل ما يحتاج المريض لمعرفته حول هذا الإجراء المتقدم.
التشريح الأساسي للعمود الفقري العنقي
لفهم أهمية استبدال القرص الصناعي، من الضروري أولاً فهم البنية الأساسية للعمود الفقري العنقي (الرقبة). يتكون العمود الفقري العنقي من سبع فقرات (C1 إلى C7) تبدأ من قاعدة الجمجمة وتمتد إلى الجزء العلوي من الظهر. هذه الفقرات هي الأصغر والأكثر مرونة في العمود الفقري، مما يسمح بحركة واسعة للرأس والرقبة.
مكونات العمود الفقري العنقي
- الفقرات (Vertebrae): هي العظام التي تشكل العمود الفقري. لكل فقرة جسم أمامي صلب وقوس خلفي يحيط بالحبل الشوكي.
-
الأقراص الفقرية (Intervertebral Discs):
تقع بين كل فقرتين (باستثناء الفقرتين C1 و C2). تعمل هذه الأقراص كوسائد ممتصة للصدمات وتسمح بحركة سلسة ومرنة بين الفقرات. يتكون كل قرص من جزأين:
- الحلقة الليفية (Annulus Fibrosus): الطبقة الخارجية القوية والمرنة التي تحيط بالقرص.
- النواة اللبية (Nucleus Pulposus): المادة الهلامية اللينة الموجودة في مركز القرص، والتي تمنحه خصائصه الممتصة للصدمات.
- المفاصل الوجيهية (Facet Joints): هي مفاصل صغيرة تقع في الجزء الخلفي من كل فقرة، وتساعد على توجيه حركة العمود الفقري وتوفير الاستقرار.
- الحبل الشوكي والأعصاب (Spinal Cord and Nerves): يمر الحبل الشوكي عبر قناة داخل الفقرات، وتتفرع منه الأعصاب الشوكية التي تغذي الذراعين واليدين وبقية الجسم.
وظيفة الأقراص الفقرية العنقية
الأقراص الفقرية العنقية حيوية للحفاظ على صحة الرقبة ووظيفتها. فهي:
*
امتصاص الصدمات:
تحمي الفقرات والدماغ من الصدمات الناتجة عن الحركة اليومية.
*
السماح بالحركة:
تسمح للرقبة بالانثناء، التمدد، الدوران، والانحناء الجانبي.
*
الحفاظ على المسافة:
تحافظ على المسافة الصحيحة بين الفقرات، مما يضمن عدم انضغاط الأعصاب الشوكية.
عندما تتدهور هذه الأقراص، تفقد قدرتها على أداء هذه الوظائف، مما يؤدي إلى مجموعة من المشاكل التي سنتناولها في الأقسام التالية.
أسباب وعوامل خطر تدهور القرص العنقي
تدهور القرص العنقي، المعروف أيضًا باسم مرض القرص التنكسي العنقي، هو عملية طبيعية تحدث مع التقدم في العمر، ولكن يمكن أن تتسارع بسبب عدة عوامل. فهم هذه الأسباب والعوامل يساعد في الوقاية والتعرف المبكر على المشكلة.
الأسباب الرئيسية لتدهور القرص
- الشيخوخة الطبيعية: مع التقدم في العمر، تفقد الأقراص الفقرية محتواها المائي وتصبح أقل مرونة، مما يجعلها أكثر عرضة للتشقق والتلف.
- الإصابات الرضحية: يمكن أن تؤدي حوادث السيارات (خاصة إصابات الرقبة الناتجة عن "الارتداد")، السقوط، أو الإصابات الرياضية إلى تمزق أو فتق في القرص.
- الحمل الميكانيكي المتكرر: الأنشطة التي تتضمن حركات رقبة متكررة أو حمل أوزان ثقيلة يمكن أن تزيد من الضغط على الأقراص وتسرع تدهورها.
- الوضعيات الخاطئة: الجلوس أو الوقوف بوضعيات غير صحيحة لفترات طويلة (مثل الانحناء على شاشات الكمبيوتر أو الهواتف الذكية) يضع ضغطًا غير متساوٍ على الأقراص.
- العوامل الوراثية: قد يكون لدى بعض الأشخاص استعداد وراثي لتطور مرض القرص التنكسي في سن مبكرة.
عوامل الخطر التي تزيد من احتمالية تدهور القرص
- التدخين: يقلل التدخين من تدفق الدم إلى الأقراص الفقرية، مما يعيق قدرتها على الشفاء ويساهم في تدهورها.
- السمنة: الوزن الزائد يزيد من الضغط الكلي على العمود الفقري، بما في ذلك الأقراص العنقية.
- نقص النشاط البدني: ضعف عضلات الرقبة والظهر يمكن أن يقلل من الدعم المقدم للعمود الفقري، مما يزيد من إجهاد الأقراص.
- المهن التي تتطلب جهدًا بدنيًا: الوظائف التي تتطلب رفع الأثقال، الانحناء المتكرر، أو الاهتزاز (مثل سائقي الشاحنات) تزيد من خطر إصابة القرص.
- التاريخ العائلي: وجود أفراد في العائلة يعانون من مشاكل القرص قد يزيد من خطر إصابتك.
فهم هذه العوامل يساعد المرضى على اتخاذ خطوات وقائية، وعند ظهور الأعراض، يوجههم نحو التشخيص والعلاج المناسبين في الوقت المناسب.
أعراض تدهور القرص العنقي
عندما يتدهور القرص العنقي أو يتعرض للفتق، يمكن أن يسبب مجموعة واسعة من الأعراض، تتراوح من الألم الخفيف إلى الألم الشديد والموهن، وقد تؤثر على نوعية حياة المريض بشكل كبير. تعتمد الأعراض على مكان القرص المتضرر وعلى ما إذا كان يضغط على الأعصاب أو الحبل الشوكي.
الأعراض الشائعة لتدهور القرص العنقي
-
ألم الرقبة:
- الألم هو العرض الأكثر شيوعًا، وقد يكون خفيفًا أو حادًا.
- يمكن أن يكون الألم موضعيًا في الرقبة أو ينتشر إلى الكتفين، أعلى الظهر، أو حتى الرأس (صداع عنقي).
- قد يزداد الألم مع حركات معينة للرقبة، مثل الدوران أو الإمالة.
- قد يكون الألم مزمنًا ويستمر لفترات طويلة، أو يظهر على شكل نوبات حادة.
-
الألم المنتشر (Radiculopathy):
- إذا ضغط القرص على جذر عصبي، يمكن أن ينتشر الألم إلى الذراع، الساعد، اليد، أو الأصابع.
- يُعرف هذا الألم غالبًا باسم "الألم الإشعاعي" أو "عرق النسا العنقي".
- قد يوصف الألم بأنه حارق، لاذع، أو كهربائي.
-
التنميل والخدر (Numbness and Tingling):
- عادة ما يصاحب الألم الإشعاعي شعور بالتنميل أو الخدر في منطقة معينة من الذراع أو اليد أو الأصابع، اعتمادًا على العصب المضغوط.
- قد يشعر المريض بـ "دبابيس وإبر" في الأطراف العلوية.
-
الضعف العضلي (Muscle Weakness):
- في الحالات الأكثر شدة، يمكن أن يؤدي الضغط المستمر على العصب إلى ضعف في العضلات التي يغذيها هذا العصب.
- قد يجد المريض صعوبة في الإمساك بالأشياء، رفع الذراع، أو أداء مهام تتطلب براعة يدوية.
-
تصلب الرقبة ونقص نطاق الحركة:
- قد يشعر المريض بتصلب في الرقبة، مما يحد من قدرته على تحريك رأسه بحرية.
- تصبح بعض الحركات مؤلمة أو مستحيلة.
-
الصداع:
- يمكن أن يسبب تدهور القرص العنقي صداعًا ينتشر من مؤخرة الرأس إلى الجبهة أو الصدغين، يُعرف بالصداع العنقي.
-
أعراض الاعتلال النخاعي (Myelopathy) (في الحالات الشديدة):
-
إذا كان هناك ضغط على الحبل الشوكي نفسه، يمكن أن تظهر أعراض أكثر خطورة، مثل:
- مشاكل في التوازن والتنسيق.
- صعوبة في المشي.
- ضعف أو تنميل في الساقين.
- فقدان السيطرة على المثانة أو الأمعاء (نادر جدًا ويتطلب تدخلًا طبيًا فوريًا).
-
إذا كان هناك ضغط على الحبل الشوكي نفسه، يمكن أن تظهر أعراض أكثر خطورة، مثل:
من المهم جدًا استشارة طبيب متخصص، مثل الأستاذ الدكتور محمد هطيف، عند ظهور أي من هذه الأعراض لتشخيص الحالة بدقة وتحديد خطة العلاج المناسبة قبل تفاقم المشكلة.
تشخيص مشاكل القرص العنقي
التشخيص الدقيق هو الخطوة الأولى والأكثر أهمية في تحديد خطة العلاج المناسبة لمشاكل القرص العنقي. يعتمد التشخيص على مجموعة من الفحوصات السريرية والتصويرية التي يقوم بها أخصائي العمود الفقري.
خطوات التشخيص
-
التاريخ المرضي الشامل:
- يبدأ الطبيب بسؤال المريض عن الأعراض التي يعاني منها، متى بدأت، مدى شدتها، العوامل التي تزيدها أو تخففها، وأي إصابات سابقة.
- يسأل أيضًا عن التاريخ الطبي العام، الأدوية التي يتناولها المريض، وأي حالات صحية أخرى.
-
الفحص البدني والعصبي:
- يقوم الطبيب بتقييم نطاق حركة الرقبة، ويبحث عن أي مناطق للألم أو التصلب.
- يختبر قوة العضلات في الذراعين واليدين، المنعكسات (ردود الأفعال)، والإحساس (التنميل أو الخدر) لتحديد ما إذا كان هناك ضغط على الأعصاب أو الحبل الشوكي ومستوى هذا الضغط.
- قد يقوم الطبيب بإجراء اختبارات خاصة مثل اختبار Spurling لتحديد ما إذا كان ضغط جذر العصب موجودًا.
-
الفحوصات التصويرية:
-
الأشعة السينية (X-rays):
- توفر صورًا للعظام وتظهر أي تغيرات في محاذاة الفقرات، تضييق المسافات بين الأقراص، أو تكون نتوءات عظمية (Osteophytes).
- لا تظهر الأقراص نفسها أو الأنسجة الرخوة بوضوح.
-
التصوير بالرنين المغناطيسي (MRI):
- يُعد التصوير بالرنين المغناطيسي هو الاختبار التصويري الأكثر تفصيلاً لتشخيص مشاكل القرص العنقي.
- يوفر صورًا مفصلة للأقراص الفقرية، الحبل الشوكي، والأعصاب.
- يمكنه الكشف عن فتق القرص، تدهور القرص، تضييق القناة الشوكية (التضيق)، أو ضغط الأعصاب.
- مهم جدًا لتقييم مدى الضرر وتحديد ما إذا كان هناك اعتلال نخاعي.
-
التصوير المقطعي المحوسب (CT Scan):
- يستخدم في بعض الحالات، خاصة إذا كان هناك موانع للتصوير بالرنين المغناطيسي، أو لتقييم البنية العظمية بشكل أكثر تفصيلاً.
- يمكن أن يظهر نتوءات عظمية وضيقًا في القناة الشوكية.
-
تخطيط كهربية العضل ودراسات توصيل الأعصاب (EMG/NCS):
- قد يطلب الطبيب هذه الفحوصات لتقييم وظيفة الأعصاب والعضلات.
- تساعد في تحديد ما إذا كان هناك تلف في الأعصاب ومصدره، وتفريقه عن حالات أخرى مثل متلازمة النفق الرسغي.
-
بعد جمع كل هذه المعلومات، يقوم الأستاذ الدكتور محمد هطيف بتقييم شامل للحالة ويناقش مع المريض خيارات العلاج المتاحة، بدءًا من العلاجات التحفظية وصولًا إلى التدخل الجراحي إذا لزم الأمر.
خيارات علاج تدهور القرص العنقي
يعتمد علاج تدهور القرص العنقي على شدة الأعراض، مدى الضرر، واستجابة المريض للعلاجات المختلفة. يبدأ العلاج عادة بالأساليب التحفظية، وفي حال عدم فعاليتها، يتم اللجوء إلى الخيارات الجراحية.
العلاجات التحفظية (غير الجراحية)
تُعد العلاجات التحفظية الخط الأول لمعظم حالات تدهور القرص العنقي، وقد تكون كافية لتخفيف الأعراض لدى العديد من المرضى.
-
الراحة وتعديل النشاط:
- تجنب الأنشطة التي تزيد من الألم أو تسبب إجهادًا للرقبة.
- تعديل وضعيات الجلوس والنوم لتجنب الضغط على الرقبة.
-
الأدوية:
- مسكنات الألم التي لا تستلزم وصفة طبية: مثل الباراسيتامول أو مضادات الالتهاب غير الستيرويدية (NSAIDs) لتخفيف الألم والالتهاب.
- مرخيات العضلات: للمساعدة في تخفيف التشنجات العضلية.
- الأدوية المضادة للاعتلال العصبي: مثل جابابنتين أو بريجابالين لتخفيف الألم العصبي.
- الكورتيكوستيرويدات الفموية: في بعض الحالات لتخفيف الالتهاب الحاد.
-
العلاج الطبيعي:
- برامج تمارين مصممة لتقوية عضلات الرقبة والكتفين، وتحسين المرونة، وتصحيح الوضعية.
- قد يشمل العلاج الطبيعي أيضًا العلاج بالحرارة أو البرودة، التدليك، والجر العنقي.
-
الحقن:
- حقن الستيرويد فوق الجافية: يتم حقن الكورتيكوستيرويدات مباشرة في الفراغ حول الحبل الشوكي والأعصاب لتخفيف الالتهاب والألم.
- حقن مفصل الوجيه: تستهدف المفاصل الوجيهية الملتهبة.
-
الطب البديل والتكميلي:
- بعض المرضى يجدون الراحة في العلاج بالوخز بالإبر، الكايروبراكتيك (تقويم العمود الفقري)، أو التدليك، ولكن يجب استشارة الطبيب قبل البدربأيها.
العلاجات الجراحية
إذا لم تنجح العلاجات التحفظية في تخفيف الأعراض بعد فترة من الزمن (عادة 6-12 أسبوعًا)، أو إذا كانت الأعراض شديدة وتتفاقم (مثل الضعف العضلي التقدمي أو الاعتلال النخاعي)، فقد يوصي الأستاذ الدكتور محمد هطيف بالتدخل الجراحي.
تتضمن الخيارات الجراحية الرئيسية لمشاكل القرص العنقي:
-
استئصال القرص العنقي الأمامي ودمج الفقرات (ACDF):
- يُعد هذا الإجراء الجراحي التقليدي الأكثر شيوعًا.
- يتم إزالة القرص التالف من خلال شق صغير في مقدمة الرقبة.
- يتم بعد ذلك وضع طعم عظمي أو قفص بين الفقرتين، ويتم تثبيتهما بلوحة ومسامير لدمجهما معًا.
- الهدف هو تخفيف الضغط على الأعصاب أو الحبل الشوكي وتثبيت الجزء المصاب من العمود الفقري.
- عيب هذا الإجراء هو فقدان الحركة في الجزء المدمج وزيادة الضغط على الأقراص المجاورة.
-
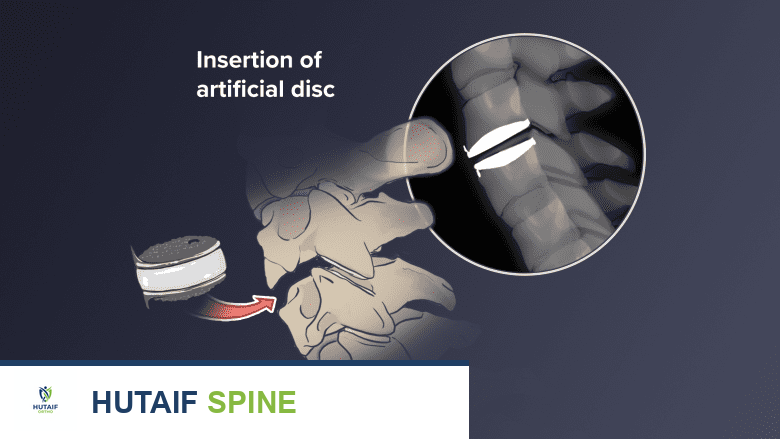
استبدال القرص الصناعي العنقي (Cervical Artificial Disc Replacement - ADR):
- هو البديل الحديث لعملية دمج الفقرات.
- يتم إزالة القرص التالف واستبداله بقرص صناعي مصمم للحفاظ على حركة العمود الفقري.
- يُعد هذا الإجراء هو محور هذا الدليل، وسيتم تفصيله في الأقسام التالية.
-
استئصال القرص العنقي الخلفي (Posterior Cervical Discectomy):
- يتم إجراء هذا النوع من الجراحة من الجزء الخلفي للرقبة لإزالة جزء من القرص الذي يضغط على الأعصاب.
- أقل شيوعًا من النهج الأمامي للقرص العنقي.
يقوم الأستاذ الدكتور محمد هطيف بتقييم دقيق لكل حالة لتحديد ما إذا كان المريض مرشحًا جيدًا لاستبدال القرص الصناعي العنقي، مع الأخذ في الاعتبار عوامل مثل عمر المريض، حالته الصحية العامة، وشدة تدهور القرص.
أهداف الأقراص الصناعية العنقية
[
Your user agent does not support the HTML5 Video element.
A short video of artificial disc restoring the spacing beteen the vertebrae.
](https://res.cloudinary.com/da1molee1/video/upload/q_auto:eco/cervical-disc-replacement-video.mp4?_a=BAAAV6E0)
يُعد استبدال القرص الصناعي العنقي إجراءً جراحيًا معقدًا يتطلب خبرة عالية، ويتمثل هدفه الأساسي في استعادة وظيفة القرص الطبيعي قدر الإمكان. القرص الصناعي المثالي يسعى لتحقيق الأهداف التالية:
- تغطية الصفائح النهائية (Endplates): تحتوي الصفائح النهائية على غضروف يفصل القرص عن العظم الفقري أعلاه وأسفله. عندما يكون القرص الصناعي كبيرًا بما يكفي لتغطية هذه الصفائح بالكامل، فإنه يؤدي إلى توزيع أفضل للأحمال على العمود الفقري العنقي. هذا التوزيع الجيد يقلل من الضغط على العظام المجاورة ويساهم في استقرار القرص على المدى الطويل.
- تخفيف ضغط الأعصاب بأقصر ارتفاع ممكن: يلعب ارتفاع القرص الصناعي دورًا مهمًا في منع انضغاط جذر العصب. الأقراص ذات الارتفاع الأصغر التي يمكن أن تحقق تخفيفًا كاملاً لضغط الأعصاب تكون أفضل من الأقراص الأطول. الأقراص الأطول قد تتسبب في ابتعاد المفاصل الوجيهية والأنسجة الضامة الأخرى التي تربط الفقرات عن بعضها البعض، مما يؤدي إلى انخفاض الحركة.
- الحفاظ على نطاق حركة الرقبة: على عكس عمليات دمج الفقرات التي تثبت الفقرات وتحد من حركتها، يهدف القرص الصناعي إلى السماح بالحركة الطبيعية للرقبة في جميع الاتجاهات (الانثناء، التمديد، الانحناء الجانبي، والدوران).
- تخفيف الألم: الهدف الأسمى هو تخفيف الألم الناتج عن ضغط الأعصاب أو تدهور القرص، مما يحسن جودة حياة المريض.
- منع تدهور الأقراص المجاورة: من خلال الحفاظ على الحركة الطبيعية، يقلل القرص الصناعي من الإجهاد الزائد على الأقراص الفقرية المجاورة، والذي يمكن أن يحدث بعد عمليات الدمج.
تتوفر الأقراص الصناعية بأحجام وأشكال وارتفاعات مختلفة لتحقيق هذه الأهداف وتوفير نتائج جراحية ممتازة. يقوم الأستاذ الدكتور محمد هطيف باختيار القرص الأنسب لكل مريض بناءً على التشخيص الدقيق والاحتياجات الفردية.
شاهد فيديو جراحة استبدال القرص العنقي للمزيد من التفاصيل المرئية.
المواد المستخدمة في تصنيع الأقراص الصناعية العنقية
تُصنع الأقراص الصناعية العنقية من مواد عالية الجودة يجب أن تكون قوية، مقاومة للتآكل، وقادرة على تحمل الأحمال الناتجة عن وزن الرأس وحركات الرقبة اليومية. اختيار المواد المناسبة أمر بالغ الأهمية لضمان متانة القرص وسلامته على المدى الطويل.
تشمل المواد الشائعة المستخدمة في تصنيع الأقراص الصناعية العنقية ما يلي:
-
البولي إيثيلين (Polyethylene):
- بوليمر غير معدني يتكون من سلاسل جزيئية طويلة.
- يتميز بقدرته الفعالة على نقل الأحمال وتوفير قوة عالية للقرص الصناعي ضد الصدمات.
- مادة حيوية متوافقة مع الجسم، ولا تسبب تفاعلات سلبية.
- لا تنتج تشوهات (artifacts) على صور الرنين المغناطيسي، مما يسهل المتابعة التشخيصية بعد الجراحة.
-
التيتانيوم (Titanium):
- معدن قوي ومقاوم للتآكل وذو خصائص مرنة جيدة.
- يشجع نمو العظام على القرص، وهي ميزة مهمة للاستقرار طويل الأمد.
- يُستخدم غالبًا في الصفائح النهائية للقرص التي تتصل بالفقرات.
-
الكوبالت-كروم (Cobalt-chrome):
- خليط من معدني الكوبالت والكروم، يشكل سبيكة تتميز بقوة وصلابة عالية.
- مقاوم للتآكل بشكل ممتاز.
- يُستخدم أيضًا في المكونات المعدنية للقرص، خاصة الأسطح التي تحتك ببعضها.
-
الفولاذ المقاوم للصدأ (Stainless steel):
- يُصنع بمزج الحديد والكربون، وينتج أقراصًا قوية.
- قد تكون خصائصه الميكانيكية أقل قليلاً من نظرائه المعدنية الأخرى (التيتانيوم والكوبالت-كروم).
- أقل شيوعًا في الأقراص الحديثة مقارنة بالمواد الأخرى.
| المادة | الخصائص الرئيسية | الاستخدام الشائع في القرص الصناعي |
|---|---|---|
| البولي إيثيلين | غير معدني، قوي، مرن، لا يسبب تشوهات MRI | قلب القرص الذي يسمح بالحركة |
| التيتانيوم | معدني، قوي، مقاوم للتآكل، يشجع نمو العظم | الصفائح النهائية المتصلة بالفقرات |
| الكوبالت-كروم | سبيكة معدنية، قوية جدًا، صلبة، مقاومة للتآكل | مكونات معدنية داخلية، أسطح الاحتكاك |
| الفولاذ المقاوم للصدأ | معدني، قوي، مقاوم للصدأ (أقل من التيتانيوم والكوبالت-كروم في بعض الخصائص) | مكونات معدنية، أقل شيوعًا في الأقراص الحديثة |
نظرًا لأن معظم الأقراص الصناعية المعتمدة للاستخدام كانت متاحة منذ حوالي عقد أو أقل، يلزم مزيد من الوقت لدراسة الآثار طويلة المدى لهذه المواد على الجسم. ومع ذلك، تُظهر الدراسات الحالية نتائج واعدة جدًا من حيث الأمان والفعالية.
مفاهيم تصميم الأقراص الصناعية العنقية

تُصمم الأقراص الصناعية العنقية لتقليد كل من بنية ووظيفة القرص الطبيعي. يتكون القرص عادةً من جزأين أو أكثر للسماح بالحركة والمفصل. يختار الأستاذ الدكتور محمد هطيف التصميم الأنسب بناءً على احتياجات المريض التشريحية والوظيفية.
أنواع المحامل (Bearing Types)
تتوفر الأقراص الصناعية بأنواع مختلفة من المحامل التي تحدد مدى حرية الحركة والاستقرار:
-
الأقراص المقيدة (Constrained):
- تكون الأجزاء شبه مدمجة أو متصلة بقوة.
- تتمتع بحركة أقل ولكن استقرارًا جيدًا.
- أقل شي
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك