مضاعفات جراحة دمج الفقرات العنقية الأمامية واستئصال القرص (ACDF) وكيفية التعامل معها
الخلاصة الطبية السريعة: جراحة دمج الفقرات العنقية الأمامية واستئصال القرص (ACDF) هي إجراء جراحي فعال لتخفيف ضغط الأعصاب في الرقبة، يتضمن إزالة القرص التالف ودمج الفقرات. تشمل المضاعفات المحتملة صعوبة البلع، عدم التئام الدمج، أو تلف الأعصاب، وتعتمد على خبرة الجراح وحالة المريض.
مقدمة عن جراحة ACDF ومضاعفاتها
تُعد جراحة دمج الفقرات العنقية الأمامية واستئصال القرص (Anterior Cervical Discectomy and Fusion)، المعروفة اختصاراً بـ ACDF، من الإجراءات الجراحية الشائعة والفعالة للغاية لعلاج مجموعة واسعة من الحالات التي تؤثر على العمود الفقري العنقي (الرقبة)، مثل الانزلاق الغضروفي العنقي، تضيق القناة الشوكية العنقية، أو مرض القرص التنكسي. تهدف هذه الجراحة إلى تخفيف الضغط على الحبل الشوكي والأعصاب العنقية، مما يقلل الألم ويحسن الوظيفة الحركية والإحساس.
على الرغم من معدلات نجاحها العالية، إلا أنه، شأنها شأن أي تدخل جراحي، تحمل جراحة ACDF مجموعة من المخاطر والمضاعفات المحتملة. فهم هذه المضاعفات وعوامل الخطر المرتبطة بها يُعد خطوة أساسية للمرضى الذين يفكرون في الخضوع لهذا الإجراء. يلتزم الأستاذ الدكتور محمد هطيف ، أحد أبرز استشاريي جراحة العظام والعمود الفقري في صنعاء واليمن، بتقديم شرح وافٍ وشامل لمرضاه حول كل جانب من جوانب الجراحة، بما في ذلك المخاطر المحتملة، لضمان اتخاذ قرار مستنير ومريح.
يختلف معدل حدوث المضاعفات المحتملة ويعتمد بشكل أساسي على مجموعة من العوامل، أبرزها:
- خبرة الجراح ونتائجه الفردية: تختلف كفاءة الجراح وخبرته في إجراء جراحة دمج الفقرات العنقية الأمامية واستئصال القرص بشكل كبير، مما يؤثر على تكرار حدوث المضاعفات. الجراحون ذوو الخبرة العالية، مثل الأستاذ الدكتور محمد هطيف ، الذين أجروا عدداً كبيراً من هذه العمليات، يميلون إلى تحقيق نتائج أفضل ومعدلات مضاعفات أقل.
- عوامل الخطر الفردية للمريض: تشمل هذه العوامل حالة القرص المصاب، الحالة الصحية العامة للمريض (مثل قوة العظام، وجود أمراض مزمنة كداء السكري)، وما إذا كان المريض مدخناً، وعوامل أخرى قد تؤثر على عملية الشفاء والاستجابة للجراحة.
يهدف هذا الدليل الشامل إلى تزويد المرضى بمعلومات مفصلة حول جراحة ACDF، بدءاً من التشريح الأساسي للرقبة، مروراً بالأسباب التي تستدعي الجراحة، وصولاً إلى المضاعفات المحتملة وكيفية التعامل معها، بالإضافة إلى نصائح للتعافي السليم، مع التأكيد على دور الأستاذ الدكتور محمد هطيف كمرجع موثوق في هذا المجال.
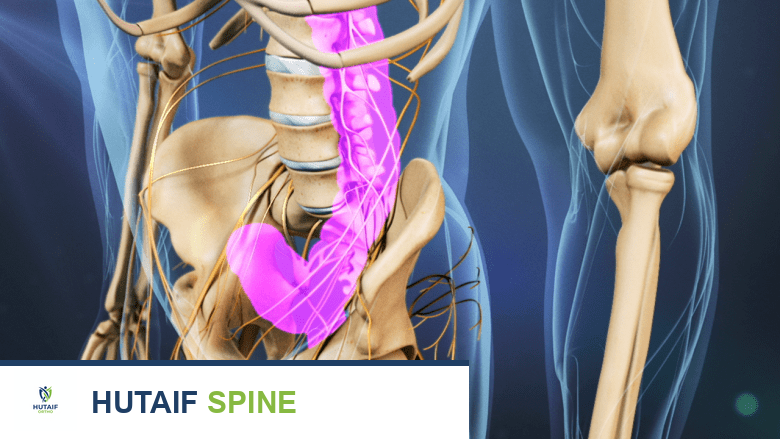
فهم التشريح الأساسي للعمود الفقري العنقي
لفهم جراحة ACDF ومضاعفاتها، من الضروري أن يكون لديك فهم أساسي لتشريح العمود الفقري العنقي. العمود الفقري العنقي هو الجزء العلوي من عمودك الفقري، ويتكون من سبع فقرات (C1-C7) تدعم رأسك وتسمح له بالحركة في جميع الاتجاهات.
مكونات العمود الفقري العنقي
- الفقرات (Vertebrae): هي العظام التي تشكل العمود الفقري. في منطقة الرقبة، هذه الفقرات أصغر حجماً وتصميمها يسمح بمرونة كبيرة.
- الأقراص الفقرية (Intervertebral Discs): تقع بين كل فقرتين متجاورتين (باستثناء C1 و C2). تعمل هذه الأقراص كممتصات للصدمات وتسمح بحركة سلسة بين الفقرات. يتكون كل قرص من مركز هلامي ناعم (النواة اللبية) محاط بحلقة خارجية قوية ومرنة (الحلقة الليفية).
- الحبل الشوكي (Spinal Cord): يمتد داخل القناة الفقرية، وهو حزمة من الأعصاب التي تربط الدماغ ببقية الجسم، وتنقل الإشارات الحسية والحركية.
- الجذور العصبية (Nerve Roots): تتفرع من الحبل الشوكي وتخرج من خلال فتحات صغيرة بين الفقرات (الثقوب الفقرية)، وتتجه إلى الذراعين واليدين والصدر العلوي، لتتحكم في الإحساس والحركة.
- الأربطة والعضلات (Ligaments and Muscles): تدعم العمود الفقري العنقي وتوفر له الاستقرار والقوة، وتسمح بالحركة.
كيف تتطور المشاكل في الرقبة
عندما يتضرر القرص الفقري (مثل الانزلاق الغضروفي) أو تتطور نتوءات عظمية (Osteophytes) بسبب التهاب المفاصل التنكسي، يمكن أن يؤدي ذلك إلى ضغط على الحبل الشوكي أو الجذور العصبية. هذا الضغط يمكن أن يسبب مجموعة واسعة من الأعراض مثل الألم في الرقبة والذراع، الخدر، الوخز، والضعف في الأطراف العلوية. في الحالات الشديدة، قد يؤثر الضغط على الحبل الشوكي على التوازن والمشي والتحكم في المثانة.
جراحة ACDF تهدف إلى إزالة القرص التالف أو النتوءات العظمية التي تسبب الضغط، ثم دمج الفقرات معاً لضمان الاستقرار ومنع المزيد من الضغط.
الأسباب الشائعة التي تستدعي جراحة ACDF
تُجرى جراحة ACDF عادةً لتخفيف الضغط على الحبل الشوكي أو الجذور العصبية في الرقبة، والذي يمكن أن ينجم عن عدة حالات. الهدف الأساسي هو إزالة مصدر الضغط واستعادة وظيفة العصب الطبيعية.
الحالات التي تستدعي جراحة ACDF
- الانزلاق الغضروفي العنقي (Cervical Disc Herniation): يحدث عندما تتمزق الحلقة الخارجية للقرص الفقري، مما يسمح للمادة الهلامية الداخلية بالبروز والضغط على الأعصاب أو الحبل الشوكي. يمكن أن يسبب هذا ألماً حاداً في الرقبة والذراع، وخدر، وضعف.
- مرض القرص التنكسي العنقي (Cervical Degenerative Disc Disease): مع التقدم في العمر، تفقد الأقراص الفقرية مرونتها ومحتواها المائي، وتصبح أرق وأكثر عرضة للتمزق. هذا يمكن أن يؤدي إلى آلام مزمنة في الرقبة وتضيق في المساحات التي تمر منها الأعصاب.
- تضيق القناة الشوكية العنقية (Cervical Spinal Stenosis): يحدث عندما تضيق القناة الشوكية التي يمر عبرها الحبل الشوكي. يمكن أن يكون هذا بسبب نتوءات عظمية (Osteophytes)، أو سماكة الأربطة، أو انتفاخ الأقراص. يؤدي التضيق إلى ضغط على الحبل الشوكي، مما يسبب أعراضاً مثل صعوبة المشي، فقدان التوازن، وضعف في الذراعين والساقين (اعتلال النخاع).
- التهاب المفاصل التنكسي (Osteoarthritis): يمكن أن يؤثر على مفاصل العمود الفقري (المفاصل الوجيهية)، مما يؤدي إلى تكون نتوءات عظمية تضغط على الأعصاب.
- كسور أو إصابات العمود الفقري العنقي: في بعض الحالات، قد تتطلب الإصابات الشديدة أو الكسور في الرقبة جراحة دمج لتحقيق الاستقرار وتخفيف الضغط.
متى يصبح التدخل الجراحي ضرورياً
عادةً ما تُعتبر جراحة ACDF خياراً بعد فشل العلاجات التحفظية في تخفيف الأعراض. تشمل العلاجات التحفظية الراحة، الأدوية المسكنة للألم ومضادات الالتهاب، العلاج الطبيعي، وحقن الستيرويد.
قد يوصي الأستاذ الدكتور محمد هطيف بالجراحة في الحالات التالية:
- عندما تستمر الأعراض الشديدة (الألم، الخدر، الضعف) لأكثر من 6-12 أسبوعاً على الرغم من العلاج التحفظي.
- عندما يكون هناك دليل على ضغط كبير على الحبل الشوكي (اعتلال النخاع)، مما يؤثر على الوظائف الحركية أو الحسية.
- عندما يزداد الضعف العصبي أو يتقدم بسرعة.
- في حالات عدم استقرار العمود الفقري العنقي.
يتم تقييم كل حالة على حدة من قبل الأستاذ الدكتور محمد هطيف لتحديد ما إذا كانت جراحة ACDF هي الخيار الأنسب، مع الأخذ في الاعتبار الفوائد المحتملة والمخاطر.
الأعراض التي تستدعي الانتباه والتشخيص الدقيق
تتنوع الأعراض التي يمكن أن تشير إلى مشكلة في العمود الفقري العنقي تتطلب تدخل ACDF، وتعتمد على مكان وشدة الضغط على الحبل الشوكي أو الأعصاب. من المهم جداً عدم تجاهل هذه الأعراض والبحث عن تقييم طبي دقيق.
الأعراض الشائعة لمشاكل العمود الفقري العنقي
- ألم الرقبة: يمكن أن يكون خفيفاً أو شديداً، حاداً أو مزمناً، وقد يزداد سوءاً مع حركات معينة للرقبة.
- ألم يمتد إلى الذراع أو اليد (اعتلال الجذور الرقبية - Radiculopathy): يحدث عندما يتم ضغط جذر عصبي واحد أو أكثر. يمكن أن يكون الألم حارقاً، حاداً، أو شبيهاً بالصدمة الكهربائية، ويمتد إلى الكتف، الذراع، الساعد، اليد، أو الأصابع.
- الخدر والوخز: شعور بالدبابيس والإبر أو فقدان الإحساس في مناطق معينة من الذراع أو اليد، اعتماداً على العصب المصاب.
- الضعف العضلي: صعوبة في أداء المهام التي تتطلب قوة في الذراع أو اليد، مثل رفع الأشياء، الإمساك بها، أو الكتابة.
- تشنجات عضلية: في الرقبة أو الكتفين.
- الصداع: قد يعاني بعض المرضى من صداع يمتد من مؤخرة الرأس إلى الأمام.
أعراض اعتلال النخاع (Myelopathy) الشديدة
عندما يكون هناك ضغط على الحبل الشوكي نفسه، قد تظهر أعراض أكثر خطورة تتطلب اهتماماً فورياً:
- مشاكل في التوازن والمشي: الشعور بعدم الثبات أو السقوط المتكرر.
- ضعف عام في الذراعين والساقين: قد يؤثر على القدرة على المشي أو أداء المهام اليومية.
- فقدان المهارات الحركية الدقيقة: صعوبة في الكتابة، ربط الأزرار، أو استخدام أدوات المائدة.
- تغيرات في ردود الفعل (Reflexes): قد تكون مفرطة النشاط.
- مشاكل في التحكم بالمثانة أو الأمعاء: في الحالات المتقدمة جداً.
التشخيص الدقيق بواسطة الأستاذ الدكتور محمد هطيف
يُعد التشخيص الدقيق حجر الزاوية في تحديد أفضل خطة علاجية. يعتمد الأستاذ الدكتور محمد هطيف على نهج شامل يتضمن:
- التاريخ المرضي الشامل: سؤال المريض عن الأعراض، تاريخها، شدتها، وأي علاجات سابقة.
- الفحص البدني والعصبي: تقييم قوة العضلات، الإحساس، ردود الفعل، مدى حركة الرقبة، والتوازن.
-
الفحوصات التصويرية:
- الأشعة السينية (X-rays): لتحديد أي تغييرات في العظام، مثل النتوءات العظمية، أو عدم الاستقرار.
- التصوير بالرنين المغناطيسي (MRI): هو الفحص الأكثر تفصيلاً للأنسجة الرخوة، ويظهر الأقراص، الحبل الشوكي، والأعصاب بوضوح، ويكشف عن الانزلاقات الغضروفية وتضيق القناة الشوكية.
- التصوير المقطعي المحوسب (CT Scan): يوفر صوراً مفصلة للعظام ويمكن أن يكون مفيداً في حالات معينة، خاصةً لتقييم بنية العظام.
- دراسات التوصيل العصبي وتخطيط العضلات الكهربائي (Nerve Conduction Studies & EMG): قد تُستخدم هذه الفحوصات لتأكيد وجود تلف عصبي وتحديد العصب المتأثر وشدة الإصابة.
من خلال هذا التقييم الشامل، يتمكن الأستاذ الدكتور محمد هطيف من تحديد السبب الدقيق للأعراض ووضع خطة علاجية مخصصة لكل مريض.
خيارات العلاج قبل وبعد جراحة ACDF
قبل اتخاذ قرار بإجراء جراحة ACDF، يتم عادةً استكشاف مجموعة واسعة من خيارات العلاج غير الجراحية. إذا لم تنجح هذه الأساليب في تخفيف الأعراض، أو إذا كانت حالة المريض تتطلب تدخلاً عاجلاً، يتم النظر في الجراحة.
العلاجات التحفظية (غير الجراحية)
تُعد العلاجات التحفظية الخط الأول في معظم حالات آلام الرقبة والانضغاط العصبي:
- الراحة وتعديل النشاط: تجنب الأنشطة التي تزيد الألم سوءاً.
-
الأدوية:
- مسكنات الألم المتاحة دون وصفة طبية: مثل الباراسيتامول أو مضادات الالتهاب غير الستيرويدية (NSAIDs) مثل الإيبوبروفين والنابروكسين.
- مرخيات العضلات: للمساعدة في تخفيف التشنجات العضلية.
- الأدوية المضادة للألم العصبي: مثل الجابابنتين أو البريجابلين، للتحكم في الألم العصبي.
- الستيرويدات الفموية: لتقليل الالتهاب وتخفيف الألم الحاد.
- العلاج الطبيعي: يتضمن تمارين لتقوية عضلات الرقبة، تحسين المرونة، وتصحيح الوضعية. قد يستخدم المعالج أيضاً تقنيات مثل العلاج بالحرارة أو البرودة، والتدليك.
- حقن الستيرويد فوق الجافية (Epidural Steroid Injections): تُحقن الستيرويدات مباشرة في المنطقة المحيطة بالأعصاب لتقليل الالتهاب والألم.
- طرق علاجية أخرى: مثل العلاج بالوخز بالإبر، أو العلاج بتقويم العمود الفقري، والتي قد توفر الراحة لبعض المرضى.
جراحة ACDF: الإجراء والهدف
إذا لم تستجب الأعراض للعلاجات التحفظية، أو في حالات الضغط الشديد على الحبل الشوكي، قد يوصي الأستاذ الدكتور محمد هطيف بجراحة ACDF.
وصف مبسط للإجراء:
تُجرى جراحة ACDF عادةً تحت التخدير العام. يقوم الجراح بعمل شق صغير في الجزء الأمامي من الرقبة (مما يقلل من تلف العضلات ويسمح بالوصول المباشر إلى العمود الفقري). ثم يتم سحب العضلات والأوعية الدموية والمريء والقصبة الهوائية جانباً للوصول إلى الفقرات العنقية.
- استئصال القرص (Discectomy): يتم إزالة القرص التالف بالكامل أو جزء منه، بالإضافة إلى أي نتوءات عظمية تضغط على الحبل الشوكي أو الأعصاب.
- دمج الفقرات (Fusion): بعد إزالة القرص، يتم إدخال طعم عظمي (Graft) أو قفص (Cage) يحتوي على مادة لتعزيز نمو العظام في الفراغ بين الفقرات. هذا الطعم يمكن أن يكون ذاتياً (من جسم المريض)، أو من متبرع، أو اصطناعياً.
- التثبيت (Stabilization): لتعزيز الاندماج وتوفير الاستقرار الفوري، يتم عادةً تثبيت لوحة معدنية صغيرة ومسامير على الجزء الأمامي من الفقرات.
الهدف من الجراحة:
- تخفيف الضغط على الحبل الشوكي والأعصاب.
- تخفيف الألم والخدر والضعف.
- استعادة الاستقرار للعمود الفقري العنقي.
- منع المزيد من التلف العصبي.
يستخدم الأستاذ الدكتور محمد هطيف أحدث التقنيات الجراحية والمعدات المتطورة لضمان أقصى درجات الدقة والأمان خلال الإجراء، مع التركيز على تحقيق أفضل النتائج الممكنة لمرضاه.
المضاعفات المحتملة لجراحة ACDF
كما هو الحال مع أي جراحة، هناك عدد من المخاطر والمضاعفات المحتملة لجراحة دمج الفقرات العنقية الأمامية واستئصال القرص (ACDF). من المهم مناقشة هذه المخاطر بالتفصيل مع جراحك قبل اتخاذ قرار بالجراحة. الأستاذ الدكتور محمد هطيف يحرص على توضيح كل هذه الجوانب لمرضاه.
تتأثر احتمالية حدوث المضاعفات بعوامل مثل خبرة الجراح، والحالة الصحية العامة للمريض، ووجود أمراض مزمنة، والتدخين.
المضاعفات الشائعة والمحددة لجراحة ACDF

صعوبة البلع هي إحدى المضاعفات المحتملة لجراحة ACDF.
تشمل المخاطر والمضاعفات الرئيسية المحتملة التي قد تحدث بعد جراحة ACDF ما يلي:
- عدم كفاية تخفيف الأعراض بعد الجراحة: على الرغم من نجاح الجراحة، قد لا يختفي الألم أو الأعراض الأخرى بشكل كامل. قد يكون هذا بسبب تلف عصبي طويل الأمد قبل الجراحة، أو بسبب وجود مصادر أخرى للألم.
-
فشل التئام الطعم العظمي لتكوين دمج (عدم التحام أو المفصل الكاذب Pseudarthrosis):
يحدث هذا عندما لا تندمج الفقرات معاً بشكل صحيح، مما يؤدي إلى عدم استقرار المنطقة المصابة. يمكن أن يسبب الألم وقد يتطلب جراحة مراجعة. يزداد خطر عدم الاندماج لدى المدخنين، ومرضى السكري، ومرضى هشاشة العظام. -
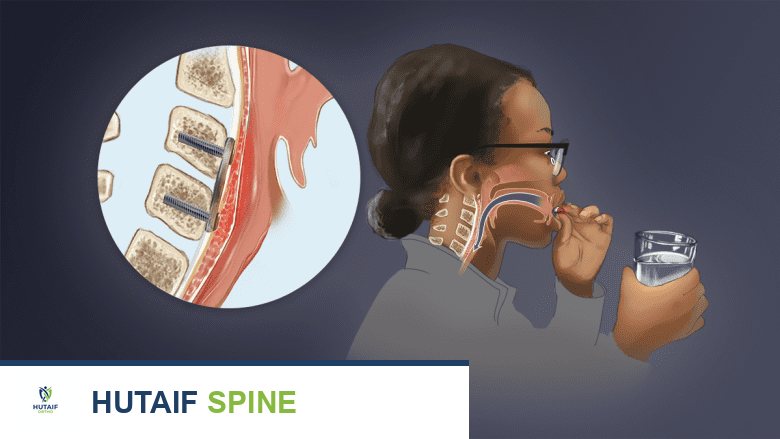
صعوبة البلع المؤقتة أو المستمرة (عسر البلع - Dysphagia):
تُعد صعوبة البلع هي المضاعفة الأكثر شيوعاً بعد جراحة ACDF. يقع المريء مباشرة أمام العمود الفقري ويحتاج إلى سحبه وتحريكه أثناء الجراحة، مما قد يسبب تهيجاً أو تورماً يؤدي إلى صعوبة في البلع. عادةً ما يزول عسر البلع في غضون أيام، ولكن هناك خطر أن يستمر لأسابيع إلى أشهر. في حالات نادرة جداً، قد يكون عسر البلع دائماً.
اطلع على المزيد حول بعد جراحة ACDF: صعوبة في البلع . -
اضطراب محتمل في الكلام نتيجة إصابة العصب الحنجري الراجع:
يغذي هذا العصب الأحبال الصوتية، وقد يتعرض للإصابة أثناء سحب الأنسجة للوصول إلى العمود الفقري. يمكن أن تؤدي الإصابة إلى بحة في الصوت أو صعوبة في الكلام. عادة ما تكون هذه الحالة مؤقتة، ولكن في بعض الحالات قد تكون دائمة.
لمزيد من المعلومات، اقرأ بعد جراحة ACDF: مشاكل في التحدث . -
تمزق الجافية أو تسرب السائل الشوكي:
الجافية هي الغشاء الواقي الذي يحيط بالحبل الشوكي. يمكن أن يحدث تمزق عرضي أثناء الجراحة، مما يؤدي إلى تسرب السائل النخاعي. عادةً ما يتم إصلاح هذا التمزق أثناء الجراحة، ولكن قد يتطلب الأمر راحة في الفراش أو إجراءات إضافية لمنع المضاعفات. - تلف جذر العصب: على الرغم من أن الهدف من الجراحة هو تخفيف الضغط على الأعصاب، إلا أن هناك خطر ضئيل لإصابة جذر العصب أثناء الإجراء، مما قد يؤدي إلى تفاقم الألم، الخدر، أو الضعف.
- تلف الحبل الشوكي: هذه مضاعفة نادرة جداً (حوالي 1 من كل 10,000 حالة)، ولكنها قد تكون خطيرة وتؤدي إلى ضعف دائم أو شلل.
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك