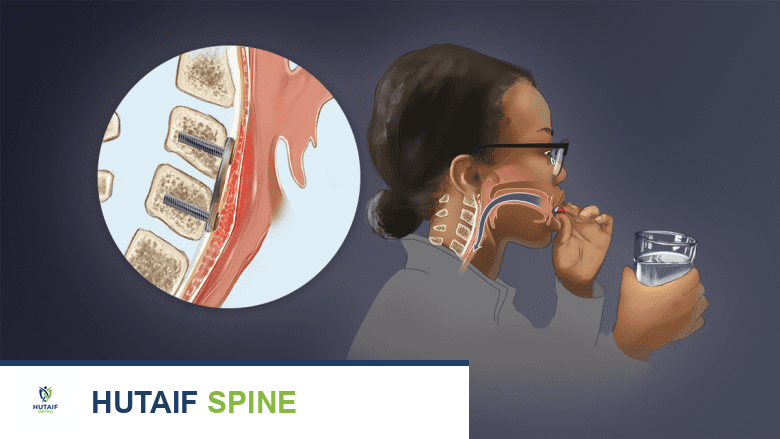
التعافي بعد جراحة دمج الفقرات العنقية الأمامي (ACDF): دليل شامل للأسبوعين الأولين وما بعدهما
الخلاصة الطبية السريعة: التعافي بعد جراحة دمج الفقرات العنقية الأمامي (ACDF) يتطلب الالتزام الصارم بتعليمات الجراح لضمان شفاء سلس. يشمل ذلك تقييد الأنشطة، العناية بالجرح، الحصول على قسط كافٍ من النوم، والمشي التدريجي، مع مراقبة أي علامات تحذيرية والتواصل الفوري مع الطبيب.
مقدمة عن جراحة دمج الفقرات العنقية الأمامي (ACDF)
تُعد جراحة دمج الفقرات العنقية الأمامي، المعروفة اختصاراً بـ ACDF (Anterior Cervical Discectomy and Fusion)، إجراءً جراحياً شائعاً وفعالاً لتخفيف الضغط على الحبل الشوكي والأعصاب في منطقة الرقبة. يتم اللجوء إليها عادةً لعلاج حالات مثل الانزلاق الغضروفي العنقي، تضيق القناة الشوكية، أو أمراض القرص التنكسية التي تسبب ألماً مزمناً، ضعفاً، أو تنميلاً في الرقبة والذراعين. يهدف الإجراء إلى إزالة القرص المتضرر ثم دمج الفقرات معاً لضمان استقرار العمود الفقري وتخفيف الأعراض.
إن رحلة التعافي بعد جراحة ACDF تمثل مرحلة حاسمة لنجاح العملية على المدى الطويل. يتطلب الأمر التزاماً دقيقاً بتعليمات الجراح، وفهماً واضحاً لما يمكن توقعه خلال الأسابيع الأولى وبعدها. في هذا الدليل الشامل، سنستعرض بالتفصيل الإرشادات الهامة للتعافي، مع التركيز بشكل خاص على الأسبوعين الأولين، بالإضافة إلى نصائح قيمة لضمان شفاء آمن وفعال. يؤكد الأستاذ الدكتور محمد هطيف، أحد أبرز استشاريي جراحة العظام والعمود الفقري في صنعاء، على أن التعاون الوثيق بين المريض والفريق الطبي هو مفتاح تحقيق أفضل النتائج الممكنة بعد هذا النوع من الجراحات.
التشريح الأساسي للعمود الفقري العنقي
لفهم طبيعة جراحة ACDF وأهمية التعافي، من الضروري الإلمام بالتشريح الأساسي للعمود الفقري العنقي. يتكون العمود الفقري العنقي من سبع فقرات (C1-C7) تشكل الجزء العلوي من العمود الفقري، وتمتد من قاعدة الجمجمة إلى الجزء العلوي من الظهر. هذه الفقرات مرقمة من الأعلى إلى الأسفل.
- الفقرات: هي العظام التي تشكل العمود الفقري وتوفر الدعم والحماية للحبل الشوكي.
- الأقراص الفقرية: تقع بين كل فقرتين وتعمل كوسائد لامتصاص الصدمات وتسمح بحركة مرنة للرقبة. يتكون القرص من جزء خارجي صلب (الحلقة الليفية) وجزء داخلي هلامي (النواة اللبية).
- الحبل الشوكي: يمر عبر قناة داخل الفقرات ويحمل الإشارات العصبية بين الدماغ وبقية أجزاء الجسم.
- الأعصاب الشوكية: تتفرع من الحبل الشوكي وتخرج من بين الفقرات لتغذية الذراعين واليدين وأجزاء أخرى من الجسم.
عندما تتضرر الأقراص الفقرية أو تنمو نتوءات عظمية (نوابت عظمية)، يمكن أن تضغط على الحبل الشوكي أو الأعصاب الشوكية، مما يسبب الألم، التنميل، والضعف. تهدف جراحة ACDF إلى إزالة هذا الضغط وتثبيت الفقرات المتأثرة.
الأسباب الشائعة التي تستدعي جراحة ACDF
تُجرى جراحة ACDF عادةً لتخفيف الضغط على الحبل الشوكي أو جذور الأعصاب في الرقبة. تشمل الأسباب الأكثر شيوعاً التي تستدعي هذا الإجراء ما يلي:
- الانزلاق الغضروفي العنقي (Herniated Disc): يحدث عندما يتمزق الجزء الخارجي من القرص الفقري، مما يسمح للجزء الهلامي الداخلي بالبروز والضغط على الأعصاب أو الحبل الشوكي.
- تضيق القناة الشوكية العنقية (Cervical Spinal Stenosis): وهو تضييق في القناة العظمية التي يمر من خلالها الحبل الشوكي، مما يسبب ضغطاً عليه. يمكن أن يكون ناجماً عن نتوءات عظمية، سماكة الأربطة، أو انزلاق غضروفي.
- مرض القرص التنكسي العنقي (Cervical Degenerative Disc Disease): مع التقدم في العمر، تفقد الأقراص الفقرية مرونتها ومحتواها المائي، مما يؤدي إلى تآكلها وانهيارها، وقد يسبب ذلك ألماً وعدم استقرار في العمود الفقري.
- الكسور أو الصدمات: في بعض الحالات، قد تتطلب الكسور أو الإصابات الشديدة في الفقرات العنقية جراحة دمج لتثبيت العمود الفقري.
- التهاب المفاصل العنقي (Cervical Spondylosis): وهو شكل من أشكال التهاب المفاصل الذي يؤثر على الرقبة، ويمكن أن يؤدي إلى نتوءات عظمية وتضيق في القناة الشوكية.
يُعد التشخيص الدقيق للحالة أمراً بالغ الأهمية لتحديد ما إذا كانت جراحة ACDF هي الخيار الأنسب للعلاج. يشدد الأستاذ الدكتور محمد هطيف على أهمية التقييم الشامل لكل مريض قبل اتخاذ قرار الجراحة، مع الأخذ في الاعتبار تاريخه الطبي وأعراضه ونتائج الفحوصات التصويرية.
الأعراض التي تستدعي جراحة ACDF
تختلف الأعراض التي قد تستدعي جراحة ACDF بناءً على مكان وشدة الضغط على الحبل الشوكي أو الأعصاب. ومع ذلك، تشمل الأعراض الأكثر شيوعاً التي قد تدفع المريض للبحث عن العلاج الجراحي ما يلي:
- ألم الرقبة: ألم مزمن أو حاد في الرقبة، قد ينتشر إلى الكتفين أو بين لوحي الكتف.
- ألم في الذراع واليد (اعتلال الجذور العنقية): ألم حاد أو حارق أو كهربائي ينتشر من الرقبة إلى أحد الذراعين أو كليهما، وقد يصل إلى اليد والأصابع.
- تنميل أو وخز: إحساس بالتنميل أو الوخز (مثل الدبابيس والإبر) في الذراعين أو اليدين أو الأصابع.
- ضعف العضلات: ضعف في عضلات الذراع أو اليد، مما يجعل من الصعب الإمساك بالأشياء أو أداء المهام اليومية.
- مشاكل في التوازن والتنسيق (اعتلال النخاع العنقي): إذا كان الضغط على الحبل الشوكي نفسه، فقد يعاني المريض من صعوبة في المشي، فقدان التوازن، أو ضعف عام في الأطراف الأربعة.
- تشنجات عضلية: تشنجات في عضلات الرقبة أو الكتفين.
- صعوبة في أداء المهام الحركية الدقيقة: مثل الكتابة أو إغلاق الأزرار.
عادةً ما تُجرى جراحة ACDF بعد فشل العلاجات غير الجراحية، مثل العلاج الطبيعي، الأدوية المسكنة، حقن الستيرويد، أو الراحة، في تخفيف هذه الأعراض بشكل كافٍ.
التشخيص قبل جراحة ACDF
قبل اتخاذ قرار بإجراء جراحة ACDF، يقوم الأستاذ الدكتور محمد هطيف وفريقه الطبي بإجراء تقييم شامل لتشخيص الحالة بدقة وتحديد مدى ملاءمة الجراحة. تشمل خطوات التشخيص الرئيسية ما يلي:
-
التاريخ الطبي والفحص البدني:
- يستمع الطبيب إلى وصف المريض للأعراض، بما في ذلك متى بدأت، شدتها، وما الذي يزيدها أو يخففها.
- يقوم بفحص الرقبة والذراعين لتقييم نطاق الحركة، القوة العضلية، ردود الأفعال، والإحساس. قد يطلب من المريض أداء حركات معينة للرقبة والذراعين لتحديد مصدر الألم.
-
الفحوصات التصويرية:
- الأشعة السينية (X-rays): تساعد في تقييم استقرار العمود الفقري، وتحديد ما إذا كان هناك تآكل في الأقراص، أو نتوءات عظمية، أو كسور.
- التصوير بالرنين المغناطيسي (MRI): يُعد MRI الأداة التشخيصية الأكثر فعالية لتقييم الأنسجة الرخوة مثل الأقراص الفقرية، الحبل الشوكي، والأعصاب. يمكنه تحديد الانزلاق الغضروفي، تضيق القناة الشوكية، ودرجة الضغط على الهياكل العصبية.
- التصوير المقطعي المحوسب (CT Scan): يوفر صوراً تفصيلية للعظام، وهو مفيد بشكل خاص لتقييم النتوءات العظمية وتضيق القناة الشوكية. قد يُجرى مع صبغة (myelogram) لتحديد الضغط على الحبل الشوكي والأعصاب بشكل أفضل.
-
دراسات التوصيل العصبي وتخطيط كهربية العضل (Nerve Conduction Studies and Electromyography - NCS/EMG):
- تساعد هذه الاختبارات في تحديد ما إذا كانت الأعراض ناجمة عن ضغط على الأعصاب في الرقبة أو عن حالات أخرى تؤثر على الأعصاب أو العضلات في الذراع.
بعد جمع كل هذه المعلومات، يناقش الأستاذ الدكتور محمد هطيف النتائج مع المريض ويشرح الخيارات العلاجية المتاحة، بما في ذلك جراحة ACDF ومخاطرها وفوائدها المحتملة، لتمكين المريض من اتخاذ قرار مستنير.
جراحة دمج الفقرات العنقية الأمامي (ACDF)
تُعد جراحة دمج الفقرات العنقية الأمامي (ACDF) إجراءً جراحياً دقيقاً يهدف إلى تخفيف الضغط على الحبل الشوكي أو الأعصاب العنقية وتثبيت العمود الفقري. يُجري الأستاذ الدكتور محمد هطيف هذا النوع من الجراحات بخبرة عالية، وتتضمن الخطوات الأساسية التالية:
- التخدير: يتم تخدير المريض تخديراً عاماً، مما يجعله نائماً وغير واعٍ للألم طوال مدة الجراحة.
- الشق الجراحي: يُجرى شق صغير (عادةً ما بين 3 إلى 5 سنتيمترات) في الجزء الأمامي من الرقبة، عادةً على الجانب الأيمن أو الأيسر. يتم سحب العضلات والأوعية الدموية والمريء والقصبة الهوائية برفق إلى الجانب للوصول إلى العمود الفقري.
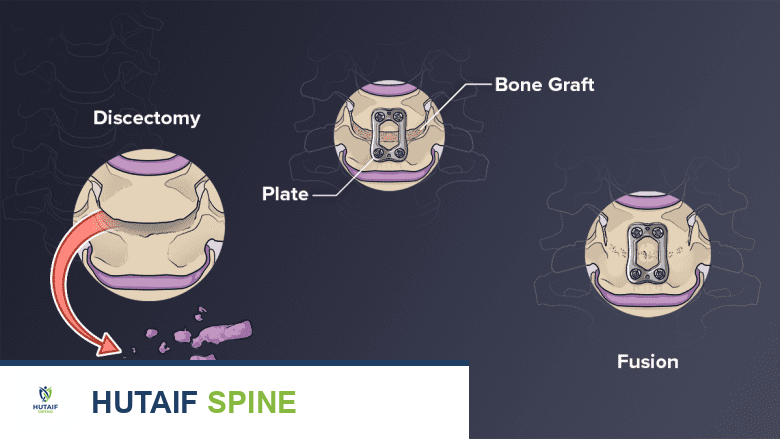
- إزالة القرص (Discectomy): يقوم الجراح بإزالة القرص الفقري المتضرر بالكامل بين الفقرات المصابة. يتم أيضاً إزالة أي نتوءات عظمية (نوابت عظمية) أو أجزاء من العظام تضغط على الحبل الشوكي أو جذور الأعصاب.
-
دمج الفقرات (Fusion):
بعد إزالة القرص، يتم إدخال طعم عظمي (Bone Graft) أو قفص (Cage) مملوء بمواد عظمية في الفراغ الذي تركه القرص. يمكن أن يكون الطعم العظمي ذاتياً (مأخوذ من جسم المريض)، أو من متبرع، أو صناعياً.
- الطعم العظمي: يعمل الطعم العظمي كجسر بين الفقرتين، مما يحفز نمو العظام الجديدة لدمج الفقرتين معاً بمرور الوقت.
- القفص: هو جهاز صغير مصنوع من مادة متوافقة حيوياً (مثل التيتانيوم أو PEEK) يُستخدم للحفاظ على المسافة بين الفقرات ودعم الطعم العظمي.
- التثبيت (Stabilization): لزيادة استقرار العمود الفقري أثناء عملية الدمج، قد يقوم الجراح بتثبيت صفيحة معدنية صغيرة (عادةً من التيتانيوم) ومسامير على السطح الأمامي للفقرات. تساعد هذه الصفيحة في تثبيت الطعم العظمي في مكانه وتوفير استقرار فوري.
- إغلاق الشق: بعد التأكد من استقرار الدمج، يتم إعادة الأنسجة إلى مكانها وإغلاق الشق الجراحي بالخيوط الجراحية أو الدبابيس، ثم يوضع ضماد معقم.
تستغرق الجراحة عادةً من ساعة إلى ثلاث ساعات، ويعتمد ذلك على عدد المستويات الفقرية التي يتم علاجها. بعد الجراحة، يُنقل المريض إلى غرفة الإفاقة للمراقبة الدقيقة.
التعافي بعد جراحة ACDF: دليل شامل
إن التعافي بعد جراحة ACDF هو عملية تدريجية تتطلب صبراً والتزاماً. من الضروري جداً أن يتبع المريض تعليمات الجراح بدقة لضمان شفاء سلس وفعال. يؤكد الأستاذ الدكتور محمد هطيف على أن النجاح طويل الأمد للعملية يعتمد بشكل كبير على جودة الرعاية بعد الجراحة.
الفترة الفورية بعد الجراحة (الساعات الأولى والإقامة بالمستشفى)
بعد انتهاء الجراحة، يُنقل المريض إلى غرفة الإفاقة حيث تتم مراقبة العلامات الحيوية بدقة. قد يشعر المريض ببعض الألم في الرقبة أو صعوبة طفيفة في البلع أو بحة في الصوت، وهي أعراض طبيعية وتتحسن مع الوقت.
- إدارة الألم: يتم التحكم في الألم باستخدام الأدوية الموصوفة عن طريق الوريد أو الفم. من المهم الإبلاغ عن أي ألم شديد للفريق الطبي.
- الخروج من المستشفى: عادةً ما يتمكن معظم المرضى من العودة إلى المنزل في غضون 24 إلى 48 ساعة بعد الجراحة، اعتماداً على حالتهم العامة ومدى استجابتهم للتعافي الأولي. قبل الخروج، سيتلقى المريض تعليمات مفصلة حول العناية بالجرح، الأدوية، وقيود الأنشطة.
الأسبوع الأول والثاني بعد جراحة ACDF
هذه الفترة حاسمة للشفاء الأولي وتثبيت عملية الدمج. يجب على المريض أن يتبع تعليمات الجراح بحذر شديد لضمان تعافٍ آمن.
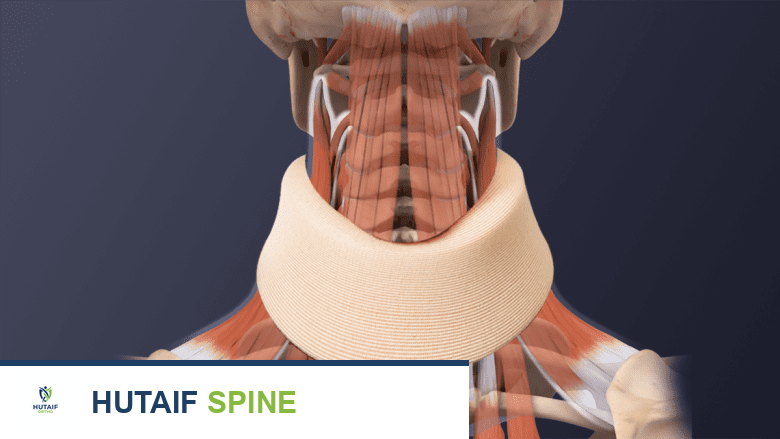
قيود الأنشطة والحركة

يمنع دعامة الرقبة الحركة الزائدة للرقبة، مما يساعد في الشفاء والتعافي.
العديد من المسؤوليات المنزلية تتطلب الانحناء أو الرفع ويجب عدم محاولتها. أعمال الحديقة، تنظيف المنزل، وغسل الأطباق تقع ضمن هذه الفئة. قد يكون من المفيد استخدام الأطباق الورقية ووضع أدوات المطبخ اللازمة في متناول اليد على المنضدة. يستخدم العديد من الجراحين غالون الحليب، الذي يزن حوالي 8 أرطال (حوالي 3.6 كيلوغرام)، كدليل للحد الأقصى للوزن الذي يمكن رفعه بأمان. قد تتجاوز أكياس طعام الكلاب، ورمل القطط، والأشياء من المتاجر الكبيرة هذا الحد.
عادة ما يُسمح بصعود الدرج ما لم يكن ذلك غير مريح. لا يحتاج معظم الناس إلى المساعدة في الاستحمام واللباس، ولكن تختلف الحالات. قد يكون من الأسهل ارتداء القمصان ذات السحابات أو الأزرار الأمامية، بدلاً من تلك التي تُلبس فوق الرأس، خلال فترة التعافي الأولية هذه.
لا تحتاج الرقبة إلى أن تبقى ثابتة تماماً، ولكن يجب عدم إمالتها من الأمام إلى الخلف، أو لفها، أو تحريكها بسرعة. إذا تم إعطاء المريض طوق رقبة أو دعامة، فيجب اتباع تعليمات الجراح بدقة. يشدد الأستاذ الدكتور محمد هطيف على أن الالتزام بهذه القيود يحمي منطقة الجراحة ويسمح للعظام بالاندماج بشكل صحيح.
أهمية النوم والراحة
النوم أولوية قصوى خلال فترة التعافي.
- الأسبوع الأول: يجب على المرضى الذهاب إلى الفراش مبكراً، والنوم لوقت أطول في الصباح، والراحة بشكل متكرر خلال اليوم. الحصول على 8 ساعات على الأقل من النوم كل ليلة هو أمر مثالي.
- الأسبوع الثاني: يمكن استئناف أوقات النوم والاستيقاظ العادية، ولكن قد تظل هناك حاجة للراحة خلال النهار.
في البداية، قد يجد بعض المرضى أن النوم في وضع شبه مستلقٍ أكثر راحة. إذا كان الأمر كذلك، يمكن استخدام الوسائد لرفع الجزء العلوي من الظهر والكتفين في وضع مائل، أو يمكن للمريض محاولة النوم في كرسي استرخاء أو سرير قابل للتعديل.
انظر دعم الوسادة والراحة
يوصى بالنوم على الجانب أو الظهر بدلاً من النوم على البطن. قد يكون من المفيد وضع وسادة بين الركبتين عند النوم على الجانب، أو تحت الساقين عند النوم على الظهر. إذا أصبحت مشاكل النوم نمطاً متكرراً، يجب الاتصال بالطبيب.
انظر أفضل الوسائد لأوضاع النوم المختلفة
المشي والنشاط البدني التدريجي
برنامج المشي اليومي يجب أن يبدأ عادة في الأسبوع الأول بالمشي لمسافة 1 أو 2 بلوك (حوالي 100-200 متر)، ويزداد كل يوم. من الأفضل القيام بعدة جولات مشي على مدار اليوم، كل بضع ساعات. حتى المشي لمسافات قصيرة داخل المنزل يمكن أن يكون مفيداً.
انظر المشي الرياضي لتحسين صحة الظهر
الراحة مهمة، ولكن الإفراط في الوقوف أو الجلوس أو الاستلقاء يمكن أن يؤدي إلى التيبس. يمكن تخفيف التيبس عن طريق تغيير الأوضاع مرة واحدة على الأقل كل ساعة.
عادة ما يُسمح بالنشاط الجنسي في الأسبوع الثاني، طالما أنه لا يسبب أي إزعاج. يجب على المريض مراجعة الطبيب في زيارة ما بعد الجراحة قبل إضافة تمارين أخرى إلى روتينه.
العناية بالجرح في المنزل
الاستحمام جيد للحفاظ على نظافة الشقوق، ولكن الاستحمام في حوض الاستحمام، السباحة، وأحواض المياه الساخنة ممنوعة بسبب خطر الإصابة بالعدوى. من الأفضل عدم توجيه رأس الدش مباشرة إلى الشق، ولكن يمكن أن يبتل الشق. من الجيد السماح للماء والصابون بالمرور فوق الشق ولكن عدم فرك الشق أو غسله مباشرة. قد يكون للجراحين نصائح مختلفة حول متى يكون من المقبول أخذ أول دش؛ وعادة ما يكون ذلك بعد 2 إلى 3 أيام من الجراحة.
يجب تجفيف الشقوق بلطف بالتربيت وتغيير الضمادة يومياً لمدة 5 أيام الأولى. عادة ما تُزال الغرز بعد 10 إلى 14 يوماً.
الأسابيع اللاحقة والتعافي طويل الأمد
بعد مرور الأسبوعين الأولين، تستمر عملية التعافي، ولكن بوتيرة مختلفة.
- العلاج الطبيعي: قد يوصي الأستاذ الدكتور محمد هطيف ببرنامج علاج طبيعي للمساعدة في استعادة قوة الرقبة ومرونتها. يشمل ذلك تمارين لطيفة لتقوية العضلات المحيطة بالرقبة والكتفين وتحسين نطاق الحركة.
- العودة إلى العمل والقيادة: يعتمد وقت العودة إلى العمل على طبيعة الوظيفة. قد يتمكن أصحاب الأعمال المكتبية من العودة في غضون 3-4 أسابيع، بينما قد يحتاج من يقومون بأعمال تتطلب مجهوداً بدنياً إلى فترة أطول (عدة أشهر). عادةً ما يُسمح بالقيادة بعد 2-4 أسابيع، بمجرد أن يتمكن المريض من تحريك رقبته بأمان ولا يعتمد على الأدوية المسكنة القوية.
- الاندماج العظمي الكامل: تستغرق عملية الاندماج العظمي الكامل بين الفقرات عدة أشهر، وقد تصل إلى عام أو أكثر. خلال هذه الفترة، من المهم الاستمرار في تجنب رفع الأثقال أو الحركات المفاجئة للرقبة.
- نمط الحياة: الحفاظ على وزن صحي، ممارسة التمارين الرياضية بانتظام (بما في ذلك تمارين تقوية الجذع)، والحفاظ على وضعية جيدة هي عوامل أساسية لدعم صحة العمود الفقري على المدى الطويل.
المضاعفات المحتملة لجراحة ACDF
على الرغم من أن جراحة ACDF تعتبر آمنة وفعالة، إلا أن هناك دائماً مخاطر محتملة مرتبطة بأي إجراء جراحي. من المهم مناقشة هذه المخاطر مع الأستاذ الدكتور محمد هطيف قبل الجراحة. تشمل المضاعفات المحتملة ما يلي:
- العدوى: يمكن أن تحدث العدوى في موقع الجراحة، وقد تتطلب مضادات حيوية أو جراحة إضافية.
- النزيف: قد يحدث نزيف أثناء الجراحة أو بعدها.
- تلف الأعصاب أو الحبل الشوكي: على الرغم من ندرتها، يمكن أن تؤدي هذه المضاعفات إلى ضعف دائم، تنميل، أو شلل.
- عدم الاندماج (Pseudarthrosis): يحدث عندما لا تلتئم الفقرات معاً بشكل صحيح، مما قد يؤدي إلى استمرار الألم وقد يتطلب جراحة أخرى.
- صعوبة البلع (Dysphagia) وبحة الصوت: هذه الأعراض شائعة بعد الجراحة بسبب التورم أو تهيج الأعصاب في الحلق، وعادة ما تكون مؤقتة.
- تلف المريء أو القصبة الهوائية: مضاعفة نادرة ولكنها خطيرة.
- تلف الأوعية الدموية: قد يحدث تلف للشرايين أو الأوردة الكبيرة في الرقبة.
- تفاقم الأعراض: في بعض الحالات، قد لا تتحسن الأعراض أو قد تسوء.
- ألم في موقع أخذ الطعم العظمي: إذا تم أخذ الطعم العظمي من جسم المريض، فقد يشعر بألم في الموقع المانح.
- مشاكل في المستويات المجاورة: قد يزيد الضغط على الأقراص المجاورة للمنطقة المدمجة بمرور الوقت، مما قد يتطلب جراحة إضافية في المستقبل.
يحرص الأستاذ الدكتور محمد هطيف على اتخاذ جميع الاحتياطات اللازمة لتقليل هذه المخاطر إلى أدنى حد ممكن، ويقدم للمرضى معلومات مفصلة لمساعدتهم على فهم جميع جوانب الجراحة والتعافي.
متى يجب الاتصال بالطبيب
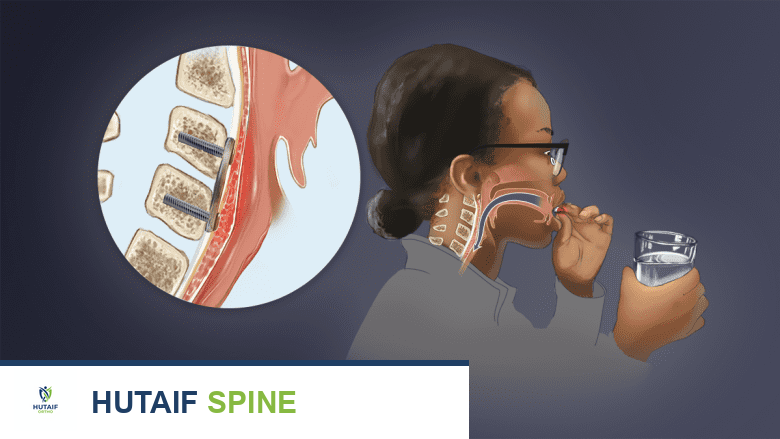
تستدعي عسر البلع المستمر لأكثر من 4 أسابيع بعد الجراحة اهتماماً طبياً فورياً.
من الضروري جداً مراقبة أي علامات أو أعراض غير عادية بعد الجراحة والاتصال بالجراح فوراً إذا ظهر أي منها. يشدد الأستاذ الدكتور محمد هطيف على أن التدخل المبكر يمكن أن يمنع المضاعفات الخطيرة.
تشمل الأعراض التي تستدعي الاتصال الفوري بالطبيب ما يلي:
-
علامات العدوى:
- زيادة الاحمرار، الألم، أو الإفرازات من موقع الشق الجراحي.
- زيادة الألم في موقع الشق.
- حمى 101 درجة فهرنهايت (38.3 درجة مئوية) أو أعلى.
-
مشاكل الجهاز التنفسي أو البلع:
- صعوبة في التنفس.
- صعوبة في بلع الماء أو الطعام.
- بحة مستمرة في الصوت أو التهاب الحلق الذي لا يتحسن. هذه المشاكل عادة ما تختفي في غضون 1 إلى 4 أسابيع، ولكن يمكن أن تصبح أكثر خطورة. يجب على المرضى الذين يواجهون صعوبة في التنفس أو بلع الماء طلب المساعدة الطبية بسرعة.
-
الحمى منخفضة الدرجة:
- الحمى منخفضة الدرجة التي تصل إلى 101 درجة فهرنهايت في الأسبوع الأول بعد الجراحة قد تكون بسبب "الرئة الكسولة" (انخماص الرئة) ويمكن الوقاية منها غالباً بتمارين السعال والتنفس العميق واستخدام جهاز قياس التنفس التحفيزي. سيساعد جهاز قياس التنفس التحفيزي بعد الجراحة في الحفاظ على الرئتين صافيتين ونشطتين وتعملان بشكل جيد أثناء عملية التعافي. عادة ما يُوصف استخدامه كل 30 إلى 60 دقيقة خلال ساعات اليقظة.
-
علامات الخطر المحتملة الأخرى:
- زيادة الألم الذي لا يتم التحكم فيه بالأدوية الموصوفة.
- ألم شديد أو ألم مصحوب بتنميل، ضعف، أو وخز جديد أو متزايد.
- مشاكل في التبول أو التحكم في حركة الأمعاء.
- زيادة تورم الكاحلين أو القدمين.
- زيادة ضعف الذراعين أو الساقين.
انظر متى قد يكون ألم الظهر حالة طوارئ طبية
لا تتردد في الاتصال بالأستاذ الدكتور محمد هطيف أو الفريق الطبي إذا كانت لديك أي مخاوف أو أسئلة بعد الجراحة.
نصائح للوقاية والحفاظ على صحة العمود الفقري
بعد الخضوع لجراحة ACDF، يصبح الحفاظ على صحة العمود الفقري أولوية قصوى لمنع المشاكل المستقبلية وتحسين جودة الحياة. يقدم الأستاذ الدكتور محمد هطيف هذه النصائح الوقائية:
-
الحفاظ على وضعية جيدة:
- سواء كنت جالساً أو واقفاً أو تمشي، حافظ على استقامة ظهرك ورقبتك.
- تجنب الانحناء أو التراخي، خاصة عند استخدام الأجهزة الإلكترونية.
- استخدم كرسياً مريحاً يدعم الظهر جيداً عند الجلوس لفترات طويلة.
-
ممارسة التمارين الرياضية بانتظام:
- بعد الحصول على موافقة طبيبك، اتبع برنامجاً رياضياً منتظماً يتضمن تمارين تقوية عضلات الجذع والظهر والرقبة.
- المشي والسباحة واليوجا والبيلاتس خيارات ممتازة لتعزيز المرونة والقوة دون إجهاد العمود الفقري.
- تجنب الأنشطة عالية التأثير التي قد تسبب صدمات للعمود الفقري.
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك