الدليل الشامل لعملية دمج فقرات الرقبة الأمامية واستئصال الغضروف
الخلاصة الطبية
عملية دمج فقرات الرقبة الأمامية هي إجراء جراحي دقيق يهدف إلى إزالة الغضروف التالف أو النتوءات العظمية الضاغطة على الحبل الشوكي والأعصاب، ثم دمج الفقرات لتثبيت العمود الفقري. تعتبر العلاج الذهبي للتخلص من آلام الرقبة المزمنة، التنميل، وضعف الأطراف.
الخلاصة الطبية السريعة: عملية دمج فقرات الرقبة الأمامية هي إجراء جراحي دقيق يهدف إلى إزالة الغضروف التالف أو النتوءات العظمية الضاغطة على الحبل الشوكي والأعصاب، ثم دمج الفقرات لتثبيت العمود الفقري. تعتبر العلاج الذهبي للتخلص من آلام الرقبة المزمنة، التنميل، وضعف الأطراف.
مقدمة عن عملية دمج فقرات الرقبة الأمامية
تعد آلام الرقبة المزمنة والمشاكل العصبية المرتبطة بها من أكثر الحالات الطبية التي تؤثر على جودة حياة المرضى. عندما تفشل العلاجات التحفظية في تخفيف الألم واستعادة الوظيفة الطبيعية، تبرز عملية دمج فقرات الرقبة الأمامية (والتي تُعرف طبياً باسم استئصال القرص الرقبي الأمامي والدمج - ACDF) كواحدة من أكثر الإجراءات الجراحية نجاحاً وموثوقية في مجال جراحة العظام والأعصاب.
حظيت هذه العملية بقبول عالمي واسع بين جراحي العمود الفقري، وتُعتبر اليوم "المعيار الذهبي" لعلاج مجموعة متنوعة من أمراض القرص العنقي، وخشونة الرقبة، واعتلال الحبل الشوكي. تؤكد الدراسات الطبية والأبحاث المستفيضة أن هذا الإجراء يتميز بنسبة نجاح عالية جداً في تخفيف الآلام العصبية الممتدة إلى الذراعين، مع انخفاض ملحوظ في معدلات المضاعفات الكبرى مقارنة بالتقنيات الجراحية القديمة.
الهدف الأساسي من هذه الجراحة هو إزالة الضغط الواقع على الحبل الشوكي أو جذور الأعصاب بشكل مباشر ودقيق، وذلك من خلال استئصال الغضروف التالف والنتوءات العظمية، ثم وضع طعم عظمي وتثبيت الفقرات لضمان استقرار العمود الفقري العنقي بشكل دائم.
تشريح العمود الفقري العنقي والنهج الأمامي
لفهم طبيعة الجراحة، من المهم التعرف على تشريح الرقبة. يتكون العمود الفقري العنقي من سبع فقرات، يفصل بينها أقراص غضروفية تعمل كوسائد لامتصاص الصدمات وتسهيل الحركة. يمر الحبل الشوكي داخل القناة الشوكية، وتتفرع منه الأعصاب عبر فتحات جانبية لتغذي الذراعين واليدين.
في الماضي، كان الجراحون يعتمدون غالباً على الوصول إلى العمود الفقري من الخلف. ومع ذلك، فإن النهج الأمامي (من مقدمة الرقبة) يوفر ميزة استراتيجية هائلة. فهو يسمح للجراح بالوصول المباشر إلى الأقراص الغضروفية والنتوءات العظمية التي تضغط عادة على الجزء الأمامي من الحبل الشوكي، وذلك دون الحاجة إلى إزعاج أو تحريك الحبل الشوكي نفسه، وهو أمر بالغ الأهمية لتقليل مخاطر الإصابات العصبية.
يستغل الجراح مساراً طبيعياً آمناً بين الأوعية الدموية الحيوية (مثل الشريان السباتي) من جهة، والقصبة الهوائية والمريء من جهة أخرى، للوصول إلى العمود الفقري بأقل قدر من التدخل في الأنسجة المحيطة.

أسباب اللجوء إلى الجراحة
نجاح عملية دمج فقرات الرقبة الأمامية يرتبط ارتباطاً وثيقاً بالاختيار الدقيق للمريض. لا تُنصح الجراحة لكل من يعاني من ألم في الرقبة، بل تُخصص لحالات طبية محددة وبعد استنفاد خيارات العلاج غير الجراحي (مثل العلاج الطبيعي، الأدوية المضادة للالتهابات، وحقن الأعصاب) لمدة لا تقل عن ستة أسابيع. تشمل الدواعي الرئيسية للجراحة ما يلي:
- الاعتلال العصبي العنقي: وهو ألم شديد، تنميل، أو ضعف يمتد من الرقبة إلى الكتف والذراع واليد، ناتج عن ضغط غضروف منزلق أو نتوء عظمي على جذر العصب.
- اعتلال الحبل الشوكي العنقي: حالة أكثر خطورة تحدث عندما يتم ضغط الحبل الشوكي نفسه، مما يؤدي إلى تدهور عصبي تدريجي، عدم اتزان أثناء المشي، صعوبة في أداء الحركات الدقيقة باليدين، وضعف عام في الأطراف.
- الانزلاق الغضروفي المرتجع: حدوث انزلاق غضروفي متكرر بعد عمليات جراحية سابقة من الخلف.
- إصابات وكسور الرقبة: الحوادث التي تؤدي إلى كسور أو خلع في فقرات الرقبة وتتطلب إعادة بناء وتثبيت للعمود الفقري الأمامي.
من الضروري الإشارة إلى أن التقييم النفسي والسريري الشامل أمر بالغ الأهمية. الرقبة هي منطقة شائعة للآلام الناتجة عن التوتر النفسي أو الإجهاد المزمن. الجراحة لا تُعالج الآلام التي ليس لها أساس تشريحي واضح يفسر الأعراض.
الأعراض التي تستدعي التدخل الجراحي
إذا كنت تعاني من واحد أو أكثر من الأعراض التالية بشكل مستمر وتؤثر على جودة حياتك، فقد تكون مرشحاً لهذه العملية:
- ألم حاد أو حارق يمتد من الرقبة إلى أحد الذراعين أو كليهما.
- شعور بالخدر أو الوخز (مثل الدبابيس والإبر) في الأصابع.
- ضعف في عضلات الذراع أو اليد، مما يجعل الإمساك بالأشياء صعباً.
- تصلب شديد في الرقبة يحد من نطاق الحركة.
- تغيرات في طريقة المشي أو الشعور بعدم التوازن (علامة تحذيرية لضغط الحبل الشوكي).
- في الحالات المتقدمة جداً، قد يحدث فقدان للتحكم في الأمعاء أو المثانة (حالة طوارئ طبية).
الفحوصات والتشخيص
غالباً ما يكون هناك تباين بين التغيرات التي تظهر في الأشعة السينية ومقدار الألم الذي يشعر به المريض. لذلك، لا يمكن الاعتماد على الأشعة السينية العادية وحدها لتحديد المستوى الدقيق للضغط العصبي. التشخيص الدقيق يتطلب تقنيات تصوير متقدمة:
- التصوير بالرنين المغناطيسي: هو الفحص المفضل والأكثر دقة. يوفر صوراً تفصيلية للأنسجة الرخوة، بما في ذلك الأقراص الغضروفية، الحبل الشوكي، وجذور الأعصاب، ويُظهر بوضوح أي مناطق تعاني من تضيق أو ضغط.
- التصوير المقطعي المحوسب مع الصبغة: يُنصح به بشدة للمرضى الذين لا يمكنهم الخضوع للرنين المغناطيسي (مثل من لديهم أجهزة تنظيم ضربات القلب) أو في حالات الجراحات المعقدة السابقة حيث قد تعيق المعادن رؤية التفاصيل.
يجب على الجراح مطابقة الأعراض السريرية للمريض مع نتائج التصوير. تشير الدراسات إلى أن العديد من الأشخاص الطبيعيين قد تظهر لديهم تغيرات في الرنين المغناطيسي دون أن يعانوا من أي ألم. لذلك، القاعدة الذهبية في الطب هي "علاج المريض، وليس علاج صورة الأشعة".
التحضير للعملية الجراحية
التحضير الجيد يضمن سير العملية بسلاسة ويقلل من المخاطر. سيطلب منك فريقك الطبي:
- إيقاف التدخين تماماً: النيكوتين يعيق تدفق الدم ويمنع التحام العظام بشكل كبير. الاستمرار في التدخين يزيد من خطر فشل العملية بشكل ملحوظ.
- مراجعة الأدوية: ستحتاج إلى إيقاف الأدوية المسيلة للدم (مثل الأسبرين، الوارفارين) ومضادات الالتهاب غير الستيرويدية قبل الجراحة بأيام لتجنب النزيف المفرط.
- الصيام: الامتناع عن تناول الطعام والشراب لفترة محددة قبل التخدير العام.
- تجهيز المنزل: ترتيب مساحة مريحة للتعافي في المنزل، مع وضع الأشياء التي تحتاجها في متناول اليد لتجنب الانحناء أو التمدد.
خطوات عملية دمج فقرات الرقبة الأمامية
تُجرى هذه العملية تحت التخدير العام وتستغرق عادة من ساعة إلى ثلاث ساعات، اعتماداً على عدد الفقرات التي سيتم علاجها. يتم استخدام تقنيات المراقبة العصبية المستمرة في بعض الحالات لضمان سلامة الحبل الشوكي طوال فترة الجراحة.
التخدير والوضعية
يُوضع المريض على ظهره على طاولة العمليات. يتم وضع دعامة صغيرة بين لوحي الكتف للسماح للرقبة بالامتداد بلطف للخلف، مما يساعد على فتح المسافات بين الفقرات من الأمام ويسهل وصول الجراح.
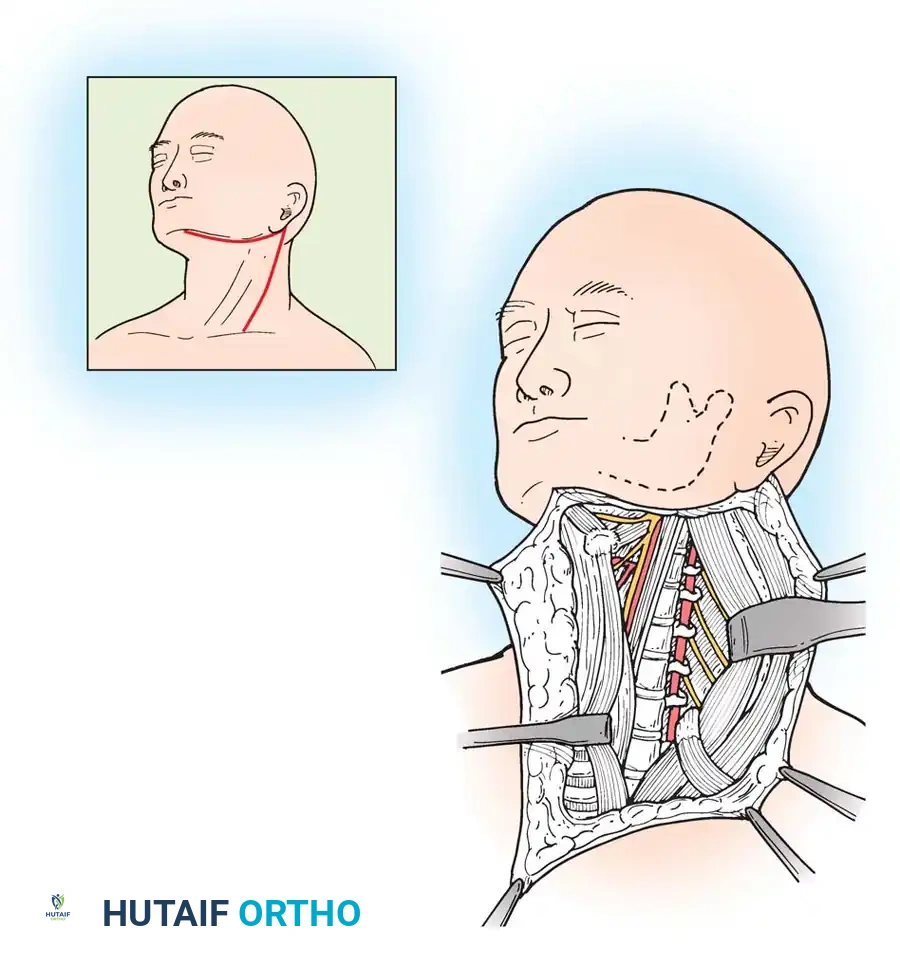
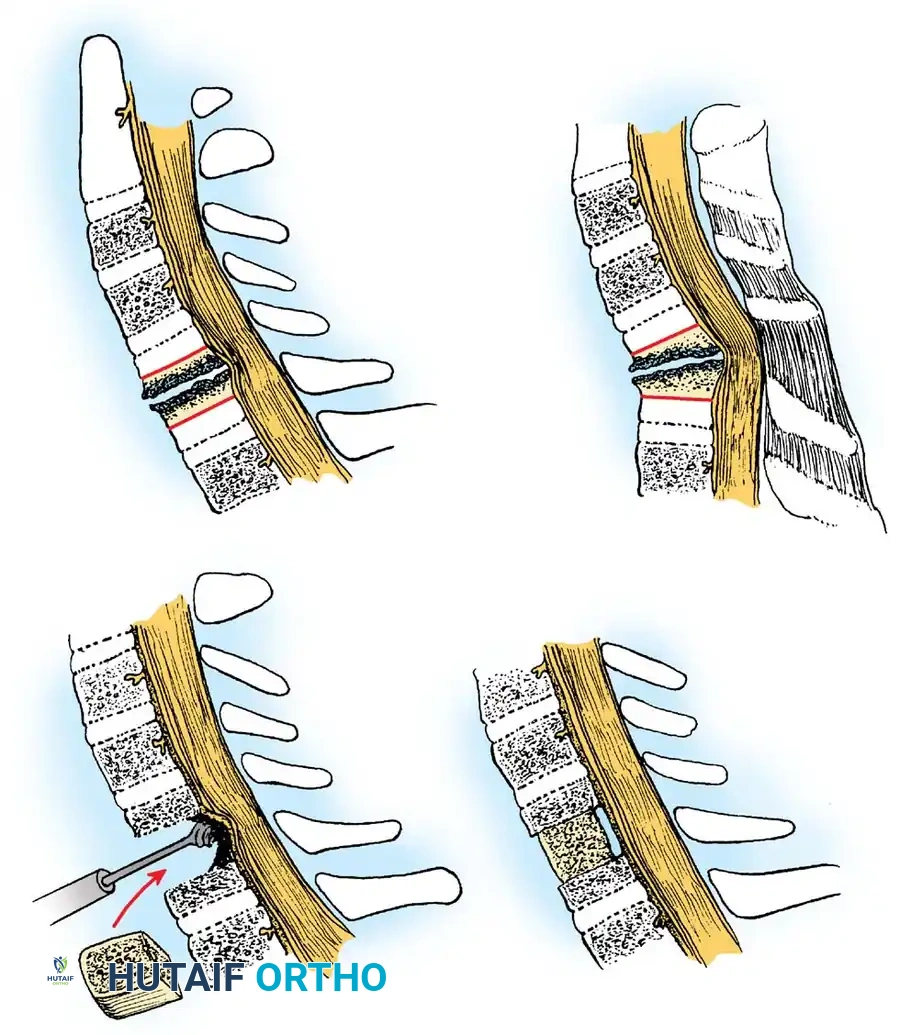
الشق الجراحي والوصول للفقرات
يُحدث الجراح شقاً صغيراً (عادة بشكل عرضي يتماشى مع ثنيات الجلد الطبيعية لتقليل الندبات) في مقدمة الرقبة، إما على الجانب الأيمن أو الأيسر. من خلال هذا الشق، يتم إبعاد العضلات، القصبة الهوائية، والمريء برفق إلى الداخل، بينما تُبعد الأوعية الدموية الرئيسية إلى الخارج. هذا يخلق ممراً آمناً ومباشراً للعمود الفقري.
استئصال الغضروف وتخفيف الضغط
بمجرد تأكيد المستوى الصحيح للفقرة باستخدام الأشعة السينية داخل غرفة العمليات، يبدأ الجراح في إزالة القرص الغضروفي التالف. باستخدام الميكروسكوب الجراحي الذي يوفر إضاءة وتكبيراً فائقين، يتم استئصال الغضروف بالكامل.
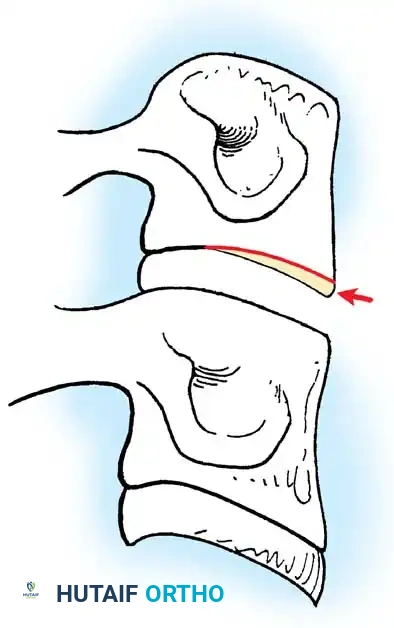
بعد ذلك، تُستخدم أدوات دقيقة (مثل المثقاب عالي السرعة) لإزالة أي نتوءات عظمية تضغط على الحبل الشوكي أو الأعصاب. الهدف هو تحرير الأنسجة العصبية بالكامل واستعادة المساحة الطبيعية للقناة الشوكية.
زراعة العظم وتثبيت الفقرات
بعد تفريغ المساحة بين الفقرتين، يتم تحضير أسطح الفقرات لاستقبال الطعم العظمي. يتم إدخال الطعم العظمي في الفراغ الذي كان يشغله الغضروف. يعمل هذا الطعم كدعامة تحافظ على الارتفاع الطبيعي للفقرات وتسمح بنمو العظم الجديد لدمج الفقرتين معاً لتصبحا عظمة واحدة صلبة.
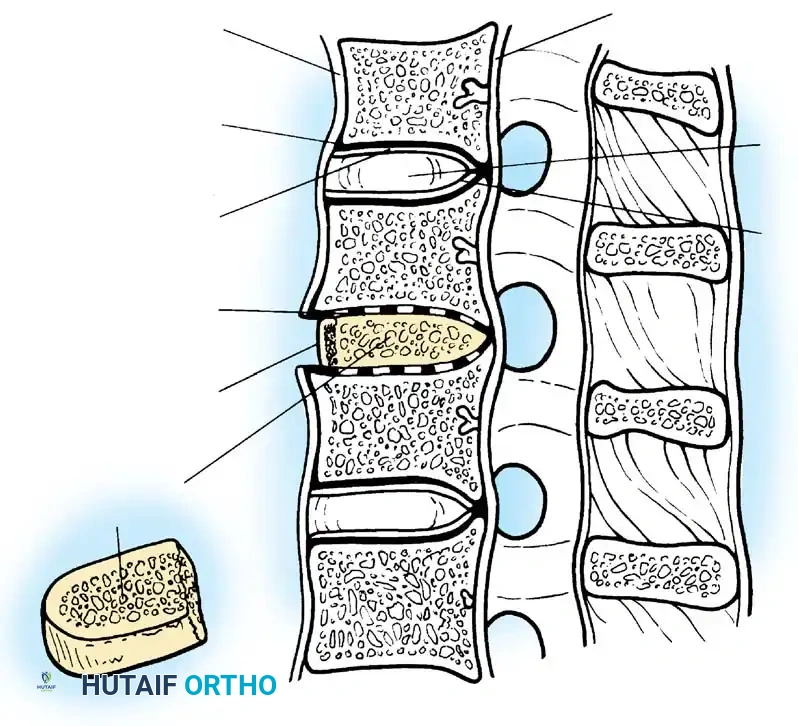
لضمان الاستقرار الفوري وزيادة معدلات نجاح الدمج، يضع الجراح شريحة معدنية صغيرة من التيتانيوم فوق الفقرات وتُثبت بمسامير دقيقة. هذه الشريحة تمنع حركة الفقرات أثناء فترة التئام العظام وتلغي غالباً الحاجة إلى ارتداء طوق رقبة صلب ومزعج لفترات طويلة بعد الجراحة.
أنواع الطعوم العظمية المستخدمة
اختيار نوع الطعم العظمي يعتمد على حالة المريض وتفضيلات الجراح. هناك عدة خيارات متاحة:
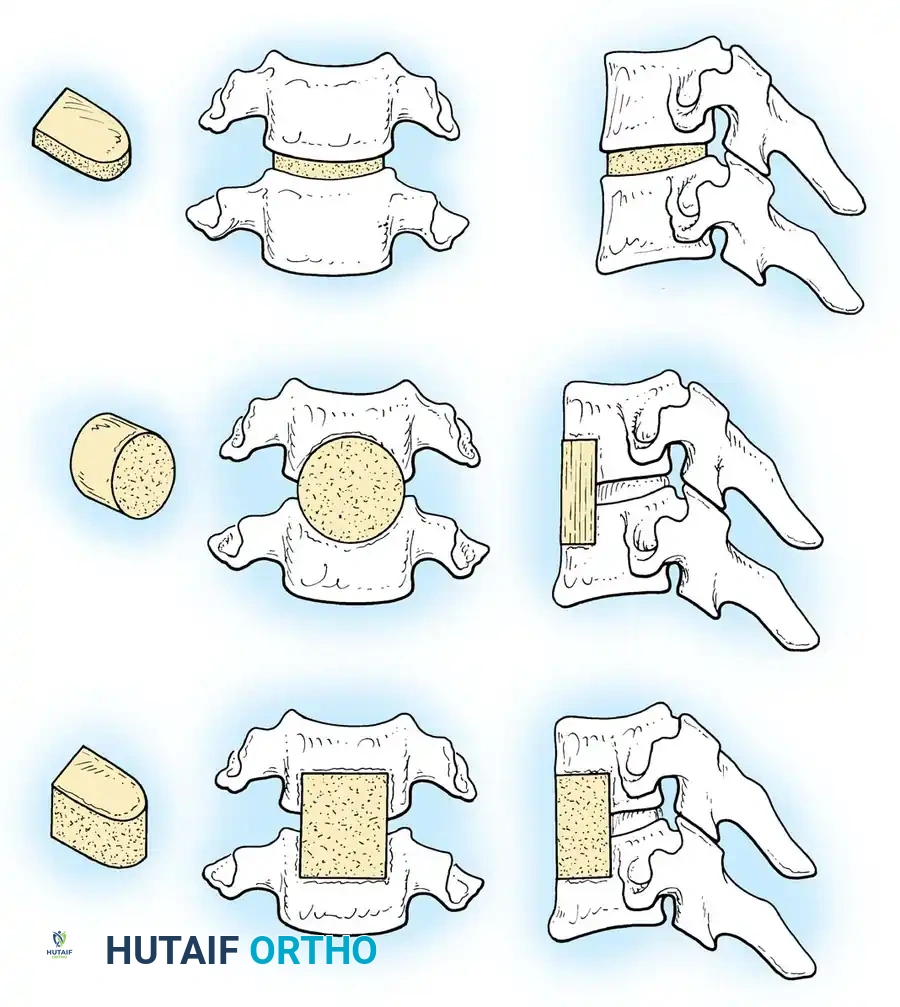
- الطعم الذاتي: يُؤخذ من عظم حوض المريض نفسه. يُعتبر الخيار الأفضل من حيث قدرته على تحفيز نمو العظام، ولكنه يتطلب شقاً جراحياً إضافياً وقد يسبب بعض الألم في منطقة الحوض.
- الطعم من متبرع: عظم يتم تجهيزه طبياً من بنك العظام. يجنب المريض ألماً إضافياً في الحوض، ويُستخدم بكثرة في عمليات المستوى الواحد بنجاح كبير.
- الأقفاص الصناعية: أقفاص صغيرة مصنوعة من التيتانيوم أو مواد بلاستيكية طبية متقدمة، يتم حشوها بمواد محفزة لنمو العظم وتوضع بين الفقرات.
يجب قياس الطعم بدقة وتشكيله ليناسب الانحناء الطبيعي للرقبة، مما يضمن توزيع الضغط بشكل صحيح ويمنع المضاعفات المستقبلية.
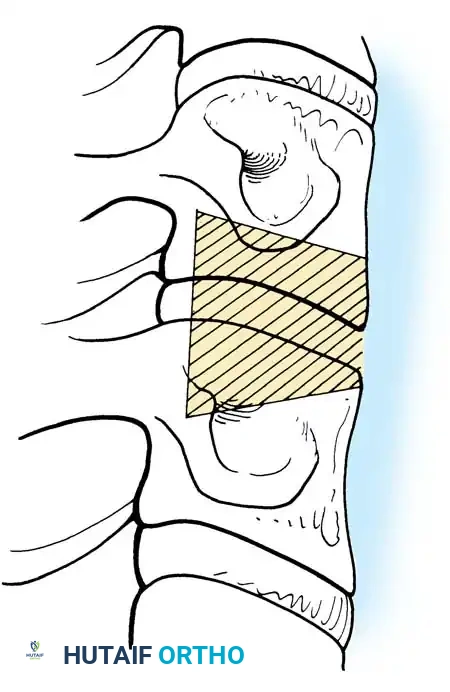
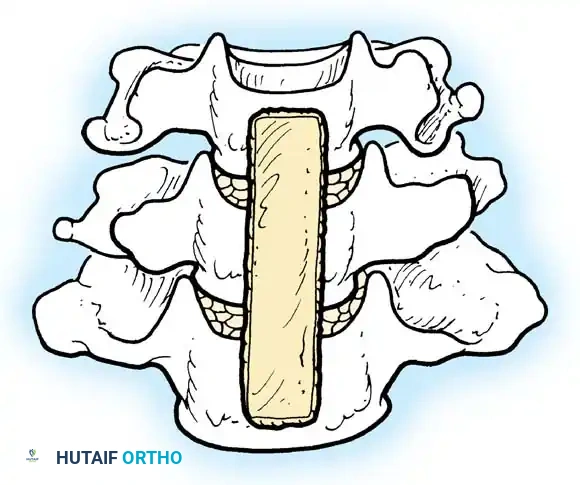
في الحالات المعقدة التي تشمل مستويات متعددة من التلف الشديد أو تكلس الأربطة، قد يضطر الجراح لإجراء استئصال كامل لجسم الفقرة واستبدالها بدعامة طويلة، وهو إجراء أكثر تعقيداً ولكنه ضروري لإنقاذ الحبل الشوكي.
مخاطر ومضاعفات الجراحة المحتملة
كما هو الحال مع أي تدخل جراحي دقيق، توجد بعض المخاطر المحتملة. بفضل التقنيات الحديثة، أصبحت هذه المخاطر نادرة، ولكن من واجب المريض أن يكون على دراية بها:
- صعوبة البلع: هي الشكوى الأكثر شيوعاً بعد العملية مباشرة، نتيجة لإبعاد المريء أثناء الجراحة. غالباً ما تكون مؤقتة وتتحسن خلال أسابيع قليلة.
- تغير في الصوت: قد يحدث بحة في الصوت إذا تأثر العصب الحنجري الراجع أثناء الجراحة. في معظم الحالات، يعود الصوت لطبيعته بمرور الوقت.
- فشل الاندماج العظمي: يحدث عندما لا تلتحم الفقرات بشكل صحيح. التدخين هو السبب الرئيسي لهذه المشكلة. قد يؤدي فشل الاندماج إلى انهيار الطعم وعودة الألم.
- إصابة الأعصاب أو الحبل الشوكي: خطر نادر جداً ولكنه محتمل، ويتم تقليله بشكل كبير باستخدام المراقبة العصبية الدقيقة والميكروسكوب الجراحي.
- العدوى والنزيف: مخاطر عامة لأي جراحة، ويتم إعطاء المضادات الحيوية الوقائية واستخدام أنابيب تصريف السوائل لتجنبها.
مرحلة التعافي بعد الجراحة
التعافي من عملية دمج فقرات الرقبة الأمامية هو عملية تدريجية تتطلب التزاماً بتعليمات الطبيب.
الأيام الأولى في المستشفى
يُراقب المريض عن كثب للتأكد من سلامة التنفس والوظائف العصبية. يُشجع المريض على النهوض والمشي في نفس يوم الجراحة أو في اليوم التالي. عادة ما يغادر المريض المستشفى خلال يوم إلى يومين. قد يُطلب ارتداء طوق عنقي ناعم أو صلب لبضعة أسابيع للراحة والدعم.
العناية بالمنزل والتعليمات
| الأسبوع | التعليمات والتوقعات |
|---|---|
| الأسبوع 1-2 | ألم في مكان الجرح والرقبة (يُعالج بالمسكنات). صعوبة خفيفة في البلع (يُنصح بتناول أطعمة لينة). يمنع رفع الأشياء الثقيلة أو القيادة. |
| الأسبوع 3-6 | يبدأ الألم في التلاشي. يمكن العودة للعمل المكتبي الخفيف. المشي اليومي ضروري لتعزيز الدورة الدموية والشفاء. |
| الأسبوع 6-12 | يتم إجراء أشعة سينية للتأكد من بدء التحام العظام. يمكن البدء في برنامج العلاج الطبيعي لتقوية عضلات الرقبة. |
| بعد 3 أشهر | العودة لمعظم الأنشطة الطبيعية. التحام العظام يكتمل عادة بين 3 إلى 6 أشهر، وقد يستغرق عاماً كاملاً في بعض الحالات. |
العلاج الطبيعي والعودة للحياة الطبيعية
يلعب العلاج الطبيعي دوراً حيوياً في استعادة مرونة الرقبة وقوتها. سيصمم المعالج الفيزيائي تمارين خاصة لتخفيف التشنجات العضلية وتحسين وضعية الجسم، مما يقلل من الضغط على الفقرات المتبقية ويمنع تآكلها مستقبلاً.
الأسئلة الشائعة
ما هي نسبة نجاح عملية دمج فقرات الرقبة الأمامية
تعتبر نسبة النجاح عالية جداً، حيث تتراوح بين 85% إلى 95% فيما يخص تخفيف آلام الذراعين والأعصاب. أما بالنسبة لآلام الرقبة نفسها، فالنتائج جيدة جداً ولكنها قد تختلف من مريض لآخر.
هل سأفقد القدرة على تحريك رقبتي بعد الدمج
إذا كان الدمج لمستوى واحد أو مستويين، فإن فقدان الحركة يكون ضئيلاً جداً وغالباً لا يلاحظه المريض في حياته اليومية، لأن الفقرات الأخرى تعوض هذه الحركة. في حالات الدمج المتعدد، قد يكون هناك قيود ملحوظة في الالتفاف.
متى يمكنني العودة للعمل بعد الجراحة
يعتمد ذلك على طبيعة عملك. الأعمال المكتبية الخفيفة يمكن العودة إليها خلال 2 إلى 4 أسابيع. أما الأعمال التي تتطلب مجهوداً بدنياً أو رفع أثقال، فقد تتطلب من 3 إلى 6 أشهر من التعافي.
متى يمكنني قيادة السيارة
يُمنع القيادة طالما أنك تتناول مسكنات قوية أو ترتدي طوقاً يمنعك من الالتفاف لرؤية النقاط العمياء. غالباً ما يُسمح بالقيادة بعد 4 إلى 6 أسابيع بموافقة الطبيب.
هل يمكنني الصلاة والسجود بشكل طبيعي بعد العملية
في الأسابيع الأولى، يُنصح بالصلاة على كرسي لتجنب الانحناء الشديد للرقبة. بعد التأكد من التحام العظام (عادة بعد شهرين إلى ثلاثة)، يمكنك العودة للسجود الطبيعي تدريجياً.
لماذا أعاني من صعوبة في البلع بعد العملية
بسبب النهج الجراحي الأمامي، يتم إبعاد المريء قليلاً للوصول للعمود الفقري، مما يسبب تورماً مؤقتاً. تناول السوائل والأطعمة اللينة والمثلجات يساعد في تخفيف هذا العرض الذي يختفي عادة خلال أسابيع.
هل التدخين يؤثر حقاً على نجاح العملية
نعم، وبشكل قاطع. النيكوتين يمنع نمو الخلايا العظمية ويزيد من خطر "الالتئام الكاذب" (فشل دمج الفقرات) بنسب عالية جداً. يجب التوقف عن التدخين قبل العملية بشهر على الأقل والاستمرار في ذلك.
هل سأحتاج إلى إزالة الشريحة المعدنية لاحقاً
في معظم الحالات، تبقى الشريحة والمسامير المصنوعة من التيتانيوم في مكانها مدى الحياة ولا تسبب أي مشاكل، ولا تتفاعل مع بوابات التفتيش في المطارات. تُزال فقط في حالات نادرة إذا سببت تهيجاً أو التهاباً.
هل العملية تعالج طنين الأذن أو الدوار
إذا كان الدوار أو الطنين ناتجاً بشكل مباشر عن ضغط شديد على الأعصاب العنقية أو الحبل الشوكي، فقد يتحسن. ولكن غالباً ما تكون لهذه الأعراض أسباب أخرى (مثل مشاكل الأذن الداخلية)، ولا تُعتبر الجراحة علاجاً أساسياً لها.
ماذا يحدث إذا لم أقم بإجراء الجراحة
إذا كنت تعاني من ضغط على الحبل الشوكي (اعتلال نخاعي)، فإن تأجيل الجراحة قد يؤدي إلى تلف عصبي دائم لا يمكن عكسه، مما قد يسبب شللاً أو ضعفاً دائماً. أما في حالات ضغط الأعصاب العادية، فقد يستمر الألم وتضعف العضلات المغذاة بهذا العصب بمرور الوقت.
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك