علاج اعتلال النخاع العنقي: دليل شامل من الأستاذ الدكتور محمد هطيف في صنعاء
الخلاصة الطبية السريعة: اعتلال النخاع العنقي هو تضيق في القناة الشوكية العنقية يضغط على الحبل الشوكي، مسببًا أعراضًا عصبية. يشمل العلاج خيارات غير جراحية مثل الأدوية والعلاج الطبيعي، أو جراحية مثل استئصال القرص العنقي الأمامي ودمج الفقرات، بهدف تخفيف الضغط واستعادة الوظيفة. الأستاذ الدكتور محمد هطيف يقدم رعاية متكاملة في صنعاء.
مقدمة إلى اعتلال النخاع العنقي
يُعد اعتلال النخاع العنقي (Cervical Myelopathy) حالة طبية خطيرة تنشأ عندما يتعرض الحبل الشوكي في منطقة الرقبة (العمود الفقري العنقي) للضغط، مما يؤدي إلى خلل وظيفي في الأعصاب. هذا الضغط يمكن أن ينجم عن مجموعة متنوعة من الأسباب، أبرزها التغيرات التنكسية المرتبطة بالعمر في العمود الفقري، مثل تآكل الأقراص الفقرية، وتكون النتوءات العظمية (الزوائد العظمية)، وتضخم الأربطة.
يُعتبر اعتلال النخاع العنقي السبب الأكثر شيوعًا لاختلال وظائف الحبل الشوكي لدى البالغين، وتكمن خطورته في تأثيره التدريجي على القدرة الحركية والحسية، مما قد يؤدي إلى إعاقة كبيرة إذا لم يتم تشخيصه وعلاجه في الوقت المناسب. تتراوح الأعراض من الخدر والوخز في الأطراف، إلى ضعف العضلات، وصعوبة المشي، وفقدان التوازن، وقد تتفاقم ببطء على مدى أشهر أو سنوات.
في مركز الأستاذ الدكتور محمد هطيف في صنعاء، ندرك تمامًا التعقيد والخطورة الكامنة في اعتلال النخاع العنقي. يقدم الدكتور هطيف، بوصفه أحد أبرز جراحي العمود الفقري وأكثرهم خبرة في اليمن، رعاية متكاملة وشاملة تبدأ من التشخيص الدقيق وصولًا إلى أحدث خيارات العلاج، سواء كانت تحفظية (غير جراحية) أو جراحية متقدمة. هدفنا هو استعادة جودة حياة المريض، وتخفيف الألم، والحفاظ على الوظائف العصبية قدر الإمكان. هذا الدليل الشامل سيقدم لك فهمًا معمقًا لهذه الحالة وخيارات العلاج المتاحة.
التشريح الأساسي للعمود الفقري العنقي
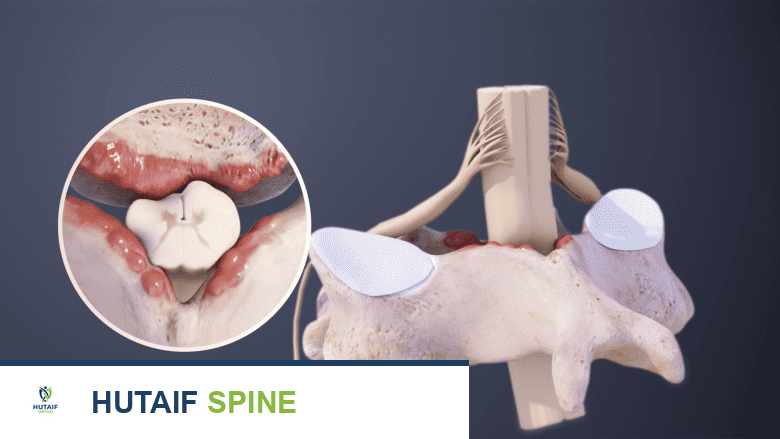
لفهم اعتلال النخاع العنقي، من الضروري الإلمام بالتشريح الأساسي للعمود الفقري في منطقة الرقبة. يتكون العمود الفقري العنقي من سبع فقرات (C1-C7) تقع في الجزء العلوي من العمود الفقري، وهي الأكثر مرونة وقابلية للحركة.
- الفقرات العنقية: هي عظام صغيرة وقوية تشكل الهيكل العظمي للرقبة. لكل فقرة جسم فقري في الأمام وقوس فقري في الخلف، يحيطان بفتحة تسمى القناة الشوكية.
- القناة الشوكية العنقية: هي نفق عظمي يمر عبره الحبل الشوكي، وهو امتداد للجهاز العصبي المركزي ينقل الإشارات بين الدماغ وبقية الجسم.
- الأقراص الفقرية: تقع بين كل فقرتين (باستثناء C1-C2). تعمل هذه الأقراص كممتصات للصدمات وتسمح بحركة سلسة للرقبة. يتكون القرص من حلقة خارجية قوية (الحلقة الليفية) ومركز هلامي ناعم (النواة اللبية).
- الأربطة: تربط الفقرات ببعضها البعض وتوفر الاستقرار للعمود الفقري. بعض هذه الأربطة، مثل الرباط الطولي الخلفي والرباط الأصفر، يمكن أن تتضخم وتساهم في تضيق القناة الشوكية.
- الأعصاب الشوكية: تخرج من الحبل الشوكي عبر فتحات صغيرة بين الفقرات تسمى الثقوب العصبية، وتتفرع لتغذية الذراعين واليدين وأجزاء أخرى من الجسم.
عندما يحدث تضيق في القناة الشوكية العنقية، يمكن أن يضغط على الحبل الشوكي نفسه، مما يؤدي إلى اعتلال النخاع. وإذا امتد الضغط ليشمل جذور الأعصاب الخارجة، فقد يسبب ذلك اعتلال الجذور العصبية (Radiculopathy) بالإضافة إلى اعتلال النخاع. إن فهم هذه المكونات التشريحية يساعد في تقدير كيفية تأثير التغيرات المرضية على وظيفة الجهاز العصبي.
الأسباب وعوامل الخطر لاعتلال النخاع العنقي
ينتج اعتلال النخاع العنقي بشكل أساسي عن ضغط ميكانيكي على الحبل الشوكي في منطقة الرقبة. الأسباب الأكثر شيوعًا هي تلك التي تؤدي إلى تضيق القناة الشوكية العنقية.
الأسباب الرئيسية
-
التهاب المفاصل التنكسي العنقي (Cervical Spondylosis):
هذا هو السبب الأكثر شيوعًا. مع التقدم في العمر، تتعرض الأقراص الفقرية للتآكل، وتفقد مرونتها ومحتواها المائي، مما يؤدي إلى:
- نتوءات عظمية (Osteophytes): استجابة لتآكل الأقراص، يحاول الجسم تثبيت العمود الفقري عن طريق تكوين نتوءات عظمية على حواف الفقرات. يمكن لهذه النتوءات أن تتجه نحو القناة الشوكية وتضغط على الحبل الشوكي أو جذور الأعصاب.
- تضيق القرص الفقري: يؤدي فقدان ارتفاع القرص إلى تقارب الفقرات، مما يقلل من المساحة المتاحة للحبل الشوكي.
- تضخم الأربطة: الأربطة التي تدعم العمود الفقري، خاصة الرباط الأصفر (Ligamentum Flavum) والرباط الطولي الخلفي (Posterior Longitudinal Ligament)، يمكن أن تتضخم وتتصلب مع تقدم العمر، مما يقلل من قطر القناة الشوكية.
- الانزلاق الغضروفي العنقي (Cervical Disc Herniation): عندما تتمزق الحلقة الخارجية للقرص الفقري، يمكن للمادة الهلامية الداخلية أن تبرز أو تنفتق وتضغط مباشرة على الحبل الشوكي.
- إصابات الرقبة (Trauma): الحوادث أو الإصابات التي تؤدي إلى كسور في الفقرات أو انزلاقها أو تمزق الأربطة يمكن أن تسبب ضغطًا حادًا على الحبل الشوكي.
- التضيق الخلقي للقناة الشوكية (Congenital Spinal Stenosis): يولد بعض الأشخاص بقناة شوكية أضيق من المعتاد، مما يجعلهم أكثر عرضة للإصابة باعتلال النخاع حتى مع تغيرات تنكسية بسيطة.
- الأورام: يمكن أن تنمو الأورام داخل القناة الشوكية أو حولها وتضغط على الحبل الشوكي.
- التهابات العمود الفقري: مثل التهاب الفقار اللاصق أو السل الفقري، يمكن أن تؤدي إلى تشوهات وضغط على الحبل الشوكي.
- التكيسات أو الأورام الكاذبة: نادرة ولكن يمكن أن تضغط على الحبل الشوكي.
عوامل الخطر
- العمر: يعتبر التقدم في العمر هو عامل الخطر الأكبر، حيث تزداد التغيرات التنكسية في العمود الفقري مع الشيخوخة.
- الوراثة: قد يكون هناك استعداد وراثي لتطور اعتلال النخاع العنقي أو تضيق القناة الشوكية.
- إصابات الرقبة السابقة: يمكن أن تزيد من خطر تطور الحالة لاحقًا.
- بعض المهن: المهن التي تتطلب حركات متكررة للرقبة أو حمل أثقال على الرأس قد تزيد من الإجهاد على العمود الفقري العنقي.
- التدخين: يمكن أن يؤثر سلبًا على صحة الأقراص الفقرية ويزيد من معدل التنكس.
فهم هذه الأسباب وعوامل الخطر يساعد الأستاذ الدكتور محمد هطيف على تقييم حالة المريض بشكل شامل ووضع خطة علاجية فعالة وموجهة لمعالجة السبب الجذري للمشكلة.
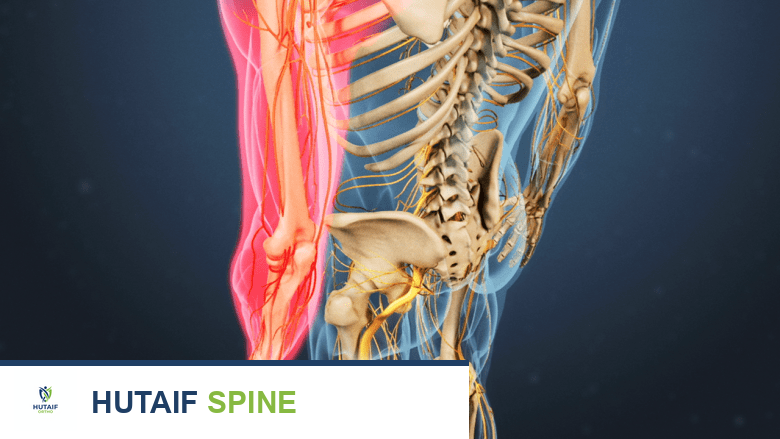
الأعراض الشائعة لاعتلال النخاع العنقي
تتطور أعراض اعتلال النخاع العنقي عادةً ببطء وتدريجيًا على مدى أشهر أو حتى سنوات، مما يجعل التشخيص المبكر تحديًا في بعض الأحيان. تختلف شدة الأعراض وموقعها اعتمادًا على مستوى الضغط على الحبل الشوكي ومدى تأثره.
الأعراض العصبية الحركية (Motor Symptoms)
- ضعف في اليدين والأصابع: قد يلاحظ المريض صعوبة في أداء المهام الحركية الدقيقة مثل الكتابة، إغلاق الأزرار، استخدام أدوات المائدة، أو التقاط الأشياء الصغيرة (تسمى "علامة جريفيث" أو "Griffith's sign").
- ضعف في الذراعين والساقين: يمكن أن يؤثر الضعف على الأطراف الأربعة، مما يؤدي إلى صعوبة في رفع الأشياء أو المشي.
- فقدان التوازن وصعوبة المشي (Gait Disturbance): هذه من أبرز الأعراض وأكثرها إعاقة. قد يشعر المريض بعدم الثبات، أو يواجه صعوبة في المشي بخط مستقيم، أو يتطلب استخدام دعامة للمشي.
- تشنج العضلات (Spasticity): تصلب العضلات، خاصة في الساقين، مما يجعل الحركة صعبة ومؤلمة.
- فرط المنعكسات (Hyperreflexia): استجابات منعكسة مبالغ فيها عند فحص المنعكسات العصبية.
- علامة بابينسكي الإيجابية (Positive Babinski Sign): وهي استجابة غير طبيعية عند تحفيز باطن القدم، تشير إلى مشكلة في المسار العصبي العلوي.
- ضمور العضلات (Muscle Atrophy): في الحالات المتقدمة، قد يلاحظ ضمور في عضلات اليدين أو الأطراف الأخرى.
الأعراض الحسية (Sensory Symptoms)
- خدر وتنميل (Numbness and Tingling): شعور بالخدر أو الوخز في اليدين، الذراعين، الساقين، أو القدمين. غالبًا ما يكون التوزيع غير محدد وقد لا يتبع نمط جذر عصبي واحد.
- فقدان الإحساس بالاهتزاز أو الوضع: صعوبة في الشعور بالاهتزاز أو تحديد موضع الأطراف دون النظر إليها.
- علامة ليرميت (Lhermitte's Sign): شعور بصدمة كهربائية تنتشر إلى أسفل الظهر أو الساقين عند ثني الرقبة إلى الأمام.
- صعوبة في تمييز درجات الحرارة أو اللمس الخفيف.
أعراض أخرى
- ألم الرقبة وتصلبها: على الرغم من أن اعتلال النخاع يركز على الحبل الشوكي، إلا أن العديد من المرضى يعانون أيضًا من ألم في الرقبة، قد ينتشر إلى الكتفين أو الذراعين.
- صداع: في بعض الحالات.
- خلل في وظائف المثانة والأمعاء: في الحالات الشديدة والمتقدمة، قد يحدث ضعف في التحكم في المثانة أو الأمعاء، مما يشير إلى ضغط كبير على الحبل الشوكي.
نظرًا للطبيعة التدريجية لهذه الأعراض وتشابهها مع حالات عصبية أخرى، فإن التشخيص الدقيق يتطلب خبرة عالية. ينصح الأستاذ الدكتور محمد هطيف بضرورة مراجعة الطبيب المختص فور ملاحظة أي من هذه الأعراض لتجنب تفاقم الحالة.
التشخيص الدقيق لاعتلال النخاع العنقي
يعتمد التشخيص الدقيق لاعتلال النخاع العنقي على تقييم شامل يشمل التاريخ المرضي المفصل، الفحص السريري العصبي الدقيق، والتصوير الطبي المتقدم. في عيادة الأستاذ الدكتور محمد هطيف في صنعاء، نتبع نهجًا منهجيًا لضمان تشخيص لا لبس فيه.
1. التاريخ المرضي (Medical History)
يبدأ التشخيص بسؤال المريض عن:
*
الأعراض:
متى بدأت، كيف تطورت، مدى شدتها، وهل هناك أي عوامل تزيدها أو تخففها.
*
التاريخ الطبي السابق:
أي إصابات سابقة في الرقبة، أمراض مزمنة، أو جراحات سابقة.
*
الأدوية الحالية:
لتقييم أي تفاعلات محتملة أو حالات مرضية أخرى.
*
نمط الحياة:
النشاط البدني، المهنة، وعوامل الخطر المحتملة.
2. الفحص السريري (Physical Examination)
يقوم الدكتور محمد هطيف بإجراء فحص عصبي دقيق لتقييم:
*
القوة العضلية:
في الذراعين والساقين واليدين.
*
الإحساس:
اختبار الخدر، التنميل، الإحساس باللمس الخفيف، الوخز، والاهتزاز.
*
المنعكسات:
تقييم المنعكسات الوترية العميقة (مثل منعكس العضلة ذات الرأسين وثلاثية الرؤوس ومنعكس الرضفة) بحثًا عن فرط المنعكسات أو علامة بابينسكي.
*
التوازن والمشي (Gait Assessment):
ملاحظة طريقة مشي المريض، قدرته على المشي بخط مستقيم، والانعطاف، لتقييم أي اختلال في التوازن.
*
المهارات الحركية الدقيقة:
اختبار القدرة على أداء مهام مثل إغلاق الأزرار أو الكتابة.
*
علامة ليرميت:
البحث عن الشعور بالصدمة الكهربائية عند ثني الرقبة.
3. التصوير الطبي (Medical Imaging)
التصوير الطبي هو حجر الزاوية في تأكيد تشخيص اعتلال النخاع العنقي وتحديد موقع وشدة الضغط على الحبل الشوكي.
-
الأشعة السينية (X-rays):
- تساعد في تقييم محاذاة العمود الفقري، وجود نتوءات عظمية، وتضيق المسافات بين الفقرات.
- يمكن أخذ صور ديناميكية (عند ثني الرقبة ومدها) لتقييم عدم استقرار العمود الفقري.
-
التصوير بالرنين المغناطيسي (MRI):
- هو الفحص الذهبي (Gold Standard) لتشخيص اعتلال النخاع العنقي. يوفر صورًا مفصلة للحبل الشوكي، الأقراص الفقرية، الأربطة، والعظام.
- يظهر بوضوح أي ضغط على الحبل الشوكي، وجود نتوءات غضروفية، تضخم الأربطة، أو تغيرات في إشارة الحبل الشوكي نفسه (التي تشير إلى التلف).
-
التصوير المقطعي المحوسب (CT Scan) مع صبغة النخاع (Myelogram):
- يستخدم هذا الفحص عندما لا يكون التصوير بالرنين المغناطيسي ممكنًا (مثل المرضى الذين لديهم أجهزة مزروعة لا تتوافق مع الرنين المغناطيسي).
- يتم حقن صبغة تباين في السائل النخاعي حول الحبل الشوكي، ثم يتم إجراء الأشعة المقطعية، مما يبرز أي تضيق في القناة الشوكية يضغط على الحبل الشوكي.
- يوفر صورًا ممتازة للهياكل العظمية.
4. الفحوصات الكهروفسيولوجية (Electrophysiological Studies)
-
دراسات توصيل الأعصاب (Nerve Conduction Studies - NCS) وتخطيط كهربية العضل (Electromyography - EMG):
- يمكن استخدامها لتقييم وظيفة الأعصاب والعضلات.
- تساعد في التمييز بين اعتلال النخاع العنقي والحالات الأخرى التي قد تسبب أعراضًا مشابهة، مثل اعتلال الأعصاب الطرفية أو متلازمة النفق الرسغي.
- في اعتلال النخاع، قد تظهر دراسات EMG علامات تلف في الأعصاب التي تغذي العضلات، بينما قد تكون NCS طبيعية أو تظهر تغييرات طفيفة.
بفضل خبرته الواسعة واستخدامه لأحدث تقنيات التشخيص، يضمن الأستاذ الدكتور محمد هطيف في صنعاء تشخيصًا دقيقًا وشاملاً، مما يمهد الطريق لوضع خطة علاجية فعالة ومخصصة لكل مريض.
العلاج الشامل لاعتلال النخاع العنقي
يهدف علاج اعتلال النخاع العنقي إلى تخفيف الضغط على الحبل الشوكي، تقليل الأعراض، ومنع تفاقم الحالة. يعتمد اختيار طريقة العلاج على عدة عوامل، بما في ذلك شدة الأعراض، مدى الضغط على الحبل الشوكي، وصحة المريض العامة. يقدم الأستاذ الدكتور محمد هطيف في صنعاء مجموعة واسعة من الخيارات العلاجية، بدءًا من النهج التحفظي وصولًا إلى التدخلات الجراحية المتقدمة.
العلاج غير الجراحي (التحفظي)
يُعتبر العلاج غير الجراحي هو الخيار الأول للمرضى الذين يعانون من أعراض خفيفة إلى متوسطة، أو الذين لديهم ضغط بسيط على الحبل الشوكي، أو الذين لا يستطيعون الخضوع للجراحة. يهدف هذا النهج إلى تقليل الألم والالتهاب، وتحسين وظيفة المريض.
قد تساعد مضادات الالتهاب غير الستيرويدية في تخفيف الألم عن طريق تقليل الالتهاب.
يشمل العلاج غير الجراحي عادةً مزيجًا من الطرق التالية:
-
الأدوية:
- مضادات الالتهاب غير الستيرويدية (NSAIDs): مثل الإيبوبروفين أو مثبطات إنزيم COX-2، تساعد في تخفيف الألم وتقليل الالتهاب. المزيد عن مضادات الالتهاب غير الستيرويدية .
- مرخيات العضلات: لتخفيف التشنجات العضلية المصاحبة.
- الستيرويدات الفموية: في بعض الحالات، قد توصف لتقليل الالتهاب بشكل سريع.
- أدوية آلام الأعصاب: مثل الجابابنتين أو البريجابالين، للتحكم في الألم العصبي.
-
تثبيت الرقبة المؤقت:
- قد يوصى باستخدام دعامة رقبة لينة (طوق عنقي) لفترات قصيرة لتقييد حركة الرقبة وتقليل الضغط على الحبل الشوكي، مما يتيح للأنسجة فرصة للراحة والتعافي. يجب أن يكون الاستخدام محدودًا لتجنب ضعف العضلات.
-
العلاج الطبيعي (Physical Therapy):
-
يلعب دورًا حيويًا في تحسين القوة والمرونة والتوازن. يركز على:
- تمارين تقوية العضلات: خاصة عضلات الرقبة والكتفين والجذع لدعم العمود الفقري.
- تمارين المرونة: لتحسين نطاق حركة الرقبة بلطف.
- تمارين التوازن والتنسيق: لمساعدة المرضى الذين يعانون من صعوبات في المشي.
- التثقيف حول الوضعية الصحيحة: لتقليل الإجهاد على الرقبة في الأنشطة اليومية.
-
يلعب دورًا حيويًا في تحسين القوة والمرونة والتوازن. يركز على:
-
حقن الستيرويد فوق الجافية (Epidural Steroid Injections):
- يمكن حقن الستيرويدات مباشرة في الفراغ فوق الجافية حول الحبل الشوكي لتقليل الالتهاب والألم. شاهد فيديو حقن الستيرويد فوق الجافية العنقية .
-
الجر العنقي (Cervical Traction):
- يمكن استخدام الجر الخفيف لزيادة المسافة بين الفقرات وتخفيف الضغط على الحبل الشوكي أو جذور الأعصاب. يتم تحديد نوع الجر وشدته بناءً على نتائج التصوير وتقدير الدكتور محمد هطيف.
يتم تصميم خطة العلاج غير الجراحي بشكل فردي لكل مريض من قبل الأستاذ الدكتور محمد هطيف، مع المتابعة المستمرة لتقييم الاستجابة وتعديل الخطة حسب الحاجة.
العلاج الجراحي
يُعد العلاج الجراحي هو الخيار الأكثر فعالية للمرضى الذين يعانون من ضغط واضح على الحبل الشوكي يؤدي إلى خلل وظيفي (اعتلال النخاع)، خاصة إذا فشلت العلاجات غير الجراحية في تحسين الأعراض أو إذا كانت الأعراض تتفاقم.
تتضمن دواعي إجراء الجراحة ما يلي:
1.
فشل الأعراض في التحسن
بعد 4 إلى 6 أسابيع من الإدارة غير الجراحية.
2.
تفاقم الأعراض
على الرغم من العلاج غير الجراحي.
3.
وجود ضغط شديد
على الحبل الشوكي يظهر في فحوصات التصوير، حتى لو كانت الأعراض خفيفة نسبيًا، لمنع تطور الضرر العصبي.
4.
ظهور أعراض حادة أو متفاقمة بسرعة،
مثل ضعف كبير أو مشاكل في التوازن.
الهدف الرئيسي من الجراحة هو تخفيف الضغط عن الحبل الشوكي (decompression) واستعادة المساحة الطبيعية له، وفي بعض الحالات، تثبيت العمود الفقري.
أنواع الجراحات الشائعة لعلاج اعتلال النخاع العنقي:
1. استئصال الصفيحة الفقرية العنقية (Cervical Laminectomy):
في الماضي، كان استئصال الصفيحة الفقرية (إزالة الجزء الخلفي من القوس الفقري) هو الإجراء المفضل لتخفيف الضغط عن الحبل الشوكي. يتم هذا الإجراء من الخلف (الجانب الخلفي).
شاهد فيديو استئصال الصفيحة الفقرية العنقية
.
المزيد عن استئصال الصفيحة الفقرية العنقية الخلفي
.
ومع ذلك، كما وُصف سابقًا، فإن غالبية التشوهات التي تسبب ضغط الحبل الشوكي تقع في الجزء الأمامي (أمام) الحبل الشوكي نفسه. لا يتم معالجة هذا بشكل مباشر إلا بشكل غير مباشر عن طريق استئصال الصفيحة الفقرية، وقد يفشل جزء واضح من المرضى في الاستفادة أو حتى تسوء حالتهم بعد استئصال الصفيحة الفقرية. بالإضافة إلى ذلك، قد يؤدي استئصال الصفيحة الفقرية وحده إلى عدم استقرار العمود الفقري العنقي أو تشوه يسمى "الحداب" على المدى الطويل.
2. استئصال القرص العنقي الأمامي ودمج الفقرات (Anterior Cervical Discectomy and Fusion - ACDF):
تعتبر هذه الجراحة هي الخيار المفضل للعديد من الجراحين، وخاصة الأستاذ الدكتور محمد هطيف، عندما يكون الضغط على الحبل الشوكي ناتجًا عن مشكلة في الجزء الأمامي من العمود الفقري (مثل الانزلاق الغضروفي أو النتوءات العظمية الأمامية).
المزيد عن استئصال القرص العنقي الأمامي ودمج الفقرات (ACDF)
.
[المزيد عن استئصال القرص العنقي الأمامي ودمج الفقرات لاعتلال الفقار العنقي مع اعتلال النخاع](https://hutaifortho.com/treatment/spinal-fusion/anterior-cervical-decompression-and-fusion-cervical-spondylosis-myelopathy "استئصال القرص العنقي الأمامي ودمج الفقرات لاعتلال الفقار
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك