علاج كسور الانضغاط في العمود الفقري دليل شامل من الأستاذ الدكتور محمد هطيف
الخلاصة الطبية السريعة: كسور الانضغاط في العمود الفقري هي انهيار الفقرات، غالبًا بسبب هشاشة العظام، وتسبب آلامًا حادة. يشمل العلاج الراحة، مسكنات الألم، العلاج الطبيعي، وقد يتطلب جراحة مثل رأب الفقرات أو رأب الحدب، بالإضافة إلى علاج هشاشة العظام لمنع كسور مستقبلية.
مقدمة عن كسور الانضغاط في العمود الفقري
تُعد كسور الانضغاط في العمود الفقري حالة طبية شائعة، خاصةً بين كبار السن، حيث تتسبب في آلام حادة وتقييد للحركة، وتؤثر بشكل كبير على جودة حياة المريض. يحدث هذا النوع من الكسور عندما تنهار إحدى فقرات العمود الفقري أو أكثر، غالبًا بسبب ضعف العظام الناتج عن هشاشة العظام، أو في بعض الحالات نتيجة لإصابات مباشرة أو أورام.
تتطلب هذه الكسور نهجًا علاجيًا شاملًا ومخصصًا، يهدف إلى تخفيف الألم، استعادة وظيفة العمود الفقري، والأهم من ذلك، معالجة السبب الكامن لمنع حدوث كسور مستقبلية. في هذا الدليل الشامل، سنتناول كل ما يتعلق بكسور الانضغاط في العمود الفقري، بدءًا من فهم التشريح والأسباب، وصولًا إلى أحدث طرق التشخيص والعلاج، بما في ذلك التدخلات الجراحية المتقدمة مثل رأب الفقرات ورأب الحدب.
يُقدم لكم هذا المحتوى إرشادات طبية موثوقة ومفصلة، مستندة إلى خبرة الأستاذ الدكتور محمد هطيف، الذي يُعد من الرواد والأكثر خبرة في مجال جراحة العظام والعمود الفقري في صنعاء واليمن. يلتزم الدكتور هطيف بتقديم رعاية صحية عالية الجودة، مع التركيز على التشخيص الدقيق والعلاج الفعال، لضمان أفضل النتائج لمرضاه.
التشريح الأساسي للعمود الفقري
لفهم كسور الانضغاط، من الضروري أولاً التعرف على البنية الأساسية للعمود الفقري. العمود الفقري هو الدعامة الرئيسية للجسم، ويوفر الدعم الهيكلي، ويحمي الحبل الشوكي الحساس، ويسمح بمجموعة واسعة من الحركات. يتكون العمود الفقري من 33 فقرة، مقسمة إلى خمس مناطق رئيسية:
- الفقرات العنقية (7 فقرات): توجد في الرقبة وتدعم الرأس.
- الفقرات الصدرية (12 فقرة): توجد في الجزء العلوي من الظهر وتتصل بالأضلاع.
- الفقرات القطنية (5 فقرات): توجد في الجزء السفلي من الظهر وتتحمل معظم وزن الجسم.
- الفقرات العجزية (5 فقرات ملتحمة): تشكل جزءًا من الحوض.
- الفقرات العصعصية (4 فقرات ملتحمة): تُعرف بعظم الذنب.
كل فقرة عبارة عن عظمة قوية تتكون من جسم فقري في الأمام وقوس فقري في الخلف يحيط بالحبل الشوكي. بين كل فقرة وأخرى (باستثناء العجز والعصعص) توجد أقراص بين فقرية تعمل كممتصات للصدمات وتسمح بالمرونة.
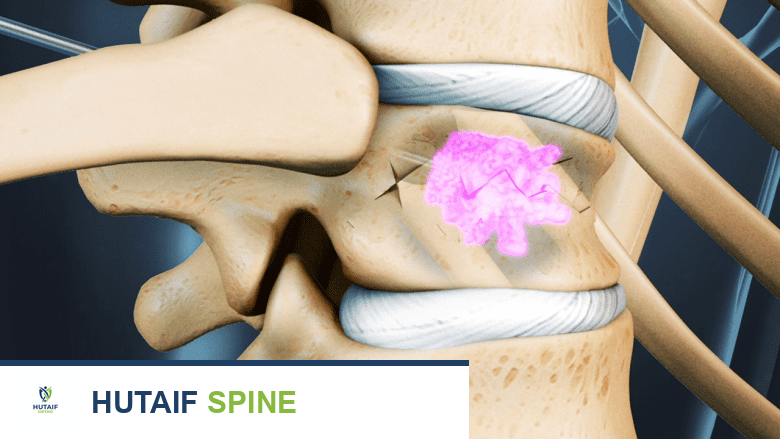
في كسور الانضغاط، يتأثر الجسم الفقري بشكل أساسي. عندما يصبح هذا الجسم ضعيفًا، لا يستطيع تحمل الضغط الطبيعي أو البسيط، مما يؤدي إلى انهياره أو تسطحه. هذا الانهيار يمكن أن يقلل من ارتفاع الفقرة ويغير من انحناء العمود الفقري الطبيعي، مما يسبب الألم ومشاكل أخرى.
الأسباب وعوامل الخطر لكسور الانضغاط
تحدث كسور الانضغاط عندما يصبح الضغط الواقع على الفقرة أكبر من قدرتها على التحمل، مما يؤدي إلى انهيارها. السبب الأكثر شيوعًا لهذه الكسور هو هشاشة العظام، ولكن هناك أسباب وعوامل خطر أخرى يجب معرفتها:
هشاشة العظام
تُعد هشاشة العظام السبب الرئيسي لكسور الانضغاط، حيث تؤدي إلى ضعف العظام وفقدان كثافتها، مما يجعلها هشة وعرضة للكسر حتى مع أقل ضغط. يمكن أن تحدث كسور الانضغاط في مرضى هشاشة العظام نتيجة لأنشطة يومية بسيطة مثل السعال، العطس، الانحناء، أو رفع الأشياء الخفيفة.
عوامل خطر هشاشة العظام:
- العمر: تزداد المخاطر مع التقدم في العمر، خاصة بعد سن الخمسين.
- الجنس: النساء أكثر عرضة للإصابة بهشاشة العظام بعد انقطاع الطمث بسبب انخفاض مستويات الإستروجين.
- التاريخ العائلي: وجود تاريخ عائلي لهشاشة العظام أو كسور الورك يزيد من المخاطر.
- النحافة: انخفاض مؤشر كتلة الجسم (BMI) يرتبط بزيادة خطر الإصابة.
- نمط الحياة: قلة النشاط البدني، التدخين، الإفراط في تناول الكحول.
- النظام الغذائي: نقص الكالسيوم وفيتامين د.
- بعض الأدوية: الاستخدام طويل الأمد للكورتيكوستيرويدات، بعض أدوية الصرع، وأدوية علاج السرطان.
- أمراض مزمنة: مثل أمراض الغدة الدرقية، التهاب المفاصل الروماتويدي، أمراض الجهاز الهضمي التي تؤثر على امتصاص العناصر الغذائية.
أسباب أخرى لكسور الانضغاط
على الرغم من أن هشاشة العظام هي السبب الأكثر شيوعًا، إلا أن كسور الانضغاط يمكن أن تحدث أيضًا بسبب:
- الإصابات الرضحية (الرضوح): الحوادث المرورية، السقوط من ارتفاع، الإصابات الرياضية الشديدة التي تسبب قوة ضغط كبيرة على العمود الفقري.
- الأورام: الأورام السرطانية التي تنتشر إلى العمود الفقري (النقائل) يمكن أن تضعف العظام وتجعلها عرضة للكسر. الأورام الأولية في العمود الفقري نادرة ولكنها قد تسبب كسورًا أيضًا.
- الالتهابات: بعض الالتهابات الشديدة في العظام (التهاب العظم والنقي) يمكن أن تضعف بنية الفقرات.
- بعض الحالات الطبية: مثل مرض باجيت للعظام، الذي يؤثر على عملية إعادة تشكيل العظام.
إن فهم هذه الأسباب وعوامل الخطر يساعد في التشخيص المبكر ووضع خطة علاجية ووقائية فعالة. يحرص الأستاذ الدكتور محمد هطيف على تقييم كل حالة بدقة لتحديد السبب الجذري للكسر وتقديم العلاج الأمثل.
الأعراض الشائعة لكسور الانضغاط
تتراوح أعراض كسور الانضغاط من ألم خفيف يمكن تجاهله إلى ألم شديد وموهن يعيق الأنشطة اليومية. تعتمد شدة الأعراض على مدى الكسر، عدد الفقرات المتأثرة، وما إذا كان هناك ضغط على الحبل الشوكي أو الأعصاب.
الألم
- ألم مفاجئ وشديد: غالبًا ما يكون العرض الأول والأكثر وضوحًا. يمكن أن يبدأ فجأة بعد حركة بسيطة، مثل الانحناء، الرفع، أو حتى السعال.
- ألم موضعي: يتركز الألم عادة في منطقة الظهر التي حدث فيها الكسر (الفقرات الصدرية أو القطنية غالبًا).
- ألم يزداد مع الحركة: يصبح الألم أسوأ عند الوقوف، المشي، أو تغيير الوضعية، ويتحسن عادة عند الاستلقاء.
- ألم مزمن: في بعض الحالات، يمكن أن يتطور الألم ليصبح مزمنًا، حتى بعد التئام الكسر، بسبب التغيرات في ميكانيكا العمود الفقري أو استمرار ضعف العظام.
التغيرات في شكل الجسم والقامة
- فقدان الطول: مع انهيار الفقرات، يمكن للمريض أن يفقد عدة سنتيمترات من طوله بمرور الوقت، خاصة إذا كان هناك عدة كسور.
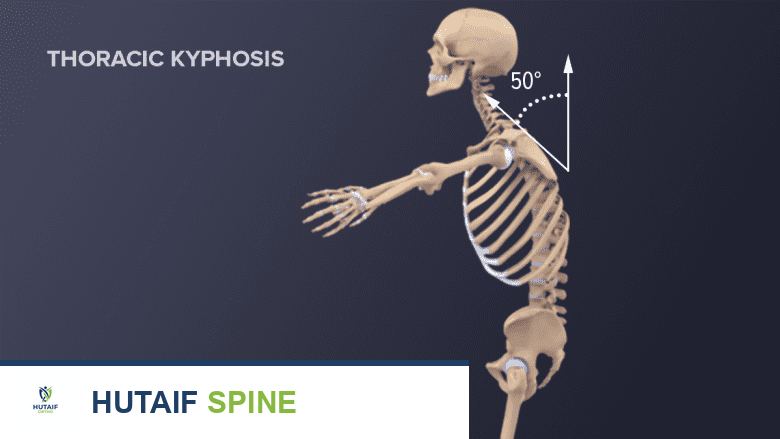
- تقوس الظهر (الحداب): يمكن أن يؤدي انهيار الفقرات الأمامية إلى انحناء العمود الفقري للأمام، مما يسبب ظهور "حدبة الأرملة" أو تقوس الظهر بشكل واضح، مما يؤثر على التوازن والمظهر.
- وضعية منحنية: قد يميل المريض إلى اتخاذ وضعية منحنية لتخفيف الضغط على الظهر المؤلم.
أعراض أخرى
- صعوبة في التنفس: في حالات نادرة، إذا كانت الكسور شديدة وتسببت في تقوس كبير في العمود الفقري، فقد يؤثر ذلك على قدرة الرئتين على التمدد الكامل، مما يؤدي إلى ضيق في التنفس.
- مشاكل في الجهاز الهضمي: قد يؤدي تقوس العمود الفقري الشديد إلى ضغط على تجويف البطن، مما يسبب مشاكل مثل فقدان الشهية، الشبع المبكر، أو الإمساك.
-
أعراض عصبية:
على الرغم من أنها نادرة في كسور الانضغاط البسيطة، إلا أن الكسور الشديدة التي تؤدي إلى ضغط على الحبل الشوكي أو جذور الأعصاب يمكن أن تسبب:
- خدر أو تنميل في الأطراف.
- ضعف في الساقين.
- صعوبة في المشي.
- في الحالات القصوى، فقدان السيطرة على المثانة والأمعاء (يتطلب تدخلًا طبيًا طارئًا).
من المهم جدًا عدم تجاهل أي ألم في الظهر، خاصة إذا كان مفاجئًا وشديدًا، أو مصحوبًا بفقدان الطول أو تغير في شكل الظهر. التشخيص المبكر والعلاج السريع يمكن أن يمنع تفاقم الحالة ويحسن من نتائج التعافي.
تشخيص كسور الانضغاط في العمود الفقري
يُعد التشخيص الدقيق والمبكر لكسور الانضغاط أمرًا حيويًا لوضع خطة علاجية فعالة ومنع المضاعفات. يعتمد التشخيص على مزيج من التاريخ الطبي الشامل، الفحص البدني، والتصوير الطبي المتقدم. في عيادة الأستاذ الدكتور محمد هطيف، يتم اتباع بروتوكولات تشخيصية دقيقة لضمان تحديد طبيعة الكسر وسببه.
التاريخ الطبي والفحص البدني
- التاريخ الطبي: سيسأل الدكتور هطيف عن الأعراض التي تعاني منها، متى بدأت، ما الذي يزيدها أو يخففها، وعن تاريخك الصحي العام، بما في ذلك أي أمراض مزمنة (مثل هشاشة العظام)، الأدوية التي تتناولها، وأي إصابات سابقة.
- الفحص البدني: سيقوم بفحص ظهرك لتقييم مدى الألم، وجود أي تشوهات في العمود الفقري (مثل الحداب)، تحديد مناطق الألم عند اللمس، وتقييم نطاق حركتك. كما سيجري فحصًا عصبيًا للتحقق من قوة العضلات، الإحساس، وردود الأفعال، للتأكد من عدم وجود ضغط على الحبل الشوكي أو الأعصاب.
التصوير الطبي
تُعد تقنيات التصوير الطبي أساسية لتأكيد وجود الكسر وتحديد شدته وموقعه:
-
الأشعة السينية (X-rays):
- هي الخطوة الأولى عادةً لتشخيص كسور الانضغاط.
- يمكنها إظهار انهيار الفقرة وتحديد مدى فقدان ارتفاعها.
- تساعد في تقييم انحناء العمود الفقري العام.
-
التصوير بالرنين المغناطيسي (MRI):
- يُعد التصوير بالرنين المغناطيسي أكثر تفصيلاً من الأشعة السينية.
- يمكنه تحديد ما إذا كان الكسر حديثًا أم قديمًا، وهو أمر بالغ الأهمية لتحديد خيارات العلاج.
- يُظهر بوضوح الأنسجة الرخوة مثل الأقراص والحبل الشوكي والأعصاب، ويساعد في الكشف عن أي ضغط عليها.
- يمكنه أيضًا الكشف عن وجود أورام أو التهابات قد تكون سببًا للكسر.
-
التصوير المقطعي المحوسب (CT Scan):
- يوفر صورًا ثلاثية الأبعاد مفصلة للعظام.
- يُستخدم لتقييم مدى الكسر بشكل دقيق، وتحديد ما إذا كانت هناك شظايا عظمية قد تضغط على الحبل الشوكي.
- مفيد بشكل خاص عند التخطيط للتدخلات الجراحية.
-
فحص كثافة العظام (DEXA Scan):
- إذا اشتبه الأستاذ الدكتور محمد هطيف في أن هشاشة العظام هي السبب الكامن للكسر، فسيتم إجراء فحص DEXA لقياس كثافة المعادن في العظام.
- يساعد هذا الفحص في تأكيد تشخيص هشاشة العظام وتحديد شدتها، وهو أمر بالغ الأهمية لوضع خطة علاجية وقائية شاملة لمنع كسور مستقبلية.
من خلال هذه الأدوات التشخيصية المتكاملة، يضمن الأستاذ الدكتور محمد هطيف تقديم تشخيص دقيق وشامل، مما يمهد الطريق لخطوات علاجية فعالة وموجهة.
خطة علاج كسور الانضغاط في العمود الفقري
يهدف علاج كسور الانضغاط إلى تخفيف الألم، استعادة الاستقرار الوظيفي للعمود الفقري، ومنع حدوث كسور مستقبلية. يعتمد العلاج على عدة عوامل، بما في ذلك شدة الكسر، عمر المريض وصحته العامة، والسبب الكامن وراء الكسر. يقدم الأستاذ الدكتور محمد هطيف خطط علاجية مخصصة تجمع بين الطرق غير الجراحية والتدخلات الجراحية عند اللزوم، مع التركيز على رعاية المريض الشاملة.
العلاج غير الجراحي
في معظم الحالات، تبدأ خطة العلاج بالخيارات غير الجراحية، والتي غالبًا ما تكون فعالة في تخفيف الألم واستقرار الحالة:
-
الراحة وتعديل النشاط:
- يُنصح بالراحة في السرير لفترة قصيرة في البداية لتخفيف الألم، ولكن الراحة المطولة قد تؤدي إلى ضعف العضلات.
- تعديل الأنشطة اليومية لتجنب الحركات التي تزيد الألم، مثل الرفع الثقيل أو الانحناء المفاجئ.
-
الأدوية المسكنة للألم:
- مسكنات الألم التي لا تستلزم وصفة طبية: مثل الباراسيتامول (الأسيتامينوفين) ومضادات الالتهاب غير الستيرويدية (NSAIDs) مثل الإيبوبروفين، للمساعدة في السيطرة على الألم الخفيف إلى المتوسط.
- مسكنات الألم الموصوفة: قد يصف الدكتور هطيف مسكنات أقوى للألم الشديد، مثل الأدوية الأفيونية لفترة قصيرة، أو مرخيات العضلات.
- أدوية الأعصاب: في حال وجود ألم عصبي، قد توصف أدوية مثل الجابابنتين أو البريجابالين.
-
العلاج الحراري والبارد:
- الكمادات الساخنة: يمكن أن تساعد في استرخاء العضلات المتشنجة وتخفيف الألم المزمن.
- الكمادات الباردة (الثلج): فعالة في تقليل الالتهاب والتورم والألم الحاد.
-
الدعامات أو الأحزمة الظهرية:
- يمكن أن توفر الدعامة الخارجية دعمًا للعمود الفقري، وتقلل من الحركة في المنطقة المصابة، مما يساعد على تخفيف الألم ويسهل عملية الشفاء. يتم تحديد نوع الدعامة ومدة استخدامها من قبل الطبيب.
-
العلاج الطبيعي والتأهيل:
- بمجرد أن يبدأ الألم في التراجع، يلعب العلاج الطبيعي دورًا حاسمًا.
- يركز على تمارين تقوية عضلات الظهر والبطن (الجذع) لتحسين الدعم للعمود الفقري.
- تمارين المرونة لتحسين نطاق الحركة.
- تعليم المريض الوضعيات الصحيحة للجسم وتقنيات الرفع الآمنة لتجنب إجهاد الظهر.
- يهدف العلاج الطبيعي إلى استعادة الوظيفة الكاملة وتقليل خطر الإصابات المستقبلية.
العلاج الجراحي
عندما لا تستجيب كسور الانضغاط للعلاجات غير الجراحية، أو إذا كان الألم شديدًا وموهنًا، قد يوصي الأستاذ الدكتور محمد هطيف بالتدخل الجراحي. الإجراءات الجراحية الأكثر شيوعًا وفعالية لهذا النوع من الكسور هي رأب الفقرات ورأب الحدب، وكلاهما يُعتبر من الإجراءات طفيفة التوغل.
1. رأب الفقرات (Vertebroplasty)

يتم حقن الأسمنت العظمي في الفقرة المصابة لتثبيتها.
يُعد رأب الفقرات إجراءً طفيف التوغل مصممًا للمساعدة في تقليل أو إزالة الألم الناتج عن الفقرة المكسورة وتثبيت العظم. يقوم الأستاذ الدكتور محمد هطيف بإدخال إبرة رفيعة عبر الجلد إلى الفقرة المكسورة تحت توجيه الأشعة السينية. ثم يتم حقن أسمنت عظمي منخفض اللزوجة (بوليمر أكريليكي) مباشرة في جسم الفقرة المنهارة تحت ضغط عالٍ. الهدف من هذا الإجراء هو تثبيت الكسر وتخفيف آلام الظهر المرتبطة به.
مزايا رأب الفقرات:
- تخفيف سريع وفعال للألم.
- إجراء طفيف التوغل مع فترة تعافٍ قصيرة.
- تثبيت فوري للفقرة المكسورة.
- يُجرى عادة تحت التخدير الموضعي أو العام الخفيف.
تعرف على رأب الفقرات بعد كسر مؤلم في العمود الفقري
2. رأب الحدب (Kyphoplasty)
يُشبه رأب الحدب رأب الفقرات في كونه إجراءً طفيف التوغل، ولكنه يضيف خطوة إضافية. قبل حقن الأسمنت العظمي، يتم إدخال بالون صغير (بالون جراحي) في جسم الفقرة المكسورة عبر الإبرة. يتم نفخ هذا البالون بلطف لاستعادة بعض أو كل الارتفاع المفقود للفقرة بسبب كسر الانضغاط، وإنشاء تجويف داخل الفقرة. بعد ذلك، يتم إزالة البالون ويُملأ التجويف بالأسمنت العظمي لتثبيت الفقرة.
[
Your user agent does not support the HTML5 Video element.
فيديو قصير لإجراء رأب الحدب.
](https://res.cloudinary.com/da1molee1/video/upload/q_auto:eco/kyphoplasty-video.mp4?_a=BAAAV6E0)
ينفخ رأب الحدب بالونًا في فقرة مكسورة، مما يستعيد الارتفاع ويثبتها بالأسمنت العظمي.
مزايا رأب الحدب:
- استعادة ارتفاع الفقرة: بالإضافة إلى تخفيف الألم وتثبيت الكسر، يمكن لرأب الحدب استعادة بعض من الارتفاع المفقود للفقرة، مما قد يساعد في تصحيح تشوه الحداب وتقليل فقدان الطول.
- تقليل خطر التسرب: قد يساعد التجويف الذي ينشئه البالون في توجيه الأسمنت بشكل أفضل وتقليل خطر تسربه خارج الفقرة.
- تخفيف الألم وتحسين وظيفة العمود الفقري.
تعرف على رأب الحدب لكسور الانضغاط الفقرية
مقارنة بين رأب الفقرات ورأب الحدب:
| الميزة | رأب الفقرات (Vertebroplasty) | رأب الحدب (Kyphoplasty) |
|---|---|---|
| الهدف الأساسي | تخفيف الألم وتثبيت الكسر | تخفيف الألم، تثبيت الكسر، استعادة ارتفاع الفقرة |
| استخدام البالون | لا يستخدم | يستخدم بالونًا لإنشاء تجويف واستعادة الارتفاع |
| استعادة الارتفاع | لا يستعيد ارتفاع الفقرة بشكل كبير | يمكن أن يستعيد بعض أو كل ارتفاع الفقرة المفقود |
| خطر تسرب الأسمنت | قد يكون أعلى قليلًا في بعض الحالات | قد يكون أقل بسبب إنشاء التجويف |
| التكلفة | عادةً أقل | عادةً أعلى |
يُعد الأستاذ الدكتور محمد هطيف خبيرًا في كلا الإجراءين، ويقوم بتقييم كل حالة بعناية لتحديد الإجراء الأنسب الذي سيحقق أفضل النتائج للمريض.
علاج هشاشة العظام لمنع كسور مستقبلية
بعد التعرض لكسر انضغاط في العمود الفقري، يصبح المريض أكثر عرضة للإصابة بكسور إضافية. لذلك، يُعد علاج هشاشة العظام الكامنة جزءًا بالغ الأهمية من الخطة العلاجية الشاملة التي يقدمها الأستاذ الدكتور محمد هطيف. يهدف هذا العلاج إلى تقوية العظام وتقليل خطر الكسور المستقبلية.
يشمل علاج هشاشة العظام عادةً واحدًا أو مجموعة من الإجراءات التالية:
-
مكملات الكالسيوم وفيتامين د:
- الكالسيوم ضروري لبناء عظام قوية.
- فيتامين د يساعد الجسم على امتصاص الكالسيوم.
- قد يوصي الدكتور هطيف بجرعات محددة من المكملات الغذائية إذا كان النظام الغذائي لا يوفر كميات كافية.
-
التمارين الرياضية التي تحمل الوزن:
- مثل المشي، الرقص، صعود السلالم، رفع الأثقال الخفيفة.
- تساعد هذه التمارين على تحفيز نمو العظام وزيادة كثافتها، بالإضافة إلى تحسين التوازن وتقوية العضلات، مما يقلل من خطر السقوط.
-
الأدوية الموصوفة لهشاشة العظام:
- البيسفوسفونات (Bisphosphonates): هي الأدوية الأكثر شيوعًا لعلاج هشاشة العظام، وتعمل على إبطاء عملية فقدان العظام.
- الهرمونات البديلة (Hormone Replacement Therapy - HRT): قد تُستخدم للنساء بعد انقطاع الطمث، ولكنها تأتي مع اعتبارات خاصة.
- الأدوية التي تبني العظام (Anabolic Agents): مثل التيريباراتيد، التي تحفز تكوين العظام الجديدة.
- أدوية أخرى: مثل دينوسوماب، رانيلات السترونتيوم، وغيرها، والتي تعمل بآليات مختلفة لتقوية العظام.
-
تعديلات نمط الحياة:
- الإقلاع عن التدخين وتقليل استهلاك الكحول.
- اتباع نظام غذائي متوازن غني بالكالسيوم وفيتامين د.
- إجراء تعديلات على المنزل لتقليل خطر السقوط (مثل إزالة السجاد الزائد، توفير إضاءة جيدة).
نظرًا للمخاطر الصحية الكبيرة ومخاطر التشوه المرتبطة بكسور الفقرات المتعددة، يُنصح بشدة للمرضى الذين يشتبهون في أن آلام الظهر لديهم قد تكون ناتجة عن كسر بالحصول على تشخيص دقيق ومتابعة خطة علاجية شاملة تحت إشراف الأستاذ الدكتور محمد هطيف، الرائد في هذا المجال بصنعاء.
التعافي وإعادة التأهيل بعد كسر الانضغاط
يُعد التعافي من كسر الانضغاط في العمود الفقري رحلة تتطلب الصبر والالتزام بخطة إعادة التأهيل. سواء كان العلاج جراحيًا أو غير جراحيًا، فإن الهدف هو استعادة القوة، المرونة، والوظيفة الكاملة للعمود الفقري، مع تقليل خطر الكسور المستقبلية.
المرحلة الأولية للتعافي (بعد العلاج مباشرة)
- إدارة الألم: بعد العلاج، سواء كان بالراحة أو الجراحة، سيستمر الأستاذ الدكتور محمد هطيف في مراقبة الألم وتقديم الأدوية المناسبة لتخفيفه. من المهم الإبلاغ عن أي ألم مستمر أو متفاقم.
- الراحة المعتدلة: يُنصح بالراحة الكافية، ولكن مع تجنب الخمول التام. البدء في الحركة الخفيفة في أقرب وقت ممكن، حسب توجيهات الطبيب، أمر ضروري لمنع تصلب العضلات والمفاصل.
- الرعاية بعد الجراحة (إن وجدت): إذا خضعت لإجراء رأب الفقرات أو رأب الحدب، فغالبًا ما يُسمح بالعودة إلى الأنشطة الخفيفة في غضون أيام قليلة. قد تشعر ببعض الألم في موقع الحقن، والذي يمكن التحكم فيه بالمسكنات.
دور العلاج الطبيعي في إعادة التأهيل
يُعد العلاج الطبيعي حجر الزاوية في عملية التعافي. سيقوم أخصائي العلاج الطبيعي، بالتعاون مع الأستاذ الدكتور محمد هطيف، بتصميم برنامج تمارين مخصص لك، والذي قد يشمل:
- تمارين تقوية العضلات: التركيز على تقوية عضلات الجذع (البطن والظهر) لدعم العمود الفقري بشكل أفضل وتقليل الحمل على الفقرات المصابة.
- تمارين المرونة: لتحسين نطاق الحركة في العمود الفقري وتقليل التصلب.
- تمارين التوازن والتنسيق: لتقليل خطر السقوط، خاصة إذا كانت هشاشة العظام هي السبب.
- تعليم الميكانيكا الصحيحة للجسم: تعليمك كيفية الجلوس، الوقوف، الرفع، والانحناء بطريقة آمنة وصحية لحماية عمودك الفقري.
- التمارين الهوائية الخفيفة: مثل المشي، لتعزيز الصحة العامة وتحسين كثافة العظام.
العودة إلى الأنشطة اليومية
- التدرج في الأنشطة: يجب أن تكون العودة إلى الأنشطة اليومية والعمل تدريجية. سيوجهك الأستاذ الدكتور محمد هطيف وأخصائي العلاج الطبيعي حول متى يمكنك استئناف الأنشطة الأكثر شدة.
- تجنب الأنشطة عالية التأثير: يُنصح بتجنب الأنشطة التي تضع ضغطًا كبيرًا على العمود الفقري، مثل القفز أو رفع الأثقال الثقيلة، خاصة في المراحل الأولى من التعافي.
- تعديلات نمط الحياة: قد تحتاج إلى إجراء تغييرات دائمة في نمط حياتك، مثل الحفاظ على وزن صحي، ممارسة التمارين الرياضية بانتظام، وتجنب التدخين، لدعم صحة عظامك على المدى الطويل.
المتابعة الدورية
- تُعد المتابعة المنتظمة مع الأستاذ الدكتور محمد هطيف أمرًا ضروريًا لتقييم تقدمك، مراقبة أي أعراض جديدة، وتعديل خطة العلاج إذا لزم الأمر، خاصة فيما يتعلق بإدارة هشاشة العظام.
- قد تتضمن المتابعة فحوصات دور
كسور العظام المعقدة وإصابات الحوادث ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات الكسور المعقدة وإنقاذ الأطراف.
مواضيع أخرى قد تهمك