سقوط القدم: دليلك الشامل لتشخيص الأسباب والعلاج مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية السريعة: سقوط القدم هو ضعف أو شلل في العضلات التي ترفع مقدمة القدم، مما يجعل المشي صعبًا. يتضمن التشخيص الدقيق فحصًا سريريًا، تاريخًا مرضيًا، وفحوصات متخصصة مثل التخطيط الكهربائي للعضلات وتصوير الرنين المغناطيسي العصبي لتحديد السبب الكامن، والذي يوجه العلاج المناسب الذي قد يشمل العلاج الطبيعي أو الجراحة.
مقدمة
يُعد سقوط القدم (Foot Drop) حالة طبية شائعة ولكنها غالبًا ما تكون محيرة، حيث يفقد الشخص القدرة على رفع الجزء الأمامي من القدم، مما يؤدي إلى جر القدم على الأرض أثناء المشي. هذه الحالة ليست مرضًا بحد ذاتها، بل هي عرض لمشكلة كامنة تؤثر على الأعصاب أو العضلات أو الدماغ أو النخاع الشوكي. يمكن أن يؤثر سقوط القدم بشكل كبير على جودة حياة المريض، مما يعيق الحركة اليومية ويزيد من خطر السقوط.
يكمن التحدي الأكبر في تشخيص سقوط القدم في تعدد الأسباب المحتملة، والتي قد تتراوح من انضغاط بسيط للعصب إلى حالات عصبية أكثر تعقيدًا. يتطلب الوصول إلى التشخيص الدقيق فهمًا عميقًا للتشريح العصبي والعضلي، وخبرة واسعة في تفسير النتائج السريرية والفحوصات المتقدمة.
في هذا الدليل الشامل، سنتناول كل ما يتعلق بسقوط القدم، بدءًا من فهم التشريح الأساسي، مرورًا بالأسباب المحتملة والأعراض المميزة، وصولًا إلى أساليب التشخيص الحديثة والعلاجات المتاحة. وباعتباره أحد أبرز الخبراء في مجال جراحة العظام والعمود الفقري في صنعاء واليمن، يقدم الأستاذ الدكتور محمد هطيف رؤيته وخبرته لضمان حصول المرضى على أفضل رعاية وتشخيص دقيق يؤدي إلى علاج فعال. إن الهدف هو تمكين المرضى بالمعرفة اللازمة لفهم حالتهم واتخاذ قرارات مستنيرة بشأن مسار علاجهم.

التشريح العصبي والعضلي للقدم
لفهم سقوط القدم، من الضروري الإلمام بالتشريح الأساسي للأعصاب والعضلات المسؤولة عن حركة القدم والكاحل. تُعد القدم والكاحل بنية معقدة تتطلب تنسيقًا دقيقًا بين العظام والعضلات والأربطة والأوتار والأعصاب لأداء وظائفها الحركية والحسية.
تعتمد حركة رفع مقدمة القدم، والمعروفة طبيًا باسم "الانبساط الظهري" (Dorsiflexion)، بشكل أساسي على مجموعة من العضلات الموجودة في الجزء الأمامي من الساق، والتي تُعرف باسم عضلات "الانبساط الظهري". أهم هذه العضلات هي العضلة الظنبوبية الأمامية (Tibialis Anterior)، والعضلة الباسطة الطويلة لأصابع القدم (Extensor Digitorum Longus)، والعضلة الباسطة الطويلة لإبهام القدم (Extensor Hallucis Longus).
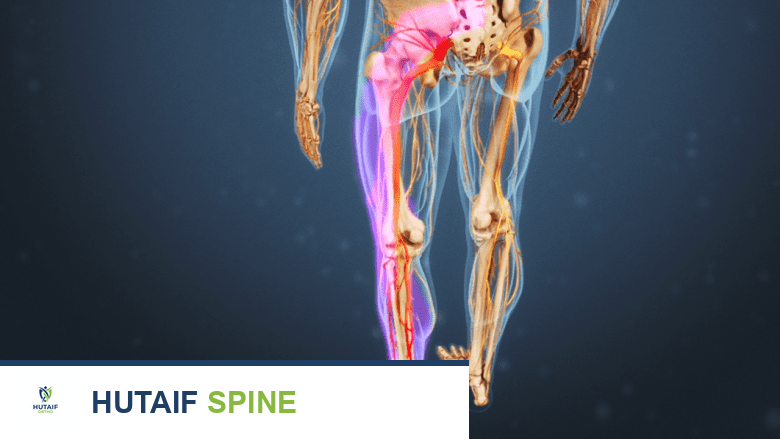
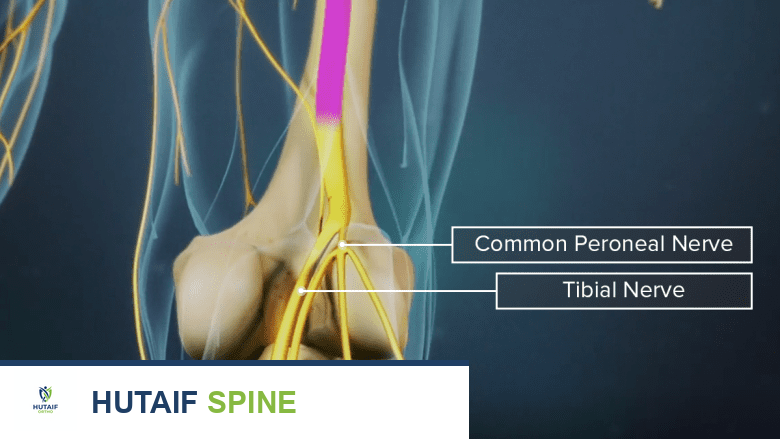
تتلقى هذه العضلات إشاراتها العصبية من العصب الشظوي العميق (Deep Peroneal Nerve)، وهو فرع من العصب الشظوي الأصلي (Common Peroneal Nerve). بدوره، ينشأ العصب الشظوي الأصلي من العصب الوركي (Sciatic Nerve)، الذي ينبع من الضفيرة العصبية القطنية العجزية في منطقة أسفل الظهر.
يمكن أن يحدث سقوط القدم نتيجة لأي خلل أو إصابة على طول هذا المسار العصبي المعقد:
*
في الدماغ أو النخاع الشوكي:
حيث تنشأ الإشارات العصبية الأولية.
*
في العصب الوركي:
الذي يمر عبر الأرداف والفخذ.
*
في العصب الشظوي الأصلي:
الذي يلتف حول رأس عظم الشظية بالقرب من الركبة، وهي منطقة معرضة بشكل خاص للانضغاط أو الإصابة.
*
في العصب الشظوي العميق:
الذي يمر عبر الجزء الأمامي من الساق.
*
في العضلات نفسها:
التي ترفع القدم.
بالإضافة إلى الوظيفة الحركية، توفر هذه الأعصاب أيضًا الإحساس للجزء العلوي من القدم والجزء الأمامي السفلي من الساق. لذلك، غالبًا ما يترافق سقوط القدم مع خدر أو تنميل في هذه المناطق، مما يشير إلى وجود مشكلة عصبية. إن فهم هذه العلاقات التشريحية يساعد الأستاذ الدكتور محمد هطيف وفريقه على تحديد الموقع المحتمل للإصابة وتوجيه عملية التشخيص بدقة.
الأسباب وعوامل الخطر لسقوط القدم
نظرًا لأن سقوط القدم ليس مرضًا بحد ذاته، بل هو عرض، فإن تحديد السبب الكامن هو الخطوة الأكثر أهمية نحو العلاج الفعال. يمكن أن تنشأ أسباب سقوط القدم من مشكلات في الدماغ، النخاع الشوكي، الأعصاب المحيطية، أو العضلات نفسها. يمكن تصنيف الأسباب الشائعة على النحو التالي:
إصابة أو انضغاط العصب الشظوي
يُعد انضغاط العصب الشظوي الأصلي (Common Peroneal Nerve) السبب الأكثر شيوعًا لسقوط القدم. يقع هذا العصب بالقرب من سطح الجلد حول رأس عظم الشظية (Fibula) أسفل الركبة مباشرة، مما يجعله عرضة للإصابة أو الانضغاط بسبب:
*
الضغط المباشر:
مثل الجلوس بوضعية القرفصاء لفترات طويلة، أو ارتداء جبيرة ضيقة، أو ربط الأربطة بإحكام.
*
الصدمات:
إصابة مباشرة للركبة أو الساق.
*
جراحة الركبة أو الورك:
قد يؤدي التمدد أو الضغط على العصب أثناء الجراحة إلى إصابته.
*
الأورام أو الكيسات العصبية:
التي تضغط على العصب.
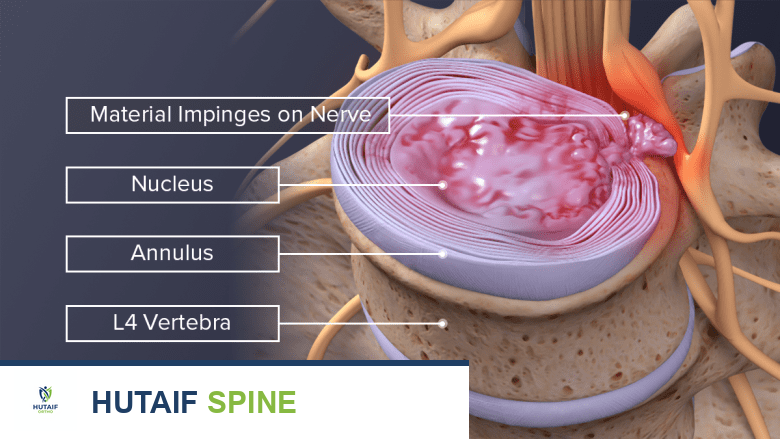
انضغاط الجذور العصبية في العمود الفقري
يمكن أن يؤدي انضغاط الأعصاب في العمود الفقري القطني، خاصةً العصب الذي يغذي العصب الشظوي (مثل جذر العصب L5)، إلى سقوط القدم. تشمل الأسباب الشائعة:
*
الانزلاق الغضروفي القطني:
بروز القرص الغضروفي يضغط على الجذر العصبي.
*
تضيق القناة الشوكية:
ضيق المساحة حول النخاع الشوكي أو الأعصاب.
*
التهاب المفاصل التنكسي:
النتوءات العظمية (Osteophytes) التي تضغط على الأعصاب.
*
أورام العمود الفقري:
التي تضغط على النخاع الشوكي أو الجذور العصبية.
اضطرابات الأعصاب المحيطية الأخرى
- اعتلال الأعصاب السكري: تلف الأعصاب نتيجة لارتفاع مستويات السكر في الدم، وهو سبب شائع لاعتلال الأعصاب المحيطية، ويمكن أن يؤثر على العصب الشظوي.
- متلازمة غيلان باريه (Guillain-Barré Syndrome): اضطراب مناعي ذاتي نادر يهاجم فيه الجهاز المناعي الأعصاب المحيطية.
- مرض شاركو ماري توث (Charcot-Marie-Tooth disease): مجموعة من الاضطرابات الوراثية التي تؤثر على الأعصاب المحيطية، مما يؤدي إلى ضعف العضلات وفقدان الإحساس.
- التعرض للسموم: بعض المواد الكيميائية أو الأدوية يمكن أن تسبب تلفًا عصبيًا.
إصابات الدماغ أو النخاع الشوكي
يمكن أن تؤدي الحالات التي تؤثر على الدماغ أو النخاع الشوكي إلى سقوط القدم، حيث تعطل الإشارات العصبية التي تتحكم في حركة القدم. تشمل هذه الحالات:
*
السكتة الدماغية (Stroke):
تلف جزء من الدماغ يؤثر على التحكم الحركي.
*
التصلب المتعدد (Multiple Sclerosis - MS):
مرض مزمن يؤثر على الجهاز العصبي المركزي.
*
الشلل الدماغي (Cerebral Palsy):
اضطراب يؤثر على حركة العضلات والتنسيق.
*
إصابات الدماغ الرضحية أو إصابات النخاع الشوكي:
التي تؤدي إلى تلف المسارات العصبية.
أمراض العضلات
في بعض الحالات النادرة، قد يكون سقوط القدم ناتجًا عن ضعف مباشر في عضلات الساق نفسها، حتى لو كانت الأعصاب سليمة.
*
الضمور العضلي (Muscular Dystrophy):
مجموعة من الأمراض الوراثية التي تسبب ضعفًا تدريجيًا وفقدانًا لكتلة العضلات.
*
التهاب العضلات (Myositis):
التهاب في العضلات يمكن أن يؤدي إلى ضعف.
تتطلب هذه المجموعة الواسعة من الأسباب خبرة تشخيصية عالية، وهو ما يوفره الأستاذ الدكتور محمد هطيف في تقييمه الشامل لكل مريض.
الأعراض المصاحبة لسقوط القدم
تتجاوز أعراض سقوط القدم مجرد صعوبة رفع مقدمة القدم. غالبًا ما تكون هذه الأعراض مصاحبة لمجموعة من العلامات الأخرى التي يمكن أن تساعد في تحديد السبب الكامن وتوجيه التشخيص. يعد التعرف على هذه الأعراض بدقة أمرًا بالغ الأهمية للحصول على العلاج المناسب.
السمة الرئيسية: صعوبة رفع مقدمة القدم
العلامة الأكثر وضوحًا لسقوط القدم هي عدم القدرة على رفع الجزء الأمامي من القدم والكاحل (الانبساط الظهري). هذا يؤدي إلى:
*
جر القدم:
يسحب المريض مقدمة قدمه على الأرض أثناء المشي، مما قد يؤدي إلى تآكل الحذاء من الأمام.
*
المشية الرافعة (Steppage Gait):
لتعويض جر القدم، يضطر المريض إلى رفع الفخذ عاليًا بشكل غير طبيعي عند المشي، كما لو كان يصعد درجًا، وذلك لتجنب تعثر القدم.
*
مشية "صفع القدم" (Foot Slap Gait):
عند إنزال القدم، تهبط مقدمة القدم فجأة على الأرض بدلاً من الهبوط الناعم والتدريجي، مما يصدر صوت "صفعة".
*
التعثر والسقوط:
بسبب عدم القدرة على تخليص القدم من الأرض، يزداد خطر التعثر والسقوط، خاصة عند المشي على أسطح غير مستوية أو صعود السلالم.
الأعراض الحسية
إذا كان سبب سقوط القدم هو تلف عصبي، فغالبًا ما تترافق الحالة مع أعراض حسية في منطقة توزيع العصب المصاب. هذه الأعراض قد تشمل:
*
الخدر (Numbness):
فقدان الإحساس أو انخفاضه في الجزء العلوي من القدم والجزء الأمامي من الساق.
*
التنميل أو "الدبابيس والإبر" (Tingling/Pins and Needles):
إحساس غير طبيعي بالوخز أو الحرقان.
*
الألم:
قد يشعر المريض بألم في الساق أو القدم، أو حتى في أسفل الظهر إذا كان السبب هو انضغاط جذور الأعصاب في العمود الفقري.
الأعراض العضلية الأخرى
- الضعف العضلي: ليس فقط في عضلات رفع القدم، ولكن قد يمتد الضعف إلى عضلات أخرى في الساق أو حتى الفخذ، اعتمادًا على مستوى الإصابة العصبية.
- ضمور العضلات: في الحالات المزمنة وغير المعالجة، قد تلاحظ نقصًا في كتلة العضلات في الجزء الأمامي من الساق بسبب عدم استخدامها.
الأعراض المصاحبة للحالات الكامنة
من المهم ملاحظة أي أعراض أخرى قد تشير إلى السبب الكامن:
*
تاريخ من الصدمة أو الإصابة:
خاصة في الركبة، الساق، أو أسفل الظهر.
*
تاريخ طبي:
مثل داء السكري، التصلب المتعدد، أو أمراض عصبية وراثية في العائلة.
*
ضعف في أجزاء أخرى من الجسم:
قد يشير إلى مشكلة عصبية مركزية (دماغ أو نخاع شوكي) أو مرض عصبي عضلي عام.
يُعد وصف هذه الأعراض بدقة للأستاذ الدكتور محمد هطيف أمرًا حيويًا، حيث تساعد هذه التفاصيل في تضييق نطاق التشخيص المحتمل وتوجيه الفحوصات اللازمة.
التشخيص الدقيق لأسباب سقوط القدم
يُعد تشخيص سقوط القدم عملية معقدة تتطلب نهجًا شاملاً لعدة أسباب محتملة تتداخل أعراضها. يهدف التشخيص إلى تحديد ما إذا كان سقوط القدم ناتجًا عن مشكلة في العصب، العضلات، الدماغ، أو النخاع الشوكي، وتحديد الموقع الدقيق للخلل. يعتمد الأستاذ الدكتور محمد هطيف على خبرته الواسعة في صنعاء لتوجيه المرضى خلال هذه العملية التشخيصية، بدءًا من الفحص السريري الدقيق وصولًا إلى الفحوصات المتقدمة.
الفحص السريري والتاريخ الطبي
تُعد هذه الخطوة هي الأساس في أي عملية تشخيصية، حيث توفر معلومات قيمة حول طبيعة المشكلة وموقعها المحتمل.

تشير علامة تينيل الإيجابية إلى سقوط القدم بسبب انضغاط العصب الشظوي.
الفحص السريري
يقوم الأستاذ الدكتور محمد هطيف خلال الفحص السريري بتقييم شامل يشمل:
*
مراقبة المشية:
يلاحظ الطبيب طريقة مشي المريض لتقييم وجود المشية الرافعة أو جر القدم أو مشية "صفع القدم".
*
تقييم القوة العضلية:
يطلب الطبيب من المريض رفع القدم والكاحل وأصابع القدم ضد مقاومة، لتقييم قوة عضلات الانبساط الظهري. كما يتم فحص قوة العضلات الأخرى في الساق والفخذ والورك لتحديد نمط الضعف.
*
تقييم الإحساس:
يتم فحص الإحساس باللمس، الألم، والحرارة في القدم والساق لتحديد مناطق الخدر أو التنميل، والتي قد تشير إلى العصب المصاب.
*
فحص المنعكسات:
يتم فحص منعكسات الركبة والكاحل لتقييم سلامة المسارات العصبية.
*
فحص المفاصل:
يتم تقييم نطاق حركة الكاحل والقدم لاستبعاد أي تصلب أو تشوهات هيكلية قد تعيق الحركة.
اختبار علامة تينيل (Tinel’s Sign Test)
تُعد علامة تينيل اختبارًا سريريًا مهمًا للكشف عن انضغاط العصب. يتم إجراء الاختبار عن طريق النقر برفق على مسار العصب المشتبه به، مثل العصب الشظوي الأصلي حول جانب الركبة. إذا شعر المريض بإحساس بالوخز أو "الدبابيس والإبر" ينتشر على طول مسار العصب (عادةً نحو القدم)، فهذا يُعد علامة تينيل إيجابية، مما يشير بقوة إلى انضغاط أو تهيج العصب في تلك النقطة. غالبًا ما تُرى علامة تينيل الإيجابية في حالات انضغاط العصب الشظوي.
التاريخ الطبي الشامل
يُعد جمع التاريخ الطبي المفصل أمرًا حيويًا لتحديد الأسباب المحتملة. يستفسر الطبيب عن:
*
بداية الأعراض:
متى بدأت الأعراض، وهل كانت مفاجئة أم تدريجية؟
*
تطور الأعراض:
هل تزداد الأعراض سوءًا بمرور الوقت؟
*
الأعراض المصاحبة:
هل هناك ألم، خدر، تنميل، أو ضعف في أجزاء أخرى من الجسم؟
*
التاريخ الشخصي:
هل عانى المريض من إصابات سابقة في الظهر، الورك، الساق، أو القدم؟ هل هناك تاريخ لجراحة سابقة؟
*
الحالات الطبية الموجودة:
مثل داء السكري، التصلب المتعدد، أمراض الغدة الدرقية، أو أمراض المناعة الذاتية، والتي يمكن أن تسبب تلفًا عصبيًا.
*
الأدوية المتناولة:
بعض الأدوية قد تسبب اعتلال الأعصاب.
*
التاريخ العائلي:
هل هناك تاريخ عائلي لأمراض عصبية وراثية مثل مرض شاركو ماري توث؟
إذا اشتبه الأستاذ الدكتور محمد هطيف في سقوط القدم، فقد تكون هناك حاجة إلى فحوصات تشخيصية إضافية لتقييم الأنسجة العضلية والعصبية في الساق المصابة، وكذلك للبحث عن حالات جهازية مثل السكري أو الاضطرابات الوراثية التي قد تؤثر على الأعصاب.
الفحوصات الكهربائية العصبية (Electrodiagnostic Testing)
تُعد الفحوصات الكهربائية العصبية هي الاختبار الأول لتقييم صحة الأعصاب والعضلات في الساقين. تشمل هذه الفحوصات دراسة توصيل الأعصاب (Nerve Conduction Study) وتخطيط كهربية العضل (Electromyography).
دراسة توصيل الأعصاب (Nerve Conduction Study - NCS)
يتضمن هذا الاختبار تقييم توصيل الأعصاب الحركية والحسية باستخدام أقطاب كهربائية تُثبت على جلد الساق. يتم تطبيق نبضات كهربائية خفيفة على العصب، ويتم قياس سرعة وقوة الإشارات الكهربائية المنتقلة عبر العصب. تساعد هذه الاختبارات في:
*
تحديد وجود تلف عصبي:
هل هناك مشكلة في العصب نفسه؟
*
تمييز نوع التلف:
هل هو تلف في الغلاف الخارجي للعصب (غمد الميالين) يُعرف باسم "إزالة الميالين" (Demyelination)، مما يؤثر على سرعة التوصيل؟ أم هو تلف في المحور العصبي نفسه (Axonal Damage)، مما يؤثر على قوة الإشارة؟
*
تحديد موقع الإصابة:
يمكن أن تساعد في تحديد النقطة الدقيقة لانضغاط أو إصابة العصب.
تخطيط كهربية العضل (Electromyography - EMG)
في اختبار تخطيط كهربية العضل، يتم إدخال إبر صغيرة ورفيعة في العضلات المصابة لتقييم النشاط الكهربائي للعضلات في حالتي الراحة والانقباض. تُعرض الإشارات الكهربائية على شاشة، ويقوم الأستاذ الدكتور محمد هطيف أو أخصائي الأعصاب بتفسيرها. يساعد تخطيط كهربية العضل في:
*
تمييز بين مشاكل العصب والعضلات:
هل الضعف ناتج عن مشكلة في العصب الذي يغذي العضلة، أم في العضلة نفسها؟
*
تحديد مدى الإصابة العصبية:
هل هناك علامات على "إزالة تعصيب" (Denervation) للعضلة (فقدان الإمداد العصبي)؟
*
تقييم التعافي:
هل هناك علامات على "إعادة التعصيب" (Reinnervation) (نمو عصبي جديد)؟
*
تحديد موقع دقيق للآفة:
يمكن أن يساعد في تضييق نطاق الموقع المحتمل لانضغاط العصب أو إصابته.
* للمزيد من المعلومات حول هذا الاختبار، يمكنك زيارة صفحة
تخطيط كهربية العضل (EMG)
.
التصوير المتقدم للأعصاب والأنسجة (Advanced Imaging)
عندما لا تكون الفحوصات السريرية والكهربائية العصبية كافية لتحديد السبب، أو عندما يُشتبه في وجود آفة هيكلية، يتم اللجوء إلى تقنيات التصوير المتقدمة.
تصوير الرنين المغناطيسي العصبي (Magnetic Resonance Neurography - MRN)
يُعد تصوير الرنين المغناطيسي العصبي تقنية تصوير طبي متقدمة ومفصلة للأعصاب، وقد تكون أكثر فعالية من الفحوصات الكهربائية العصبية في بعض الحالات. يستخدم هذا النوع من التصوير الرنين المغناطيسي لإنشاء صور عالية الدقة للأعصاب نفسها، مما يسمح للأستاذ الدكتور محمد هطيف برؤية التغيرات الدقيقة في بنية العصب.
يُستخدم تصوير الرنين المغناطيسي العصبي بشكل خاص عندما تكون واحدة أو أكثر من الحالات التالية موجودة:
*
مشاكل الأعصاب الالتهابية:
مثل التهاب الأعصاب المزمن.
*
الحالات العصبية الوراثية:
مثل مرض شاركو ماري توث، حيث يمكن تحليل العديد من جذوع الأعصاب في وقت واحد.
*
الحالات المناعية:
التي تؤثر على الأعصاب.
*
أورام الأعصاب:
للكشف عن الأورام العصبية الحميدة أو الخبيثة.
*
التغيرات ما بعد الصدمة في العصب:
لتقييم مدى تلف العصب بعد الإصابة.
يمكن أن يُستخدم تصوير الرنين المغناطيسي العصبي لتحليل العديد من جذوع الأعصاب في وقت واحد، كما هو الحال في مرض شاركو ماري توث، أو لتحليل آفة موضعية، مثل انضغاط جذر العصب الوركي بسبب انزلاق غضروفي.
فحوصات التصوير الأخرى
-
التصوير بالرنين المغناطيسي (MRI) للعمود الفقري أو الدماغ:
إذا اشتبه الطبيب في أن السبب يكمن في العمود الفقري (مثل الانزلاق الغضروفي أو تضيق القناة الشوكية) أو الدماغ (مثل السكتة الدماغية أو التصلب المتعدد)، فإن التصوير بالرنين المغناطيسي يوفر صورًا مفصلة لهذه الهياكل.
- للاطلاع على المزيد حول الانزلاق الغضروفي، يمكنك زيارة الانزلاق الغضروفي القطني: ما يجب أن تعرفه .
- الموجات فوق الصوتية (Ultrasonography): يمكن استخدامها لتقييم الأعصاب السطحية، خاصة العصب الشظوي الأصلي، للكشف عن الانضغاط أو التورم أو الأورام العصبية الصغيرة.
- التصوير المقطعي المحوسب (CT Scans): قد يُستخدم لتقييم العظام، مثل الكسور التي قد تضغط على الأعصاب، أو لتحديد الأورام العظمية.
الفحوصات المخبرية وتحاليل الدم
تُعد تحاليل الدم جزءًا مهمًا من عملية التشخيص، خاصة لاستبعاد أو تأكيد الحالات الجهازية التي قد تسبب سقوط القدم.
*
تعداد الدم الكامل (CBC):
يمكن أن يساعد في الكشف عن اضطرابات الدم مثل فقر الدم، الالتهابات، مشاكل التخثر، بعض أنواع السرطان، والاضطرابات المناعية.
*
لوحة الأيض الأساسية (Basic Metabolic Panel):
تُستخدم لتحليل صحة العظام والأعضاء مثل الكلى والكبد. يمكن تشخيص حالات مثل داء السكري باستخدام هذا الاختبار (قياس مستويات السكر في الدم).
*
اختبارات متخصصة أخرى:
قد تُطلب في حال الاشتباه في وجود اضطرابات وراثية (فحوصات جينية) أو أمراض مناعية ذاتية (مثل الأجسام المضادة الذاتية) أو أنواع معينة من السرطان.
*
مستويات فيتامين B12:
نقص هذا الفيتامين يمكن أن يسبب اعتلال الأعصاب.
*
وظائف الغدة الدرقية:
قصور الغدة الدرقية يمكن أن يؤثر على الأعصاب.
من خلال الجمع بين هذه الأساليب التشخيصية، يستطيع الأستاذ الدكتور محمد هطيف تحديد السبب الدقيق لسقوط القدم، مما يمهد الطريق لوضع خطة علاجية مخصصة وفعالة.
خيارات علاج سقوط القدم
بمجرد تحديد السبب الكامن وراء سقوط القدم بدقة، يمكن للأ
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك