الانزلاق الفقاري: دليلك الشامل لفهم تزحلق الفقرات وعلاجه مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية السريعة: الانزلاق الفقاري هو حالة تزحلق فقرة من العمود الفقري فوق الفقرة التي تليها، مما يسبب الألم ومشاكل الأعصاب. يتراوح العلاج من التحفظي مثل العلاج الطبيعي والأدوية، إلى التدخل الجراحي في الحالات الشديدة، ويقدم الأستاذ الدكتور محمد هطيف في صنعاء خبرة متقدمة في تشخيص وعلاج هذه الحالة.
مقدمة حول الانزلاق الفقاري
يُعد العمود الفقري دعامة الجسم الأساسية، وهو بنية معقدة وحيوية تمنحنا المرونة والقوة اللازمة للحركة والحفاظ على وضعية الجسم. ولكن، مثل أي جزء آخر من الجسم، يمكن أن يتعرض لمشاكل صحية تؤثر على جودته ووظيفته. من بين هذه المشاكل، يبرز "الانزلاق الفقاري" أو "تزحلق الفقرات" كحالة شائعة نسبيًا، يمكن أن تسبب آلامًا مزمنة وتؤثر بشكل كبير على حياة المصابين.
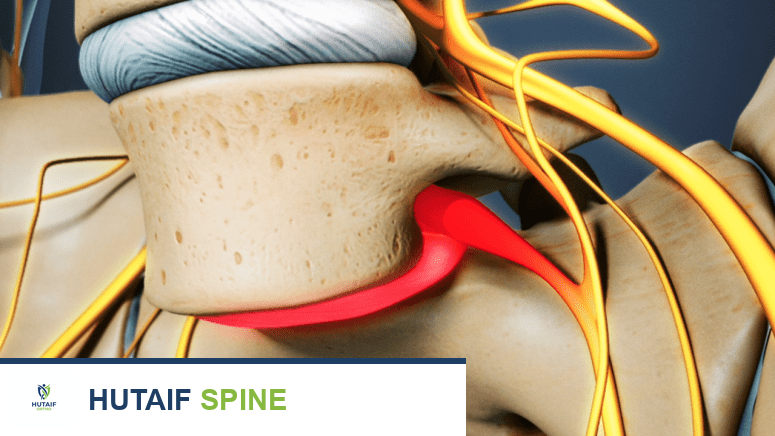
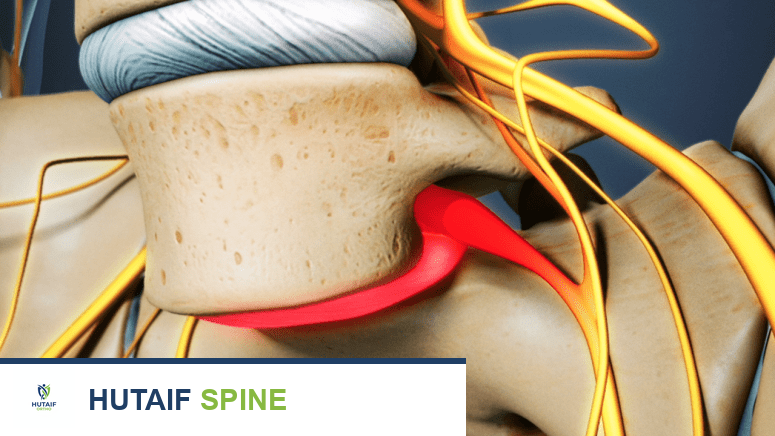
الانزلاق الفقاري هو حالة تحدث عندما تنزلق فقرة من فقرات العمود الفقري إلى الأمام أو الخلف فوق الفقرة التي تحتها. يمكن أن يحدث هذا التزحلق في أي جزء من العمود الفقري، ولكنه أكثر شيوعًا في منطقة أسفل الظهر (الفقرات القطنية). عندما يحدث الانزلاق الفقاري نتيجة لكسر إجهادي في جزء صغير من الفقرة يُعرف باسم "البرزخ" (Pars Interarticularis)، فإن هذه الحالة تُسمى "الانزلاق الفقاري البرزخي" أو "الاسثميك" (Isthmic Spondylolisthesis). هذا الكسر الإجهادي نفسه يُعرف باسم "انحلال الفقرات" (Spondylolysis).
في هذا الدليل الشامل، سنتعمق في فهم الانزلاق الفقاري، بدءًا من تشريح العمود الفقري المعقد، مرورًا بالأسباب المحتملة وعوامل الخطر، وصولًا إلى الأعراض التي قد تشعر بها، وطرق التشخيص الدقيقة، وخيارات العلاج المتاحة، سواء كانت تحفظية أو جراحية. نهدف إلى تزويدك بالمعلومات الأكثر تفصيلاً ودقة، لمساعدتك على فهم حالتك بشكل أفضل واتخاذ قرارات مستنيرة بشأن صحتك.
الأستاذ الدكتور محمد هطيف، أحد أبرز استشاريي جراحة العظام والعمود الفقري في صنعاء واليمن، يقدم خبرته الواسعة ومعرفته المتعمقة في تشخيص وعلاج حالات الانزلاق الفقاري المختلفة. بفضل سجله الحافل بالنجاحات والالتزام بتقديم أفضل رعاية للمرضى، يُعتبر الدكتور هطيف مرجعًا موثوقًا للمرضى الباحثين عن حلول فعالة ومستدامة لآلام الظهر ومشاكل العمود الفقري.
ما هو الانزلاق الفقاري تعريف شامل
الانزلاق الفقاري، أو ما يُعرف أيضًا بتزحلق الفقرات، هو اضطراب هيكلي في العمود الفقري يتميز بانزلاق فقرة واحدة أو أكثر من موضعها الطبيعي. يتكون العمود الفقري من سلسلة من الفقرات المتراصة فوق بعضها البعض، مفصولة بأقراص مرنة تعمل كوسائد امتصاص للصدمات. عندما تتحرك إحدى هذه الفقرات بشكل غير طبيعي، فإنها يمكن أن تضغط على الأعصاب المحيطة أو تسبب عدم استقرار في العمود الفقري، مما يؤدي إلى الألم ومجموعة متنوعة من الأعراض الأخرى.
تتراوح شدة الانزلاق الفقاري من خفيف جدًا، حيث لا يسبب أي أعراض، إلى شديد جدًا، مما يتطلب تدخلًا طبيًا عاجلاً. يمكن أن يؤثر الانزلاق على جودة حياة المريض بشكل كبير، ويحد من قدرته على أداء الأنشطة اليومية.
فهم التشريح الفقاري ودوره في الانزلاق
لفهم الانزلاق الفقاري بشكل كامل، من الضروري أولاً فهم البنية المعقدة للعمود الفقري. العمود الفقري هو العمود المركزي لجسم الإنسان، وهو ليس مجرد عظم واحد، بل هو سلسلة من 33 فقرة عظمية، مفصولة بأقراص بين فقرية مرنة. هذه البنية تمنح العمود الفقري قوته ومرونته، وتحمي الحبل الشوكي والأعصاب الهامة التي تمر عبره.
مكونات العمود الفقري الأساسية
يتكون العمود الفقري من عدة أجزاء رئيسية، لكل منها دور حيوي:
- الفقرات: هي الكتل العظمية التي تشكل العمود الفقري. تتكون كل فقرة من جسم فقري أمامي قوي وقوس فقري خلفي.
- القوس الفقري: يتكون من عدة أجزاء، بما في ذلك السويقات والصفائح، التي تحيط بالقناة الشوكية وتحمي الحبل الشوكي.
- النتوءات الشوكية والمستعرضة: هي بروزات عظمية توفر نقاط ربط للعضلات والأربطة.
- النتوءات المفصلية: هي أسطح مفصلية تسمح للفقرات بالتحرك بالنسبة لبعضها البعض وتكوين المفاصل الوجهية (Facet Joints).
- البرزخ (Pars Interarticularis): هو جزء صغير من القوس الفقري يربط بين النتوءات المفصلية العلوية والسفلية. هذا الجزء حساس بشكل خاص للكسور الإجهادية التي تؤدي إلى الانزلاق الفقاري البرزخي.
- الأقراص بين الفقرية: هي هياكل غضروفية مرنة تقع بين أجسام الفقرات. تعمل كوسائد امتصاص للصدمات وتسمح بحركة العمود الفقري.
- الحبل الشوكي والأعصاب: يمر الحبل الشوكي عبر القناة الشوكية، وتتفرع منه الأعصاب الشوكية التي تغذي أجزاء مختلفة من الجسم.
كيف يحدث تزحلق الفقرات
يحدث الانزلاق الفقاري عندما تتدهور أو تُصاب إحدى هذه المكونات، مما يسمح للفقرة بالانزلاق. على سبيل المثال:
- ضعف البرزخ: في حالة الانزلاق الفقاري البرزخي (Isthmic Spondylolisthesis)، يحدث كسر إجهادي في البرزخ (Spondylolysis). هذا الكسر يضعف اتصال الفقرة، مما يسمح للجزء الأمامي من الفقرة بالانزلاق إلى الأمام.
- تآكل المفاصل الوجهية: مع التقدم في العمر، يمكن أن تتآكل المفاصل الوجهية وتفقد قدرتها على تثبيت الفقرات، مما يؤدي إلى الانزلاق الفقاري التنكسي (Degenerative Spondylolisthesis).
- ضعف الأربطة: يمكن أن يؤدي ضعف الأربطة التي تربط الفقرات ببعضها البعض إلى عدم استقرار وتزحلق الفقرات.
إن فهم هذه الآليات يساعد الأستاذ الدكتور محمد هطيف وفريقه الطبي في صنعاء على تحديد السبب الجذري للانزلاق الفقاري وتصميم خطة علاجية مخصصة لكل مريض.
الأسباب وعوامل الخطر للانزلاق الفقاري
الانزلاق الفقاري ليس حالة واحدة، بل هو مصطلح يصف تزحلق الفقرة، ويمكن أن ينجم عن عدة أسباب مختلفة. تحديد السبب أمر بالغ الأهمية لتحديد أفضل مسار للعلاج.
أنواع الانزلاق الفقاري وأسبابها
يصنف الأطباء الانزلاق الفقاري إلى عدة أنواع رئيسية بناءً على السبب:
-
الانزلاق الفقاري البرزخي (Isthmic Spondylolisthesis):
- السبب: يحدث نتيجة لكسر إجهادي في البرزخ (Pars Interarticularis) في إحدى الفقرات، وهي الحالة المعروفة باسم "انحلال الفقرات" (Spondylolysis). هذا الكسر يضعف الفقرة ويسمح لها بالانزلاق.
- عوامل الخطر: غالبًا ما يرى في الشباب والرياضيين الذين يمارسون أنشطة تتطلب تمددًا متكررًا للعمود الفقري (مثل الجمباز، كرة القدم، رفع الأثقال). قد يكون هناك أيضًا استعداد وراثي لضعف البرزخ.
-
الانزلاق الفقاري التنكسي (Degenerative Spondylolisthesis):
- السبب: يحدث بسبب تآكل وتغيرات تنكسية في المفاصل الوجهية والأقراص بين الفقرية مع التقدم في العمر. هذه التغيرات تؤدي إلى فقدان استقرار العمود الفقري وتزحلق الفقرات.
- عوامل الخطر: العمر المتقدم، هشاشة العظام، السمنة، تاريخ من آلام الظهر المزمنة.
-
الانزلاق الفقاري الخلقي أو العُسْري (Dysplastic Spondylolisthesis):
- السبب: يولد المريض بتشوه خلقي في المفاصل الوجهية أو البرزخ، مما يجعل الفقرات أكثر عرضة للانزلاق.
- عوامل الخطر: حالة نادرة تحدث منذ الولادة.
-
الانزلاق الفقاري الرضحي (Traumatic Spondylolisthesis):
- السبب: يحدث نتيجة لإصابة حادة أو صدمة مباشرة للعمود الفقري تسبب كسرًا في الفقرة، مما يؤدي إلى انزلاقها.
- عوامل الخطر: حوادث السيارات، السقوط من ارتفاع، إصابات الملاعب الشديدة.
-
الانزلاق الفقاري المرضي (Pathologic Spondylolisthesis):
- السبب: يحدث بسبب ضعف في العظم ناجم عن أمراض أخرى مثل الأورام، الالتهابات، أو أمراض العظام الأيضية.
- عوامل الخطر: وجود أمراض عظمية كامنة.
عوامل الخطر العامة للانزلاق الفقاري
بالإضافة إلى الأسباب المحددة لكل نوع، هناك عوامل خطر عامة تزيد من احتمالية الإصابة بالانزلاق الفقاري:
- الوراثة: قد يكون هناك استعداد وراثي لضعف بنية العمود الفقري.
- الرياضات والأنشطة: الأنشطة التي تتضمن تمددًا مفرطًا أو متكررًا للعمود الفقري، مثل الجمباز ورفع الأثقال، تزيد من خطر الانزلاق البرزخي.
- العمر: الانزلاق التنكسي يزداد شيوعًا مع التقدم في العمر.
- الجنس: النساء أكثر عرضة للإصابة بالانزلاق الفقاري التنكسي من الرجال.
- السمنة: تزيد السمنة من الضغط على العمود الفقري، مما قد يساهم في الانزلاق.
- التدخين: يؤثر التدخين سلبًا على صحة العظام والأقراص بين الفقرية.
إن فهم هذه الأسباب وعوامل الخطر يساعد الأستاذ الدكتور محمد هطيف في تقييم حالة المريض بشكل دقيق وتقديم المشورة الوقائية والعلاجية المناسبة في صنعاء.

أعراض الانزلاق الفقاري ومتى يجب زيارة الطبيب
تتراوح أعراض الانزلاق الفقاري بشكل كبير من شخص لآخر، وقد لا يلاحظ بعض الأشخاص أي أعراض على الإطلاق، خاصة في الحالات الخفيفة. ومع ذلك، عندما يصبح الانزلاق أكثر شدة أو يضغط على الأعصاب، يمكن أن تظهر مجموعة من الأعراض المؤلمة والمزعجة.
الأعراض الشائعة للانزلاق الفقاري
- ألم أسفل الظهر: هذا هو العرض الأكثر شيوعًا. قد يكون الألم خفيفًا ومتقطعًا في البداية، ثم يصبح مزمنًا وشديدًا مع تفاقم الحالة. غالبًا ما يزداد الألم سوءًا مع النشاط ويتحسن مع الراحة.
- ألم يمتد إلى الساقين (عرق النسا): إذا ضغطت الفقرة المنزلقة على الأعصاب الشوكية، فقد ينتشر الألم إلى الأرداف والفخذين والساقين، وقد يصل إلى القدمين. يوصف هذا الألم غالبًا بأنه حارق، وخز، أو ألم كهربائي.
- تنميل أو خدر في الساقين أو القدمين: يمكن أن يؤدي ضغط العصب إلى فقدان الإحساس أو شعور بالتنميل والخدر في المناطق التي يغذيها العصب المتأثر.
- ضعف في الساقين أو القدمين: في الحالات الشديدة، قد يؤثر ضغط العصب على قوة العضلات، مما يؤدي إلى ضعف في الساقين أو صعوبة في رفع القدم (Dropped Foot).
- تشنجات عضلية في أوتار الركبة: قد يشعر بعض المرضى بتشنجات أو شد في عضلات الفخذ الخلفية (أوتار الركبة) نتيجة لمحاولة الجسم تعويض عدم الاستقرار في العمود الفقري.
- تغير في المشية: قد يضطر المريض إلى تغيير طريقة مشيه لتخفيف الضغط على الأعصاب أو لتجنب الألم.
- فقدان السيطرة على المثانة أو الأمعاء: هذه الأعراض نادرة جدًا ولكنها تشير إلى حالة طارئة تسمى "متلازمة ذيل الفرس" (Cauda Equina Syndrome)، وتتطلب عناية طبية فورية.
- حدب أو تقوس غير طبيعي للعمود الفقري: في بعض الحالات، يمكن أن يؤدي الانزلاق الشديد إلى تغيير في انحناء العمود الفقري.
درجات الانزلاق الفقاري وتأثيرها على الأعراض
يتم تصنيف الانزلاق الفقاري إلى درجات بناءً على مقدار انزلاق الفقرة، وعادة ما يتم قياسه بنسبة مئوية من عرض الفقرة السفلية:
| الدرجة | نسبة الانزلاق | الأعراض المتوقعة |
|---|---|---|
| الدرجة الأولى | 0-25% | غالبًا ما تكون بدون أعراض أو بألم خفيف ومتقطع. |
| الدرجة الثانية | 25-50% | ألم متوسط في الظهر والساقين، قد يزداد مع النشاط. |
| الدرجة الثالثة | 50-75% | ألم شديد، تنميل، ضعف، قد يؤثر على المشي. |
| الدرجة الرابعة | 75-100% | ألم حاد، ضعف كبير، قد يؤثر على وظائف الأعصاب بشكل ملحوظ. |
| الدرجة الخامسة | >100% (Spondyloptosis) | انزلاق كامل للفقرة، أعراض عصبية شديدة، يتطلب تدخلًا جراحيًا. |
متى يجب زيارة الطبيب
يُنصح بزيارة الأستاذ الدكتور محمد هطيف في صنعاء إذا كنت تعاني من أي من الأعراض التالية:
- ألم في الظهر أو الساقين لا يتحسن بالراحة أو العلاجات المنزلية.
- ألم يزداد سوءًا بمرور الوقت أو يصبح مزمنًا.
- تنميل أو خدر مستمر في الساقين أو القدمين.
- ضعف في الساقين يؤثر على قدرتك على المشي أو أداء الأنشطة اليومية.
- فقدان السيطرة على المثانة أو الأمعاء (حالة طارئة).
- ظهور أعراض جديدة أو تفاقم الأعراض الموجودة.
التشخيص المبكر والعلاج المناسب يمكن أن يمنع تفاقم الحالة ويحسن من جودة حياتك.
تشخيص الانزلاق الفقاري الطرق والتقنيات
يبدأ تشخيص الانزلاق الفقاري بفحص سريري شامل يجريه الأستاذ الدكتور محمد هطيف، يليه استخدام تقنيات التصوير المتقدمة لتأكيد التشخيص وتحديد شدة الانزلاق.
الفحص السريري والتاريخ المرضي
خلال زيارتك لعيادة الأستاذ الدكتور محمد هطيف في صنعاء، سيقوم الدكتور بأخذ تاريخ مرضي مفصل، متضمنًا:
- وصف الأعراض: متى بدأت، شدتها، العوامل التي تزيدها أو تخففها، ومدى تأثيرها على حياتك اليومية.
- التاريخ الطبي: أي حالات طبية سابقة، إصابات، أو عمليات جراحية.
- نمط الحياة: مستوى النشاط البدني، المهنة، والرياضات التي تمارسها.
بعد ذلك، سيجري الدكتور هطيف فحصًا بدنيًا دقيقًا، والذي قد يشمل:
- تقييم المشية والوضعية: ملاحظة أي تغيرات في طريقة المشي أو انحناءات غير طبيعية في العمود الفقري.
- فحص نطاق الحركة: تقييم قدرة العمود الفقري على الانحناء والدوران.
- جس العمود الفقري: لتحديد مناطق الألم أو الحساسية.
- الفحص العصبي: اختبار قوة العضلات، ردود الفعل (المنعكسات)، والإحساس في الساقين والقدمين للبحث عن علامات ضغط العصب.
تقنيات التصوير الطبي
تُعد تقنيات التصوير ضرورية لتأكيد التشخيص وتحديد درجة الانزلاق وموقعه:
-
الأشعة السينية (X-rays):
- الغرض: هي الفحص الأولي والأكثر أهمية. تُظهر صور الأشعة السينية العظام بوضوح وتساعد في تحديد وجود الانزلاق الفقاري ومقدار انزلاق الفقرة (الدرجة).
- الأنواع: غالبًا ما تُؤخذ صور بالأشعة السينية من الجانب (Lateral View) لتقييم الانزلاق الأمامي، وقد يطلب الدكتور هطيف صورًا ديناميكية (Flexion-Extension Views) حيث يطلب من المريض الانحناء إلى الأمام والخلف لتقييم استقرار العمود الفقري ومقدار الحركة غير الطبيعية للفقرة المنزلقة. يمكن أن تكشف الأشعة السينية أيضًا عن وجود كسر في البرزخ (Spondylolysis).
-
التصوير المقطعي المحوسب (CT Scan):
- الغرض: يوفر صورًا مقطعية مفصلة للعمود الفقري، مما يسمح بتقييم أفضل للعظام، بما في ذلك البرزخ، ويساعد في تحديد موقع وشدة أي كسور أو تشوهات عظمية.
- الأهمية: مفيد جدًا في تشخيص انحلال الفقرات (Spondylolysis) وتحديد مدى تضيق القناة الشوكية أو الفتحات العصبية.
-
التصوير بالرنين المغناطيسي (MRI):
- الغرض: يوفر صورًا مفصلة للأنسجة الرخوة مثل الأقراص بين الفقرية، الحبل الشوكي، والأعصاب.
- الأهمية: يُعد التصوير بالرنين المغناطيسي ضروريًا لتقييم مدى تأثر الأعصاب بالانزلاق، وتحديد وجود أي انضغاط عصبي، وتحديد حالة الأقراص المجاورة.
-
تخطيط كهربية العضل (EMG) ودراسات توصيل الأعصاب (NCS):
- الغرض: قد يطلبها الدكتور هطيف في بعض الحالات لتقييم وظيفة الأعصاب وتحديد ما إذا كان هناك تلف عصبي وشدته.
بناءً على نتائج هذه الفحوصات، سيتمكن الأستاذ الدكتور محمد هطيف من وضع تشخيص دقيق وتحديد أفضل خطة علاجية مخصصة لحالتك في صنعاء.
خيارات علاج الانزلاق الفقاري الشاملة
يعتمد علاج الانزلاق الفقاري على عدة عوامل، بما في ذلك شدة الأعراض، درجة الانزلاق، عمر المريض، ومستوى نشاطه. يهدف العلاج إلى تخفيف الألم، استعادة الوظيفة، ومنع تفاقم الحالة. يقدم الأستاذ الدكتور محمد هطيف في صنعاء مجموعة واسعة من خيارات العلاج، بدءًا من الأساليب التحفظية غير الجراحية وصولًا إلى التدخلات الجراحية المتقدمة.
العلاج التحفظي غير الجراحي
في معظم حالات الانزلاق الفقاري، وخاصة الدرجات الخفيفة والمتوسطة، يبدأ العلاج بالأساليب التحفظية. قد تشمل هذه الأساليب:
-
الراحة وتعديل النشاط:
- تجنب الأنشطة التي تزيد من الألم، خاصة تلك التي تتضمن تمددًا أو رفعًا للأثقال.
- الراحة القصيرة يمكن أن تساعد في تخفيف الالتهاب والألم، ولكن الراحة المطولة غير موصى بها.
-
الأدوية:
- المسكنات ومضادات الالتهاب غير الستيرويدية (NSAIDs): مثل الإيبوبروفين أو النابروكسين، لتخفيف الألم والالتهاب.
- مرخيات العضلات: قد توصف لتخفيف التشنجات العضلية.
- الأدوية المخدرة (لفترة قصيرة): في حالات الألم الشديد.
- أدوية آلام الأعصاب: مثل الجابابنتين أو البريجابالين، إذا كان هناك ضغط عصبي.
-
العلاج الطبيعي والتأهيل:
- تقوية عضلات الجذع: تمارين لتقوية عضلات البطن والظهر، والتي توفر دعمًا للعمود الفقري وتقلل من الضغط على الفقرات المنزلقة.
- تمارين المرونة: لتحسين مرونة العمود الفقري وأوتار الركبة.
- تحسين الوضعية: تعليم المريض الوضعيات الصحيحة للجلوس والوقوف والرفع.
- العلاج اليدوي: قد يستخدم المعالج الطبيعي تقنيات يدوية لتخفيف الألم وتحسين الحركة.
-
الحقن:
- حقن الستيرويد فوق الجافية: يتم حقن الكورتيكوستيرويدات ومخدر موضعي في الفراغ حول الأعصاب الشوكية لتقليل الالتهاب وتخفيف الألم.
- حقن المفاصل الوجهية: قد تُستخدم لتخفيف الألم الناجم عن التهاب المفاصل الوجهية.
-
الدعامات أو الأحزمة الظهرية:
- يمكن استخدامها لفترة قصيرة لتوفير الدعم وتقليل الحركة في العمود الفقري، مما يساعد على تخفيف الألم.
العلاج الجراحي
يُلجأ إلى العلاج الجراحي عندما تفشل الأساليب التحفظية في تخفيف الأعراض بشكل كافٍ، أو عندما يكون هناك انزلاق شديد (الدرجة الثالثة فما فوق)، أو دليل على تدهور عصبي تدريجي. يمتلك الأستاذ الدكتور محمد هطيف خبرة واسعة في إجراء جراحات العمود الفقري المتقدمة في صنعاء.
تهدف الجراحة إلى تخفيف الضغط عن الأعصاب (فك الضغط) وتثبيت العمود الفقري. تشمل الإجراءات الجراحية الشائعة:
-
استئصال الصفيحة الفقرية (Laminectomy) أو فك الضغط (Decompression):
- الهدف: إزالة جزء من الصفيحة الفقرية أو العظم النامي لتخفيف الضغط عن الحبل الشوكي والأعصاب.
- التطبيق: غالبًا ما يتم إجراؤها لتخفيف أعراض عرق النسا أو التنميل الناجم عن انضغاط العصب.
-
دمج الفقرات (Spinal Fusion):
- الهدف: ربط فقرتين أو أكثر بشكل دائم لتثبيت العمود الفقري ومنع المزيد من الانزلاق. يتم ذلك عادة بعد فك الضغط.
- التقنية: يتم وضع طعوم عظمية (من جسم المريض أو متبرع أو صناعية) بين الفقرات، وتستخدم مسامير وقضبان معدنية لتثبيت الفقرات حتى تلتئم وتندمج معًا.
-
أنواع دمج الفقرات الشائعة:
- دمج الفقرات القطنية الخلفي بين الأجسام (PLIF - Posterior Lumbar Interbody Fusion): يتم الوصول إلى العمود الفقري من الخلف.
- دمج الفقرات القطنية عبر الثقب بين الأجسام (TLIF - Transforaminal Lumbar Interbody Fusion): نهج مشابه لـ PLIF ولكن بزاوية مختلفة.
- دمج الفقرات القطنية الأمامي بين الأجسام (ALIF - Anterior Lumbar Interbody Fusion): يتم الوصول إلى العمود الفقري من الأمام.
- دمج الفقرات القطنية الجانبي بين الأجسام (XLIF/DLIF - Extreme/Direct Lateral Interbody Fusion): يتم الوصول إلى العمود الفقري من الجانب.
-
ترميم البرزخ (Pars Repair):
- الهدف: في حالات الانزلاق الفقاري البرزخي لدى الشباب، قد يكون من الممكن إصلاح الكسر في البرزخ بدلاً من دمج الفقرات.
- التطبيق: يتم ذلك عادةً عندما يكون الكسر حديثًا ولا يوجد انزلاق كبير.
قرار الجراحة:
يتخذ الأستاذ الدكتور محمد هطيف قرار الجراحة بعناية فائقة، بعد مناقشة جميع الخيارات مع المريض وتقييم المخاطر والفوائد المحتملة. تُجرى الجراحة عادةً لتحسين نوعية حياة المريض وتخفيف الألم المزمن والأعراض العصبية التي لا تستجيب للعلاجات الأخرى. يحرص الدكتور هطيف على استخدام أحدث التقنيات الجراحية لضمان أفضل النتائج الممكنة لمرضاه في صنعاء.
التعافي والحياة بعد علاج الانزلاق الفقاري
عملية التعافي بعد علاج الانزلاق الفقاري، سواء كان تحفظيًا أو جراحيًا، هي جزء حيوي من رحلة الشفاء. تتطلب هذه المرحلة الصبر والالتزام بتعليمات الأستاذ الدكتور محمد هطيف وفريقه الطبي في صنعاء لضمان أفضل النتائج على المدى الطويل.
التعافي بعد العلاج التحفظي
إذا كان علاجك يعتمد على الأساليب غير الجراحية، فإن التعافي يركز على:
- الاستمرارية في العلاج الطبيعي: الحفاظ على برنامج التمارين لتقوية العضلات الأساسية وتحسين المرونة.
- تعديل نمط الحياة: تجنب الأنشطة التي تجهد الظهر، وممارسة التمارين الرياضية بانتظام (مثل المشي والسباحة)، والحفاظ على وزن صحي.
- إدارة الألم: الاستمرار في استخدام الأدوية حسب الحاجة ووفقًا لتوجيهات الطبيب.
- المتابعة الدورية: زيارات منتظمة للأستاذ الدكتور محمد هطيف لتقييم التقدم وضبط خطة العلاج إذا لزم الأمر.
التعافي بعد الجراحة
تتطلب الجراحة فترة تعافٍ أطول وأكثر تعقيدًا. سيقدم لك الدكتور محمد هطيف تعليمات مفصلة لما بعد الجراحة:
-
فترة ما بعد الجراحة مباشرة (المستشفى):
- إدارة الألم: سيتم التحكم في الألم باستخدام الأدوية.
- الحركة المبكرة: سيُشجع المريض على النهوض والمشي لمسافات قصيرة في أقرب وقت ممكن بعد الجراحة، تحت إشراف طاقم التمريض أو المعالج الطبيعي، لمنع المضاعفات مثل الجلطات الدموية.
- تعليمات العناية بالجرح: كيفية الحفاظ على نظافة الجرح وتغيير الضمادات.
-
العودة إلى المنزل:
- القيود على النشاط: سيتم تزويدك بقائمة من الأنشطة التي يجب تجنبها، مثل الرفع الثقيل، الانحناء المفرط، أو الدوران، لفترة محددة (عادة 6-12 أسبوعًا).
- العلاج الطبيعي: سيبدأ برنامج تأهيل تدريجي، يركز في البداية على المشي والتمارين الخفيفة، ثم يتقدم لتقوية العضلات وتحسين نطاق الحركة. هذا البرنامج ضروري لاستعادة القوة والمرونة.
- الدعامة الظهرية: قد يُطلب منك ارتداء دعامة ظهرية لدعم العمود الفقري أثناء فترة الالتئام.
- المتابعة: مواعيد متابعة منتظمة مع الأستاذ الدكتور محمد هطيف لتقييم الالتئام وإزالة الغرز أو الدبابيس، ومراقبة التقدم.
-
التعافي على المدى الطويل:
- الالتئام الكامل: قد يستغرق الاندماج العظمي الكامل (في حالة دمج الفقرات) عدة أشهر، وأحيانًا تصل إلى عام أو أكثر.
- **العودة إلى الأ
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك