الفقار الانزلاقي: دليل شامل للمرضى مع الأستاذ الدكتور محمد هطيف في صنعاء
الخلاصة الطبية
الفقار الانزلاقي هو حالة تتميز بانزلاق فقرة من العمود الفقري فوق الأخرى، مسببة آلام الظهر والأطراف. يتراوح العلاج من التحفظي كالعلاج الطبيعي إلى الجراحي لتخفيف الضغط على الأعصاب وتثبيت العمود الفقري، ويقدم الأستاذ الدكتور محمد هطيف في صنعاء رعاية متخصصة.
الخلاصة الطبية السريعة: الفقار الانزلاقي هو حالة تتميز بانزلاق فقرة من العمود الفقري فوق الأخرى، مسببة آلام الظهر والأطراف. يتراوح العلاج من التحفظي كالعلاج الطبيعي إلى الجراحي لتخفيف الضغط على الأعصاب وتثبيت العمود الفقري، ويقدم الأستاذ الدكتور محمد هطيف في صنعاء رعاية متخصصة.
مقدمة
يُعد العمود الفقري محور الجسم ومركزه، فهو الدعامة الأساسية التي تحمي الحبل الشوكي وتدعم الحركة. وعندما يحدث خلل في هذا التركيب المعقد، يمكن أن تنشأ حالات مؤلمة ومُعيقة للحياة اليومية. من بين هذه الحالات، يبرز "الفقار الانزلاقي" أو ما يُعرف بـ "انزلاق الفقرات" كأحد أكثر المشاكل شيوعًا التي تؤثر على جودة حياة الكثيرين.
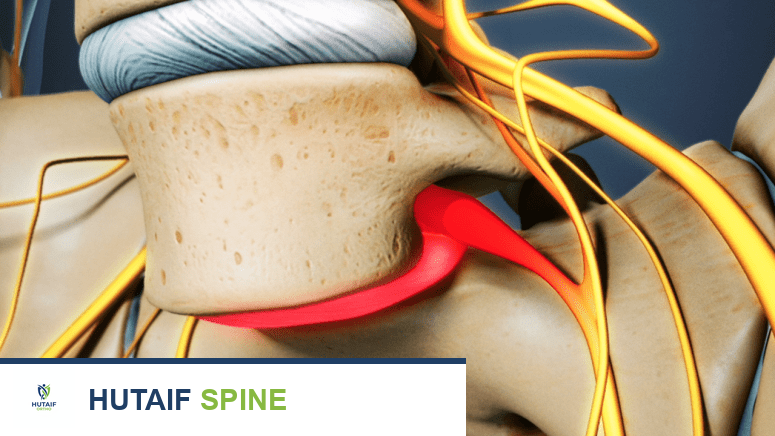
الفقار الانزلاقي هو حالة طبية تحدث عندما تنزلق فقرة من فقرات العمود الفقري إلى الأمام فوق الفقرة التي تليها مباشرة. يمكن أن يتسبب هذا الانزلاق في مجموعة واسعة من الأعراض، بدءًا من آلام الظهر الخفيفة وصولاً إلى الألم الشديد والضعف العصبي الذي يؤثر على القدرة على المشي والقيام بالأنشطة اليومية. قد يصيب الفقار الانزلاقي أي جزء من العمود الفقري، ولكنه أكثر شيوعًا في منطقة أسفل الظهر (الفقرات القطنية)، خاصة عند التقاء الفقرة القطنية الخامسة (L5) بالفقرة العجزية الأولى (S1)، أو بين الفقرة القطنية الرابعة والخامسة (L4-L5).
في هذا الدليل الشامل، سنستكشف الفقار الانزلاقي من جميع جوانبه، بدءًا من فهم تشريح العمود الفقري وصولاً إلى الأسباب المختلفة، الأعراض، طرق التشخيص الحديثة، وخيارات العلاج المتاحة، سواء كانت تحفظية أو جراحية. هدفنا هو تزويد المرضى وأسرهم بالمعلومات الوافية والموثوقة لمساعدتهم على فهم هذه الحالة بشكل أفضل واتخاذ قرارات مستنيرة بشأن رعايتهم الصحية.
في صنعاء واليمن، يُعرف الأستاذ الدكتور محمد هطيف كأحد أبرز الخبراء في جراحة العظام والعمود الفقري. بفضل خبرته الواسعة، ومعرفته العميقة بأحدث التقنيات التشخيصية والعلاجية، والتزامه بتقديم رعاية صحية متميزة، يُعتبر الأستاذ الدكتور محمد هطيف المرجع الأول للعديد من المرضى الذين يعانون من الفقار الانزلاقي ومشاكل العمود الفقري الأخرى. إنه يجمع بين الدقة التشخيصية والمهارة الجراحية والتعاطف مع المريض، مما يجعله الخيار الأمثل لمن يبحث عن أفضل رعاية في هذا المجال.
التشريح
لفهم الفقار الانزلاقي بشكل كامل، من الضروري أولاً إلقاء نظرة على التركيب التشريحي المعقد للعمود الفقري. العمود الفقري هو هيكل عظمي مرن يتكون من سلسلة من العظام تسمى الفقرات، يفصل بينها أقراص غضروفية مرنة، ويدعمه شبكة من الأربطة والعضلات.
مكونات العمود الفقري
- الفقرات: هي العظام الفردية التي تشكل العمود الفقري. تنقسم إلى مناطق: سبع فقرات عنقية (في الرقبة)، اثنتا عشرة فقرة صدرية (في منتصف الظهر)، وخمس فقرات قطنية (في أسفل الظهر). أسفل الفقرات القطنية توجد الفقرات العجزية المندمجة (العجز)، ثم الفقرات العصعصية (العصعص). كل فقرة تتكون من جسم فقري في الأمام وقوس فقري في الخلف.
-
القوس الفقري:
يتكون من عدة أجزاء، أهمها:
- السويقات (Pedicles): عظم يربط الجسم الفقري بالقوس الخلفي.
- الصفيحة (Lamina): الجزء الخلفي من القوس الفقري الذي يغطي الحبل الشوكي.
- النواتئ المفصلية (Facet Joints): مفاصل صغيرة تربط الفقرات ببعضها البعض، وتسمح بالحركة وتحدد نطاقها.
- الناتئ الشوكي (Spinous Process): النتوء العظمي الذي يمكن الشعور به تحت الجلد في منتصف الظهر.
- الناتئ المستعرض (Transverse Process): نتوءات عظمية تمتد جانبيًا من الفقرة.
- البارس بين المفصلي (Pars Interarticularis): هو جزء صغير ورقيق من القوس الفقري يقع بين النواتئ المفصلية العلوية والسفلية. هذا الجزء حساس للإجهاد، وحدوث كسر فيه هو السبب الأكثر شيوعًا للفقار الانزلاقي من النوع الإسفيني (Isthmic spondylolisthesis).
- الأقراص الفقرية (Intervertebral Discs): تقع بين أجسام الفقرات وتعمل كوسائد لامتصاص الصدمات وتوفير المرونة. تتكون من جزء خارجي ليفي قوي (الحلقة الليفية) وجزء داخلي هلامي (النواة اللبية).
- الحبل الشوكي والأعصاب: يمر الحبل الشوكي داخل القناة الشوكية المحمية بالفقرات. تتفرع الأعصاب الشوكية من الحبل الشوكي وتخرج من العمود الفقري عبر فتحات تسمى الثقوب العصبية (Foramina) لتغذي أجزاء مختلفة من الجسم.
كيف يحدث الانزلاق
عندما ينزلق جسم فقرة إلى الأمام فوق الفقرة السفلية، فإن هذا يضع ضغطًا غير طبيعي على الأقراص الفقرية والأربطة والأعصاب المحيطة. في معظم الحالات، يحدث الانزلاق في الفقرات القطنية لأنها تتحمل معظم وزن الجسم وتتعرض لأكبر قدر من الحركة والإجهاد، خاصة في الأنشطة التي تتضمن الانحناء والتمدد.
فهم هذه المكونات التشريحية يساعد في تقدير كيف يمكن أن يؤدي أي خلل في جزء واحد، مثل البارس بين المفصلي أو المفاصل الوجيهية، إلى تطور حالة الفقار الانزلاقي والأعراض المرتبطة بها.
الأسباب وعوامل الخطر
يمكن أن يحدث الفقار الانزلاقي لأسباب متعددة، وتصنف هذه الأسباب عادةً وفقًا لنظام "ويلتسي-نيومان" (Wiltse-Newman Classification) الذي يقسم الفقار الانزلاقي إلى خمسة أنواع رئيسية، بالإضافة إلى أنواع فرعية. فهم هذه الأنواع يساعد الأستاذ الدكتور محمد هطيف في تحديد أفضل مسار علاجي لكل مريض.
أنواع الفقار الانزلاقي (تصنيف ويلتسي-نيومان)
-
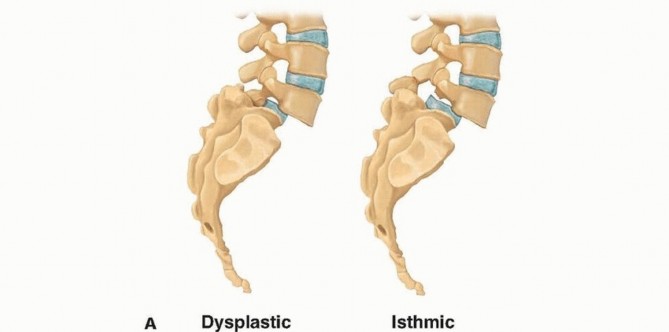
النوع الأول: الفقار الانزلاقي الخلقي أو الوراثي (Dysplastic Spondylolisthesis)
- السبب: يحدث هذا النوع نتيجة لعيوب خلقية في الفقرات أو العجز (العظم العجزي) تجعلها غير قادرة على الحفاظ على استقرارها. قد تكون هناك تشوهات في النواتئ المفصلية (مفاصل الوجه) أو شكل الفقرة L5، أو وجود سنسنة مشقوقة خفية في العجز.
- الخصائص: غالبًا ما يظهر في الأطفال والمراهقين، ويكون الانزلاق تدريجيًا. يرتبط بوجود عجز مقبب (domed sacrum) وفقرة L5 شبه منحرفة.
- المصدر الإنجليزي: Type I Dysplastic, congenital anomaly, malformed sacral facets, elongated pars, trapezoidal L5, sacral spina bifida occulta.
-
النوع الثاني: الفقار الانزلاقي الإسفيني (Isthmic Spondylolisthesis)
-
السبب:
هو الأكثر شيوعًا، وينتج عن كسر أو عيب في منطقة البارس بين المفصلي (Pars Interarticularis) للفقرة. هذا الكسر قد يكون:
- IIA: كسر إجهادي (Lytic): وهو الأكثر شيوعًا، وينتج عن إجهاد متكرر على البارس، خاصة في الأنشطة الرياضية التي تتطلب تمديدًا مفرطًا للظهر (مثل الجمباز ورفع الأثقال وكرة القدم).
- IIB: استطالة البارس (Elongated Pars): يحدث عندما يلتئم الكسر الإجهادي مع استطالة البارس بدلاً من الشفاء الكامل، مما يؤدي إلى عدم استقرار.
- IIC: كسر حاد (Acute Fracture): نتيجة لحدث صدمي مفاجئ.
- الخصائص: غالبًا ما يصيب المراهقين والشباب، خاصة الرياضيين. يظهر في الأشعة السينية على شكل "طوق" حول رقبة "كلب سكوتي" (Scottie dog sign) في الأشعة المائلة.
- المصدر الإنجليزي: Type II Isthmic, Lytic (stress fracture), elongated pars, acute fracture, common in gymnasts, athletes, defect in pars interarticularis.
-
السبب:
هو الأكثر شيوعًا، وينتج عن كسر أو عيب في منطقة البارس بين المفصلي (Pars Interarticularis) للفقرة. هذا الكسر قد يكون:
-
النوع الثالث: الفقار الانزلاقي التنكسي (Degenerative Spondylolisthesis)
- السبب: يحدث نتيجة للتآكل والتمزق المرتبط بالتقدم في العمر (الشيخوخة) في الأقراص الفقرية والمفاصل الوجيهية. مع مرور الوقت، تفقد هذه الهياكل مرونتها واستقرارها، مما يسمح للفقرة بالانزلاق تدريجيًا.
- الخصائص: أكثر شيوعًا عند كبار السن، وخاصة النساء. يحدث غالبًا عند مستوى L4-L5 بسبب توجيه المفاصل الوجيهية الأكثر سهمية في هذا المستوى، مما يجعلها أقل مقاومة لقوى القص الأمامية.
- المصدر الإنجليزي: Type III Degenerative, older adults, L4-L5, intact pars interarticularis, facet joint degeneration.
-
النوع الرابع: الفقار الانزلاقي الرضحي (Traumatic Spondylolisthesis)
- السبب: ينتج عن كسر حاد في القوس الفقري أو أجزاء أخرى من الفقرة غير البارس بين المفصلي، نتيجة لصدمة قوية (مثل حوادث السيارات أو السقوط).
- الخصائص: نادر الحدوث ويحدث بشكل مفاجئ بعد إصابة مباشرة.
- المصدر الإنجليزي: Type IV Traumatic, acute fracture of the neural arch other than the pars.
-
النوع الخامس: الفقار الانزلاقي المرضي (Pathologic Spondylolisthesis)
- السبب: يحدث بسبب ضعف العظم الناتج عن أمراض معينة تؤثر على بنية الفقرة، مثل الأورام (ابتدائية أو ثانوية)، مرض باجيت، أو هشاشة العظام الشديدة.
- الخصائص: مرتبط بوجود مرض أساسي يضعف العظم.
- المصدر الإنجليزي: Type V Pathologic, bone weakened by disease (tumor, osteoporosis, Paget's).
عوامل الخطر الأخرى
بالإضافة إلى الأنواع المذكورة أعلاه، هناك عدة عوامل تزيد من خطر الإصابة بالفقار الانزلاقي أو تفاقمه:
- الاستعداد الوراثي: قد يكون هناك عامل وراثي يزيد من قابلية بعض الأشخاص للإصابة، خاصة بالنوع الخلقي والإسفيني.
- الرياضات والأنشطة: الرياضات التي تتضمن تمديدًا متكررًا للعمود الفقري (مثل الجمباز، رفع الأثقال، الغوص، كرة القدم) تزيد من خطر الإصابة بالنوع الإسفيني.
- العمر: كبار السن أكثر عرضة للنوع التنكسي.
- تشوهات العمود الفقري الأخرى: مثل انحناءات العمود الفقري (الحداب أو الجنف) يمكن أن تزيد من الإجهاد على الفقرات.
- شكل الحوض والعجز (Pelvic Incidence): أظهرت الأبحاث أن زاوية الحوض (Pelvic Incidence) هي معلمة تشريحية ثابتة ترتبط بقوة بخطر تطور الفقار الانزلاقي وتفاقمه، فكلما زادت هذه الزاوية، زادت قوى القص على المفصل العجزي القطني.
يُعد التقييم الدقيق لهذه الأسباب وعوامل الخطر أمرًا حيويًا لتحديد خطة علاجية فعالة ومخصصة لكل مريض، وهذا ما يبرع فيه الأستاذ الدكتور محمد هطيف في عيادته بصنعاء.
الأعراض
تختلف أعراض الفقار الانزلاقي بشكل كبير من شخص لآخر، وتعتمد على عدة عوامل منها درجة الانزلاق، نوع الانزلاق، وعما إذا كان هناك ضغط على الأعصاب. قد يكون بعض الأشخاص مصابين بالفقار الانزلاقي دون أي أعراض على الإطلاق، بينما يعاني آخرون من آلام شديدة ومُعيقة.
الأعراض الشائعة للفقار الانزلاقي
-
آلام أسفل الظهر:
- هذا هو العرض الأكثر شيوعًا. يمكن أن يتراوح الألم من خفيف ومتقطع إلى شديد ومستمر.
- غالبًا ما يزداد الألم سوءًا مع الأنشطة التي تتضمن تمديد الظهر (الانحناء للخلف)، أو الوقوف لفترات طويلة، أو المشي.
- قد يتحسن الألم بالراحة أو الانحناء إلى الأمام.
- في النوع الإسفيني، قد يتركز الألم في منطقة البارس المصابة.
-
ألم يمتد إلى الساقين (عرق النسا أو اعتلال الجذور):
- إذا كان الانزلاق يضغط على جذور الأعصاب الخارجة من الحبل الشوكي، يمكن أن يسبب ألمًا حادًا أو حارقًا يمتد إلى الأرداف، الفخذين، الساقين، وحتى القدمين.
- قد يصاحب الألم خدر، تنميل (وخز)، أو ضعف في العضلات التي يغذيها العصب المتأثر.
- في الفقار الانزلاقي عند L5-S1، غالبًا ما يتأثر العصب L5 أو S1، مما يؤدي إلى أعراض في الجزء الخلفي من الساق أو القدم.
-
تشنج أو شد في أوتار الركبة (Hamstring Tightness):
- خاصة في الأطفال والمراهقين المصابين بالفقار الانزلاقي عالي الدرجة، قد يتطور شد في أوتار الركبة كآلية تعويضية للحفاظ على توازن العمود الفقري ومنع المزيد من الانزلاق.
- هذا الشد يمكن أن يؤثر على المشي ويسبب صعوبة في لمس أصابع القدم.
-
ضعف أو خدر في الساقين أو القدمين:
- إذا كان الضغط على الأعصاب شديدًا، قد يلاحظ المريض ضعفًا في عضلات الساق أو القدم (مثل صعوبة رفع مقدمة القدم، المعروفة بـ "سقوط القدم").
- الخدر أو التنميل في مناطق معينة من الساق والقدم هو أيضًا شائع.
-
تغيير في المشية (Gait Changes):
- قد يطور المرضى، خاصة أولئك الذين يعانون من انزلاق عالي الدرجة، مشية متميزة تُعرف بـ "مشية البط" أو "المشية المتأرجحة" (Waddling Gait) بسبب شد أوتار الركبة وتغير توازن الحوض.
-
إحساس "بالخطوة" أو "الدرجة" (Palpable Step-Off):
- في بعض حالات الانزلاق الأمامي الملحوظ، قد يشعر الطبيب أو المريض بوجود "درجة" أو "خطوة" عند لمس العمود الفقري في منطقة الانزلاق.
-
متلازمة ذيل الفرس (Cauda Equina Syndrome):
- هذه حالة نادرة وخطيرة للغاية، وتعتبر طارئة جراحية. تحدث عندما يكون هناك ضغط شديد على حزمة الأعصاب في نهاية الحبل الشوكي (ذيل الفرس).
- تشمل الأعراض: ألم شديد في الظهر، خدر في منطقة السرج (الأرداف، الأعضاء التناسلية، الجزء الداخلي من الفخذين)، ضعف شديد في الساقين، وصعوبة في التحكم في وظائف المثانة والأمعاء.
يُشدد الأستاذ الدكتور محمد هطيف على أهمية عدم تجاهل أي من هذه الأعراض، والبحث عن استشارة طبية فورية، خاصة إذا كانت الأعراض تتفاقم أو تظهر فجأة، أو إذا كانت هناك علامات على متلازمة ذيل الفرس. التشخيص المبكر والدقيق هو مفتاح العلاج الفعال.
التشخيص
يعتمد التشخيص الدقيق للفقار الانزلاقي على مزيج من التقييم السريري الشامل والفحوصات التصويرية المتقدمة. في عيادة الأستاذ الدكتور محمد هطيف بصنعاء، يتم اتباع نهج دقيق ومفصل لضمان تشخيص صحيح وتحديد أفضل خطة علاجية لكل مريض.
التقييم السريري
يبدأ التشخيص بمقابلة مفصلة للمريض وفحص بدني دقيق:
-
التاريخ المرضي:
- يسأل الأستاذ الدكتور محمد هطيف عن طبيعة الألم (متى بدأ، مكانه، ما الذي يزيده أو يخففه)، الأعراض العصبية (خدر، تنميل، ضعف)، التاريخ الطبي السابق، الأدوية، والأنشطة البدنية أو الرياضات التي يمارسها المريض.
- يتم الاستفسار عن أي إصابات سابقة في الظهر أو تاريخ عائلي للفقار الانزلاقي.
-
الفحص البدني:
- تقييم المشية: ملاحظة أي تغييرات في طريقة المشي.
- جس العمود الفقري: البحث عن أي "خطوة" أو درجة (Palpable Step-Off) في أسفل الظهر تشير إلى انزلاق فقري.
- تقييم نطاق الحركة: قياس مدى قدرة المريض على الانحناء للأمام والخلف والجانبين، وملاحظة أي ألم مع حركات معينة.
- اختبارات عصبية: فحص القوة العضلية، ردود الفعل (المنعكسات)، والإحساس في الساقين والقدمين لتحديد أي ضغط على جذور الأعصاب.
- اختبار شد أوتار الركبة (Straight Leg Raise Test): تقييم مدى شد أوتار الركبة أو وجود ألم عصبي عند رفع الساق المستقيمة.
الفحوصات التصويرية
تُعد الفحوصات التصويرية ضرورية لتأكيد التشخيص، تحديد درجة ونوع الانزلاق، وتقييم مدى تأثيره على الأعصاب.
-
الأشعة السينية (X-rays):
- الأشعة السينية الأمامية والخلفية والجانبية (AP and Lateral Views): تُظهر هذه الأشعة الانزلاق الأمامي للفقرات وتسمح بتحديد درجة الانزلاق باستخدام تصنيف مايردينغ (Meyerding Classification). كما تُظهر التشوهات الهيكلية العامة.
- الأشعة السينية المائلة (Oblique Views): تُستخدم خصيصًا لتصوير منطقة البارس بين المفصلي. في حالات الفقار الانزلاقي الإسفيني، قد تُظهر كسرًا في البارس، الذي يُوصف أحيانًا بـ "عنق كلب سكوتي" المكسور (Scottie Dog Sign).
- الأشعة السينية الديناميكية (Flexion-Extension Views): تُؤخذ هذه الأشعة أثناء انحناء المريض للأمام والخلف. وهي حاسمة لتقييم الاستقرار الديناميكي للعمود الفقري وتحديد ما إذا كان هناك حركة غير طبيعية أو انزلاق إضافي مع الحركة، مما يؤثر على القرار الجراحي.
-
تصنيف مايردينغ (Meyerding Classification):
- يصنف هذا النظام درجة الانزلاق بناءً على النسبة المئوية لانزلاق الفقرة العلوية فوق الفقرة السفلية، ويُستخدم بشكل شائع في الأشعة السينية الجانبية:
| الدرجة | نسبة الانزلاق |
|---|---|
| الدرجة الأولى (Grade I) | 0-25% |
| الدرجة الثانية (Grade II) | 25-50% |
| الدرجة الثالثة (Grade III) | 50-75% |
| الدرجة الرابعة (Grade IV) | 75-100% |
| الدرجة الخامسة (Grade V) | أكثر من 100% (Spondyloptosis - سقوط الفقرة) |
-
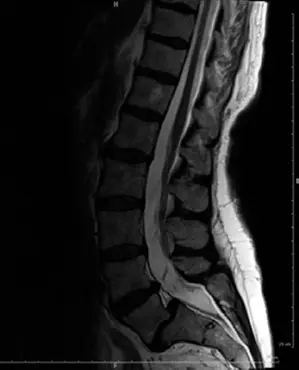
التصوير بالرنين المغناطيسي (MRI):
- يُعد التصوير بالرنين المغناطيسي الأداة الأكثر قيمة لتقييم الأنسجة الرخوة.
- يُظهر بوضوح الحبل الشوكي، جذور الأعصاب، الأقراص الفقرية، والأربطة.
- يكشف عن أي ضغط على الأعصاب بسبب الانزلاق، تضيق القناة الشوكية (Spinal Stenosis)، أو انزلاق غضروفي مصاحب.
- يُظهر أيضًا أي تورم أو التهاب حول البارس في حالات كسور الإجهاد النشطة.
-
التصوير المقطعي المحوسب (CT Scan):
- يوفر صورًا تفصيلية للعظام، وهو ممتاز لتحديد وجود وخصائص كسر البارس بين المفصلي بدقة أكبر من الأشعة السينية.
- يُستخدم لتقييم تضيق القناة الشوكية العظمي وتخطيط الجراحة.
-
التصوير المقطعي بالإصدار البوزيتروني مع التصوير المقطعي المحوسب (SPECT/CT):
- يُستخدم في بعض الحالات لتحديد ما إذا كان كسر البارس بين المفصلي نشطًا (أي هل هو في طور الشفاء أو يسبب التهابًا نشطًا). يشير وجود نشاط استقلابي عالٍ (إشارة عالية) في منطقة البارس إلى كسر إجهادي نشط يمكن أن يستجيب بشكل جيد للعلاج التحفظي.
يُؤكد الأستاذ الدكتور محمد هطيف على أن اختيار الفحص التصويري المناسب يعتمد على الأعراض السريرية للمريض والنوع المشتبه به من الفقار الانزلاقي. التشخيص الدقيق هو حجر الزاوية في وضع خطة علاجية ناجحة، ويُعتبر الأستاذ الدكتور محمد هطيف في طليعة الأطباء الذين يتبعون هذه المبادئ في صنعاء.
العلاج
تتراوح خيارات علاج الفقار الانزلاقي من التدابير التحفظية البسيطة إلى التدخلات الجراحية المعقدة، ويعتمد الاختيار على عدة عوامل مثل شدة الأعراض، درجة الانزلاق، عمر المريض، مستوى نشاطه، وجود ضغط عصبي، ومدى استجابة الحالة للعلاج التحفظي. يُقدم الأستاذ الدكتور محمد هطيف في صنعاء خطط علاجية مُخصصة لكل مريض، مع التركيز على النهج الأكثر فعالية وأمانًا.
العلاج التحفظي (غير الجراحي)
يُعتبر العلاج التحفظي الخط الأول لمعظم حالات الفقار الانزلاقي، خاصة الدرجات المنخفضة (الدرجة الأولى والثانية) وتلك التي لا تظهر فيها أعراض عصبية حادة أو تقدم سريع. يمتد عادةً من 6 أشهر إلى سنة واحدة.
-
الراحة وتعديل النشاط:
- تجنب الأنشطة التي تزيد من آلام الظهر، خاصة تلك التي تتضمن تمديدًا مفرطًا للعمود الفقري (مثل رفع الأثقال، الجمباز).
- تقليل الأنشطة البدنية عالية التأثير لفترة مؤقتة.
- العودة التدريجية للأنشطة بمجرد تحسن الأعراض.
-
الأدوية:
- مضادات الالتهاب غير الستيرويدية (NSAIDs): مثل الإيبوبروفين أو النابروكسين لتخفيف الألم والالتهاب.
- مرخيات العضلات: قد تُوصف لتخفيف التشنجات العضلية المصاحبة.
- مسكنات الألم: في بعض الحالات، قد تُوصف مسكنات أقوى لفترة قصيرة.
-
العلاج الطبيعي (Physical Therapy):
- يُعد العلاج الطبيعي حجر الزاوية في العلاج التحفظي.
- تقوية عضلات الجذع (Core Strengthening): تركز التمارين على تقوية عضلات البطن والظهر العميقة لدعم العمود الفقري وتحسين استقراره.
- تمارين المرونة: لتحسين مرونة العمود الفقري والساقين، وخاصة لشد أوتار الركبة المتشنجة.
- تحسين وضعية الجسم: تعليم المريض الوضعيات الصحيحة للجلوس والوقوف والرفع لتقليل الإجهاد على الظهر.
-
الدعامات أو الأحزمة الظهرية (Bracing):
- في الأطفال والمراهقين الذين يعانون من كسور إجهادية نشطة في البارس بين المفصلي (النوع الإسفيني) والفقار الانزلاقي منخفض الدرجة، قد يُوصى باستخدام دعامة ظهرية (مثل دعامة بوسطن أو دعامة قطنية عجزية صدرية صلبة) لمدة 6-12 أسبوعًا. الهدف هو تثبيت المنطقة وتعزيز شفاء الكسر.
- نادراً ما تُستخدم الدعامات في البالغين أو للفقار الانزلاقي التنكسي.
-
حقن الستيرويد فوق الجافية (Epidural Steroid Injections):
- يمكن استخدام هذه الحقن لتخفيف الألم العصبي (عرق النسا) عن طريق تقليل الالتهاب حول جذور الأعصاب المضغوطة. لا تعالج السبب الأساسي للانزلاق، ولكنها توفر راحة مؤقتة للأعراض.
يؤكد الأستاذ الدكتور محمد هطيف على أن الغالبية العظمى من المرضى تستجيب بشكل جيد للعلاج التحفظي وتستعيد وظيفتها الطبيعية دون الحاجة إلى الجراحة.
العلاج الجراحي
يُعت
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك