الدليل الشامل لعلاج الانزلاق الفقاري التنكسي والجنف القطني
الخلاصة الطبية
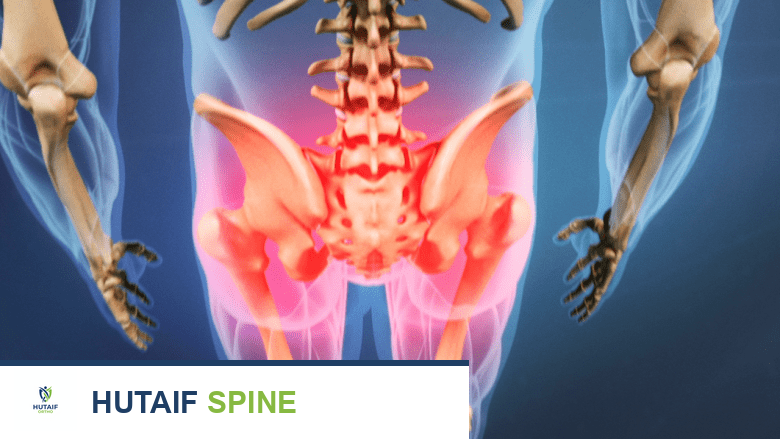
الانزلاق الفقاري التنكسي هو تحرك فقرة فوق أخرى نتيجة تآكل المفاصل وضعف الأربطة مع تقدم العمر، ويترافق غالباً مع تضيق القناة العصبية والجنف القطني. يبدأ العلاج بالخيارات التحفظية، وقد يتطلب تدخلاً جراحياً لتخفيف الضغط وتثبيت الفقرات عند تفاقم الألم والأعراض العصبية.
الخلاصة الطبية السريعة: الانزلاق الفقاري التنكسي هو تحرك فقرة فوق أخرى نتيجة تآكل المفاصل وضعف الأربطة مع تقدم العمر، ويترافق غالباً مع تضيق القناة العصبية والجنف القطني. يبدأ العلاج بالخيارات التحفظية، وقد يتطلب تدخلاً جراحياً لتخفيف الضغط وتثبيت الفقرات عند تفاقم الألم والأعراض العصبية.
مقدمة شاملة عن الانزلاق الفقاري التنكسي والجنف
يعتبر العمود الفقري البشري تحفة هندسية حيوية، مصممة لتوفير الدعم الهيكلي والمرونة مع حماية الحبل الشوكي والأعصاب الحساسة. ومع تقدمنا في العمر، تخضع هذه البنية لتغيرات طبيعية قد تؤدي في بعض الأحيان إلى حالات طبية معقدة تؤثر بشكل كبير على جودة الحياة. من أبرز هذه الحالات الانزلاق الفقاري التنكسي والجنف القطني التنكسي، وهما حالتان تندرجان تحت ما يسمى طبياً بتضيق القناة العصبية غير المستقر.
تم وصف الانزلاق الفقاري التنكسي لأول مرة في عام ألف وتسعمائة وثلاثين، وتم تمييزه بدقة عن أنواع الانزلاقات الأخرى. يرتبط هذا المرض ارتباطاً وثيقاً بتضيق القناة الشوكية، وهو المحفز الأساسي لظهور الأعراض المزعجة التي تدفع المريض لطلب الرعاية الطبية. يتجلى هذا التضيق غير المستقر في شكلين رئيسيين، إما تضيق غير مستقر في مستوى واحد يتمثل في الانزلاق الفقاري التنكسي، أو تضيق غير مستقر في مستويات متعددة يتمثل في الجنف القطني التنكسي.
يهدف هذا الدليل الطبي الشامل إلى تزويد المرضى وعائلاتهم بمعلومات دقيقة، موثوقة، ومبنية على أحدث الأدلة العلمية حول هذه الحالات، بدءاً من فهم التشريح والأسباب، مروراً بالتشخيص الدقيق، وصولاً إلى الخيارات العلاجية التحفظية والجراحية المتقدمة.
فهم التشريح والميكانيكا الحيوية للعمود الفقري
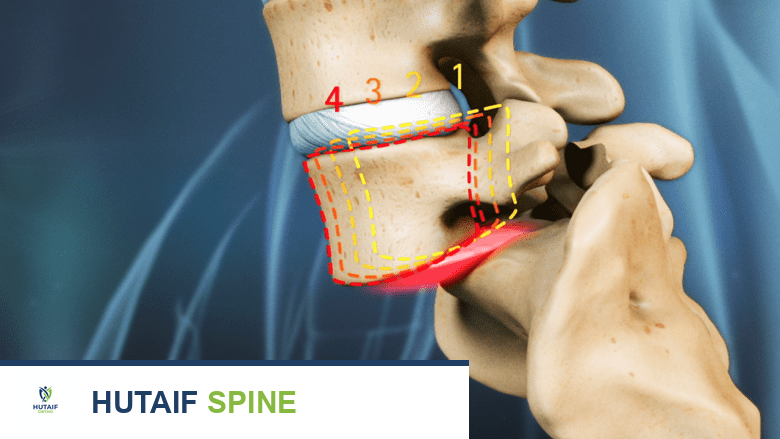
لفهم كيفية حدوث الانزلاق الفقاري والجنف، من الضروري إلقاء نظرة مبسطة على تشريح العمود الفقري. يتكون العمود الفقري القطني أسفل الظهر من خمس فقرات ضخمة، تفصل بينها أقراص غضروفية تعمل كممتصات للصدمات. ترتبط كل فقرة بالتي تليها عبر مفاصل خلفية تسمى المفاصل الوجيهية، والتي توجه حركة العمود الفقري وتمنع انزلاق الفقرات للأمام.
السمة المميزة للانزلاق الفقاري التنكسي، والتي تفرقه عن الانزلاق البرزخي، هي بقاء القوس العصبي للفقرة سليماً دون كسور. نظراً لأن القوس العصبي يظل سليماً ويتحرك للأمام مع جسم الفقرة، فإن القناة الشوكية تضيق تدريجياً بين الجزء الخلفي للفقرة السفلية والصفيحة العظمية للفقرة المنزلقة العلوية. هذا التضيق الميكانيكي يضغط على الأعصاب المارة، مما يسبب الأعراض العصبية.
التشوه الحقيقي في الانزلاق الفقاري التنكسي نادراً ما يكون مجرد انزلاق أمامي بسيط، بل هو تشوه دوراني معقد يؤدي إلى التواء كيس الأعصاب وتفاقم أعراض التضيق.
النظريات المفسرة لعدم الاستقرار الميكانيكي
توجد نظريتان رئيسيتان تشرحان كيفية تطور الانزلاق الفقاري التنكسي بمرور الوقت:
- نظرية المفصل السهمي التي تفترض وجود استعداد تشريحي مسبق، حيث تفشل المفاصل الوجيهية الموجهة بشكل سهمي في مقاومة قوى القص الأمامية، مما يؤدي بمرور الوقت إلى الانزلاق.
- نظرية تنكس القرص الغضروفي التي تشير إلى أن تآكل القرص وفقدانه لارتفاعه يؤدي إلى زيادة العبء الميكانيكي على المفاصل الخلفية، مما يسرع من تآكلها وتراخي أربطتها، وبالتالي حدوث الانزلاق.
يشير الإجماع الطبي الحالي إلى وجود سلسلة متصلة تبدأ بضيق مساحة القرص، مما يزيد من التحميل على المفاصل، ويؤدي إلى تغييرات التهابية ثانوية. وبغض النظر عن الحدث الأولي، فإن النتيجة النهائية هي التهاب المفاصل، تآكل الغضاريف، وتضخم الأربطة، مما يبلغ ذروته في ظهور أعراض العرج العصبي.
الميكانيكا الحيوية للجنف التنكسي
في حالة الجنف التنكسي، يؤدي القصور الميكانيكي للعمود الفقري القطني إلى فقدان تدريجي للتقوس الطبيعي لأسفل الظهر، وهو ما يعرف بمتلازمة الظهر المسطح. غالباً ما تكون زوايا الانحناء أقل من ستين درجة، ولكن نسبة كبيرة من المرضى يصابون بانزلاق جانبي مصاحب. تلعب هشاشة العظام دوراً حاسماً هنا، فرغم أنها ليست سبباً مباشراً للجنف، إلا أن الفئة العمرية الأكبر سناً تكون أكثر عرضة لانخفاض كثافة العظام، مما يعقد التدخلات الجراحية ويزيد من مخاطرها.
الأسباب وعوامل الخطر
يعتبر الانزلاق الفقاري التنكسي والجنف من أمراض العمود الفقري المرتبطة بالشيخوخة والتقدم في العمر، حيث تظهر بشكل شبه حصري لدى المرضى الذين تتجاوز أعمارهم الأربعين عاماً.
التوزيع التشريحي والديموغرافي
يحدث التشوه في المستوى بين الفقرتين الرابعة والخامسة القطنيتين بشكل متكرر يفوق المستويات الأخرى بست مرات. وتظهر الدراسات أن هذه الحالة تصيب النساء بشكل غير متناسب، حيث يتقدمن للرعاية الطبية بمعدل أربعة إلى ستة أضعاف مقارنة بالرجال. أما الجنف التنكسي، فيؤثر على الرجال والنساء بشكل أكثر توازناً، رغم أن النساء لا يزلن يشكلن النسبة الأكبر من الحالات.
العوامل الهرمونية والجهازية
يُفترض أن غلبة الإصابة بين النساء تعود إلى التراخي الطبيعي في الأربطة والاختلافات التشريحية في شكل المفاصل. علاوة على ذلك، تلعب العوامل الجهازية دوراً مهماً، حيث ينتشر مرض السكري بشكل كبير بين هؤلاء المرضى. أظهرت الأبحاث أن التغيرات الهرمونية، خاصة انخفاض مستويات هرمون الاستروجين بعد انقطاع الطمث، ترتبط بزيادة معدلات الإصابة بالانزلاق التنكسي، حيث تلعب هذه الهرمونات دوراً في الحفاظ على صحة الغضاريف والأربطة.
الأعراض والعلامات السريرية
يتطلب التقييم السريري الدقيق التمييز بين أمراض العمود الفقري والحالات الأخرى مثل أمراض الأوعية الدموية المحيطية أو الاعتلال العصبي. تختلف الأعراض من مريض لآخر بناءً على درجة الانزلاق ومقدار الضغط على الأعصاب.
الأعراض الشائعة للانزلاق الفقاري
يعاني المرضى عادة من مجموعة من الأعراض المزعجة التي تؤثر على حركتهم اليومية، وتشمل:
- ألم ميكانيكي في أسفل الظهر يزداد مع الحركة والوقوف.
- العرج العصبي، وهو ألم وتنميل وضعف في الساقين يظهر عند المشي أو الوقوف لفترات، ويتحسن بشكل ملحوظ عند الجلوس أو الانحناء للأمام.
- ألم جذري يشبه عرق النسا يمتد من الظهر إلى الأرداف وأسفل الساق.
- في حالات نادرة جداً، قد يحدث فقدان للسيطرة على الأمعاء والمثانة، وهي حالة طوارئ طبية تُعرف بمتلازمة ذيل الفرس.
أعراض الجنف التنكسي
يعد العرج العصبي حاضراً بقوة لدى مرضى الجنف التنكسي. ولكن على عكس التضيق المركزي النموذجي، لا يحصل هؤلاء المرضى غالباً على الراحة بمجرد الانحناء للأمام. بل يحتاجون في كثير من الأحيان إلى دعم الأطراف العلوية، مثل الاعتماد بشدة على عربة التسوق أو جهاز المشي، أو يجب عليهم الاستلقاء لتخفيف الأعراض. تحدث أعراض الضغط على الأعصاب بشكل متكرر في قمة الانحناء الجانبي للعمود الفقري.
التقييم الوعائي وأهميته
من الضروري للغاية تقييم النبض في الأطراف السفلية لاستبعاد العرج الوعائي الناجم عن نقص التروية الدموية. التداخل بين العرج العصبي والوعائي شائع جداً لدى كبار السن، ويتطلب تقييماً دقيقاً قبل اتخاذ أي قرار علاجي يخص العمود الفقري.
| وجه المقارنة | العرج العصبي الناشئ عن العمود الفقري | العرج الوعائي الناشئ عن الأوعية الدموية |
|---|---|---|
| محفز الألم | الوقوف والمشي | المشي لمسافة محددة |
| تخفيف الألم | الجلوس أو الانحناء للأمام | التوقف عن الحركة والوقوف ثابتاً |
| طبيعة الألم | تنميل، وخز، ثقل في الساقين | ألم عضلي، شد، تقلصات |
| النبض في القدم | طبيعي في الغالب | ضعيف أو غائب |
التشخيص والتصوير الطبي
يعتبر التشخيص الدقيق حجر الزاوية في تحديد خطة العلاج المناسبة. يبدأ الطبيب بأخذ تاريخ مرضي مفصل وإجراء فحص بدني شامل لتقييم القوة العضلية، ردود الفعل العصبية، والإحساس. بعد ذلك، يتم اللجوء إلى تقنيات التصوير الطبي المتقدمة.
التصوير بالأشعة السينية
تعد الأشعة السينية القياسية الأداة الأساسية للتشخيص المبدئي وتقييم البنية العظمية.
- الأشعة السينية في وضعية الوقوف ضرورية لتقييم المدى الحقيقي للتشوه، حيث أن نسبة كبيرة من التشوهات قد تختفي جزئياً عندما يكون المريض مستلقياً.

- الأشعة السينية الديناميكية أثناء الانحناء للأمام والخلف تُستخدم لتقييم عدم الاستقرار الحركي للفقرات.
- التقييم الإكليلي من الأمام يظهر الجنف التنكسي والانزلاق الجانبي.
التصوير بالرنين المغناطيسي والأشعة المقطعية
يعد التصوير بالرنين المغناطيسي المعيار الذهبي لتقييم الضغط على الأعصاب، تقييم ترطيب الأقراص الغضروفية، وتحديد وجود أكياس زلالية في المفاصل. الأكياس الزلالية هي علامة مميزة لعدم الاستقرار الدقيق وغالباً ما تتطلب تدخلاً جراحياً أكثر شمولاً.
عندما يكون الرنين المغناطيسي غير ممكن لأسباب طبية، أو عندما تكون الرؤية غير واضحة بسبب التشوه الشديد، فإن التصوير المقطعي المحوسب مع صبغة النخاع الشوكي يكون ذا قيمة لا تقدر بثمن. فهو يوفر رؤية غير مسبوقة للتشريح العظمي، والتضيق الجانبي الناجم عن تضخم الأربطة، والتواء جذور الأعصاب في مناطق الانحناء.
الخيارات العلاجية وإدارة الألم
يتم تحديد مسار العلاج بناءً على شدة الأعراض، درجة التأثير على جودة الحياة، والحالة الصحية العامة للمريض. التاريخ الطبيعي للانزلاق الفقاري التنكسي متغير، ولكنه غالباً ما يتميز بظاهرة تعرف باسم الاستقرار التلقائي، حيث قد يتحسن ألم الظهر مع انهيار مساحة القرص وتكون النتوءات العظمية التي تثبت الجزء المفرط الحركة في النهاية. ومع ذلك، إذا ظهرت أعراض عصبية شديدة، فإن التدهور يكون هو المسار الأرجح بدون علاج.
العلاج التحفظي غير الجراحي
يُعد العلاج التحفظي الخط الأول للتعامل مع الانزلاق الفقاري التنكسي والجنف القطني، ويهدف إلى تخفيف الألم وتحسين الوظيفة الحركية دون تدخل جراحي. يشمل هذا النهج:
- تعديل نمط الحياة وتجنب الأنشطة التي تزيد من الضغط على أسفل الظهر.
- العلاج الطبيعي المصمم لتقوية عضلات الجذع والبطن، مما يوفر دعماً إضافياً للعمود الفقري ويقلل العبء على الفقرات.
- الأدوية المضادة للالتهابات غير الستيرويدية ومسكنات الألم لتخفيف الالتهاب الموضعي حول الأعصاب المنضغطة.
- الحقن الموضعي للكورتيزون في القناة فوق الجافية أو المفاصل الوجيهية، والذي يمكن أن يوفر راحة مؤقتة أو متوسطة الأمد من الألم الجذري والعرج العصبي.
التدخل الجراحي المتقدم
يصبح التدخل الجراحي ضرورياً عندما تفشل العلاجات التحفظية في توفير الراحة الكافية، أو عند وجود مؤشرات طبية محددة. الهدف الأساسي من الجراحة هو تخفيف الضغط عن العناصر العصبية بشكل كافٍ. ومع ذلك، فإن تخفيف الضغط وحده في حالة الانزلاق الفقاري التنكسي أو الجنف غالباً ما يؤدي إلى عدم استقرار تدريجي وتشوه ناتج عن الجراحة. لذلك، فإن تخفيف الضغط مع الدمج والتثبيت الآلي هو المعيار الذهبي لعلاج التضيق غير المستقر.
دواعي اللجوء للجراحة
- العرج العصبي المستعصي أو الألم الجذري الذي لا يستجيب لأشهر من الرعاية التحفظية.
- الضعف الحركي التدريجي أو متلازمة ذيل الفرس وهي مؤشر جراحي مطلق وطارئ.
- عدم الاستقرار الديناميكي الموثق في صور الأشعة السينية مع ألم ميكانيكي شديد في الظهر.
- تشوه جنفي تدريجي مع عدم توازن في قوام المريض.
خطوات الجراحة وتخفيف الضغط
تتم الجراحة تحت التخدير العام مع مراقبة عصبية دقيقة لضمان سلامة الحبل الشوكي والأعصاب. يتم وضع المريض على طاولة عمليات خاصة تسمح للبطن بالتدلي بحرية لتقليل الضغط داخل البطن والنزيف.
يتم إجراء شق طولي في منتصف الظهر، مع الحفاظ بعناية فائقة على كبسولات المفاصل في المستويات المجاورة غير المندمجة لمنع عدم الاستقرار المستقبلي. يقوم الجراح بإزالة جزء من الصفيحة العظمية والرباط الأصفر المتضخم لتخفيف الضغط عن الأعصاب المارة، وتوسيع مخارج الأعصاب الجانبية.
الدمج بين الفقرات
لزيادة معدلات نجاح الدمج العظمي، استعادة ارتفاع القرص الغضروفي، وتخفيف الضغط بشكل غير مباشر عن مخارج الأعصاب، يتم استخدام تقنية الدمج بين الفقرات القطنية. يتم تنظيف مساحة القرص بالكامل وإعداد الصفائح الغضروفية لتشجيع نمو العظام. بعد ذلك، يتم إدخال قفص داعم مملوء بطعوم عظمية لاستعادة الارتفاع وتوفير الدعم الأمامي.
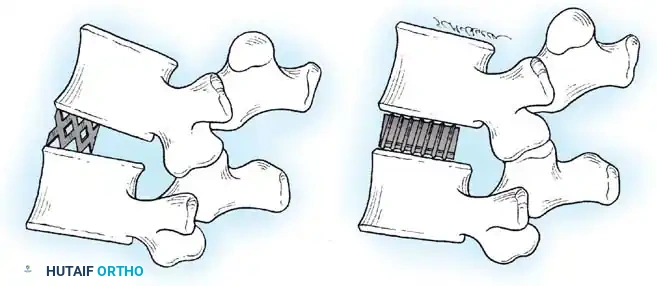
التثبيت الآلي وتصحيح التشوه
لضمان استقرار الفقرات أثناء عملية التئام العظام، يتم استخدام براغي عنيقية يتم إدخالها بدقة متناهية تحت توجيه الأشعة السينية أو الملاحة الجراحية.
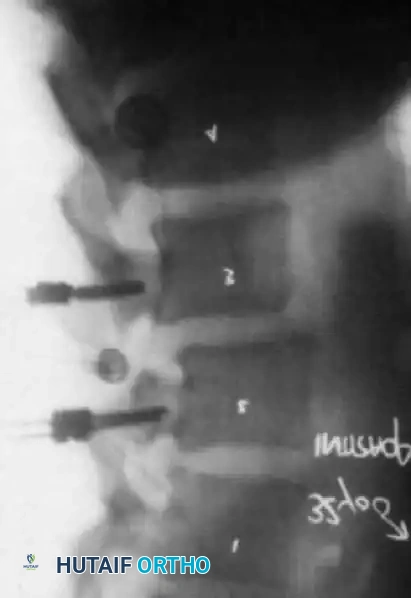
يتم توصيل هذه البراغي بقضبان معدنية مصنوعة من التيتانيوم أو الكوبالت كروم، والتي يتم تشكيلها لاستعادة التقوس الطبيعي لأسفل الظهر. في حالات الجنف، يساعد الضغط على الجانب المحدب والشد على الجانب المقعر في تصحيح التشوه.
بعد الانتهاء من التثبيت، يتم وضع طعوم عظمية إضافية على الأسطح الخلفية للفقرات لضمان تكوين كتلة عظمية صلبة تدمج الفقرات معاً بشكل دائم.
التقييم الإشعاعي بعد الجراحة
يتم إجراء صور أشعة سينية فورية بعد الجراحة للتأكد من استعادة المحاذاة الطبيعية، وتخفيف الضغط بشكل كافٍ، والوضع الأمثل للأدوات المعدنية.
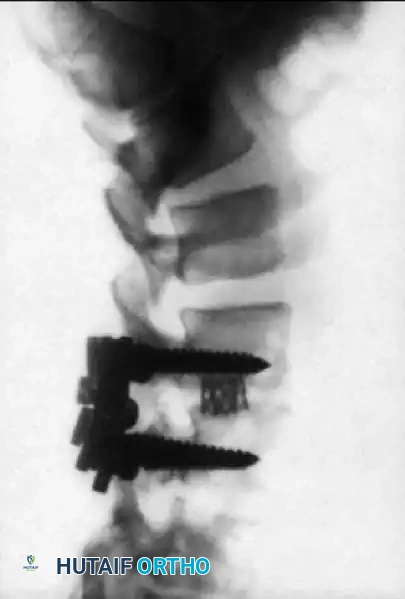
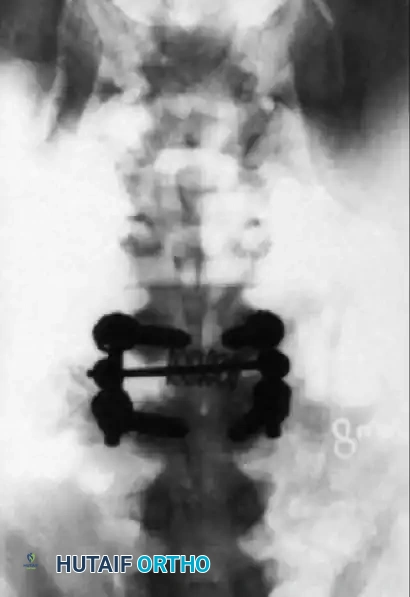
التعافي وإعادة التأهيل بعد الجراحة
تعتبر مرحلة ما بعد الجراحة حاسمة لضمان نجاح العملية واستعادة المريض لقدراته الحركية الكاملة. يتطلب التعافي التزاماً تاماً بتعليمات الفريق الطبي وبرنامج إعادة التأهيل.
| المرحلة الزمنية | الأهداف والأنشطة المسموحة |
|---|---|
| الأيام الأولى بعد الجراحة | التحريك المبكر بمساعدة أخصائي العلاج الطبيعي للوقاية من الجلطات، المشي لمسافات قصيرة. |
| الأسابيع الستة الأولى | ارتداء الدعامة الطبية إذا أوصى بها الطبيب، تجنب الانحناء، الرفع الثقيل، والالتواء. |
| من شهرين إلى ثلاثة أشهر | بدء برنامج علاج طبيعي مكثف لتقوية عضلات الجذع، زيادة تدريجية في الأنشطة اليومية. |
| بعد ستة أشهر | العودة لمعظم الأنشطة الطبيعية، تقييم اندماج العظام عبر الأشعة السينية. |
يتم تشجيع المرضى على المشي اليومي كأفضل تمرين خلال الأسابيع الأولى، مع الحفاظ على وضعية ظهر مستقيمة. يُمنع رفع أي وزن يزيد عن أربعة كيلوغرامات خلال الأشهر الثلاثة الأولى حتى يظهر اندماج عظمي أولي في صور الأشعة.
المضاعفات المحتملة وكيفية الوقاية منها
كما هو الحال مع أي تدخل جراحي كبير، هناك مخاطر محتملة يجب أن يكون المريض على دراية بها، رغم أن التقنيات الجراحية الحديثة قد قللت من نسب حدوثها بشكل كبير.
- تمزق الأم الجافية وهو الغشاء المحيط بالأعصاب، ويحدث أحياناً لأن الغشاء يكون رقيقاً وملتصقاً بالأربطة المتضخمة. يتم إصلاحه فوراً أثناء الجراحة بخيوط دقيقة ومواد مانعة للتسرب.
- مرض القطعة المجاورة وهو مضاعفة طويلة الأمد حيث تتعرض الفقرات المجاورة للفقرات المدمجة لتآكل متسارع بسبب تغير الضغوط الميكانيكية.
- فشل الاندماج العظمي ويكون أكثر شيوعاً لدى المدخنين، مرضى السكري، والمصابين بهشاشة العظام. التحضير الدقيق للأسطح العظمية واستخدام طعوم عظمية قوية هي أفضل طرق الوقاية.
- فشل الأدوات المعدنية مثل انسحاب البراغي أو كسر القضبان، وغالباً ما يكون ثانوياً لفشل الاندماج العظمي أو هشاشة العظام الشديدة.
في الختام، تتطلب الإدارة الجراحية للانزلاق الفقاري التنكسي والجنف فهماً عميقاً للميكانيكا الحيوية للعمود الفقري، وتخطيطاً دقيقاً قبل الجراحة، وتنفيذاً جراحياً متقناً. من خلال الالتزام بهذه المبادئ القائمة على الأدلة، يمكن لجراحي العظام والعمود الفقري تخفيف الضغط عن العناصر العصبية بشكل موثوق، استعادة استقرار العمود الفقري، وتحسين جودة حياة المريض بشكل كبير.
الأسئلة الشائعة
ما هو الفرق بين الانزلاق التنكسي والانزلاق البرزخي
الانزلاق التنكسي يحدث بسبب تآكل المفاصل والأربطة مع التقدم في العمر دون وجود كسر في العظام، بينما الانزلاق البرزخي يحدث نتيجة كسر أو ضعف خلقي في جزء محدد من الفقرة يُعرف بالبرزخ، وغالباً ما يظهر في سن أصغر.
هل يمكن الشفاء من الانزلاق الفقاري بدون جراحة
لا يمكن إعادة الفقرة المنزلقة إلى مكانها الطبيعي بدون جراحة، ولكن العلاج التحفظي مثل العلاج الطبيعي والأدوية يمكن أن يسيطر على الألم والأعراض بشكل فعال لدى نسبة كبيرة من المرضى، مما يجعل التعايش مع الحالة ممكناً ومريحاً.
متى يصبح التدخل الجراحي أمرا حتميا
تصبح الجراحة ضرورية إذا كان المريض يعاني من ألم شديد ومستمر يعيق حياته اليومية ولا يستجيب للعلاجات التحفظية لأكثر من ثلاثة إلى ستة أشهر، أو في حالة ظهور ضعف عضلي متزايد في الساقين، أو فقدان السيطرة على التبول والتبرز.
مدة التعافي المتوقعة بعد الجراحة
يستطيع معظم المرضى المشي في اليوم التالي للجراحة. يستغرق التعافي الأولي للعودة للأنشطة الخفيفة حوالي ستة إلى ثمانية أسابيع، بينما يستغرق الاندماج العظمي الكامل والشفاء التام من ثلاثة إلى ستة أشهر، وقد يمتد لعام كامل في الحالات المعقدة.
دور الهرمونات في الإصابة بالانزلاق التنكسي
تلعب الهرمونات، خاصة الاستروجين، دوراً في الحفاظ على قوة الأربطة وصحة الغضاريف. انخفاض مستويات الاستروجين لدى النساء بعد انقطاع الطمث يؤدي إلى تراخي الأربطة الداعمة للعمود الفقري، مما يفسر ارتفاع نسبة الإصابة بين النساء مقارنة بالرجال.
هل رياضة المشي مفيدة لمرضى الانزلاق الفقاري
نعم، المشي يعتبر من أفضل التمارين للحفاظ على مرونة العمود الفقري وقوة العضلات. ومع ذلك، إذا كان المشي يسبب ألماً شديداً أو خدراً في الساقين بسبب تضيق القناة العصبية، يُنصح بالمشي لمسافات قصيرة وأخذ فترات راحة متكررة، أو استخدام الدراجة الثابتة كبديل.
تأثير هشاشة العظام على خيارات العلاج
هشاشة العظام لا تمنع الجراحة، ولكنها تتطلب تخطيطاً خاصاً. العظام الضعيفة قد لا تثبت البراغي المعدنية بقوة، مما قد يتطلب استخدام تقنيات تث
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك