كيس العظم المتمدد: دليل شامل للمرضى مع الأستاذ الدكتور محمد هطيف في صنعاء
الخلاصة الطبية
كيس العظم المتمدد هو آفة عظمية حميدة ولكنها عدوانية محليًا، تتميز بوجود تجاويف مملوءة بالدم داخل العظم، وتصيب غالبًا الأطفال والمراهقين. يشمل العلاج الكحت الجراحي مع علاجات مساعدة مثل التجميد أو التصليب، أو الانصمام الشرياني، ويهدف إلى إزالة الآفة ومنع تكرارها مع الحفاظ على وظيفة العظم.
الخلاصة الطبية السريعة: كيس العظم المتمدد هو آفة عظمية حميدة ولكنها عدوانية محليًا، تتميز بوجود تجاويف مملوءة بالدم داخل العظم، وتصيب غالبًا الأطفال والمراهقين. يشمل العلاج الكحت الجراحي مع علاجات مساعدة مثل التجميد أو التصليب، أو الانصمام الشرياني، ويهدف إلى إزالة الآفة ومنع تكرارها مع الحفاظ على وظيفة العظم.
مقدمة
يُعد كيس العظم المتمدد (Aneurysmal Bone Cyst - ABC) من الحالات العظمية التي قد تثير القلق لدى المرضى وذويهم، خاصةً عندما تصيب الأطفال والمراهقين. على الرغم من طبيعته الحميدة، إلا أنه يتميز بنمو سريع وقدرة على تدمير العظم المحيط به، مما يستدعي تشخيصًا دقيقًا وعلاجًا فعالًا. في هذه الصفحة، سنسلط الضوء على كل ما تحتاج معرفته عن كيس العظم المتمدد، بدءًا من طبيعته وأعراضه وصولًا إلى أحدث طرق التشخيص والعلاج، مع التركيز على الخبرة المتميزة التي يقدمها الأستاذ الدكتور محمد هطيف، الرائد في جراحة العظام والأورام العظمية في صنعاء واليمن.
يهدف هذا الدليل الشامل إلى تزويدكم بالمعلومات الموثوقة والمفصلة، لمساعدتكم على فهم هذه الحالة واتخاذ القرارات العلاجية المناسبة. إن التشخيص المبكر والعلاج الصحيح، الذي يقدمه خبراء مثل الأستاذ الدكتور محمد هطيف، هو المفتاح لتحقيق أفضل النتائج والتعافي الكامل من كيس العظم المتمدد.
ما هو كيس العظم المتمدد
كيس العظم المتمدد هو آفة عظمية حميدة (غير سرطانية) تتميز بوجود تجاويف متعددة أو مفردة مملوءة بالدم والسائل المصلي داخل العظم. يُعرف أيضًا باسم "كيس العظم الوعائي" أو "كيس العظم الدموي". على الرغم من كونه حميدًا، إلا أنه يوصف بـ "العدواني محليًا" بسبب قدرته على النمو السريع وتدمير العظم المحيط به، مما يؤدي إلى تمدد العظم وتخفيف سماكته.
تتكون هذه التجاويف الدموية من جدران ليفية تحتوي على خلايا ليفية، وخلايا عملاقة متعددة النوى شبيهة بالناقضات العظمية (osteoclast-like giant cells)، وخلايا التهابية، وترسبات هيموسيديرين (صبغة الدم). هذه الخلايا، وخاصة الخلايا العملاقة، هي المسؤولة عن ارتشاف العظم (bone resorption) الذي يؤدي إلى تآكل العظم وتمدد الآفة.
يمكن تصنيف كيس العظم المتمدد إلى نوعين رئيسيين:
- كيس العظم المتمدد الأولي (Primary Aneurysmal Bone Cyst): ينشأ هذا النوع من تلقاء نفسه (de novo) دون وجود آفة عظمية أخرى سابقة. تشير الأبحاث الحديثة إلى أن جزءًا كبيرًا من الحالات الأولية يرتبط بإعادة ترتيب جيني في جين USP6، مما يساهم في تطور الآفة.
- كيس العظم المتمدد الثانوي (Secondary Aneurysmal Bone Cyst): يتطور هذا النوع كجزء من آفة عظمية أخرى موجودة مسبقًا. يمكن أن ينشأ داخل أورام حميدة أخرى مثل الورم العرطل (Giant Cell Tumor)، خلل التنسج الليفي (Fibrous Dysplasia)، الورم العظمي الوداني (Osteoblastoma)، أو كيس العظم الأحادي (Unicameral Bone Cyst). هذا التعقيد يتطلب تشخيصًا دقيقًا لتحديد الآفة الأولية.
يُعد كيس العظم المتمدد أكثر شيوعًا لدى الأطفال والمراهقين، حيث تحدث غالبية الحالات بين سن 5 و 20 عامًا. نادراً ما يُرى في الأفراد الذين تزيد أعمارهم عن 30 عامًا. فهم طبيعة هذه الآفة وتصنيفها أمر حيوي لتقييمها وعلاجها بشكل فعال، وهو ما يتقنه الأستاذ الدكتور محمد هطيف وفريقه في صنعاء.
التشريح والمواقع الشائعة
يمكن أن يظهر كيس العظم المتمدد في أي عظم في الجسم، ولكنه يفضل مواقع تشريحية معينة. فهم هذه المواقع أمر بالغ الأهمية لتوجيه التشخيص والعلاج، حيث أن قرب الآفة من الهياكل الحيوية يمكن أن يؤثر بشكل كبير على الأعراض والمضاعفات المحتملة.
المواقع الأكثر شيوعًا:
- مَشافِق العظام الطويلة (Metaphysis of long bones): هذه هي المنطقة الأقرب إلى لوحة النمو (الغضروف المشاشي) في العظام الطويلة، مثل عظم الفخذ (الفخذ)، الساق (الظنبوب)، والعضد (الذراع). تعتبر هذه المواقع الأكثر شيوعًا لكيس العظم المتمدد.
- العناصر الخلفية للفقرات (Posterior elements of vertebrae): يشمل ذلك الصفائح والنتوءات الشوكية للفقرات في العمود الفقري. يمكن أن يؤدي وجود الكيس في هذه المنطقة إلى ضغط على الحبل الشوكي أو الأعصاب، مما يسبب أعراضًا عصبية خطيرة.
- عظام الحوض (Pelvis): على الرغم من أنها أقل شيوعًا من العظام الطويلة والفقرات، إلا أن عظام الحوض (مثل الحرقفة والعجز) يمكن أن تتأثر. قد تكون الأكياس في هذه المواقع كبيرة وتسبب آلامًا شديدة.
مواقع أخرى أقل شيوعًا:
- العظام المسطحة (Flat bones): مثل لوح الكتف (الكتف) والجمجمة.
- عظام اليدين والقدمين الصغيرة (Small bones of hands and feet): يمكن أن تظهر في هذه العظام، لكنها أقل شيوعًا.
- المشاشات (Epiphyses): وهي أطراف العظام الطويلة التي تشكل المفاصل، على الرغم من أن المشاشات أقل شيوعًا من المشافق.
الأهمية السريرية للموقع:
- القرب من لوحات النمو (Physeal involvement): في الأطفال، إذا كان الكيس قريبًا من لوحة النمو، فقد يؤثر على نمو العظم الطبيعي، مما يؤدي إلى تشوهات زاوية أو تفاوت في طول الأطراف.
- العمود الفقري (Spine): الأكياس في العمود الفقري، وخاصة في الفقرات العنقية أو القطنية، يمكن أن تضغط على الحبل الشوكي أو جذور الأعصاب، مما يسبب ضعفًا، خدرًا، أو حتى شللًا. تتطلب هذه الحالات تدخلًا عاجلاً.
- العظام الحاملة للوزن (Weight-bearing bones): الأكياس الكبيرة في العظام الحاملة للوزن (مثل الفخذ أو الساق) تزيد من خطر الكسر المرضي (pathological fracture) حتى مع إصابة طفيفة.
إن فهم هذه الأنماط التشريحية يساعد الأستاذ الدكتور محمد هطيف في صنعاء على توقع الأعراض المحتملة، وتخطيط الفحوصات التصويرية المناسبة، وتحديد أفضل استراتيجية علاجية لكل مريض.
الأسباب وعوامل الخطر
على الرغم من أن كيس العظم المتمدد يُعد آفة شائعة نسبيًا، إلا أن الأسباب الدقيقة وراء تطوره لا تزال قيد الدراسة، وهناك نظريات مختلفة تفسر نشأته.
الأسباب المحتملة:
- الاضطراب الديناميكي الدموي الموضعي (Local Hemodynamic Disturbance): النظرية الأكثر قبولًا هي أن كيس العظم المتمدد ينشأ كرد فعل لآفة سابقة أو اضطراب في تدفق الدم داخل العظم. يُعتقد أن زيادة الضغط الوريدي داخل العظم تؤدي إلى توسع الأوعية الدموية وتكوين هذه التجاويف المملوءة بالدم، مما يسبب ارتشاف العظم وتمدده. هذه الآلية تفسر طبيعته "العدوانية محليًا".
- إعادة الترتيب الجيني (Genetic Rearrangement): في السنوات الأخيرة، تم تحديد إعادة ترتيب جيني محدد في جين USP6 (ubiquitin specific peptidase 6) في غالبية حالات كيس العظم المتمدد الأولي. يؤدي هذا الترتيب إلى زيادة التعبير عن جين USP6، والذي يُعتقد أنه يحفز تكاثر الخلايا السدوية (stromal cells) ويعزز تكوين الخلايا العملاقة شبيهة الناقضات العظمية، مما يدفع عملية ارتشاف العظم وتدميره. هذا الاكتشاف يعزز فكرة أن كيس العظم المتمدد قد يكون له مكون ورمي (neoplastic component) على الرغم من طبيعته الحميدة.
-
الكيس الثانوي (Secondary Lesion):
كما ذكرنا سابقًا، يمكن أن يتطور كيس العظم المتمدد كآفة ثانوية داخل آفة عظمية أخرى موجودة مسبقًا. وتشمل هذه الآفات:
- الورم العرطل (Giant Cell Tumor - GCT): يُعد من أكثر الأورام الحميدة ارتباطًا بكيس العظم المتمدد الثانوي.
- خلل التنسج الليفي (Fibrous Dysplasia).
- الورم العظمي الوداني (Osteoblastoma).
- الورم الغضروفي الأرومي (Chondroblastoma).
-
كيس العظم الأحادي (Unicameral Bone Cyst - UBC).
في هذه الحالات، قد تكون الأعراض ناجمة عن الآفة الأصلية أو عن تطور الكيس المتمدد بداخلها.
عوامل الخطر:
- العمر: يُعد العمر هو عامل الخطر الرئيسي، حيث يصيب كيس العظم المتمدد بشكل أساسي الأطفال والمراهقين، وغالبًا ما يتم تشخيصه بين سن 5 و 20 عامًا.
- الجنس: لا يوجد تفضيل واضح للجنس، حيث يصيب الذكور والإناث بنسب متساوية تقريبًا.
- الإصابات أو الرضوض: على الرغم من أن الرضوض لا تُعد سببًا مباشرًا لكيس العظم المتمدد، إلا أن بعض المرضى يربطون ظهور الأعراض بإصابة سابقة. قد تكون الإصابة قد لفتت الانتباه إلى الكيس الموجود بالفعل أو أدت إلى كسر مرضي، مما جعل الآفة واضحة.
من المهم التأكيد أن كيس العظم المتمدد لا ينتقل بالوراثة بالمعنى التقليدي، ولا يرتبط بعادات نمط الحياة أو العوامل البيئية. إن فهم هذه الأسباب والعوامل يساعد الأستاذ الدكتور محمد هطيف في صنعاء على تقديم تشخيص دقيق وخطة علاجية مخصصة لكل مريض.
الأعراض والعلامات
تتفاوت أعراض كيس العظم المتمدد بشكل كبير اعتمادًا على حجم الآفة وموقعها ومدى تمددها، بالإضافة إلى عمر المريض. قد يكون الكيس صغيرًا وغير عرضي، أو قد ينمو بسرعة ليسبب آلامًا شديدة ومضاعفات خطيرة.
الأعراض والعلامات الشائعة:
-
الألم (Pain):
- غالبًا ما يكون الألم هو العرض الأول والأكثر شيوعًا.
- يُوصف عادةً بأنه ألم خفيف ومستمر، يزداد سوءًا مع النشاط البدني ويتحسن قليلًا مع الراحة.
- قد يزداد الألم حدة مع نمو الكيس وتمدده.
- قد يكون الألم موضعيًا في المنطقة المصابة.
-
التورم (Swelling):
- قد يلاحظ المريض أو ذووه تورمًا أو انتفاخًا في المنطقة المصابة، خاصةً إذا كان الكيس قريبًا من سطح العظم.
- يكون التورم عادةً غير مؤلم عند اللمس في البداية، ولكنه قد يصبح مؤلمًا مع تمدد الكيس.
-
الكتلة المحسوسة (Palpable Mass):
- في بعض الحالات، يمكن جس كتلة صلبة أو مطاطية في المنطقة المصابة.
-
الكسر المرضي (Pathological Fracture):
- بسبب ضعف العظم الناتج عن تمدد الكيس وتخفيف سماكته، قد يحدث كسر في العظم المصاب حتى مع إصابة طفيفة أو بدون سبب واضح.
- قد يكون الكسر المرضي هو أول علامة على وجود كيس العظم المتمدد.
-
الأعراض العصبية (Neurological Symptoms):
- إذا كان الكيس في العمود الفقري، فقد يضغط على الحبل الشوكي أو جذور الأعصاب.
- يمكن أن تشمل الأعراض العصبية: ضعفًا في الأطراف، خدرًا، تنميلًا، صعوبة في المشي، أو حتى شللًا في الحالات الشديدة.
- قد يسبب أيضًا مشاكل في التحكم بالمثانة أو الأمعاء.
-
التشوه أو تفاوت الطول (Deformity or Limb Length Discrepancy):
- في الأطفال، إذا كان الكيس يؤثر على لوحة النمو (physis) في العظام الطويلة، فقد يؤدي إلى توقف نمو جزء من العظم أو نمو غير متساوٍ، مما يسبب تشوهًا زاويًا (مثل تقوس الساقين) أو تفاوتًا في طول الأطراف.
-
العرج (Limp):
- إذا كان الكيس في عظم حامل للوزن في الطرف السفلي، فقد يؤدي الألم والضعف إلى عرج المريض.
متى يجب زيارة الطبيب؟
من الضروري استشارة طبيب متخصص في جراحة العظام والأورام العظمية، مثل الأستاذ الدكتور محمد هطيف في صنعاء، فور ظهور أي من الأعراض التالية:
- ألم عظمي مستمر لا يزول بالراحة.
- تورم أو كتلة محسوسة في أي جزء من الجسم.
- حدوث كسر بعد إصابة طفيفة.
- أي أعراض عصبية جديدة مثل الضعف أو الخدر.
إن التشخيص المبكر يحد من تطور الآفة ويقلل من خطر المضاعفات، مما يضمن أفضل فرصة للتعافي.
التشخيص الدقيق
يتطلب تشخيص كيس العظم المتمدد نهجًا متعدد الأوجه يجمع بين التاريخ المرضي، الفحص السريري، ومجموعة من الفحوصات التصويرية، بالإضافة إلى التأكيد النسيجي عبر الخزعة. يضمن هذا النهج الشامل، الذي يتبعه الأستاذ الدكتور محمد هطيف في صنعاء، تشخيصًا دقيقًا واستبعاد الحالات الأخرى المشابهة، خاصةً الأورام الخبيثة.
الفحص السريري والتاريخ المرضي
يبدأ التشخيص بأخذ تاريخ مرضي مفصل من المريض أو ذويه، بما في ذلك:
* طبيعة الألم وموقعه ومدته.
* وجود أي تورم أو كتلة.
* حدوث أي كسور سابقة أو إصابات.
* وجود أي أعراض عصبية.
يقوم الأستاذ الدكتور محمد هطيف بإجراء فحص سريري شامل لتقييم المنطقة المصابة، بما في ذلك فحص الحركة، قوة العضلات، والحساسية العصبية.
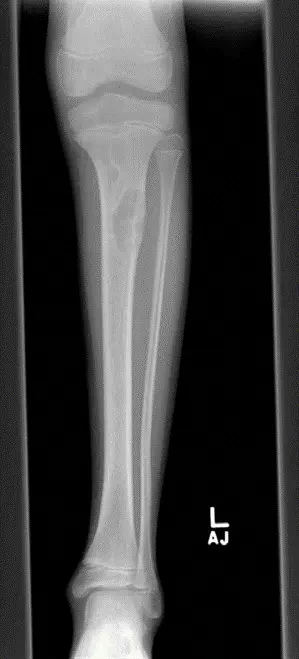
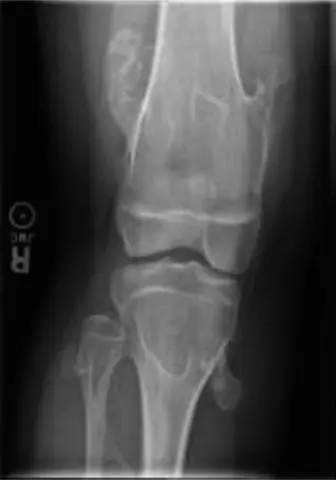
الأشعة السينية (X-rays)
تُعد الأشعة السينية هي الخطوة الأولى في التشخيص التصويري. غالبًا ما تظهر كيس العظم المتمدد بخصائص مميزة:
*
آفة حالة للعظم (Lytic lesion):
تظهر كمنطقة داكنة في العظم، مما يشير إلى تدمير العظم.
*
تمدد العظم (Expansile):
يبدو العظم منتفخًا أو "منفوخًا" بسبب نمو الكيس.
*
مظهر "فقاعة الصابون" (Soap bubble appearance):
قد تظهر الآفة كعدة تجاويف صغيرة تشبه فقاعات الصابون المتصلة.
*
قشرة قشرية رقيقة (Thin cortical shell):
يصبح جدار العظم الخارجي (القشرة) رقيقًا جدًا وممددًا.
*
موقع غير مركزي (Eccentric location):
غالبًا ما يكون الكيس موجودًا خارج مركز العظم.
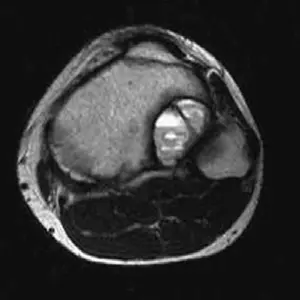
التصوير بالرنين المغناطيسي (MRI)
يُعد التصوير بالرنين المغناطيسي (MRI) هو الفحص التصويري الأكثر حساسية والأفضل لتشخيص كيس العظم المتمدد. يوفر معلومات حيوية لا يمكن الحصول عليها من الأشعة السينية وحدها:
*
مستويات السائل-السائل (Fluid-fluid levels):
هذه هي العلامة المميزة لكيس العظم المتمدد على الرنين المغناطيسي. تظهر كخطوط أفقية داخل التجاويف، تمثل ترسيب مكونات الدم (السائل المصلي، خلايا الدم الحمراء، الفيبرين) بسبب الجاذبية.
*
تقييم الأنسجة الرخوة (Soft tissue assessment):
يوضح الرنين المغناطيسي مدى امتداد الكيس إلى الأنسجة الرخوة المحيطة والعلاقة بالهياكل الحيوية مثل الأعصاب والأوعية الدموية.
*
تمييز المكونات (Differentiation of components):
يساعد في تحديد ما إذا كانت الآفة صلبة أم كيسية.
التصوير المقطعي المحوسب (CT)
يُقدم التصوير المقطعي المحوسب (CT) تفاصيل ممتازة عن بنية العظم، وهو مفيد بشكل خاص لتقييم:
*
تدمير القشرة العظمية (Cortical destruction):
يوضح بدقة مدى ترقق وتآكل جدار العظم.
*
سلامة العظم (Bone integrity):
يساعد في التخطيط الجراحي لتحديد أفضل نقطة للوصول إلى الكيس.
*
المصفوفة العظمية (Bone matrix):
يمكن أن يكشف عن أي مكونات عظمية داخل الآفة.
على الرغم من أن الرنين المغناطيسي أفضل لمستويات السائل-السائل، إلا أن الأشعة المقطعية تكمل الصورة بتفاصيل دقيقة عن العظم.
خزعة العظم (Bone Biopsy)
التشخيص النهائي لكيس العظم المتمدد يتطلب دائمًا خزعة من الآفة وفحصها نسيجيًا تحت المجهر. هذه الخطوة حاسمة لعدة أسباب:
*
التأكيد التشخيصي (Diagnostic confirmation):
تؤكد الخزعة طبيعة الآفة ككيس عظم متمدد.
*
التمييز عن الأورام الخبيثة (Differentiation from malignant mimics):
الأهم من ذلك، تساعد الخزعة في استبعاد الأورام الخبيثة التي قد تبدو مشابهة في التصوير، مثل الساركوما العظمية المتوسعة (Telangiectatic Osteosarcoma)، والتي يمكن أن تظهر أيضًا مستويات السائل-السائل على الرنين المغناطيسي.
*
الخصائص النسيجية:
يكشف الفحص النسيجي عن تجاويف مملوءة بالدم مفصولة بحواجز ليفية تحتوي على خلايا ليفية، خلايا التهابية، خلايا عملاقة متعددة النوى، وأحيانًا عظم ليفي تفاعلي. غياب الخلايا الخبيثة هو ما يميزه عن الأورام السرطانية.
يُعد الأستاذ الدكتور محمد هطيف خبيرًا في تفسير هذه الفحوصات التصويرية والنسيجية، مما يضمن تشخيصًا دقيقًا وتخطيطًا علاجيًا فعالًا لمرضاه في صنعاء.
خيارات العلاج المتاحة
يعتمد علاج كيس العظم المتمدد على عدة عوامل، بما في ذلك
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك