الورم الليفي غير المتعظم: دليل شامل للمرضى مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
الورم الليفي غير المتعظم (NOF) هو آفة عظمية حميدة شائعة لدى الأطفال والمراهقين، غالبًا ما تكون بدون أعراض وتختفي تلقائيًا. يعتمد العلاج على حجم الآفة وموقعها، ويتراوح بين المراقبة الدورية والتدخل الجراحي عند الحاجة، مع نتائج ممتازة.
الورم الليفي غير المتعظم: دليل شامل للمرضى مع الأستاذ الدكتور محمد هطيف
يُعدّ الهيكل العظمي لدى الأطفال والمراهقين في مرحلة نمو وتطور مستمر، مما يجعله عرضة لظهور بعض الآفات أو الأورام الحميدة التي غالبًا ما تكون غير مقلقة. من بين هذه الآفات، يبرز "الورم الليفي غير المتعظم" (Non-Ossifying Fibroma - NOF) كواحد من أكثر الأورام العظمية الحميدة شيوعًا في هذه الفئة العمرية. على الرغم من أن اسمه قد يثير القلق، إلا أنه آفة حميدة تمامًا وغير سرطانية، وفي معظم الحالات لا تتطلب أي تدخل علاجي وتختفي من تلقاء نفسها.
يهدف هذا الدليل الشامل إلى تقديم معلومات مفصلة وموثوقة للمرضى وعائلاتهم حول الورم الليفي غير المتعظم، بدءًا من طبيعته وأسبابه، مرورًا بأعراضه وطرق تشخيصه، وصولًا إلى خيارات العلاج المتاحة والرعاية بعد الشفاء. نؤكد أن فهم طبيعة هذه الآفة يزيل الكثير من المخاوف، ويوضح أهمية المتابعة الدورية مع أخصائي العظام. في صنعاء، يقدم الأستاذ الدكتور محمد هطيف ، استشاري جراحة العظام والمفاصل الرائد، خبرته الواسعة التي تتجاوز العشرين عامًا في تشخيص وعلاج حالات الورم الليفي غير المتعظم، معتمدًا على أحدث البروتوكولات الطبية والتقنيات الحديثة لضمان أفضل رعاية ممكنة لمرضاه. إن التزامه بالصدق الطبي والشفافية يجعله الخيار الأول للعائلات الباحثة عن الرعاية المتخصصة.
ما هو الورم الليفي غير المتعظم (NOF)؟
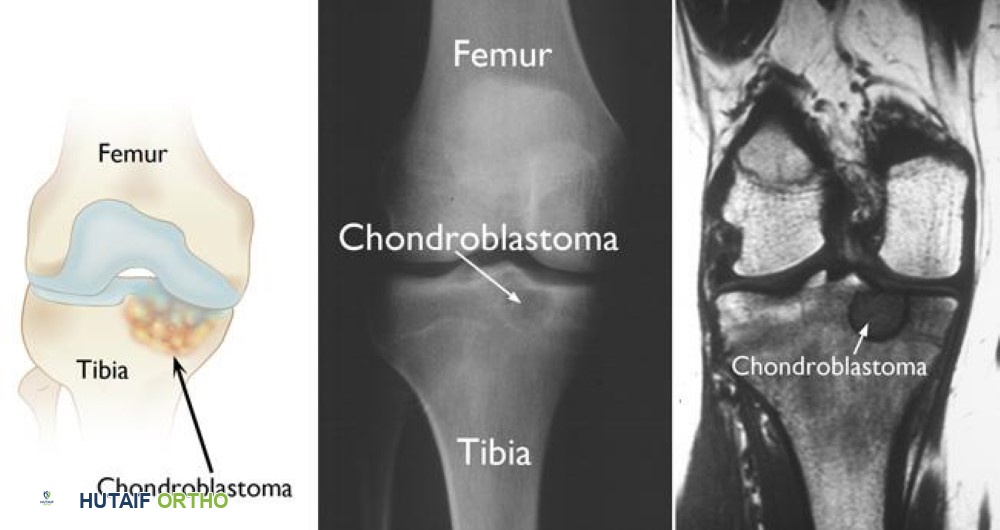
الورم الليفي غير المتعظم، المعروف اختصارًا بـ NOF، هو آفة عظمية حميدة (غير سرطانية) تتكون من نسيج ليفي بدلاً من نسيج عظمي طبيعي. يُعرف أيضًا باسم "الخلل الليفي القشري" (Fibrous Cortical Defect - FCD) عندما يكون صغيرًا ومحصورًا في قشرة العظم الخارجي. الفرق الرئيسي بين NOF و FCD هو الحجم: عادة ما يكون FCD أصغر من 2 سم، بينما يكون NOF أكبر. كلاهما يمثلان طيفًا لنفس الكيان البيولوجي.
تظهر هذه الآفات بشكل شائع في الأطفال والمراهقين، وعادة ما تُكتشف بالصدفة أثناء إجراء صور أشعة سينية لأسباب أخرى غير ذات صلة. تتميز هذه الأورام بطبيعتها الحميدة وقدرتها على الشفاء الذاتي مع مرور الوقت، حيث يتم استبدال النسيج الليفي تدريجيًا بعظم طبيعي.
الخصائص الرئيسية للورم الليفي غير المتعظم:
- حميد تمامًا: ليس سرطانًا ولا يتحول إلى سرطان.
- شائع: من أكثر الآفات العظمية شيوعًا في الأطفال والمراهقين (يُقدر وجوده في 30-40% من الأطفال الأصحاء).
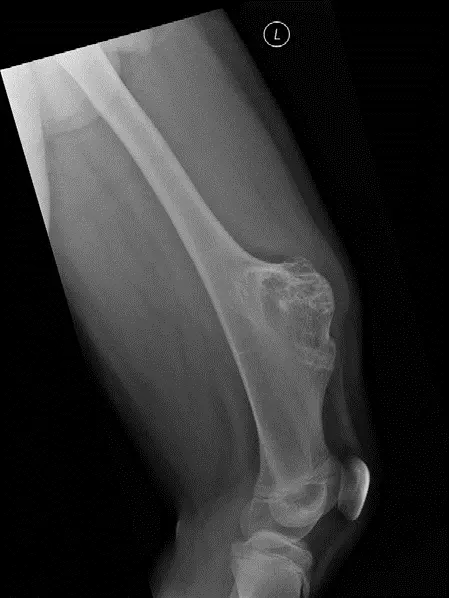
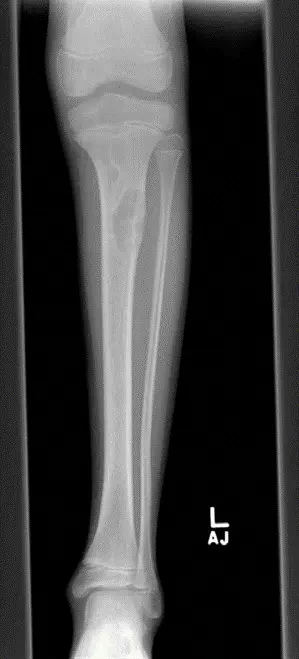
- الموقع: يظهر غالبًا في عظام الأطراف الطويلة، مثل عظم الفخذ (خاصة الجزء البعيد منه قرب الركبة) وعظم الساق (خاصة الجزء القريب من الركبة). عادة ما يتواجد في قشرة العظم (الطبقة الخارجية الصلبة) بالقرب من صفيحة النمو (Growth Plate).
- الشفاء الذاتي: في معظم الحالات، يختفي تلقائيًا مع نمو العظم ونضجه.
- غير متعظم: سمي بذلك لأنه لا ينتج عظمًا جديدًا داخله، بل يتكون من نسيج ليفي.
نظرة تشريحية مبسطة للعظم المتأثر
لفهم الورم الليفي غير المتعظم، من المفيد فهم بنية العظم. يتكون العظم من طبقتين رئيسيتين:
1.
القشرة (Cortex):
هي الطبقة الخارجية الكثيفة والصلبة التي توفر القوة والدعم.
2.
اللب (Medulla):
هو الجزء الداخلي من العظم، ويحتوي على نخاع العظم.
بالإضافة إلى ذلك، توجد صفيحة النمو (Growth Plate) ، وهي منطقة غضروفية في نهايات العظام الطويلة لدى الأطفال والمراهقين، وهي المسؤولة عن نمو العظم في الطول. يظهر الورم الليفي غير المتعظم عادة في قشرة العظم، بالقرب من صفيحة النمو، ولكنه لا يتجاوزها أو يضر بها عادةً. ومع تقدم العمر ونضوج الهيكل العظمي، تتصلب صفيحة النمو وتتحول إلى عظم، وفي كثير من الأحيان، يختفي الورم الليفي غير المتعظم أيضًا مع هذه العملية. إن فهم هذه التفاصيل التشريحية يساعد الأستاذ الدكتور محمد هطيف في تقييم الآفة بدقة وتحديد أفضل مسار علاجي.
الأسباب وعوامل الخطر: لماذا يظهر الورم الليفي غير المتعظم؟
حتى الآن، لا يزال السبب الدقيق وراء ظهور الورم الليفي غير المتعظم غير معروف بالكامل. ومع ذلك، يُعتقد أنه ليس ورمًا حقيقيًا بالمعنى التقليدي، بل هو آفة نمائية أو تطورية. بمعنى آخر، يُعتقد أنه ناتج عن خلل موضعي في عملية نمو العظم وتطوره، حيث لا يتحول جزء من النسيج الليفي الذي يشكل العظم في مراحله المبكرة إلى عظم ناضج بشكل صحيح.
النظريات السائدة حول أسباب ظهوره:
- خلل في النمو: النظرية الأكثر قبولًا هي أنه نتيجة لخلل موضعي في عملية تعظم العظم. أثناء نمو العظم، قد تفشل بعض الخلايا الليفية في التحول إلى خلايا عظمية ناضجة، مما يؤدي إلى تشكيل هذه الآفة الليفية.
- الصدمات المتكررة الدقيقة: اقترح البعض أن الصدمات الدقيقة المتكررة أو الإجهاد على مناطق معينة من العظم أثناء النمو قد تساهم في تطور هذه الآفات، ولكن لا يوجد دليل قاطع يدعم هذه النظرية بشكل كامل.
- عوامل وراثية: لا توجد أدلة قوية تشير إلى وجود مكون وراثي مباشر للورم الليفي غير المتعظم، وعادة ما يظهر بشكل عشوائي.
هل يمكن الوقاية منه؟ نظرًا لأن السبب غير معروف، فلا توجد طرق معروفة للوقاية من الورم الليفي غير المتعظم. ومع ذلك، فإن طبيعته الحميدة والشفاء الذاتي المحتمل يقللان من الحاجة إلى القلق بشأن الوقاية. الأهم هو التشخيص الدقيق والمتابعة الطبية المناسبة.
الأعراض والتشخيص: متى يجب القلق؟
في الغالبية العظمى من الحالات، يكون الورم الليفي غير المتعظم بدون أعراض تمامًا (Asymptomatic) ، ويُكتشف بالصدفة أثناء الفحوصات التصويرية التي تُجرى لأسباب أخرى، مثل إصابة أو كسر في منطقة قريبة. ومع ذلك، في بعض الحالات، قد تظهر أعراض تتطلب الانتباه والتقييم الطبي.
الأعراض المحتملة:
- الألم: قد يشعر المريض بألم خفيف أو متوسط في المنطقة المصابة، خاصة إذا كانت الآفة كبيرة الحجم أو تسبب ضعفًا في العظم. الألم عادة ما يكون مرتبطًا بالنشاط البدني ويتحسن مع الراحة.
- التورم أو الانتفاخ: نادرًا ما تسبب هذه الأورام تورمًا مرئيًا أو ملموسًا، ولكن في حالات نادرة، قد يلاحظ المريض انتفاخًا طفيفًا حول المنطقة المصابة.
- العرج: إذا كانت الآفة في عظم الساق أو الفخذ وتسبب ألمًا أو ضعفًا، فقد يؤدي ذلك إلى عرج في المشي.
- الكسر المرضي (Pathological Fracture): هذه هي أخطر المضاعفات، وتحدث عندما تضعف الآفة العظم إلى درجة أنه ينكسر نتيجة لرضح بسيط أو إجهاد لا يكفي لكسر عظم سليم. في هذه الحالات، يكون الألم شديدًا ومفاجئًا.
عملية التشخيص:
يعتمد تشخيص الورم الليفي غير المتعظم بشكل أساسي على الفحوصات التصويرية، بالإضافة إلى التاريخ الطبي والفحص السريري.
-
التاريخ الطبي والفحص السريري:
- يستمع الأستاذ الدكتور محمد هطيف إلى شكاوى المريض (إن وجدت)، ويستفسر عن أي آلام أو صعوبات في الحركة.
- يقوم بفحص المنطقة المصابة لتقييم أي تورم أو ألم عند الجس، وتقييم نطاق حركة المفصل المجاور.
-
الفحوصات التصويرية:
- الأشعة السينية (X-ray): هي الفحص التشخيصي الأول والأكثر أهمية. يظهر الورم الليفي غير المتعظم عادةً كآفة بيضاوية أو متعددة الفصوص (فقاعية الشكل) شفافة للأشعة (منطقة داكنة) في قشرة العظم، مع حافة صلبة (بيضاء) مميزة (Sclerotic Rim). يعتمد الأستاذ الدكتور هطيف بشكل كبير على خبرته في قراءة هذه الصور لتأكيد التشخيص واستبعاد الآفات الأخرى.
-
التصوير بالرنين المغناطيسي (MRI):
قد يطلب الأستاذ الدكتور هطيف التصوير بالرنين المغناطيسي في حالات معينة:
- إذا كان هناك شك في التشخيص.
- لتقييم حجم الآفة وعلاقتها بالهياكل المحيطة بشكل أكثر دقة.
- لتقييم وجود كسر مرضي أو تورم في الأنسجة الرخوة.
- لاستبعاد أورام أخرى قد تظهر بشكل مشابه.
- التصوير المقطعي المحوسب (CT Scan): نادرًا ما يكون ضروريًا، ولكنه قد يوفر تفاصيل إضافية حول بنية القشرة العظمية للآفة، خاصة في التخطيط الجراحي المعقد.
- فحص العظام بالنظائر المشعة (Bone Scan): عادة ما يكون فحص العظام بالنظائر المشعة طبيعيًا أو يظهر امتصاصًا خفيفًا جدًا، وهو ما يساعد في تمييزه عن الأورام الأخرى التي قد تظهر امتصاصًا مرتفعًا.
-
الخزعة (Biopsy): في معظم الحالات، لا تكون الخزعة ضرورية لأن مظهر الورم الليفي غير المتعظم على الأشعة السينية غالبًا ما يكون مميزًا بدرجة كافية للتشخيص. ومع ذلك، قد يلجأ الأستاذ الدكتور محمد هطيف إلى أخذ خزعة (عينة من النسيج) في الحالات التالية:
- إذا كان هناك شك في التشخيص بعد الفحوصات التصويرية.
- إذا كانت الآفة تظهر خصائص غير نمطية تثير الشك في وجود ورم آخر (حميد أو خبيث).
- تُجرى الخزعة عادةً بإبرة تحت توجيه الأشعة، أو جراحيًا.
إن خبرة الأستاذ الدكتور محمد هطيف التي تمتد لأكثر من 20 عامًا في جراحة العظام والمفاصل، بالإضافة إلى تخصصه الدقيق، تمكنه من التمييز بدقة بين الورم الليفي غير المتعظم والآفات العظمية الأخرى التي قد تتشابه معه، مما يضمن التشخيص الصحيح وتجنب أي تدخلات غير ضرورية.
التشخيص التفريقي: تمييز الورم الليفي غير المتعظم عن الآفات الأخرى
بينما يتميز الورم الليفي غير المتعظم بمظهره النموذجي في الأشعة السينية، هناك بعض الآفات العظمية الأخرى التي قد تتشابه معه، مما يستدعي خبرة الأستاذ الدكتور محمد هطيف في التشخيص التفريقي لضمان دقة التقييم.
الآفات التي قد تتشابه مع الورم الليفي غير المتعظم:
- الخلل الليفي العظمي (Fibrous Dysplasia): آفة حميدة أخرى تتكون من نسيج ليفي وعظم غير ناضج. يمكن أن تكون متعددة البؤر وتسبب تشوهات عظمية، ولكن لها مظهر إشعاعي مختلف قليلاً (غالبًا ما تكون "زجاجية" أو "مطحونة").
- كيس العظم الأحادي (Unicameral Bone Cyst): كيس مملوء بالسوائل يظهر عادة في عظم الفخذ أو العضد، ويكون أكثر مركزية في نخاع العظم.
- ورم العظم العظمي (Osteoid Osteoma): آفة صغيرة ومؤلمة جدًا، تتميز بألم ليلي يستجيب للمسكنات غير الستيرويدية. تظهر كنواة مركزية صغيرة (Nidus) محاطة بتصلب عظمي كبير.
- التهاب العظم والنقي (Osteomyelitis): عدوى بكتيرية في العظم قد تظهر كآفة تحلل عظمي، ولكنها غالبًا ما تكون مصحوبة بالحمى والألم الشديد وعلامات الالتهاب.
- أورام العظام الخبيثة منخفضة الدرجة: في حالات نادرة جدًا، قد تتشابه بعض الأورام الخبيثة البدئية أو الثانوية مع الورم الليفي غير المتعظم. هنا تبرز أهمية خبرة الأستاذ الدكتور هطيف في التمييز الدقيق.
إن القدرة على إجراء تشخيص تفريقي دقيق هي حجر الزاوية في الرعاية الجيدة، ويتمتع الأستاذ الدكتور محمد هطيف بمهارات عالية في هذا المجال، مستفيدًا من خبرته الأكاديمية كأستاذ في جامعة صنعاء وخبرته العملية الممتدة لسنوات عديدة في التعامل مع مجموعة واسعة من أمراض العظام.
المسار الطبيعي للورم الليفي غير المتعظم والعلاج
أحد الجوانب الأكثر طمأنة للورم الليفي غير المتعظم هو مساره الطبيعي الإيجابي. في معظم الحالات، يمر الورم بثلاث مراحل رئيسية:
1.
مرحلة التحلل (Lytic Phase):
تظهر الآفة كمنطقة داكنة (شفافة للأشعة) في العظم.
2.
مرحلة التصلب (Sclerotic Phase):
تبدأ الآفة في التصلب من الحواف نحو المركز، وتصبح أكثر كثافة.
3.
مرحلة الشفاء (Healing Phase):
يتم استبدال النسيج الليفي تدريجيًا بعظم طبيعي، وتختفي الآفة تمامًا مع مرور الوقت، تاركة وراءها منطقة عظمية طبيعية.
هذه العملية قد تستغرق عدة سنوات، وعادة ما تكتمل مع توقف نمو العظم.
خيارات العلاج: المراقبة أم التدخل؟
يعتمد قرار العلاج على عدة عوامل، بما في ذلك حجم الآفة، موقعها، وجود الأعراض، وعمر المريض، والأهم من ذلك، خطر حدوث كسر مرضي. ينتهج الأستاذ الدكتور محمد هطيف منهجًا علاجيًا قائمًا على الأدلة ومصممًا خصيصًا لكل مريض، مع التركيز على الصدق الطبي وتقديم الخيار الأنسب.
1. المراقبة الدورية (Conservative Management):
هذا هو الخيار الأكثر شيوعًا والأفضل لمعظم حالات الورم الليفي غير المتعظم.
*
متى يُوصى بها؟
* الآفات الصغيرة إلى المتوسطة الحجم (أقل من 50% من قطر العظم).
* الآفات التي لا تسبب أي أعراض (لا ألم، لا تورم، لا عرج).
* الآفات التي لا تظهر عليها علامات ضعف كبير في العظم (مثل ترقق القشرة الشديد).
*
كيف تتم المراقبة؟
*
فحوصات الأشعة السينية الدورية:
يوصي
الأستاذ الدكتور محمد هطيف
بإجراء أشعة سينية للمنطقة المصابة كل 6-12 شهرًا لمراقبة حجم الآفة وشكلها وتطورها نحو الشفاء.
*
تعديل النشاط:
قد يُنصح بتجنب الأنشطة عالية التأثير أو الرياضات التي قد تزيد من خطر الكسر إذا كانت الآفة كبيرة نسبيًا، ولكن غالبًا ما يُسمح بالأنشطة العادية.
*
إدارة الألم:
إذا كان هناك ألم خفيف، يمكن استخدام مسكنات الألم التي لا تتطلب وصفة طبية.
*
مزايا المراقبة:
تجنب الجراحة ومخاطرها، السماح للآفة بالشفاء الذاتي، تكلفة أقل.
2. التدخل الجراحي (Surgical Intervention):
الجراحة ليست ضرورية في معظم الحالات، ولكنها تُوصى بها في ظروف محددة.
*
متى يُوصى بها؟
*
الكسر المرضي:
إذا حدث كسر في العظم بسبب الآفة، فإن الجراحة ضرورية لإصلاح الكسر وإزالة الآفة.
*
خطر كبير للكسر المرضي:
إذا كانت الآفة كبيرة جدًا (أكثر من 50% من قطر العظم)، أو تسبب ترققًا شديدًا في قشرة العظم، مما يزيد من خطر الكسر حتى مع رض بسيط.
*
الألم المستمر والشديد:
إذا كانت الآفة تسبب ألمًا مزمنًا وشديدًا لا يستجيب للعلاج التحفظي ويؤثر على جودة حياة المريض.
*
الشك التشخيصي:
في حالات نادرة جدًا، إذا كان هناك أدنى شك في أن الآفة قد لا تكون ورمًا ليفيًا غير متعظم، فقد تُجرى الجراحة لأخذ خزعة واسعة أو إزالة كاملة للتشخيص النهائي.
الأستاذ الدكتور محمد هطيف يشدد على أن الجراحة يجب أن تكون الملاذ الأخير، وتُجرى فقط عندما تفوق فوائدها المحتملة المخاطر بشكل واضح. يتمتع الدكتور هطيف بمهارة عالية في تقييم هذه الحالات وتقديم المشورة الصادقة للمرضى وعائلاتهم.
جدول مقارنة بين خيارات العلاج للورم الليفي غير المتعظم (NOF)
| المعيار | المراقبة الدورية | التدخل الجراحي (الكشط والتطعيم) |
|---|---|---|
| الحالات المناسبة | آفة صغيرة إلى متوسطة، لا توجد أعراض، لا يوجد خطر كسر مرتفع، شك تشخيصي منخفض. | آفة كبيرة (خطر كسر >50%)، كسر مرضي، أعراض مستمرة وشديدة، شك تشخيصي مرتفع. |
| الهدف الأساسي | السماح للآفة بالشفاء الذاتي ومراقبة تطورها. | إزالة الآفة، تقليل خطر الكسر، تخفيف الأعراض، تأكيد التشخيص. |
| المزايا | تجنب الجراحة ومخاطرها، شفاء ذاتي محتمل، تكلفة أقل، فترة تعافٍ طبيعية. | إزالة الآفة بشكل فعال، تقليل فوري لخطر الكسر، تخفيف سريع للألم (إن وجد)، تأكيد التشخيص النسيجي. |
| العيوب | خطر الكسر المرضي (في حالات نادرة)، قلق مستمر (لبعض العائلات)، الحاجة لمتابعة دورية. | مخاطر الجراحة (عدوى، نزيف، تلف الأعصاب)، فترة تعافٍ أطول، تكلفة أعلى، احتمالية تكرار الآفة (نادر). |
| فترة التعافي | لا توجد فترة تعافٍ محددة، حياة طبيعية مع متابعة. | أسابيع إلى أشهر، تتضمن قيودًا على النشاط وعلاجًا طبيعيًا. |
| المتابعة | أشعة سينية دورية (كل 6-12 شهرًا) حتى الشفاء. | متابعة بعد الجراحة، أشعة سينية دورية لتقييم الشفاء والتطعيم العظمي. |
الإجراء الجراحي: الكشط والتطعيم العظمي
عندما تكون الجراحة ضرورية، فإن الإجراء الأكثر شيوعًا هو الكشط (Curettage) ، وفي كثير من الأحيان يتبعه التطعيم العظمي (Bone Grafting) . يتمتع الأستاذ الدكتور محمد هطيف بخبرة واسعة في إجراء هذه العمليات بدقة عالية وباستخدام أحدث التقنيات لضمان أفضل النتائج.
الخطوات الجراحية بالتفصيل:
-
التقييم قبل الجراحة:
- يقوم الأستاذ الدكتور محمد هطيف بتقييم شامل للمريض، بما في ذلك الفحوصات المخبرية وتخطيط القلب الكهربائي، للتأكد من أن المريض لائق صحيًا للجراحة.
- يتم مراجعة صور الأشعة السينية والرنين المغناطيسي بدقة لتحديد الموقع الدقيق للآفة وحجمها وتخطيط مسار الجراحة.
- يناقش الدكتور هطيف الإجراء والمخاطر والفوائد المحتملة مع المريض وعائلته بشفافية تامة.
-
التخدير:
- تُجرى الجراحة عادة تحت التخدير العام، لضمان راحة المريض وعدم شعوره بالألم أثناء العملية.
-
الوصول إلى الآفة:
- يقوم الجراح بعمل شق جراحي صغير فوق المنطقة المصابة من العظم. يتم اختيار مكان الشق بعناية لتقليل الأضرار على الأنسجة المحيطة ولتحقيق أفضل نتيجة جمالية.
- يتم الكشف عن العظم الذي يحتوي على الآفة.
-
فتح العظم (Cortical Window):
- باستخدام أدوات جراحية دقيقة، يقوم الجراح بفتح نافذة صغيرة في قشرة العظم (الطبقة الخارجية) للوصول إلى الآفة الليفية.
-
الكشط (Curettage):
- هذه هي الخطوة الأساسية. يستخدم الجراح أداة تسمى "الكاشطة" (Curette) لكشط وإزالة جميع الأنسجة الليفية للورم من داخل العظم.
- يتم التركيز على إزالة الآفة بالكامل لتقليل فرص تكرارها، مع الحفاظ على أكبر قدر ممكن من العظم السليم.
- قد يستخدم الأستاذ الدكتور هطيف تقنيات مثل التجريف عالي السرعة (High-speed burr) أو العلاج الحراري (Thermal ablation) لضمان إزالة كاملة للآفة وتطهير التجويف العظمي.
-
التطعيم العظمي (Bone Grafting - اختياري):
- بعد إزالة الآفة، يتبقى تجويف في العظم. في بعض الحالات، وخاصة إذا كانت الآفة كبيرة أو إذا كان هناك خطر كبير للكسر، قد يقرر الأستاذ الدكتور محمد هطيف ملء هذا التجويف بمادة طُعم عظمي لتعزيز الشفاء وتقوية العظم.
-
أنواع الطعوم العظمية:
- الطعوم الذاتية (Autograft): عظم يؤخذ من جزء آخر من جسم المريض نفسه (مثل عظم الحوض). يعتبر الأفضل لأنه متوافق تمامًا ولا يسبب رفضًا.
- الطعوم الخيفية (Allograft): عظم يؤخذ من متبرع متوفى ويتم معالجته.
- الطعوم الاصطناعية (Synthetic Grafts): مواد عظمية صناعية.
- يتم اختيار نوع الطعم بناءً على حجم التجويف، وحالة المريض، وتفضيلات الجراح وخبرته.
-
التثبيت الداخلي (Internal Fixation - في حالات الكسر):
- إذا كانت الجراحة تُجرى بسبب كسر مرضي، فقد يقوم الجراح بتثبيت العظم باستخدام صفائح (Plates) أو براغي (Screws) أو أسياخ (Rods) لضمان استقرار العظم أثناء شفاء الكسر والآفة.
-
إغلاق الجرح:
- بعد التأكد من إزالة الآفة وملء التجويف (إذا لزم الأمر)، يتم إغلاق الشق الجراحي طبقة تلو الأخرى.
يستخدم الأستاذ الدكتور محمد هطيف أحدث التقنيات الجراحية، بما في ذلك التصوير الفلوروسكوبي أثناء العملية (C-arm fluoroscopy) للتأكد من دقة الإزالة والموضع، مما يقلل من المخاطر ويحسن النتائج. إن خبرته في الجراحة المجهرية (Microsurgery) والجراحة بالمنظار (Arthroscopy 4K) تمن
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
مواضيع أخرى قد تهمك