الورم الشحمي والساركوما الشحمية: دليل شامل للمرضى مع الأستاذ الدكتور محمد هطيف في صنعاء
الخلاصة الطبية
الورم الشحمي هو كتلة دهنية حميدة شائعة، بينما الساركوما الشحمية ورم خبيث نادر يتطلب تشخيصًا دقيقًا وعلاجًا فوريًا. يشمل العلاج الاستئصال الجراحي غالبًا، وقد يتطلب الإشعاع أو الكيميائي للساركوما لضمان التعافي الفعال والسيطرة على المرض.
الخلاصة الطبية السريعة: الورم الشحمي هو كتلة دهنية حميدة شائعة، بينما الساركوما الشحمية ورم خبيث نادر يتطلب تشخيصًا دقيقًا وعلاجًا فوريًا. يشمل العلاج الاستئصال الجراحي غالبًا، وقد يتطلب الإشعاع أو الكيميائي للساركوما لضمان التعافي الفعال والسيطرة على المرض.
مقدمة
تُعد الأورام الشحمية والأورام الساركومية الشحمية من الحالات التي قد تثير القلق لدى الكثيرين، نظرًا لتشابهها الظاهري في بعض الأحيان، واختلافها الجوهري في طبيعتها وخطورتها. الورم الشحمي (Lipoma) هو ورم حميد شائع جدًا يتكون من خلايا دهنية ناضجة، بينما الساركوما الشحمية (Liposarcoma) هي شكل نادر من الأورام الخبيثة التي تنشأ من الخلايا الدهنية، وتتطلب اهتمامًا طبيًا خاصًا وتشخيصًا وعلاجًا دقيقين.
إن التمييز بين هذه الأورام أمر بالغ الأهمية لضمان تلقي المريض الرعاية الصحيحة. في هذا الدليل الشامل، سنستكشف كل ما يتعلق بالورم الشحمي والساركوما الشحمية، بدءًا من التشريح والأسباب، مرورًا بالأعراض والتشخيص، وصولًا إلى خيارات العلاج المتاحة والتعافي.
في صنعاء، يُعد الأستاذ الدكتور محمد هطيف رائدًا في مجال جراحة العظام والأورام، ويقدم خبرته الواسعة ومعرفته العميقة في تشخيص وعلاج هذه الحالات المعقدة. يهدف هذا الدليل إلى تزويد المرضى بالمعلومات الموثوقة والمبسطة لمساعدتهم على فهم حالتهم واتخاذ قرارات مستنيرة بشأن رعايتهم الصحية، مؤكدين على أهمية استشارة خبير مثل الأستاذ الدكتور محمد هطيف لضمان أفضل النتائج.
التشريح
لفهم الأورام الشحمية والساركوما الشحمية، من الضروري أولاً أن نتعرف على الأنسجة الدهنية في الجسم وموقعها.
الأنسجة الدهنية ووظائفها
تتكون الأنسجة الدهنية، المعروفة أيضًا بالنسيج الدهني، من خلايا متخصصة تسمى الخلايا الشحمية (Adipocytes). هذه الخلايا مسؤولة عن تخزين الطاقة على شكل دهون، وتوفير العزل الحراري، وحماية الأعضاء الداخلية من الصدمات. توجد الأنسجة الدهنية في جميع أنحاء الجسم، وتصنف بشكل عام إلى نوعين رئيسيين:
- الدهون تحت الجلد (Subcutaneous Fat) : توجد مباشرة تحت الجلد وتكون مرئية أو محسوسة بسهولة. معظم الأورام الشحمية الحميدة تنشأ في هذه الطبقة.
- الدهون العميقة (Deep Fat) : توجد حول الأعضاء الداخلية (مثل الدهون الحشوية حول الكلى والأمعاء)، وبين العضلات، وفي الفراغات التشريحية العميقة مثل الفضاء خلف الصفاق (Retroperitoneum) أو الفخذ العميق. الأورام الساركومية الشحمية غالبًا ما تنشأ في هذه المواقع العميقة.
مواقع شيوع الأورام الشحمية والساركوما الشحمية
تختلف مواقع شيوع هذه الأورام بناءً على طبيعتها:
-
الأورام الشحمية الحميدة :
- تحت الجلد : هي الأكثر شيوعًا، وتظهر عادة في الرقبة، الكتفين، الظهر، البطن، والذراعين والفخذين.
- داخل العضلات (Intramuscular) : أقل شيوعًا، وقد تسبب ألمًا أو قيودًا في الحركة.
- داخل المفصل (Intra-articular) : نادرة، وقد تسبب تورمًا وألمًا في المفاصل الكبيرة مثل الركبة.
- الورم الشحمي الشجيري (Lipoma Arborescens) : حالة نادرة تتميز بتكاثر دهني زغبي لبطانة المفصل، وغالبًا ما تصيب الركبة.
- ورم الجسم الثفني الشحمي (Lipoma of Corpus Callosum) : تشوه خلقي نادر في الدماغ، غالبًا ما يكون بدون أعراض.
-
الساركوما الشحمية الخبيثة :
- الأنسجة الرخوة العميقة في الأطراف السفلية : مثل الفخذ، وهي من أكثر المواقع شيوعًا للساركوما الشحمية المخاطية ومتعددة الأشكال.
- الفضاء خلف الصفاق (Retroperitoneum) : منطقة شائعة جدًا للساركوما الشحمية جيدة التمايز واللا متمايزة، حيث يمكن أن تنمو إلى أحجام كبيرة قبل أن تسبب الأعراض.
- المنصف (Mediastinum) : منطقة أخرى عميقة يمكن أن تنشأ فيها هذه الأورام.
إن فهم هذه المواقع التشريحية يساعد الأستاذ الدكتور محمد هطيف وفريقه في صنعاء على توجيه الفحص السريري وطلب فحوصات التصوير المناسبة لتحديد طبيعة الورم وموقعه بدقة.
الأسباب وعوامل الخطر
تختلف أسباب وعوامل الخطر المرتبطة بالورم الشحمي الحميد عن تلك المتعلقة بالساركوما الشحمية الخبيثة.
أسباب الأورام الشحمية الحميدة
في معظم الحالات، لا يوجد سبب واضح ومحدد لتكون الأورام الشحمية الحميدة. ومع ذلك، هناك بعض العوامل التي قد تلعب دورًا:
- الوراثة : قد يكون هناك استعداد وراثي لدى بعض الأفراد لتطوير أورام شحمية متعددة.
- الإصابات : في بعض الأحيان، قد تظهر الأورام الشحمية بعد إصابة أو رض في المنطقة، على الرغم من أن العلاقة السببية ليست واضحة دائمًا.
- متلازمات وراثية نادرة : في حالات نادرة جدًا، قد تكون الأورام الشحمية جزءًا من متلازمات وراثية مثل متلازمة غاردنر (Gardner Syndrome)، والتي تتميز بوجود أورام شحمية، وأكياس جلدية، وأورام عظمية، بالإضافة إلى سلائل القولون التي تحمل خطر التحول الخبيث.
من المهم التأكيد أن الأورام الشحمية الحميدة ليست ناجمة عن النظام الغذائي أو نمط الحياة، ولا ترتبط بزيادة الوزن أو السمنة بشكل مباشر.
عوامل خطر الساركوما الشحمية
بينما لا يزال السبب الدقيق للساركوما الشحمية غير معروف تمامًا، إلا أن هناك بعض عوامل الخطر والميزات التي تزيد من الاشتباه في الورم الخبيث:
- العمر المتقدم : تزداد نسبة الإصابة بالساركوما الشحمية مع التقدم في العمر، وتكون أكثر شيوعًا لدى البالغين في منتصف العمر وكبار السن.
- الموقع العميق للورم : الأورام الدهنية العميقة (على بعد أكثر من 3 سم من سطح الجلد) تحمل خطرًا أكبر للسرطان مقارنة بالأورام تحت الجلد.
- الحجم الكبير : الأورام التي يزيد قطرها عن 5 سم أو 10 سم (حسب الموقع) تستدعي القلق بشكل أكبر.
- النمو السريع : أي كتلة دهنية تنمو بسرعة ملحوظة خلال فترة قصيرة (أشهر) يجب تقييمها بشكل عاجل.
- القوام الصلب أو الثابت : الأورام الصلبة أو غير المتحركة عند اللمس تثير الشك أكثر من الأورام اللينة والمتحركة.
- الألم : على الرغم من أن معظم الأورام الشحمية الحميدة غير مؤلمة، إلا أن الألم في كتلة دهنية قد يكون علامة على ورم خبيث، خاصة إذا كان الألم مستمرًا أو يزداد سوءًا.
- التاريخ الإشعاعي السابق : التعرض السابق للعلاج الإشعاعي يمكن أن يزيد من خطر الإصابة بالساركوما في المنطقة المعالجة.
- التحول الخبيث : على الرغم من أنه نادر جدًا، إلا أن هناك حالات موثقة لتحول ورم شحمي حميد إلى ساركوما شحمية. ومع ذلك، في معظم الحالات التي يبدو فيها أن ورمًا حميدًا "تحول"، يكون التشخيص الأولي قد أخطأ في تحديد طبيعة الورم، وكان في الأصل ساركوما شحمية جيدة التمايز (ALT/WDLPS) نمت أو تكررت.
يُولي الأستاذ الدكتور محمد هطيف في صنعاء اهتمامًا بالغًا بتقييم جميع عوامل الخطر هذه عند فحص المرضى، وذلك لضمان عدم إغفال أي حالة تتطلب تشخيصًا وعلاجًا عاجلًا.
الأعراض والعلامات
تختلف الأعراض والعلامات بشكل كبير بين الورم الشحمي الحميد والساركوما الشحمية، وفهم هذه الاختلافات يساعد في تحديد متى يجب طلب المشورة الطبية.
أعراض الورم الشحمي الحميد
عادةً ما تكون الأورام الشحمية الحميدة غير مؤذية ولا تسبب أي أعراض مقلقة. تشمل الأعراض والعلامات الشائعة للورم الشحمي الحميد ما يلي:
- الكتلة تحت الجلد : تظهر ككتلة تحت الجلد مباشرة، وغالبًا ما تكون مرئية أو محسوسة بسهولة.
- القوام الناعم والمطاطي : عند لمسها، تكون الكتلة ناعمة ومطاطية الملمس.
- المتحركة : يمكن تحريك الكتلة بسهولة تحت الجلد عند الضغط عليها.
- غير مؤلمة : في معظم الحالات، لا تسبب الأورام الشحمية أي ألم. ومع ذلك، قد تصبح مؤلمة إذا ضغطت على عصب قريب أو إذا كانت من نوع خاص يسمى الورم الشحمي الوعائي (Angiolipoma)، والذي يتميز بوجود أوعية دموية ضمن تركيبته.
- بطيئة النمو أو مستقرة : تنمو الأورام الشحمية ببطء شديد على مدى سنوات، أو قد تظل مستقرة في الحجم لفترات طويلة.
- الحجم : معظمها صغير، عادة أقل من 5 سم، ولكن يمكن أن يصل حجمها إلى أكبر من ذلك.
أعراض الساركوما الشحمية المشتبه بها
على النقيض، قد تشير بعض الأعراض والعلامات إلى وجود ساركوما شحمية، وتستدعي تقييمًا طبيًا فوريًا. هذه العلامات هي "علامات الخطر" التي يجب الانتباه إليها:
- النمو السريع : إذا بدأت كتلة دهنية في النمو بسرعة ملحوظة خلال بضعة أشهر، فهذا يثير قلقًا كبيرًا.
- الموقع العميق : الأورام الموجودة في الأنسجة العميقة (مثل داخل العضلات أو خلف الصفاق) أكثر عرضة لأن تكون سرطانية.
- الحجم الكبير : الأورام التي يزيد قطرها عن 5 سم أو 10 سم في بعض المواقع.
- القوام الصلب أو الثابت : كتلة صلبة أو غير متحركة عند اللمس، على عكس الورم الشحمي الحميد الناعم والمتحرك.
- الألم : الألم المستمر أو المتزايد في الكتلة، خاصة إذا كان مصحوبًا بزيادة في الحجم.
- التورم أو الانتفاخ : قد تسبب الأورام الكبيرة، خاصة في الفضاء خلف الصفاق، تورمًا أو انتفاخًا في البطن أو الأطراف، وقد تؤثر على وظائف الأعضاء المجاورة.
- الوذمة المحيطة بالورم (Peritumoral Edema) : قد يلاحظ تورم أو احمرار حول الكتلة، مما يشير إلى التهاب أو ورم خبيث.
- الورم الشحمي المخاطي (Myxoid Liposarcoma) : يتميز هذا النوع بميل خاص للانتشار إلى العظام والدماغ، مما قد يسبب أعراضًا مرتبطة بهذه المواقع في حالات متقدمة.
يؤكد الأستاذ الدكتور محمد هطيف في صنعاء دائمًا على أهمية عدم تجاهل أي كتلة جديدة أو متغيرة، خاصة تلك التي تظهر عليها علامات الخطر المذكورة، والتوجه إلى الطبيب المختص لإجراء الفحص والتشخيص اللازمين.
التشخيص الدقيق
يُعد التشخيص الدقيق هو حجر الزاوية في التعامل مع الأورام الشحمية والساركوما الشحمية. يتطلب ذلك نهجًا متعدد الأوجه يجمع بين الفحص السريري، والتصوير الطبي المتقدم، وخزعة الأنسجة.
الفحص السريري
يبدأ التشخيص بفحص سريري شامل يجريه الأستاذ الدكتور محمد هطيف. خلال هذا الفحص، يقوم الطبيب بما يلي:
- جمع التاريخ المرضي : يسأل عن تاريخ ظهور الكتلة، سرعة نموها، وجود أي ألم، والتاريخ الطبي العام للمريض.
- معاينة الكتلة : يحدد موقع الكتلة، حجمها، شكلها، ولونها إذا كانت تحت الجلد.
- جس الكتلة : يقيم قوام الكتلة (ناعمة، صلبة، مطاطية)، مدى حركتها، وجود أي ألم عند الجس، وعلاقتها بالأنسجة المحيطة (الجلد، العضلات، العظام).
- البحث عن علامات الخطر : يركز على الكشف عن أي من علامات الخطر المذكورة سابقًا (نمو سريع، حجم كبير، موقع عميق، قوام صلب، ألم).
التصوير الطبي
تُعد فحوصات التصوير ضرورية لتقييم طبيعة الكتلة ومداها وعلاقتها بالهياكل المحيطة.
-
الموجات فوق الصوتية (Ultrasound) :
- غالبًا ما تكون الفحص الأولي للكتل السطحية.
- تساعد في تحديد ما إذا كانت الكتلة صلبة أم كيسية، وما إذا كانت دهنية.
- علامات الورم الشحمي الحميد: كتلة محددة جيدًا، متجانسة، ذات صدى مرتفع (فاتح) يوازي الدهون تحت الجلد.
- علامات الساركوما المشتبه بها: عدم التجانس، وجود تدفق دموي ملحوظ (Color Doppler flow)، تسلل إلى الأنسجة المحيطة، حجم كبير.
-
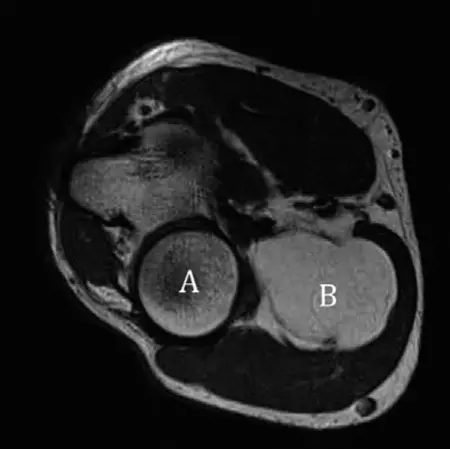
الرنين المغناطيسي (MRI) :
- هو المعيار الذهبي لتقييم أورام الأنسجة الرخوة، خاصة الكتل العميقة أو الكبيرة.
-
يوفر تفاصيل ممتازة للأنسجة الرخوة، مما يسمح للأستاذ الدكتور محمد هطيف بتقييم:
- حجم الورم وموقعه الدقيق : وعلاقته بالعضلات، الأعصاب، الأوعية الدموية، والعظام.
- مكونات الورم : هل هو دهني بالكامل؟ هل يحتوي على مكونات صلبة غير دهنية؟
- السبتات الداخلية (Internal Septations) : وجود حواجز داخلية سميكة (>2 مم) أو عقدية أو معززة بالصبغة داخل كتلة دهنية يثير الشك بقوة في الساركوما الشحمية اللانمطية (ALT) أو الساركوما الشحمية جيدة التمايز (WDLPS).
- التعزيز بالصبغة (Enhancement) : زيادة إشارة الورم بعد حقن الصبغة الوريدية تشير إلى وجود مكونات غير دهنية أو زيادة في الأوعية الدموية، وهو أمر مقلق.
- الوذمة المحيطة بالورم (Perilesional Edema) : التورم حول الورم قد يكون علامة على ورم خبيث.
- لا يمكن للرنين المغناطيسي وحده دائمًا التمييز بشكل قاطع بين الورم الشحمي الحميد والساركوما الشحمية جيدة التمايز، ولكنه يوجه الحاجة إلى الخزعة.
-
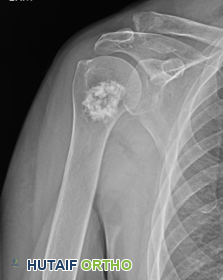
الأشعة المقطعية (CT Scan) :
- مفيدة لتقييم مدى الورم، خاصة في المناطق التي يصعب تقييمها بالرنين المغناطيسي مثل الصدر والبطن والحوض (للبحث عن النقائل البعيدة في حالات الساركوما).
- تُستخدم أيضًا لتقييم أي تورط عظمي.
-
التصوير المقطعي بالإصدار البوزيتروني (PET-CT) :
- قد يُستخدم في بعض الحالات لتقييم النشاط الأيضي للورم (مما يدل على العدوانية) وللبحث عن النقائل البعيدة، خاصة في الساركوما عالية الدرجة.
خزعة الأنسجة (Biopsy)
إذا أثارت الفحوصات السريرية والتصويرية الشك في وجود ساركوما شحمية، فإن الحصول على عينة نسيجية (خزعة) للفحص المجهري هو الخطوة الحاسمة لتأكيد التشخيص وتحديد نوع الساركوما ودرجتها.
-
خزعة الإبرة الأساسية (Core Needle Biopsy) :
- هي الطريقة المفضلة للحصول على التشخيص النسيجي قبل الجراحة.
- تُجرى عادة تحت توجيه الموجات فوق الصوتية أو الأشعة المقطعية لضمان أخذ العينة من الجزء الأكثر تمثيلاً للورم.
- تُعد أقل توغلاً من الخزعة الجراحية وتُقلل من خطر تلوث الأنسجة المحيطة، مما يسهل الجراحة النهائية.
- توفر نسيجًا كافيًا للتحليل النسيجي والوراثي (مثل البحث عن تضخم جيني MDM2 و CDK4 المميز للساركوما الشحمية جيدة التمايز/ALT).
-
الخزعة الجراحية المفتوحة (Open Incisional Biopsy) :
- تُجرى عندما تكون خزعة الإبرة غير حاسمة أو غير ممكنة تقنيًا.
- يجب أن تُخطط بعناية فائقة لتكون في محور الشق الجراحي النهائي، لتجنب تلوث الأنسجة المحيطة ولضمان إمكانية استئصال مسار الخزعة بالكامل أثناء الجراحة النهائية.
يقوم الأستاذ الدكتور محمد هطيف في صنعاء بتنسيق جميع هذه الخطوات التشخيصية بدقة، مستفيدًا من خبرته العميقة لضمان الحصول على تشخيص دقيق وموثوق قبل وضع خطة العلاج.
خيارات العلاج المتاحة
تعتمد خيارات العلاج على طبيعة الورم (حميد أم خبيث)، نوعه الفرعي، حجمه، موقعه، ودرجته، بالإضافة إلى الحالة الصحية العامة للمريض.
علاج الورم الشحمي الحميد
في معظم الحالات، لا يتطلب الورم الشحمي الحميد علاجًا إلا إذا كان يسبب أعراضًا أو مخاوف تجميلية.
-
المراقبة والمتابعة :
- للأورام الشحمية الصغيرة، غير المؤلمة، والمستقرة، قد يوصي الأستاذ الدكتور محمد هطيف بالمراقبة فقط.
- ينصح بمراقبة أي تغييرات في الحجم أو الأعراض.
-
الاستئصال الجراحي الهامشي (Marginal Excision) :
- هو العلاج الأكثر شيوعًا وفعالية للأورام الشحمية الحميدة التي تسبب الألم، أو تنمو بشكل ملحوظ، أو تسبب إزعاجًا تجميليًا.
- يتضمن إزالة الورم بالكامل مع هامش رفيع من الأنسجة الطبيعية المحيطة.
- يضمن الاستئصال الكامل انخفاض خطر التكرار.
- بالنسبة للأورام الشحمية العضلية (Intramuscular Lipomas) التي قد تكون متسللة، يُعد الاستئصال الهامشي ضروريًا لتقليل فرصة عودتها.
-
شفط الدهون (Liposuction) :
- يمكن استخدام شفط الدهون لإ
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك