الدليل الشامل لعلاج أورام العظام الحميدة والآفات غير السرطانية
الخلاصة الطبية
أورام العظام الحميدة هي نمو غير سرطاني للخلايا داخل نسيج العظم. غالبًا ما تُكتشف صدفة ولا تشكل خطرًا على الحياة، ولكنها قد تسبب ألماً أو كسوراً مرضية. يعتمد العلاج على المراقبة الدورية، أو التدخل الجراحي مثل الكشط والتطعيم العظمي عند الحاجة لحماية العظام.
الخلاصة الطبية السريعة: أورام العظام الحميدة هي نمو غير سرطاني للخلايا داخل نسيج العظم. غالبًا ما تُكتشف صدفة ولا تشكل خطرًا على الحياة، ولكنها قد تسبب ألماً أو كسوراً مرضية. يعتمد العلاج على المراقبة الدورية، أو التدخل الجراحي مثل الكشط والتطعيم العظمي عند الحاجة لحماية العظام.
مقدمة شاملة عن أورام العظام الحميدة والآفات غير السرطانية
عندما يسمع المريض كلمة "ورم"، فإن أول ما يتبادر إلى ذهنه هو القلق والخوف من السرطان. ولكن في عالم طب جراحة العظام، فإن الغالبية العظمى من الأورام والآفات التي تصيب الهيكل العظمي هي أورام العظام الحميدة أو آفات غير سرطانية. تتطلب هذه الحالات نهجاً طبياً دقيقاً ومتعدد التخصصات لضمان التشخيص السليم وإدارة الحالة بأفضل طريقة ممكنة.
تُكتشف العديد من هذه الآفات العظمية بالصدفة البحتة عند إجراء صور أشعة سينية لأسباب أخرى، مثل التعرض لإصابة رياضية أو ألم طفيف. وتتميز الأورام الحميدة بأنها تنمو ببطء، ولا تنتشر إلى أعضاء أخرى في الجسم، وغالباً ما تتبع مساراً سريرياً آمناً. ومع ذلك، يمكن لبعض هذه الأورام أن تظهر سلوكاً هجومياً موضعياً، مما يؤدي إلى تآكل النسيج العظمي المحيط، مسببة ألماً شديداً، أو حتى ما يُعرف بالكسور المرضية (كسور تحدث نتيجة ضعف العظم وليس بسبب إصابة قوية).
يهدف هذا الدليل الطبي الشامل إلى تزويد المرضى وذويهم بمعلومات دقيقة، موثوقة، ومبنية على أحدث المراجع الطبية حول أنواع هذه الأورام، أسبابها، طرق تشخيصها، والخيارات الجراحية المتقدمة لعلاجها.
فهم طبيعة العظام وتكون الأورام الحميدة
لفهم كيفية تكون أورام العظام الحميدة، يجب أن ندرك أن العظم ليس نسيجاً جامداً، بل هو نسيج حي ديناميكي يتجدد باستمرار. يحتوي العظم على خلايا تبني نسيجاً جديداً (بانيات العظم) وخلايا تهدم النسيج القديم (ناقضات العظم)، بالإضافة إلى الأوعية الدموية، النخاع العظمي، والدهون. أي خلل في انقسام هذه الخلايا أو نموها يمكن أن يؤدي إلى تكون كتلة أو آفة داخل العظم. فيما يلي نستعرض أبرز أنواع هذه الأورام والآفات:
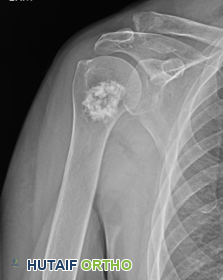
الورم الشحمي داخل العظم
الورم الشحمي داخل العظم هو آفة حميدة نادرة نسبياً تصيب الهيكل العظمي، على عكس الأورام الشحمية التي تظهر بكثرة تحت الجلد في الأنسجة الرخوة. لا يزال الانتشار الوبائي الدقيق لهذا الورم غير معروف تماماً، والسبب الرئيسي لذلك هو أن الغالبية العظمى من هذه الآفات لا تسبب أي أعراض ولا تدفع المريض لزيارة الطبيب.
تمر هذه الأورام بمراحل تطور موثقة طبياً. في المراحل المبكرة، يتكون الورم من نسيج دهني حي. ومع مرور الوقت، قد يحدث نقص موضعي في التروية الدموية، مما يؤدي إلى تموت مركزي للخلايا، وتكون أكياس، وتكلسات داخل الورم.
إشعاعياً، تختلف الصورة باختلاف مرحلة الورم، لكنها تحافظ عموماً على خصائص حميدة. تظهر عادة كفراغات واضحة المعالم، غالباً ما يحدها حافة رقيقة من العظم التفاعلي المتصلب.

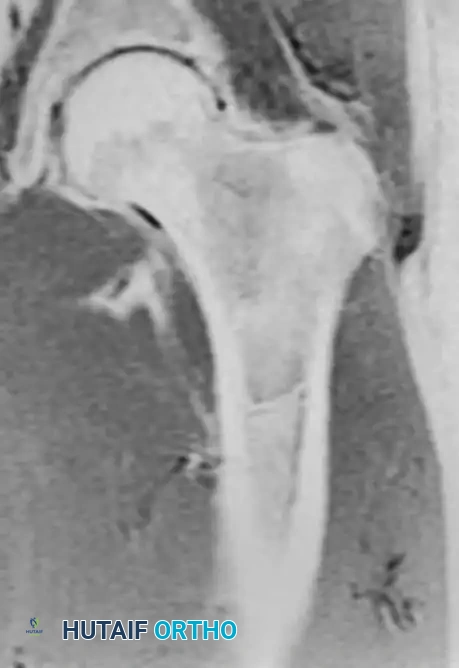
يقتصر التدخل الجراحي للورم الشحمي على الحالات النادرة التي تسبب ألماً، أو عندما يكون حجم الورم كبيراً لدرجة تهدد السلامة الهيكلية للعظم وتزيد من خطر التعرض لكسر. تتضمن الجراحة عمل نافذة في قشرة العظم، ثم إجراء كشط دقيق من الداخل لإزالة المادة الدهنية، يليه ملء الفراغ المتبقي بطعوم عظمية (من المريض نفسه أو من بنك العظام) لاستعادة قوة العظم.
الأكياس العظمية والعقد داخل العظم
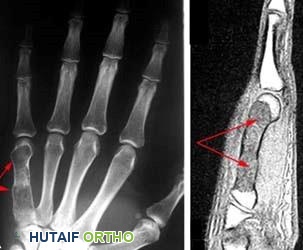
عند تقييم الآفات العظمية التي تظهر كفراغات في الأشعة، يجب على الطبيب أن يضع في اعتباره الأكياس العظمية وتحديداً "الكيس العظمي الممدد" (Aneurysmal Bone Cyst) والعقد داخل العظم (Intraosseous Ganglions).
الكيس العظمي الممدد هو آفة حميدة لكنها نشطة وتوسعية، تمتلئ بفراغات دموية. غالباً ما تصيب الأطفال والمراهقين، ويمكن أن تتسبب في ترقق قشرة العظم بشكل كبير، مما يؤدي إلى كسور مرضية مفاجئة.
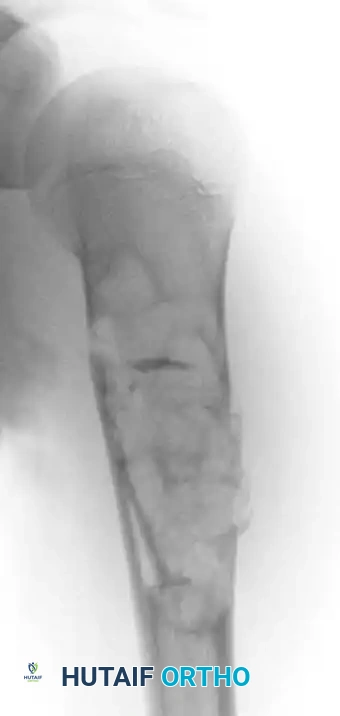
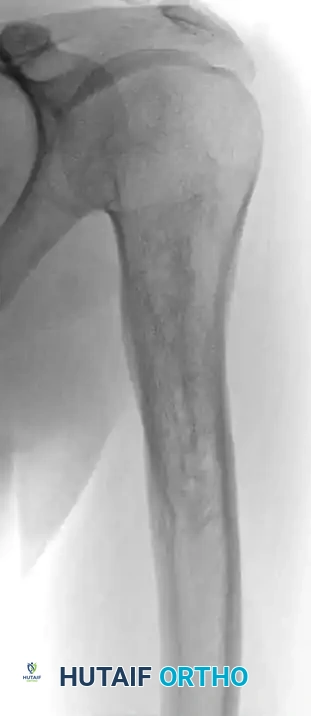
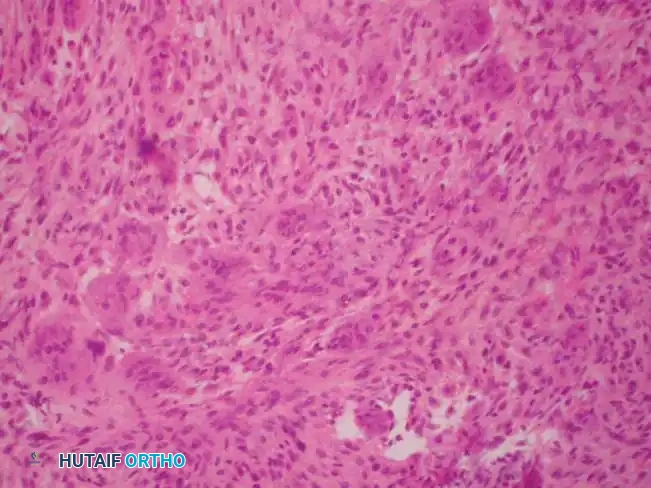
في بعض الحالات، قد يعود الكيس للنمو مرة أخرى بعد العلاج، مما يتطلب متابعة دقيقة وتدخلات جراحية متقدمة لضمان استئصاله بالكامل ودمج الطعوم العظمية بنجاح.
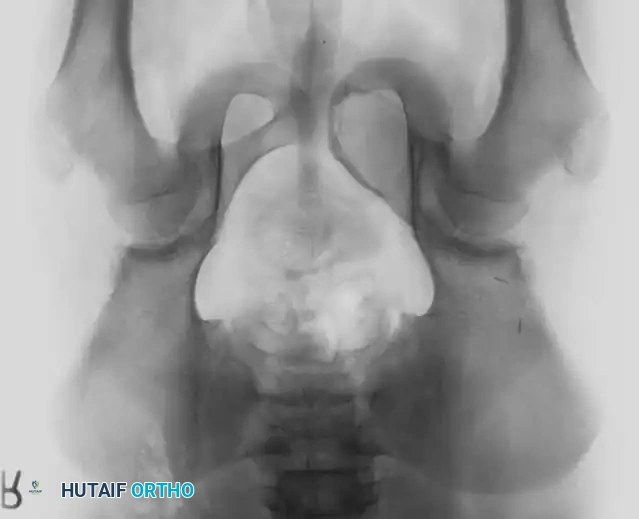
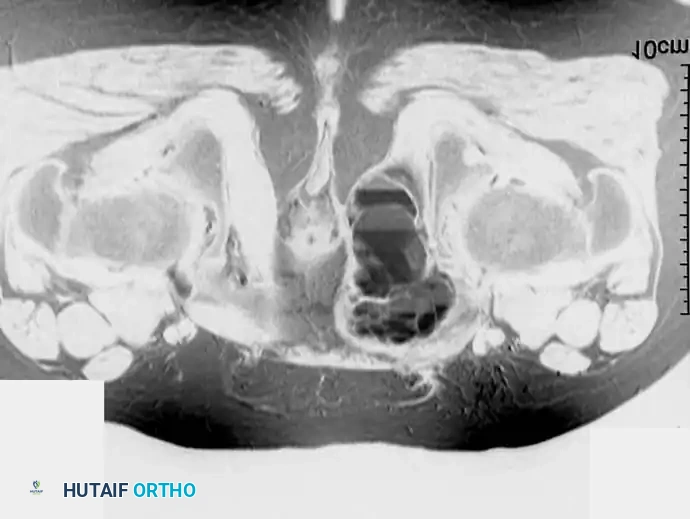
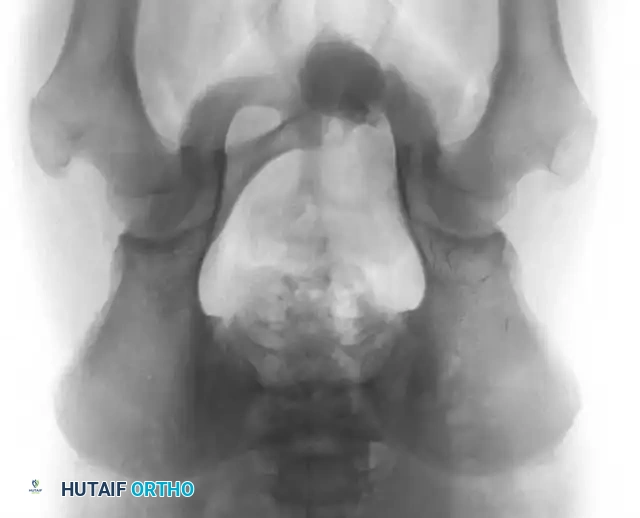
أما العقد داخل العظم، فهي أكياس حميدة تحتوي على سائل هلامي، وتظهر عادة بالقرب من المفاصل في نهايات العظام الطويلة.

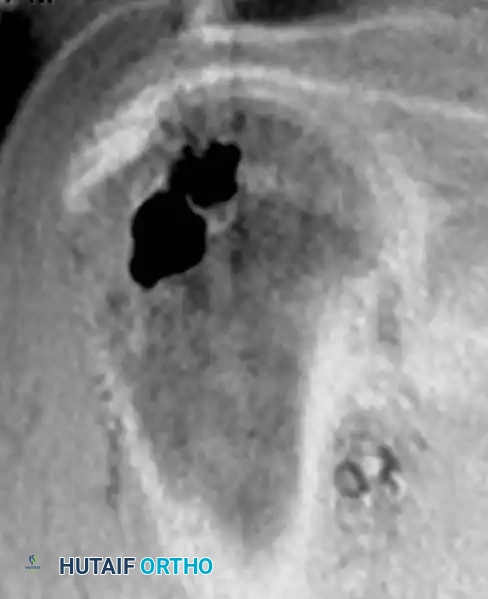
الأورام الوعائية العظمية
الورم الوعائي الدموي في العظم هو آفة وعائية حميدة شائعة جداً. تشير الدراسات إلى أن ما يصل إلى 10% من عامة الناس لديهم أورام وعائية غير مصحوبة بأعراض داخل أجسام الفقرات في العمود الفقري. كما أنها تظهر بكثرة في عظام الجمجمة، بينما تعتبر نادرة في عظام الأطراف الطويلة.
معظم هذه الأورام تُكتشف بالصدفة. نادراً ما تسبب آفات العمود الفقري أعراضاً، إلا إذا أظهرت سلوكاً هجومياً، مثل انهيار جسم الفقرة، أو امتداد النسيج خارج العظم مما يؤدي إلى الضغط على جذور الأعصاب أو الحبل الشوكي.
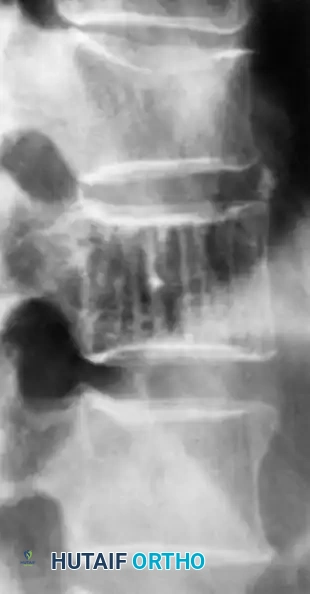
علاج هذه الأورام غير ضروري إذا لم تكن هناك أعراض. ولكن في حال وجود ألم شديد أو ضغط عصبي، يصبح التدخل الجراحي حتمياً. من أهم الخطوات الطبية قبل جراحة الورم الوعائي الكبير هي "الانصمام الشرياني" (Embolization)، حيث يتم إغلاق الأوعية الدموية المغذية للورم قبل الجراحة بيوم أو يومين لمنع حدوث نزيف حاد أثناء العملية.
مرض باجيت العظمي
مرض باجيت (Osteitis Deformans) هو اضطراب مزمن وموضعي يتميز بإعادة بناء العظام بشكل فوضوي وغير منظم. في حين أن السبب الدقيق لا يزال غير مؤكد، إلا أن الأبحاث تشير إلى احتمال وجود ارتباط بعدوى فيروسية سابقة، بالإضافة إلى عوامل وراثية وجغرافية.
يمر المرض بثلاث مراحل: مرحلة تآكل العظم السريع، تليها مرحلة مختلطة من الهدم والبناء الفوضوي، وأخيراً مرحلة التصلب حيث يتكون عظم كثيف ولكنه ضعيف بنيوياً وعرضة للكسر والانحناء.
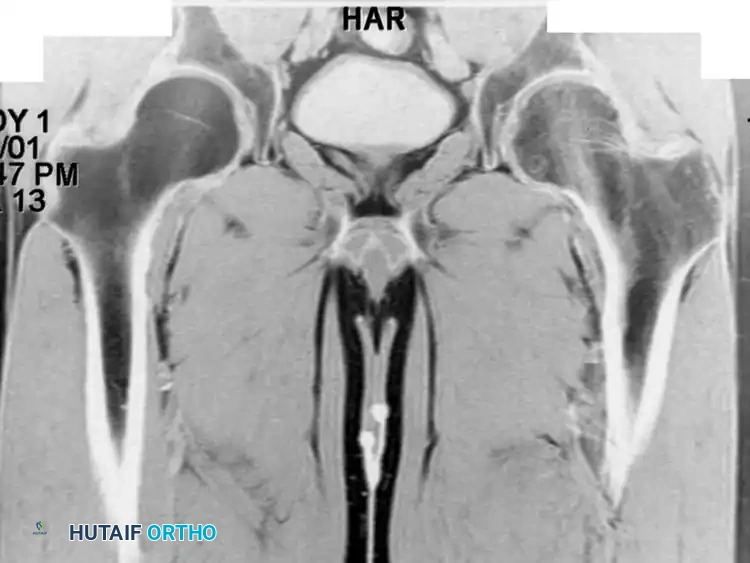
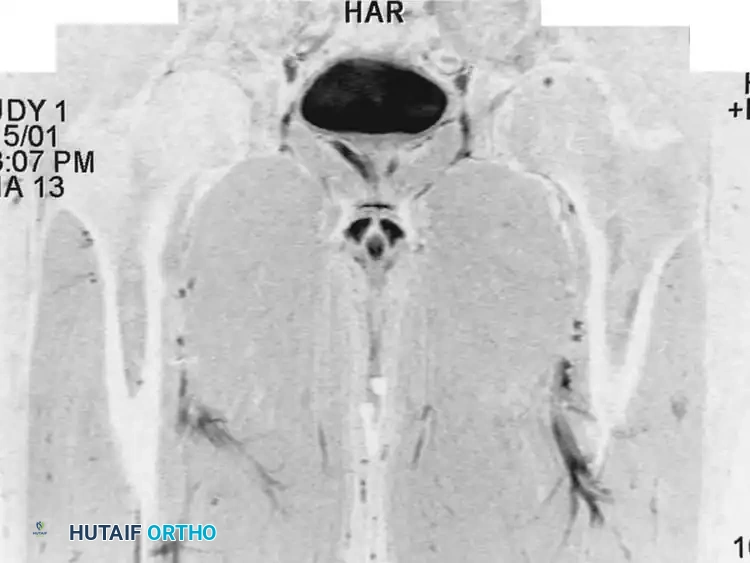
يعتمد العلاج الأساسي على الأدوية مثل "البايفوسفونيت" للسيطرة على نشاط الخلايا العظمية. ويُحتفظ بالتدخل الجراحي لتصحيح التشوهات الشديدة (مثل تقوس الساقين) أو لتثبيت الكسور المرضية التي تعتبر صعبة الالتئام في هذا المرض.
الورم البني وفرط نشاط جارات الدرقية
يؤدي فرط نشاط الغدد جارات الدرقية إلى إفراز مفرط لهرمون (PTH)، مما يسبب خللاً كبيراً في توازن الكالسيوم والفوسفور في الجسم. يسحب هذا الهرمون الكالسيوم من العظام إلى الدم، مما يؤدي إلى ضعف العظام.
في الحالات المتقدمة أو المهملة، يؤدي التراكم الموضعي للخلايا الهادمة للعظم والأنسجة الليفية إلى تكوين آفة متوسعة تُعرف باسم "الورم البني". يكتسب هذا الورم لونه البني من النزيف الداخلي وترسب مادة الهيموسيديرين.
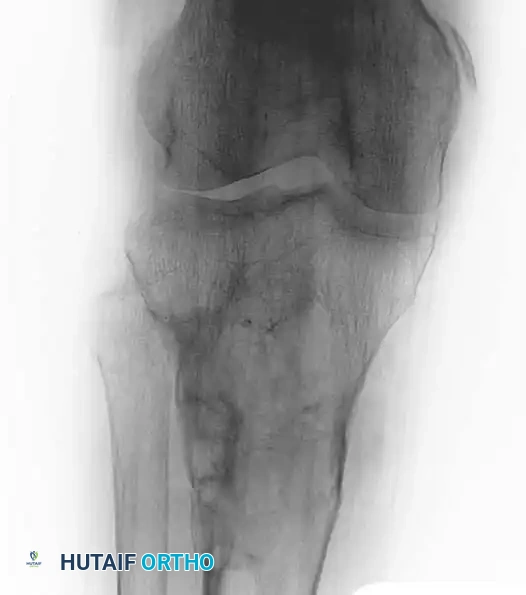
العلاج الأساسي هنا ليس جراحياً للعظم في المقام الأول، بل هو علاج السبب الجذري (مثل استئصال الغدة جارات الدرقية المتضخمة). بمجرد عودة مستويات الهرمون إلى طبيعتها، تتكلس الأورام البنية وتتراجع من تلقاء نفسها. يقتصر دور جراح العظام على تثبيت الكسور إذا حدثت.
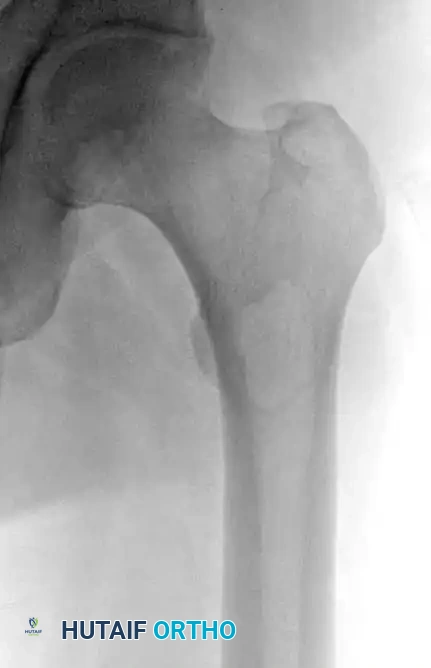
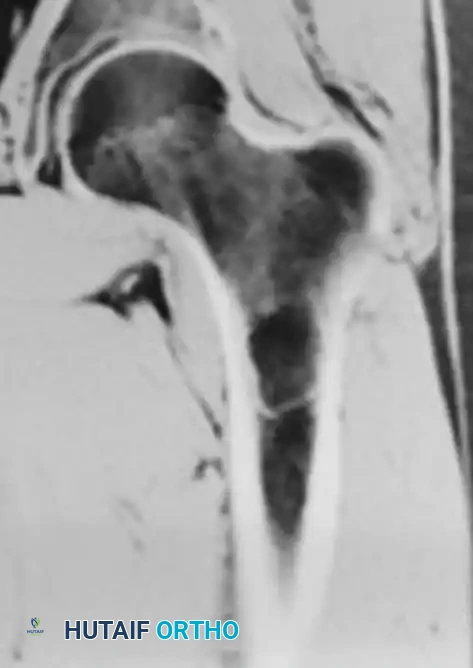
احتشاء العظام أو تموت العظم
يمثل احتشاء العظام مناطق من النخر الإقفاري (موت الأنسجة بسبب نقص الدم) داخل التجويف النخاعي للعظم. يرتبط هذا غالباً بعوامل خطر جهازية، مثل الاستخدام المزمن للكورتيزون، أمراض الدم مثل فقر الدم المنجلي، أو لأسباب غير معروفة.
تُشخص هذه الحالة بشكل شبه حصري عن طريق التصوير الشعاعي والرنين المغناطيسي، حيث تظهر كآفات ذات حدود متعرجة وتكلسات داخلية.
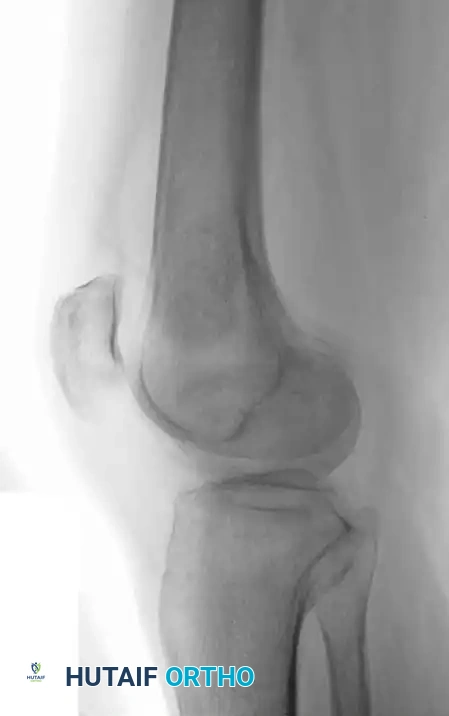
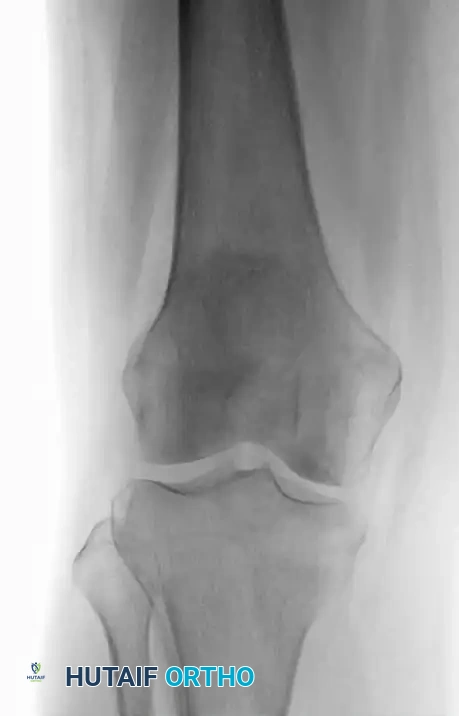
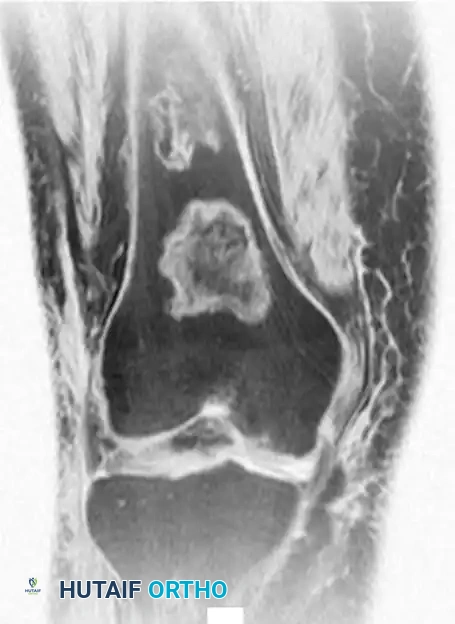
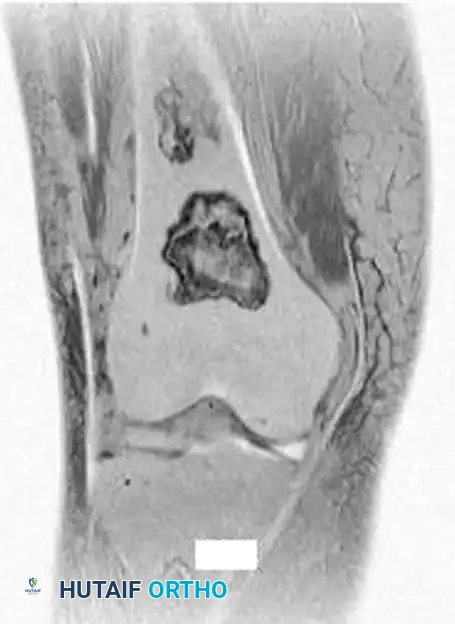
تكون معظم حالات احتشاء العظم النخاعي غير مصحوبة بأعراض ولا تتطلب أي علاج. ومع ذلك، يجب متابعتها طبياً للتأكد من عدم تطور أي مضاعفات.
الأسباب وعوامل الخطر
تتنوع أسباب ظهور أورام العظام الحميدة والآفات غير السرطانية بناءً على نوع الآفة وطبيعتها. ورغم أن العديد منها يظهر دون سبب واضح (مجهول السبب)، إلا أن الأبحاث الطبية حددت مجموعة من العوامل التي قد تسهم في تطورها:
- العوامل الوراثية والجينية: تلعب الجينات دوراً في بعض أنواع الأورام، حيث قد يكون لدى المريض استعداد وراثي لنمو خلايا عظمية أو غضروفية بشكل غير طبيعي.
- الاضطرابات الهرمونية: كما رأينا في حالة "الورم البني"، فإن الخلل في هرمونات الغدة جارات الدرقية يؤدي مباشرة إلى تدمير موضعي لنسيج العظم وتكون آفات تشبه الأورام.
- اضطرابات التروية الدموية: نقص وصول الدم إلى أجزاء معينة من العظم يؤدي إلى احتشاء العظام (موت النسيج العظمي).
- الاستخدام المفرط لبعض الأدوية: الاستخدام المزمن والطويل الأمد لأدوية الكورتيكوستيرويد (الكورتيزون) يعتبر عامل خطر رئيسي لاحتشاء العظام.
- النمو السريع: بعض الأكياس العظمية (مثل الكيس العظمي الممدد) تظهر غالباً في فترات النمو السريع عند الأطفال والمراهقين.
الأعراض والعلامات التحذيرية
من أهم ما يميز أورام العظام الحميدة هو أن الغالبية العظمى منها صامتة سريرياً؛ أي أنها لا تسبب أي أعراض وتُكتشف بالصدفة. ومع ذلك، عندما تنمو هذه الآفات أو تضغط على الأنسجة المحيطة، قد تظهر مجموعة من الأعراض التي تستدعي استشارة طبيب العظام فوراً:
- الألم الموضعي: ألم في موقع العظم المصاب، قد يكون خفيفاً في البداية ثم يزداد تدريجياً، وقد يسوء ليلاً أو مع المجهود البدني.
- التورم والكتل المحسوسة: ملاحظة انتفاخ أو بروز غير طبيعي تحت الجلد بالقرب من العظم أو المفصل.
- الكسور المرضية: حدوث كسر في العظم نتيجة إصابة بسيطة جداً لا تسبب كسراً في العادة (مثل التعثر البسيط أو حتى الالتفاف المفاجئ)، وذلك بسبب ضعف العظم الناتج عن الورم.
- أعراض عصبية: في حالة الأورام التي تصيب العمود الفقري (مثل الورم الوعائي الكبير)، قد يحدث ضغط على الأعصاب مما يسبب تنميلاً، ضعفاً في العضلات، أو ألماً يمتد إلى الأطراف.
- تشوه العظام: انحناء أو تقوس ملحوظ في العظام الطويلة، وهو عرض شائع في مرض باجيت العظمي.
طرق التشخيص الدقيقة
يعتبر التشخيص الدقيق حجر الزاوية في التفرقة بين أورام العظام الحميدة والأورام الخبيثة (السرطانية)، وتحديد خطة العلاج الأنسب. يعتمد طبيب جراحة العظام على نهج شامل يتضمن:
- التاريخ الطبي والفحص السريري: تقييم الأعراض، مدتها، ومكان الألم بدقة.
- الأشعة السينية (X-rays): هي الخطوة الأولى والأهم. تظهر الأشعة السينية حجم الورم، شكله، تأثيره على قشرة العظم، ووجود أي تكلسات داخلية. العديد من الأورام الحميدة لها مظهر إشعاعي مميز يكفي لتشخيصها.
- التصوير بالرنين المغناطيسي (MRI): يوفر صوراً عالية الدقة للأنسجة الرخوة، النخاع العظمي، والأعصاب المحيطة. يعتبر حاسماً في تشخيص الأورام الشحمية، الأكياس الممددة، واحتشاء العظام.
- التصوير المقطعي المحوسب (CT Scan): مفيد جداً في إظهار التفاصيل الدقيقة للتكلسات وتآكل العظام، خاصة في المناطق المعقدة مثل العمود الفقري أو الحوض.
- الفحوصات المخبرية: اختبارات الدم ضرورية لاستبعاد العدوى (التهاب العظم والنقي) أو لتقييم مستويات الكالسيوم والفوسفور وهرمون جارات الدرقية (PTH) في حالات الاشتباه بالورم البني.
- الخزعة العظمية (Biopsy): إذا لم تكن الصور الإشعاعية حاسمة، قد يلجأ الطبيب لأخذ عينة صغيرة من نسيج الورم وفحصها تحت المجهر لتأكيد طبيعته الحميدة واستبعاد أي خلايا سرطانية.
الخيارات العلاجية والتدخل الجراحي
تختلف استراتيجية العلاج بشكل جذري بناءً على نوع الورم، حجمه، موقعه، والأعراض التي يسببها. يمكن تقسيم الخيارات العلاجية إلى مسارين رئيسيين:
العلاج التحفظي والمتابعة
بالنسبة للأورام الحميدة الصغيرة التي لا تسبب ألماً ولا تهدد قوة العظم (مثل معظم الأورام الشحمية واحتشاء العظام غير المعقد)، فإن الخيار الأفضل هو "المراقبة النشطة". يتضمن ذلك زيارات دورية لطبيب العظام وإجراء صور أشعة سينية كل 6 إلى 12 شهراً للتأكد من عدم زيادة حجم الورم أو تغير خصائصه. في حالات مثل مرض باجيت، يتم استخدام العلاج الدوائي (البايفوسفونيت) للسيطرة على نشاط المرض.
الإجراءات الجراحية المتقدمة
يتم اللجوء إلى الجراحة في حالات الألم الشديد، خطر حدوث كسر مرضي، أو الضغط على الأعصاب. تشمل التقنيات الجراحية ما يلي:
- الكشط داخل العظم (Intralesional Curettage): هو الإجراء الجراحي الأكثر شيوعاً. يقوم الجراح بعمل نافذة في العظم، ثم يستخدم أدوات خاصة (مكاشط) لتفريغ تجويف الورم بالكامل وإزالة كل الأنسجة غير الطبيعية.
- التطعيم العظمي (Bone Grafting): بعد تفريغ الورم، يتبقى فراغ داخل العظم يجعله ضعيفاً. يتم ملء هذا الفراغ بطعوم عظمية مأخوذة من المريض نفسه (مثل عظم الحوض)، أو طعوم من بنك العظام، أو مواد عظمية صناعية. يساعد هذا على تحفيز بناء عظم جديد واستعادة القوة الهيكلية.
- التثبيت الداخلي الوقائي: إذا كان الورم قد أضعف العظم بشكل كبير (خاصة في عظام الساق أو الفخذ التي تحمل وزن الجسم)، قد يضيف الجراح شرائح ومسامير معدنية، أو مسماراً نخاعياً لدعم العظم ومنع كسره أثناء فترة الشفاء.
- الانصمام الشرياني (Embolization): إجراء يسبق الجراحة، ويُستخدم خصيصاً في الأورام الوعائية الغنية بالدم. يتم إدخال قسطرة لسد الأوعية الدموية المغذية للورم لمنع النزيف الحاد أثناء استئصاله.
مرحلة التعافي وإعادة التأهيل
تعتمد سرعة التعافي على حجم الورم، موقعه، ونوع الإجراء الجراحي الذي تم إجراؤه. بشكل عام، تشمل مرحلة التعافي:
- حماية الطرف المصاب: قد يحتاج المريض إلى استخدام عكازات أو دعامات لفترة تتراوح بين عدة أسابيع إلى بضعة أشهر لتقليل الوزن على العظم المجرى له عملية، مما يسمح للطعوم العظمية بالاندماج والشفاء التام.
- إدارة الألم: يتم وصف مسكنات الألم المناسبة للسيطرة على الانزعاج بعد الجراحة.
- العلاج الطبيعي: بمجرد أن يسمح الطبيب بذلك، تبدأ جلسات العلاج الطبيعي لاستعادة المدى الحركي للمفاصل المجاورة وتقوية العضلات المحيطة بالعظم المصاب.
- المتابعة الدورية: يجب على المريض الالتزام بجدول المتابعة وإجراء صور الأشعة الدورية للتأكد من التئام العظم وعدم عودة الورم (التي قد تحدث في نسبة ضئيلة من الحالات مثل الأكياس العظمية الممددة).
الأسئلة الشائعة
الفرق بين الورم الحميد والخبيث في الع
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك