النتوءات العظمية (المناقير العظمية): دليل شامل للأعراض، الأسباب، والخيارات العلاجية مع الأستاذ الدكتور محمد هطيف
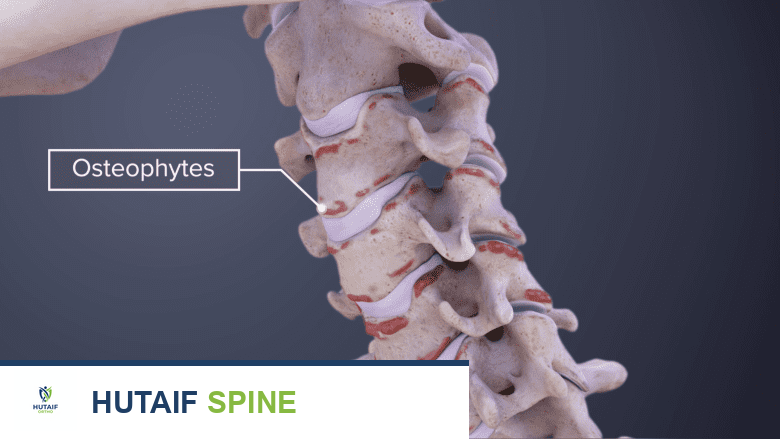
الخلاصة الطبية السريعة: النتوءات العظمية هي نتوءات عظمية صغيرة تتشكل على حواف العظام، وغالباً ما تسبب الألم والتنميل والضعف عند ضغطها على الأعصاب. يعتمد علاجها على شدة الأعراض وموقعها، ويتراوح من العلاج الطبيعي والأدوية إلى الحقن الموضعية أو التدخل الجراحي في الحالات المتقدمة.
مقدمة عن النتوءات العظمية
تُعرف النتوءات العظمية، أو ما يُطلق عليها أحيانًا "المناقير العظمية"، بأنها زوائد عظمية صغيرة تتشكل على حواف العظام، وغالبًا ما تحدث في المفاصل حيث تلتقي العظام، مثل العمود الفقري، الركبتين، الوركين، والأكتاف. هذه النتوءات هي استجابة طبيعية للجسم للتلف أو الإجهاد المتكرر على المفصل، وغالبًا ما تكون مرتبطة بالتهاب المفاصل التنكسي (الفُصال العظمي). على الرغم من أن العديد من الأشخاص قد يعيشون بوجود نتوءات عظمية دون الشعور بأي ألم، إلا أنها قد تصبح مصدرًا للإزعاج الشديد عندما تبدأ في الضغط على الأعصاب، الأربطة، أو الأنسجة الرخوة المحيطة.
يمكن أن تؤدي النتوءات العظمية إلى مجموعة واسعة من الأعراض، تتراوح من الألم الخفيف إلى الشديد، التنميل، الوخز، والضعف في الأطراف، خاصةً عندما تؤثر على العمود الفقري وتسبب تضيق القناة الشوكية. فهم هذه الأعراض وكيفية تشخيصها وعلاجها أمر بالغ الأهمية لتحسين نوعية حياة المرضى.
في هذا الدليل الشامل، سنتعمق في كل ما يتعلق بالنتوءات العظمية، بدءًا من تشريح العمود الفقري، مرورًا بأسباب تكونها، الأعراض المميزة لكل منطقة (الرقبة والظهر)، وصولًا إلى أحدث طرق التشخيص والعلاج المتاحة. يقدم الأستاذ الدكتور محمد هطيف ، استشاري جراحة العظام والعمود الفقري الرائد في صنعاء، خبرته الواسعة ورؤيته الثاقبة لضمان حصول المرضى على أفضل رعاية ممكنة، مستخدمًا أحدث التقنيات والأساليب العلاجية لتحقيق الشفاء وتخفيف الألم.
التشريح الأساسي للعمود الفقري وفهم النتوءات العظمية
لفهم كيفية تأثير النتوءات العظمية على الجسم، خاصةً في العمود الفقري، من الضروري أن يكون لدينا فهم أساسي لتشريح هذه المنطقة الحيوية. العمود الفقري هو الهيكل المحوري لجسم الإنسان، ويوفر الدعم والحماية للحبل الشوكي والأعصاب.
يتكون العمود الفقري من 33 فقرة عظمية مرتبة فوق بعضها البعض، وتشكل معًا ما يُعرف بالعمود الفقري. تُقسم هذه الفقرات إلى مناطق رئيسية:
*
الفقرات العنقية (الرقبة):
7 فقرات (C1-C7).
*
الفقرات الصدرية (منتصف الظهر):
12 فقرة (T1-T12).
*
الفقرات القطنية (أسفل الظهر):
5 فقرات (L1-L5).
*
الفقرات العجزية والعصعصية:
فقرات ملتحمة في قاعدة العمود الفقري.
بين كل فقرتين متجاورتين، توجد أقراص بين فقرية تعمل كممتص للصدمات وتسمح بحركة مرنة للعمود الفقري. كما توجد مفاصل صغيرة تُعرف بـ المفاصل الوجيهية (Facet Joints) على الجزء الخلفي من كل فقرة، وهي ضرورية للحركة وتوجيه العمود الفقري. عندما تلتهب هذه المفاصل الوجيهية أو تتعرض للتآكل، يمكن أن تكون بيئة خصبة لتكون النتوءات العظمية.
داخل العمود الفقري، يوجد القناة الشوكية ، وهي ممر عظمي يحمي الحبل الشوكي الحساس. من الحبل الشوكي، تتفرع جذور الأعصاب وتخرج من القناة الشوكية عبر فتحات صغيرة بين الفقرات تُسمى الثقوب الفقرية (Intervertebral Foramen) . هذه الأعصاب مسؤولة عن نقل الإشارات الحسية والحركية إلى ومن جميع أنحاء الجسم.
تتشكل النتوءات العظمية عادةً كاستجابة لعملية التنكس الطبيعية المرتبطة بالتقدم في العمر، أو نتيجة للإجهاد الميكانيكي المتكرر، أو الإصابات. عندما تتعرض الأقراص الفقرية للتآكل، أو تلتهب المفاصل الوجيهية، يحاول الجسم تثبيت المفصل المتضرر عن طريق إنتاج عظم إضافي. هذه الزوائد العظمية، أو النتوءات العظمية، يمكن أن تضغط على الحبل الشوكي أو جذور الأعصاب الخارجة من القناة الشوكية، مما يؤدي إلى ظهور الأعراض التي سنناقشها بالتفصيل.
الأسباب وعوامل الخطر لتكون النتوءات العظمية
تُعد النتوءات العظمية، أو المناقير العظمية، جزءًا من عملية طبيعية لتآكل وتمزق الجسم، خاصةً مع التقدم في العمر. تتطور هذه الزوائد العظمية كاستجابة دفاعية من الجسم لمحاولة إصلاح أو تثبيت المفصل المتضرر. فهم الأسباب الكامنة وراء تكونها يساعد في الوقاية وإدارة الحالة بفعالية.
الأسباب الرئيسية وعوامل الخطر لتكون النتوءات العظمية تشمل:
- الفُصال العظمي (التهاب المفاصل التنكسي): هذا هو السبب الأكثر شيوعًا. مع التقدم في العمر، يتآكل الغضروف الواقي الذي يغطي نهايات العظام في المفاصل. عندما يتآكل الغضروف، تحتك العظام ببعضها البعض، مما يحفز الجسم على إنتاج عظم جديد في محاولة لإصلاح الضرر وتثبيت المفصل، وهذا ما يؤدي إلى تكون النتوءات العظمية.
- الشيخوخة: مع التقدم في العمر، تتدهور الأقراص الفقرية وتفقد مرونتها ومحتواها المائي، مما يجعلها أقل قدرة على امتصاص الصدمات. هذا يضع ضغطًا إضافيًا على المفاصل الوجيهية والأربطة، مما يؤدي إلى تكون النتوءات العظمية.
- الإصابات والرضوض: قد تؤدي الإصابات السابقة في المفاصل أو العمود الفقري إلى تلف الغضاريف أو الأربطة، مما يحفز الجسم على تكوين نتوءات عظمية كجزء من عملية الشفاء.
- الإجهاد المتكرر على المفاصل: الأنشطة التي تتضمن حركات متكررة أو حمل أوزان ثقيلة يمكن أن تزيد من الضغط على المفاصل، مما يسرع من عملية التآكل ويحفز تكون النتوءات العظمية. على سبيل المثال، الرياضيون أو الأشخاص الذين يقومون بأعمال يدوية شاقة.
- الوراثة: قد يكون هناك استعداد وراثي لتطوير الفُصال العظمي والنتوءات العظمية.
- السمنة: زيادة الوزن تضع ضغطًا إضافيًا على المفاصل الحاملة للوزن مثل الركبتين والوركين والعمود الفقري، مما يزيد من خطر تآكل الغضاريف وتكون النتوءات العظمية.
- الوضعيات السيئة: الحفاظ على وضعيات خاطئة لفترات طويلة، خاصةً أثناء الجلوس أو الوقوف، يمكن أن يزيد من الضغط على العمود الفقري ويساهم في تآكل المفاصل وتكون النتوءات.
- أمراض العمود الفقري الأخرى: حالات مثل التهاب المفاصل الروماتويدي (على الرغم من أنه أقل شيوعًا من الفُصال العظمي كسبب مباشر للنتوءات)، أو حالات انزلاق غضروفي سابقة، يمكن أن تساهم في عدم استقرار العمود الفقري وتحفيز تكون النتوءات.
من المهم ملاحظة أن النتوءات العظمية نفسها ليست دائمًا مصدرًا للألم. الألم والأعراض الأخرى تنشأ عندما تضغط هذه النتوءات على الأعصاب القريبة، الحبل الشوكي، أو الأنسجة الرخوة، مما يسبب الالتهاب والتهيج.
الأعراض السريرية للنتوءات العظمية
تعتمد الأعراض المرتبطة بالنتوءات العظمية بشكل كبير على موقعها في الجسم وما إذا كانت تضغط على الأعصاب أو الحبل الشوكي. بشكل عام، تتميز أعراض النتوءات العظمية بالخصائص التالية:
- تتطور ببطء مع مرور الوقت: نادرًا ما تظهر الأعراض فجأة، بل تتفاقم تدريجيًا على مدى أسابيع أو أشهر.
- تزداد سوءًا مع النشاط: الأنشطة التي تضع ضغطًا على المفصل المصاب غالبًا ما تزيد من الألم.
- تتحسن مع الراحة: غالبًا ما يجد المرضى راحة من الألم عند الراحة أو تغيير الوضعية.
دعنا نستعرض الأعراض المحددة بناءً على موقع النتوءات العظمية:
النتوءات العظمية في الرقبة (العمود الفقري العنقي)
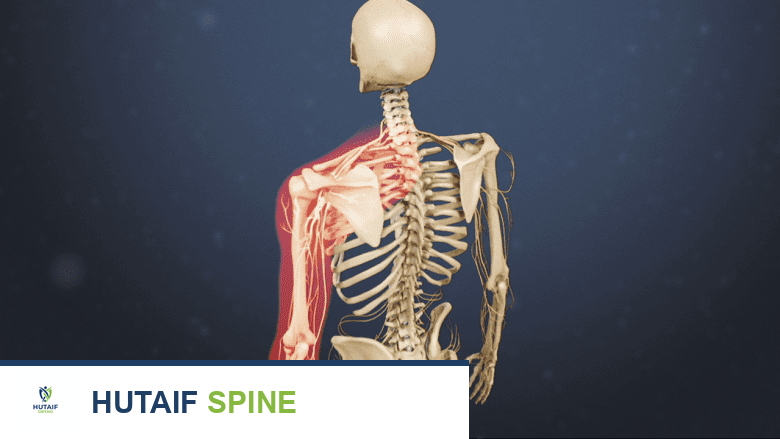
تُعد النتوءات العظمية في منطقة الرقبة شائعة ويمكن أن تسبب مجموعة متنوعة من الأعراض المؤلمة والمزعجة. عندما تضغط هذه النتوءات على جذور الأعصاب أو الحبل الشوكي في الرقبة، قد يلاحظ المرضى ما يلي:

نتوء عظمي في منطقة الرقبة يؤدي إلى ألم ينتشر في أحد الذراعين أو كليهما.
- ألم خفيف ومتقطع في الرقبة: غالبًا ما يتحسن مع الراحة.
- ألم ينتشر إلى أحد الكتفين أو كليهما: يمكن أن يكون حادًا أو حارقًا.
- ألم، تنميل، أو وخز في أحد الذراعين أو كليهما: قد يمتد إلى اليدين والأصابع، ويُعرف هذا بالألم الجذري (Radiculopathy).
- ضعف في الأطراف العلوية: صعوبة في الإمساك بالأشياء أو رفعها.
- صداع: ينشأ عادةً بألم خفيف في مؤخرة الرقبة أو أحد جانبيها وينتقل إلى الجزء الخلفي من الرأس.
- تصلب الرقبة: صعوبة في تحريك الرقبة في اتجاهات معينة.
يمكن أن يكون التنميل والوخز والضعف في الكتفين والذراعين واليدين من علامات تضيق القناة الشوكية (Spinal Stenosis)، والذي غالبًا ما تسببه النتوءات العظمية في الرقبة.
النتوءات العظمية في أسفل الظهر (العمود الفقري القطني)
تُعد النتوءات العظمية في أسفل الظهر سببًا شائعًا لآلام الظهر المزمنة، خاصةً عندما تسبب تضيقًا في القناة الشوكية أو تضغط على جذور الأعصاب الخارجة إلى الساقين.
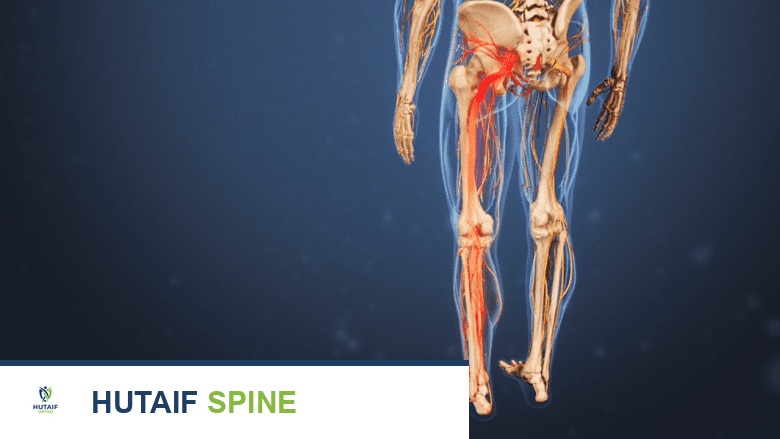
النتوءات العظمية في أسفل الظهر تسبب ضعفًا وألمًا في إحدى الساقين أو كلتيهما.
عندما تسبب النتوءات العظمية تضيق القناة الشوكية في أسفل العمود الفقري، قد يبلغ المرضى عن شعورهم بما يلي:
- ألم خفيف في أسفل الظهر: يزداد سوءًا عند الوقوف أو المشي.
- ألم، تنميل، أو وخز يمتد إلى الأرداف والجزء الخلفي من الفخذين (أو إحداهما): يُعرف هذا أيضًا بالألم الجذري أو عرق النسا.
- ضعف في إحدى الساقين أو كلتيهما: مما قد يؤثر على القدرة على المشي أو الوقوف لفترات طويلة.
- تخفيف الألم عند الانحناء للأمام: مثل الانحناء فوق عربة تسوق أو عصا، حيث يؤدي ذلك إلى توسيع مؤقت للقناة الشوكية وتخفيف الضغط على الأعصاب.
- تشنجات عضلية: في الساقين أو الأرداف.
في حالات نادرة، يمكن أن يسبب تضيق القناة الشوكية الشديد أيضًا سلس البول أو البراز، وهي حالة طارئة تتطلب عناية طبية فورية.
النتوءات العظمية وتضيق القناة الشوكية
تُعد العلاقة بين النتوءات العظمية وتضيق القناة الشوكية أمرًا بالغ الأهمية لفهم الأعراض. تضيق القناة الشوكية هو تضييق غير طبيعي في أي قناة أو ممر في الجسم، وفي سياق العمود الفقري، يشير إلى تضييق القناة الشوكية نفسها أو الثقوب الفقرية التي تخرج منها الأعصاب.
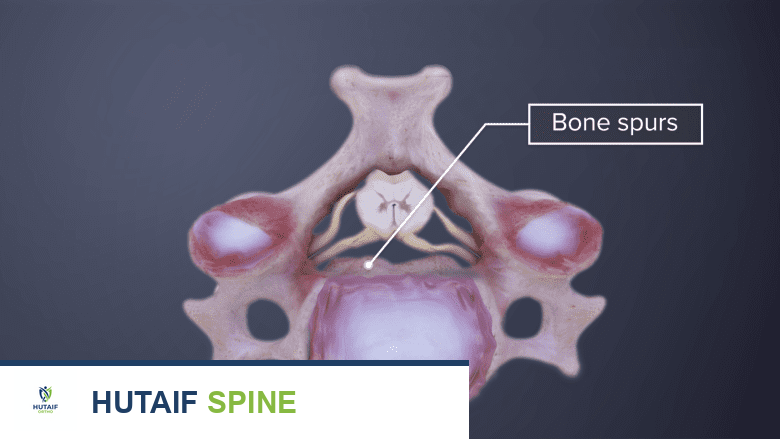
قد تسبب النتوءات العظمية تضييقًا في القناة الشوكية، مما يؤدي إلى تضيق القناة الشوكية.
عندما يحدث تضيق القناة الشوكية، يمكن أن ينضغط الحبل الشوكي وجذور الأعصاب. يمكن أن يسبب هذا الضغط ألمًا، وخزًا، وتنميلًا، و/أو ضعفًا، وعادةً ما يحدث هذا بشكل ثنائي - في كلتا الساقين أو كلتا الذراعين. عندما يؤثر تضيق القناة الشوكية على الساقين، تميل الأعراض إلى أن تكون أسوأ عند الوقوف والمشي وأفضل عند الجلوس.
من المهم ملاحظة:
ليست كل حالات تضيق القناة الشوكية ناتجة عن النتوءات العظمية. يمكن أن تشمل الأسباب الأخرى:
*
بروز أو انزلاق غضروفي:
ضغط الأقراص على الأعصاب.
*
تضخم الأربطة الشوكية:
سماكة الأربطة داخل القناة الشوكية.
*
أورام العمود الفقري:
نمو غير طبيعي داخل أو حول العمود الفقري.
*
كسور الفقرات:
تلف العظام الفقارية.
*
التهابات العمود الفقري:
مثل التهاب العظم والنقي.
بالإضافة إلى ذلك، يمكن أن يكون للأعراض مثل الألم، التنميل، والوخز في الأطراف أسباب أخرى غير النتوءات العظمية، مثل مرض السكري أو ضعف الدورة الدموية. لذا، فإن الحصول على تشخيص دقيق أمر ضروري للعلاج المناسب وتخفيف الألم.
تشخيص النتوءات العظمية بدقة
يُعد التشخيص الدقيق للنتوءات العظمية أمرًا بالغ الأهمية لتحديد خطة العلاج الأنسب. يعتمد التشخيص على مزيج من التاريخ الطبي الشامل، الفحص البدني، ودراسات التصوير المتقدمة. في عيادة الأستاذ الدكتور محمد هطيف في صنعاء، يتم اتباع نهج شامل ومُتخصص لضمان تشخيص دقيق وفعال.
خطوات التشخيص تتضمن عادةً ما يلي:
-
التاريخ الطبي والفحص السريري:
- التاريخ الطبي: سيسأل الطبيب عن الأعراض التي تعاني منها، متى بدأت، ما الذي يجعلها أسوأ أو أفضل، تاريخ أي إصابات سابقة، والأمراض المزمنة الأخرى.
- الفحص البدني: سيقوم الأستاذ الدكتور محمد هطيف بتقييم نطاق حركة العمود الفقري، قوة العضلات، ردود الفعل العصبية، والإحساس في الأطراف. سيتحقق أيضًا من وجود أي علامات للضغط العصبي، مثل الألم عند لمس مناطق معينة أو صعوبة في أداء حركات معينة.
-
دراسات التصوير:
- الأشعة السينية (X-rays): تُعد الأشعة السينية مفيدة في الكشف عن التغيرات العظمية مثل النتوءات العظمية، وتضييق المساحات بين الفقرات، وعلامات الفُصال العظمي. يمكنها أن تظهر بوضوح الزوائد العظمية على طول حواف الفقرات.
- التصوير بالرنين المغناطيسي (MRI): يُعد التصوير بالرنين المغناطيسي الأداة الأكثر تفصيلاً لتقييم العمود الفقري. يوفر صورًا مفصلة للأنسجة الرخوة مثل الأقراص الفقرية، الحبل الشوكي، وجذور الأعصاب. يمكنه الكشف عن مدى ضغط النتوءات العظمية على هذه الهياكل، وتحديد درجة تضيق القناة الشوكية.
- التصوير المقطعي المحوسب (CT Scan): يُستخدم التصوير المقطعي المحوسب لتقديم صور عظمية مفصلة للغاية. يمكنه إظهار حجم وشكل النتوءات العظمية بدقة أكبر من الأشعة السينية، ويوفر رؤية ثلاثية الأبعاد للعمود الفقري، وهو مفيد بشكل خاص للمرضى الذين لا يستطيعون إجراء التصوير بالرنين المغناطيسي.
- دراسات التوصيل العصبي وتخطيط كهربية العضل (Nerve Conduction Studies and Electromyography - NCS/EMG): قد تُستخدم هذه الاختبارات لتقييم وظيفة الأعصاب وتحديد ما إذا كان هناك تلف عصبي أو ضغط، ومستوى الضغط، خاصةً عندما تكون الأعراض عصبية (تنميل، وخز، ضعف).
-
التشخيص التفريقي:
- بما أن أعراض النتوءات العظمية يمكن أن تتشابه مع حالات أخرى، فإن الأستاذ الدكتور محمد هطيف سيقوم بإجراء تشخيص تفريقي لاستبعاد الأسباب المحتملة الأخرى للألم والتنميل والضعف، مثل الانزلاق الغضروفي، الأورام، الالتهابات، أو حتى حالات غير متعلقة بالعمود الفقري مثل اعتلال الأعصاب السكري أو مشاكل الدورة الدموية.
بفضل خبرته الواسعة واستخدامه لأحدث تقنيات التشخيص، يضمن الأستاذ الدكتور محمد هطيف في صنعاء أن يتمكن المرضى من الحصول على تشخيص دقيق وشامل، مما يمهد الطريق لخطة علاجية مخصصة وفعالة.
خيارات علاج النتوءات العظمية
يعتمد علاج النتوءات العظمية على شدة الأعراض، موقع النتوء، ومدى تأثيره على جودة حياة المريض. يهدف العلاج بشكل أساسي إلى تخفيف الألم، تقليل الالتهاب، وتحسين الوظيفة. يقدم الأستاذ الدكتور محمد هطيف في صنعاء مجموعة واسعة من الخيارات العلاجية، بدءًا من الأساليب غير الجراحية وصولًا إلى التدخلات الجراحية المتقدمة، مصممًا خطة علاجية فردية لكل مريض.
العلاج غير الجراحي (التحفظي)
في معظم الحالات، يبدأ العلاج بالأساليب غير الجراحية، والتي يمكن أن تكون فعالة جدًا في تخفيف الأعراض.
-
الراحة وتعديل النشاط:
- تجنب الأنشطة التي تزيد الألم.
- تغيير الوضعيات أو طرق أداء المهام لتقليل الضغط على المنطقة المصابة.
- الالتزام بالراحة الكافية.
-
الأدوية:
- مضادات الالتهاب غير الستيرويدية (NSAIDs): مثل الإيبوبروفين والنابروكسين، لتقليل الألم والالتهاب.
- مرخيات العضلات: لتخفيف التشنجات العضلية المصاحبة.
- مسكنات الألم: مثل الأسيتامينوفين للألم الخفيف إلى المتوسط.
- أدوية الألم العصبي: مثل الجابابنتين أو البريجابالين، في حالة وجود ألم عصبي حاد.
-
العلاج الطبيعي:
- برامج تمارين مخصصة لتقوية عضلات الظهر والرقبة الأساسية.
- تمارين الإطالة لتحسين المرونة ونطاق الحركة.
- تقنيات العلاج اليدوي لتقليل الألم وتحسين الميكانيكا الحيوية للعمود الفقري.
- العلاج بالحرارة والبرودة لتقليل الالتهاب والألم.
- التدريب على الوضعيات الصحيحة لتقليل الإجهاد على العمود الفقري.
-
الحقن:
- حقن الستيرويد فوق الجافية (Epidural Steroid Injections): تُحقن الكورتيكوستيرويدات مباشرة في الفراغ فوق الجافية حول الحبل الشوكي والأعصاب لتقليل الالتهاب وتخفيف الألم.
- حقن المفاصل الوجيهية (Facet Joint Injections): تُستخدم لتشخيص وعلاج الألم الناجم عن التهاب المفاصل الوجيهية، والتي غالبًا ما تكون مصدرًا لتكون النتوءات العظمية.
-
تغيير نمط الحياة:
- فقدان الوزن: لتقليل الضغط على المفاصل الحاملة للوزن.
- الإقلاع عن التدخين: حيث يؤثر التدخين سلبًا على صحة الأقراص الفقرية والعظام.
- التغذية الصحية: لدعم صحة العظام والمفاصل.
العلاج الجراحي
يُعد التدخل الجراحي الخيار الأخير، ويُوصى به عادةً عندما تفشل العلاجات غير الجراحية في تخفيف الأعراض بشكل كافٍ، أو عندما تكون هناك علامات على ضغط عصبي شديد ومتقدم، مثل الضعف العضلي المتفاقم، أو مشاكل في التحكم في المثانة والأمعاء (في حالات تضيق القناة الشوكية الشديد).
تهدف الجراحة إلى تخفيف الضغط على الحبل الشوكي والأعصاب عن طريق إزالة النتوءات العظمية أو جزء من الفقرة. من بين الإجراءات الجراحية الشائعة:
-
استئصال الصفيحة الفقرية (Laminectomy):
- إزالة جزء من الصفيحة الفقرية (الجزء الخلفي من الفقرة) لتوسيع القناة الشوكية وتخفيف الضغط على الحبل الشوكي والأعصاب. غالبًا ما يُجرى في حالات تضيق القناة الشوكية الشديد.
-
استئصال القرص (Discectomy):
- إذا كان هناك قرص غضروفي منزلق يساهم في الضغط، فقد يتم إزالة الجزء المتضرر منه.
-
توسيع الثقبة الفقرية (Foraminotomy):
- إزالة العظم أو الأنسجة التي تضيق الثقوب الفقرية (الممرات التي تخرج منها جذور الأعصاب) لتخفيف الضغط على الأعصاب.
-
دمج الفقرات (Spinal Fusion):
- في بعض الحالات، بعد إزالة العظم الزائد، قد يكون العمود الفقري غير مستقر. في هذه الحالة، قد يتم دمج فقرتين أو أكثر معًا باستخدام مسامير وقضبان أو طعوم عظمية لتثبيت العمود الفقري.
الأستاذ الدكتور محمد هطيف ، بصفته جراح عظام وعمود فقري بارع في صنعاء، يمتلك خبرة واسعة في إجراء هذه العمليات الجراحية المعقدة بأعلى مستويات الدقة والأمان. يتم تقييم كل حالة بعناية فائقة لتحديد ما إذا كانت الجراحة هي الخيار الأنسب، وما هو الإجراء الأكثر فعالية لتحقيق أفضل النتائج للمريض.
| نوع العلاج | الوصف | الاستخدامات الشائعة |
|---|---|---|
| غير الجراحي | ||
| الأدوية | مسكنات الألم، مضادات الالتهاب، مرخيات العضلات، أدوية الألم العصبي. | تخفيف الألم والالتهاب، إدارة الأعراض الخفيفة إلى المتوسطة. |
| العلاج الطبيعي | تمارين تقوية، إطالة، علاج يدوي، تعديل الوضعيات. | تحسين القوة والمرونة، تقليل الضغط على الأعصاب. |
| الحقن | حقن الستيرويد فوق الجافية، حقن المفاصل الوجيهية. | تخفيف الالتهاب والألم الموضعي، تشخيص مصدر الألم. |
| الجراحي | ||
| استئصال الصفيحة | إزالة جزء من العظم لتوسيع القناة الشوكية. | حالات تضيق القناة الشوكية الشديدة. |
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك