هل الطفح الجلدي على وجهي علامة على الإصابة بالذئبة الحمراء؟ دليل شامل من الأستاذ الدكتور محمد هطيف

الخلاصة الطبية السريعة: الذئبة الحمراء مرض مناعي ذاتي يسبب التهابًا مزمنًا يؤثر على أعضاء متعددة، وقد يظهر على شكل طفح جلدي في الوجه والتهاب مفاصل. يتطلب التشخيص الدقيق تحاليل مخبرية وفحصًا سريريًا شاملًا، ويشمل العلاج أدوية للسيطرة على الالتهاب والأعراض.
مقدمة: فهم العلاقة بين طفح الوجه والذئبة الحمراء
إن ظهور طفح جلدي على الوجه، خاصة إذا كان مصحوبًا بآلام في المفاصل، يمكن أن يثير قلقًا كبيرًا لدى الكثيرين، ويدفعهم للتساؤل عما إذا كانت هذه الأعراض مرتبطة بمرض الذئبة الحمراء (Systemic Lupus Erythematosus - SLE). الذئبة الحمراء هي حالة معقدة من أمراض المناعة الذاتية، حيث يهاجم الجهاز المناعي للجسم أنسجته وأعضائه عن طريق الخطأ، مما يؤدي إلى التهاب مزمن يمكن أن يؤثر على المفاصل، الجلد، الكلى، القلب، الرئتين، والأوعية الدموية، وحتى الدماغ.
في حين أن الطفح الجلدي على الوجه هو بالفعل أحد العلامات المميزة للذئبة، والمعروف باسم "الطفح الفراشي" أو "الطفح الوجني"، إلا أنه ليس كل طفح جلدي يعني بالضرورة الإصابة بالذئبة. هناك العديد من الحالات الجلدية الأخرى التي يمكن أن تسبب طفحًا مشابهًا، مثل حب الشباب، الوردية، الأكزيما، أو التهاب الجلد الدهني. لذا، فإن التمييز بين هذه الحالات يتطلب خبرة طبية متخصصة وتشخيصًا دقيقًا.
يُعد الأستاذ الدكتور محمد هطيف، بخبرته الواسعة في مجال أمراض الروماتيزم والمناعة، المرجع الأول في صنعاء لتقديم التشخيص الدقيق والعلاج الفعال لمثل هذه الحالات المعقدة. يهدف هذا الدليل الشامل إلى تزويدكم بمعلومات مفصلة حول الذئبة الحمراء، أعراضها، كيفية تشخيصها، وخيارات العلاج المتاحة، مع التركيز على أهمية الاستشارة الطبية المتخصصة.

التشريح والفيزيولوجيا المرضية للذئبة الحمراء وتأثيرها على الجلد والمفاصل
لفهم كيفية تأثير الذئبة الحمراء على الجسم، وخاصة على الجلد والمفاصل، من المهم أن نلقي نظرة مبسطة على التشريح والفيزيولوجيا المرضية لهذا المرض المناعي الذاتي. يتكون جسم الإنسان من أنظمة وأنسجة معقدة، وفي الذئبة الحمراء، يقع الخلل في الجهاز المناعي الذي يفقد قدرته على التمييز بين الخلايا السليمة والمواد الغريبة (مثل البكتيريا والفيروسات). بدلاً من مهاجمة الغزاة الخارجيين فقط، يبدأ الجهاز المناعي بإنتاج أجسام مضادة تهاجم الخلايا والأنسجة السليمة في الجسم، وتسمى هذه الأجسام المضادة "الأجسام المضادة الذاتية".
الجلد:
الجلد هو أكبر عضو في جسم الإنسان ويتكون من طبقات متعددة، أهمها:
*
البشرة (Epidermis):
الطبقة الخارجية الواقية.
*
الأدمة (Dermis):
الطبقة الوسطى التي تحتوي على الأوعية الدموية، الأعصاب، بصيلات الشعر، والغدد العرقية والدهنية.
*
النسيج تحت الجلد (Subcutaneous tissue):
الطبقة الأعمق التي تحتوي على الدهون والأنسجة الضامة.
في حالات الذئبة الحمراء، يمكن للأجسام المضادة الذاتية أن تهاجم خلايا الجلد، خاصة في الطبقات العليا من الأدمة، مما يؤدي إلى التهاب وتلف. هذا الالتهاب يتجلى على شكل طفح جلدي، والذي غالبًا ما يكون حساسًا للضوء الشمسي (الحساسية الضوئية). الطفح الفراشي النموذجي على الوجه، والذي يغطي الأنف والخدين، هو نتيجة لهذا الالتهاب. كما يمكن أن تظهر أنواع أخرى من الطفح الجلدي مثل الذئبة القرصية (Discoid Lupus) التي تسبب آفات جلدية سميكة ومتقشرة، والذئبة الجلدية تحت الحادة (Subacute Cutaneous Lupus) التي تظهر كبقع حمراء متقشرة.
المفاصل:
المفاصل هي نقاط التقاء عظمتين أو أكثر، وتسمح بالحركة. تتكون المفاصل من:
*
الغضروف:
نسيج ناعم يغطي نهايات العظام ويقلل الاحتكاك.
*
الغشاء الزليلي (Synovial membrane):
يبطن المفصل وينتج السائل الزليلي الذي يغذي الغضروف ويسهل الحركة.
*
المحفظة المفصلية:
تحيط بالمفصل وتثبته.
في الذئبة الحمراء، تهاجم الأجسام المضادة الذاتية الغشاء الزليلي للمفاصل، مما يؤدي إلى التهاب (التهاب المفاصل). هذا الالتهاب يسبب الألم، التورم، التصلب، والحساسية في المفاصل. على عكس بعض أنواع التهاب المفاصل الأخرى، فإن التهاب المفاصل الناتج عن الذئبة الحمراء عادةً لا يسبب تآكلًا دائمًا أو تشوهًا في المفاصل، ولكنه قد يكون مؤلمًا وموهنًا.
تأثيرات جهازية أخرى:
بالإضافة إلى الجلد والمفاصل، يمكن للذئبة الحمراء أن تؤثر على:
*
الكلى:
التهاب الكلى (التهاب الكلى الذئبي) هو أحد أخطر مضاعفات الذئبة.
*
القلب:
التهاب التامور (Pericarditis) أو التهاب عضلة القلب (Myocarditis).
*
الرئتين:
التهاب الجنبة (Pleurisy) أو التهاب الرئة الذئبي.
*
الدم:
فقر الدم، نقص الصفائح الدموية، أو نقص خلايا الدم البيضاء.
*
الجهاز العصبي:
الصداع، النوبات، أو مشاكل في الذاكرة.
فهم هذه الآليات يساعد المرضى على إدراك طبيعة مرضهم وأهمية الالتزام بالعلاج الموصوف من قبل أخصائي مثل الأستاذ الدكتور محمد هطيف.
الأسباب وعوامل الخطر للإصابة بالذئبة الحمراء
الذئبة الحمراء مرض معقد لا يُعرف سببه الدقيق حتى الآن، ولكن يُعتقد أنه ناتج عن مجموعة من العوامل الوراثية والبيئية التي تتفاعل معًا لتؤدي إلى خلل في الجهاز المناعي. فهم هذه العوامل يمكن أن يساعد في تحديد الأشخاص الأكثر عرضة للإصابة وتوفير معلومات قيمة للمرضى.
العوامل الوراثية
- التاريخ العائلي: كما هو الحال في قصتك، فإن وجود أفراد في العائلة مصابين بالذئبة الحمراء (مثل الأخت أو الابنة) يزيد من خطر الإصابة. هذا يشير بقوة إلى وجود استعداد وراثي. ومع ذلك، لا يعني وجود جين معين أن الشخص سيصاب بالذئبة بالضرورة، بل يزيد من احتمالية حدوثها عند التعرض لمحفزات بيئية معينة.
- الجينات: تم تحديد العديد من الجينات التي يُعتقد أنها تزيد من خطر الإصابة بالذئبة، ولكن لا يوجد جين واحد مسؤول عن المرض بمفرده. الذئبة هي مرض متعدد الجينات، مما يعني أن مجموعة من الجينات المتعددة تساهم في الاستعداد للإصابة.
العوامل البيئية
- التعرض لأشعة الشمس فوق البنفسجية (UV): يُعد التعرض لأشعة الشمس أحد أبرز المحفزات المعروفة لنوبات الذئبة، خاصة الطفح الجلدي. يمكن أن تؤدي الأشعة فوق البنفسجية إلى تلف خلايا الجلد، مما يؤدي إلى إطلاق مواد تحفز الجهاز المناعي على الهجوم.
- العدوى: بعض أنواع العدوى الفيروسية والبكتيرية (مثل فيروس إبشتاين-بار) قد تلعب دورًا في تحفيز الذئبة لدى الأفراد المستعدين وراثيًا.
- الأدوية: بعض الأدوية يمكن أن تسبب نوعًا من الذئبة يسمى "الذئبة الدوائية" (Drug-induced Lupus)، والتي عادةً ما تختفي بمجرد إيقاف الدواء المسبب. من أمثلة هذه الأدوية بعض أدوية ضغط الدم، أدوية اضطرابات النظم القلبي، والمضادات الحيوية.
- التدخين: يُعتقد أن التدخين يزيد من خطر الإصابة بالذئبة ويجعل أعراضها أكثر حدة.
- التعرض للمواد الكيميائية: قد يكون التعرض لبعض المواد الكيميائية السامة، مثل السيليكا، عامل خطر محتمل.
العوامل الهرمونية والجنسية
- الجنس: الذئبة الحمراء أكثر شيوعًا بكثير لدى النساء منها لدى الرجال، بنسبة تصل إلى 9:1. يُعتقد أن الهرمونات الأنثوية، وخاصة الإستروجين، تلعب دورًا في تطور المرض.
- العمر: يمكن أن تظهر الذئبة في أي عمر، ولكنها غالبًا ما تُشخص بين سن 15 و 45 عامًا.
العوامل العرقية
- العرق: الذئبة الحمراء أكثر شيوعًا وشدة لدى بعض المجموعات العرقية، مثل الأمريكيين من أصل أفريقي، اللاتينيين، الآسيويين، وسكان جزر المحيط الهادئ.
من المهم ملاحظة أن هذه العوامل تزيد من خطر الإصابة بالذئبة، ولكنها لا تضمن حدوثها. إن التفاعل المعقد بين هذه العوامل هو ما يؤدي في النهاية إلى تطور المرض. في حال وجود أي من عوامل الخطر هذه وظهور أعراض مشتبه بها، فإن استشارة أخصائي مثل الأستاذ الدكتور محمد هطيف في صنعاء أمر بالغ الأهمية للتقييم والتشخيص المبكر.

الأعراض والعلامات المميزة للذئبة الحمراء
الذئبة الحمراء مرض "ذو ألف وجه"، مما يعني أن أعراضه يمكن أن تختلف بشكل كبير من شخص لآخر، وقد تتغير بمرور الوقت. هذا التنوع يجعل تشخيص الذئبة تحديًا، ويتطلب طبيبًا ذا خبرة عالية لربط العلامات والأعراض المختلفة. إليك أبرز الأعراض والعلامات التي قد تشير إلى الإصابة بالذئبة الحمراء:
الأعراض العامة والشائعة
- التعب الشديد (Fatigue): من أكثر الأعراض شيوعًا وإرهاقًا، ولا يتحسن بالراحة.
- الحمى غير المبررة: ارتفاع درجة الحرارة بشكل متكرر دون وجود عدوى واضحة.
- آلام المفاصل والتورم (Arthritis): غالبًا ما تكون مؤلمة ومتورمة، خاصة في مفاصل اليدين، الرسغين، الركبتين، والقدمين. قد تكون متنقلة (تنتقل من مفصل لآخر).
- آلام العضلات (Myalgia): آلام عامة في العضلات.
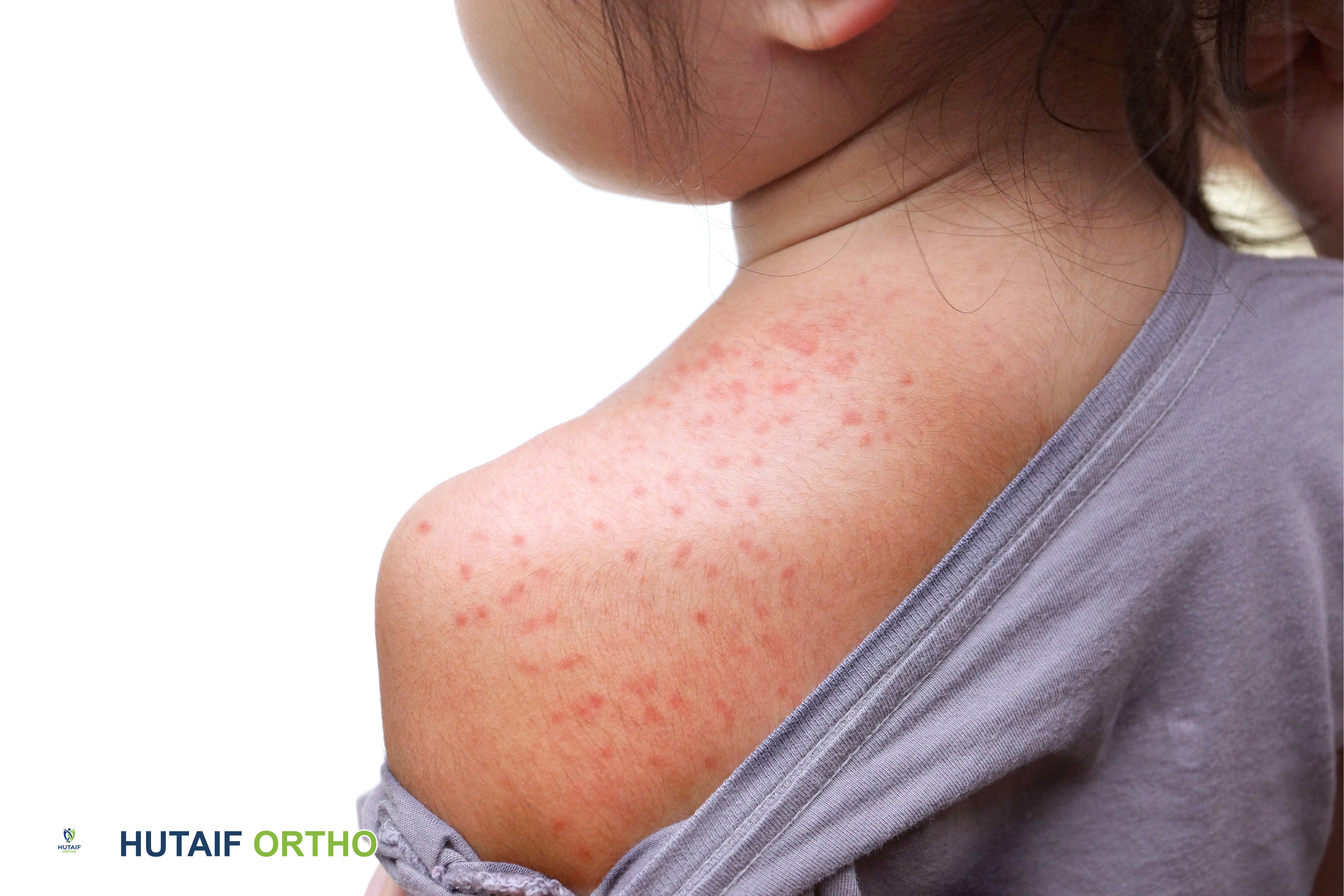
الأعراض الجلدية (الطفح الجلدي)
الطفح الجلدي هو أحد السمات المميزة للذئبة، ويمكن أن يظهر بأشكال مختلفة:
-
الطفح الفراشي (Malar Rash / Butterfly Rash):
وهو طفح أحمر يظهر على الخدين وجسر الأنف، ويشبه شكل الفراشة. عادةً ما يكون مسطحًا أو مرتفعًا قليلًا ولا يسبب حكة. غالبًا ما يزداد سوءًا عند التعرض لأشعة الشمس.

- الذئبة القرصية (Discoid Lupus): تظهر على شكل آفات جلدية حمراء، مرتفعة، متقشرة، وقد تسبب ندوبًا دائمة وتغيرًا في لون الجلد وفقدان الشعر في المنطقة المصابة. غالبًا ما تظهر على الوجه، فروة الرأس، والأذنين.
- الذئبة الجلدية تحت الحادة (Subacute Cutaneous Lupus): تظهر على شكل بقع حمراء متقشرة أو آفات حلقية، غالبًا ما تكون في المناطق المعرضة للشمس مثل الذراعين والكتفين والجذع.
- الحساسية الضوئية (Photosensitivity): رد فعل جلدي مبالغ فيه للتعرض لأشعة الشمس، حيث يتطور الطفح الجلدي أو يزداد سوءًا بعد التعرض للشمس.
- تقرحات الفم والأنف: تقرحات غير مؤلمة تظهر داخل الفم أو الأنف.
- تساقط الشعر: قد يكون تساقط الشعر مؤقتًا أو دائمًا في بعض الحالات.
أعراض الجهاز التنفسي والقلب
- التهاب الجنبة (Pleurisy): التهاب في الغشاء المحيط بالرئتين، يسبب ألمًا حادًا في الصدر يزداد سوءًا مع التنفس العميق.
- التهاب التامور (Pericarditis): التهاب في الغشاء المحيط بالقلب، يسبب ألمًا في الصدر.
- ضيق التنفس: قد يحدث بسبب التهاب الرئة أو تراكم السوائل حول الرئتين.
أعراض الجهاز البولي (الكلى)
- التهاب الكلى الذئبي (Lupus Nephritis): يمكن أن يؤدي إلى تلف الكلى، مما يسبب تورمًا في الساقين والقدمين، ارتفاع ضغط الدم، ووجود بروتين أو دم في البول. قد لا تظهر أعراض واضحة في المراحل المبكرة.
أعراض الجهاز العصبي والدماغ
- الصداع: صداع نصفي أو صداع توتري.
- مشاكل في الذاكرة والتركيز: تُعرف باسم "ضباب الذئبة".
- النوبات: تشنجات.
- السكتة الدماغية: في حالات نادرة.
- تغيرات في المزاج: الاكتئاب أو القلق.
أعراض الدم والأوعية الدموية
- فقر الدم (Anemia): نقص خلايا الدم الحمراء، مما يسبب التعب والضعف.
- نقص الصفائح الدموية (Thrombocytopenia): قد يؤدي إلى سهولة النزيف أو الكدمات.
- نقص خلايا الدم البيضاء (Leukopenia): قد يزيد من خطر العدوى.
- ظاهرة رينو (Raynaud's Phenomenon): تصبح أصابع اليدين والقدمين بيضاء أو زرقاء أو حمراء وخدرة عند التعرض للبرد أو التوتر.
- تجلط الدم: زيادة خطر تكون جلطات دموية في الأوردة أو الشرايين.
نظرًا لتنوع هذه الأعراض، من الضروري عدم تجاهل أي منها، خاصة إذا كانت تحدث معًا أو تستمر لفترة طويلة. التشخيص المبكر والعلاج المناسب يمكن أن يحد من تطور المرض ويحسن من جودة حياة المريض. إذا كنت تعاني من أي من هذه الأعراض، فإن استشارة الأستاذ الدكتور محمد هطيف في صنعاء هي الخطوة الأولى نحو فهم حالتك والحصول على الرعاية اللازمة.
التشخيص الدقيق للذئبة الحمراء
يعتبر تشخيص الذئبة الحمراء عملية معقدة تتطلب خبرة سريرية واسعة، حيث لا يوجد اختبار واحد يمكنه تأكيد الإصابة بالمرض بشكل قاطع. يعتمد التشخيص على مزيج من التاريخ الطبي للمريض، الفحص البدني الشامل، ونتائج التحاليل المخبرية. نظرًا لتشابه أعراض الذئبة مع العديد من الحالات الأخرى، فإن الطبيب المختص مثل الأستاذ الدكتور محمد هطيف سيقوم بتقييم دقيق لاستبعاد الأمراض الأخرى ووضع التشخيص الصحيح.
التاريخ الطبي والفحص البدني
- التاريخ الطبي المفصل: سيقوم الدكتور هطيف بسؤالك عن جميع الأعراض التي تعاني منها، متى بدأت، مدى شدتها، وهل هناك أي عوامل تحفزها أو تخففها. سيتم الاستفسار عن تاريخك العائلي للأمراض المناعية الذاتية، الأدوية التي تتناولها، وأي حالات طبية أخرى لديك. هذا الجزء حاسم جدًا، خاصة وأن لديك تاريخًا عائليًا للذئبة.
- الفحص البدني الشامل: سيقوم الطبيب بفحص شامل للجلد للبحث عن الطفح الجلدي (خاصة الطفح الفراشي أو الآفات القرصية)، وفحص المفاصل لتقييم وجود ألم، تورم، أو تصلب. كما سيقوم بتقييم القلب، الرئتين، والكلى، والجهاز العصبي للبحث عن أي علامات للالتهاب أو التلف.
التحاليل المخبرية
تُعد التحاليل المخبرية جزءًا أساسيًا من عملية التشخيص، ولكن يجب تفسير نتائجها في سياق الأعراض السريرية.
-
اختبار الأجسام المضادة للنواة (ANA - Antinuclear Antibody):
- ما هو؟ اختبار ANA هو فحص دم يبحث عن أجسام مضادة تهاجم نواة الخلايا السليمة.
- أهميته: غالبية المصابين بالذئبة الحمراء (أكثر من 95%) تكون نتيجة اختبار ANA لديهم إيجابية. لذا، فإن نتيجة ANA السلبية جدًا (كما في حالتك) تجعل تشخيص الذئبة الحمراء أقل احتمالًا بكثير، ولكنها لا تستبعدها تمامًا في حالات نادرة.
- ملاحظة هامة: نتيجة ANA الإيجابية لا تعني بالضرورة الإصابة بالذئبة، حيث يمكن أن تكون إيجابية في أمراض مناعية ذاتية أخرى، أو حتى لدى بعض الأشخاص الأصحاء.
-
اختبارات الأجسام المضادة النوعية للذئبة: إذا كانت نتيجة ANA إيجابية، فسيتم إجراء اختبارات أكثر تحديدًا:
- مضاد الحمض النووي المزدوج (Anti-dsDNA): يوجد هذا الجسم المضاد بشكل خاص في الذئبة الحمراء، ووجوده يؤكد التشخيص وغالبًا ما يرتبط بزيادة نشاط المرض وتأثر الكلى.
- مضاد Sm (Anti-Sm): جسم مضاد آخر خاص بالذئبة الحمراء، ووجوده يؤكد التشخيص.
- مضاد Ro/SSA ومضاد La/SSB: قد تكون موجودة في الذئبة الحمراء وبعض أمراض المناعة الذاتية الأخرى.
- مضاد الفوسفوليبيد (Antiphospholipid Antibodies): ترتبط بزيادة خطر تجلط الدم والإجهاض المتكرر.
-
اختبارات الالتهاب:
- معدل ترسيب كرات الدم الحمراء (ESR - Erythrocyte Sedimentation Rate) والبروتين التفاعلي C (CRP - C-reactive protein): هذه الاختبارات تقيس مستوى الالتهاب في الجسم. غالبًا ما تكون مرتفعة في الذئبة الحمراء.
-
اختبارات الدم الشاملة:
- تعداد الدم الكامل (CBC): للبحث عن فقر الدم، نقص خلايا الدم البيضاء، أو نقص الصفائح الدموية، وهي كلها علامات شائعة للذئبة.
-
اختبارات وظائف الكلى والكبد:
- تحليل البول: للبحث عن البروتين أو الدم في البول، مما يشير إلى تأثر الكلى.
- اختبارات وظائف الكلى (Creatinine, BUN): لتقييم مدى كفاءة الكلى.
- اختبارات وظائف الكبد: لتقييم صحة الكبد.
خزعة الجلد أو الكلى
- خزعة الجلد: إذا كان هناك طفح جلدي مشتبه به، يمكن أخذ عينة صغيرة من الجلد لفحصها تحت المجهر. يمكن أن تكشف خزعة الجلد عن التغيرات المميزة للذئبة.
- خزعة الكلى: إذا كانت هناك علامات على تأثر الكلى، فقد تكون خزعة الكلى ضرورية لتقييم مدى الضرر وتحديد نوع التهاب الكلى الذئبي، وهو أمر حاسم لتوجيه العلاج.
معايير التصنيف
يستخدم الأطباء معايير تصنيف معينة (مثل معايير الكلية الأمريكية للروماتيزم ACR أو EULAR/ACR) للمساعدة في تشخيص الذئبة الحمراء. هذه المعايير تتضمن مجموعة من الأعراض السريرية ونتائج التحاليل المخبرية.
في حالتك، مع وجود تاريخ عائلي للذئبة وطفح جلدي وآلام في المفاصل، ولكن مع نتائج مختبرية سلبية (خاصة ANA)، فإن هذا يجعل تشخيص الذئبة الحمراء أقل احتمالًا، ويشير إلى أن الأعراض قد تكون ناجمة عن حالات أخرى. ومع ذلك، فإن الشك لا يزال قائمًا بسبب التاريخ العائلي. لهذا السبب، فإن التوصية بالثقة في طبيبك المعالج الذي فحصك ويعرف أعراضك المحددة هي نصيحة سليمة. وإذا كنت لا تزال غير متأكد وترغب في رأي ثانٍ، فإن استشارة أخصائي أمراض الروماتيزم مثل الأستاذ الدكتور محمد هطيف في صنعاء هي الخطوة الأكثر حكمة للحصول على تقييم شامل ومطمئن.
العلاج الشامل للذئبة الحمراء وإدارة الأعراض
يهدف علاج الذئبة الحمراء إلى السيطرة على الأعراض، تقليل الالتهاب، منع التلف الدائم للأعضاء، وتحسين جودة حياة المريض. نظرًا لأن الذئبة مرض مزمن، فإن العلاج غالبًا ما يكون طويل الأمد ويتطلب متابعة منتظمة. يعتمد اختيار العلاج على شدة المرض، الأعضاء المصابة، والأعراض التي يعاني منها المريض.
يقدم الأستاذ الدكتور محمد هطيف في صنعاء خطط علاج مخصصة لكل مريض، مع الأخذ في الاعتبار جميع جوانب الحالة.
الأدوية المستخدمة في علاج الذئبة الحمراء
-
مضادات الالتهاب غير الستيرويدية (NSAIDs):
- الاستخدام: لتخفيف الألم والتورم في المفاصل والعضلات، وعلاج الحمى الخفيفة.
- أمثلة: إيبوبروفين، نابروكسين.
- ملاحظة: يجب استخدامها بحذر وتحت إشراف طبي بسبب الآثار الجانبية المحتملة على المعدة والكلى.
-
مضادات الملاريا (Antimalarials):
- الاستخدام: مثل هيدروكسي كلوروكين (Plaquenil)، وهو دواء أساسي في علاج الذئبة. يساعد في السيطرة على الطفح الجلدي، آلام المفاصل، التعب، ويقلل من نوبات المرض وتلف الأعضاء.
- الآثار الجانبية: عادة ما تكون خفيفة، ولكن يجب إجراء فحوصات منتظمة للعين بسبب خطر نادر على شبكية العين.
-
الكورتيكوستيرويدات (Corticosteroids):
- الاستخدام: مثل بريدنيزون، تستخدم لتقليل الالتهاب الشديد وقمع الجهاز المناعي بسرعة. تُعطى بجرعات عالية في حالات نوبات الذئبة الحادة أو عندما تكون الأعضاء الحيوية مثل الكلى أو الدماغ متأثرة.
- ملاحظة: تستخدم عادة لأقصر فترة ممكنة وبأقل جرعة فعالة بسبب آثارها الجانبية العديدة عند الاستخدام طويل الأمد (مثل زيادة الوزن، هشاشة العظام، ارتفاع ضغط الدم، السكري).
-
مثبطات المناعة (Immunosuppressants):
- الاستخدام: تُستخدم عندما تكون الكورتيكوستيرويدات غير كافية أو لتقليل الحاجة إلى جرعات عالية منها. تعمل على قمع الجهاز المناعي لمنع مهاجمة الأنسجة السليمة.
- أمثلة: ميثوتريكسات، آزاثيوبرين (Imuran)، ميكوفينولات موفيتيل (CellCept)، سيكلوفوسفاميد (Cytoxan).
- الآثار الجانبية: قد
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك

