مرض شويرمان وتحدب الظهر: الدليل الشامل للأعراض والعلاج والجراحة
الخلاصة الطبية
مرض شويرمان هو تشوه هيكلي يؤدي إلى تحدب الظهر، يظهر غالباً خلال فترة المراهقة بسبب نمو غير متساوٍ لفقرات العمود الفقري. يعتمد العلاج على درجة التحدب، بدءاً من العلاج الطبيعي وارتداء الدعامات، وصولاً إلى التدخل الجراحي لتعديل استقامة العمود الفقري وتثبيته في الحالات الشديدة.
الخلاصة الطبية السريعة: مرض شويرمان (Scheuermann's Disease) هو تشوه هيكلي معقد يؤدي إلى تحدب الظهر بشكل ملحوظ، ويظهر غالباً خلال فترة المراهقة بسبب نمو غير متساوٍ لفقرات العمود الفقري (حيث تنمو من الخلف أسرع من الأمام مما يعطيها شكلاً إسفينياً). يعتمد العلاج على درجة التحدب وعمر المريض، بدءاً من المراقبة الطبية الدقيقة، مروراً بالعلاج الطبيعي المتخصص وارتداء الدعامات التقويمية، وصولاً إلى التدخل الجراحي المتقدم لتعديل استقامة العمود الفقري وتثبيته في الحالات الشديدة والمعقدة.
مقدمة عن استقامة العمود الفقري وتحدب الظهر: التوازن الميكانيكي الحيوي
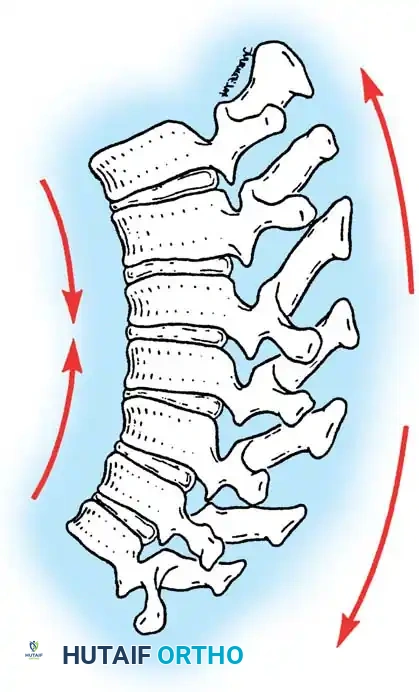
يعد العمود الفقري البشري تحفة من التحف التشريحية والهندسية الحيوية، حيث يتميز في وضعه الطبيعي بوجود أربعة انحناءات متناوبة ومتوازنة تعمل معاً لتحسين الكفاءة الميكانيكية الحيوية، امتصاص الصدمات، وتوزيع الأحمال على الجسم بشكل مثالي. لفهم أي مشكلة تصيب الظهر، يجب أولاً فهم هذا التكوين الطبيعي. يتكون العمود الفقري من:
* انحناء للداخل في منطقة الرقبة (القعس العنقي - Cervical Lordosis).
* انحناء للخارج في منطقة الصدر (الحداب الصدري - Thoracic Kyphosis والذي يتراوح طبيعياً بين 20 إلى 50 درجة).
* انحناء للداخل في أسفل الظهر (القعس القطني - Lumbar Lordosis).
* انحناء للخارج في منطقة العجز (Sacral Kyphosis).
عند الوقوف، يعمل التحدب الصدري والتقعر القطني في حالة من التوازن المتناغم، مما يقلل من استهلاك الطاقة العضلية المطلوبة للحفاظ على وضعية الوقوف المستقيمة. يُعرّف التوازن الطبيعي للعمود الفقري سريرياً من خلال خط وهمي عمودي (Plumb Line) يُسقط من مركز الفقرة العنقية السابعة، والذي يجب أن يمر بالزاوية الخلفية العلوية للفقرة العجزية الأولى.
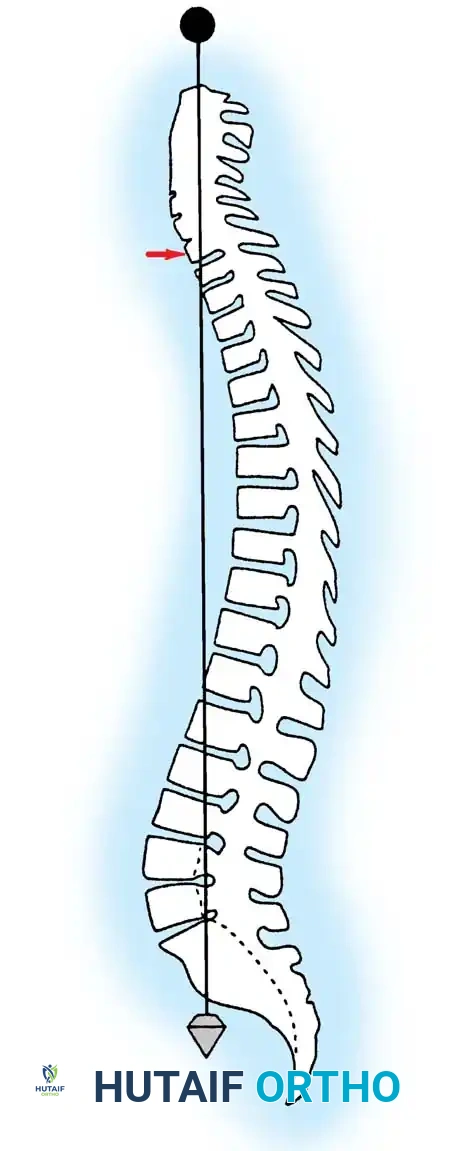
يحدث الخلل في هذا التوازن عندما يميل الجسم إلى الأمام أو الخلف بشكل غير طبيعي. في الوضع المستقيم، يتعرض العمود الفقري باستمرار لقوى الجاذبية، وتعمل عدة هياكل تشريحية معاً للحفاظ على استقراره، بما في ذلك الأقراص الفقرية (الديسك)، الأربطة الداعمة القوية، والعضلات المحيطة بالعمود الفقري والبطن.
يُعتبر تحدب الظهر الذي يبلغ 50 درجة أو أكثر في المنطقة الصدرية أمراً غير طبيعي (فرط الحداب). يظهر التشوه المرضي لتحدب الظهر عادةً عندما يكون الجزء الأمامي من العمود الفقري غير قادر على تحمل قوى الضغط، مما يؤدي إلى قصر العمود الأمامي. وفي المقابل، فإن ضعف الجزء الخلفي وعدم قدرته على مقاومة قوى الشد يؤدي إلى استطالة نسبية للعناصر الخلفية، مما يزيد من تفاقم التحدب.

ما هو مرض شويرمان (Scheuermann's Disease)؟
مرض شويرمان، والذي يُعرف أيضاً باسم "الحداب اليافعي" (Juvenile Kyphosis)، هو حالة تنموية تصيب العمود الفقري وتؤدي إلى تشوه هيكلي ملحوظ. تم وصف هذا المرض لأول مرة في عام 1921 من قبل جراح العظام الدنماركي هولجر فيرنر شويرمان.
على عكس "التحدب الوضعي" (Postural Kyphosis) الذي ينتج عن العادات الخاطئة في الجلوس ويمكن تصحيحه إرادياً من قبل المريض عندما يُطلب منه الوقوف بشكل مستقيم، فإن مرض شويرمان هو تحدب هيكلي صلب. يحدث هذا بسبب تغيرات في شكل الفقرات نفسها؛ فبدلاً من أن تكون الفقرات مستطيلة الشكل، تتخذ شكلاً "إسفينياً" (Wedge-shaped)، حيث يكون ارتفاع الفقرة من الأمام أقل من ارتفاعها من الخلف.

المعايير الطبية لتشخيص شويرمان (معايير سورينسن)
من الناحية الطبية البحتة، يتم تشخيص مرض شويرمان الكلاسيكي (وفقاً لمعايير Sørensen) عندما يظهر التصوير بالأشعة السينية وجود ثلاث فقرات متتالية أو أكثر تعاني من التودد (التشكل الإسفيني) بزاوية تبلغ 5 درجات أو أكثر لكل فقرة.

الأسباب وعوامل الخطر: لماذا يحدث مرض شويرمان؟
حتى اليوم، لا يزال السبب الدقيق لمرض شويرمان غير مفهوم بالكامل، ولكن المجتمع الطبي يتفق على أنه مرض متعدد العوامل (Multifactorial). تشمل النظريات والعوامل المساهمة ما يلي:
- العوامل الوراثية والجينية: هناك دليل قوي على وجود استعداد وراثي، حيث يُلاحظ انتشار المرض بين أفراد العائلات التي لديها تاريخ سابق للإصابة.
- النمو غير المتكافئ: خلال طفرات النمو السريعة في فترة البلوغ، قد ينمو الجزء الخلفي من الفقرة بمعدل أسرع من الجزء الأمامي.
- عقد شمورل (Schmorl's Nodes): وهي فتق أو بروز للمادة الهلامية الموجودة داخل القرص الفقري (الديسك) إلى داخل العظم الإسفنجي للفقرة المجاورة، مما يُضعف صفيحة النمو ويساهم في التشوه الإسفيني.
- الإجهاد الميكانيكي المتكرر: قد يساهم النشاط البدني العنيف أو حمل الأوزان الثقيلة خلال فترة نمو الهيكل العظمي في تفاقم الحالة، رغم أنه ليس السبب الجذري.
- نقص الكولاجين أو اضطرابات الأنسجة الضامة: تشير بعض الدراسات الحديثة إلى وجود خلل مجهري في تركيبة الألياف الغضروفية في الصفائح الانتهائية للفقرات.
العلامات والأعراض السريرية: كيف تكتشف المرض؟
تظهر أعراض مرض شويرمان غالباً في الفترة العمرية ما بين 12 إلى 17 عاماً. تتراوح الأعراض من تشوه شكلي بسيط إلى ألم شديد ومضاعفات أخرى:
- تحدب ملحوظ في الظهر: ظهور انحناء أو "حدبة" واضحة في الجزء العلوي أو الأوسط من الظهر، ولا يختفي هذا التحدب عند محاولة المريض الوقوف بشكل مستقيم.
- ألم الظهر: ألم عضلي ومفصلي يتركز عادة في قمة التحدب، ويزداد سوءاً مع المجهود البدني، الوقوف لفترات طويلة، أو الجلوس الخاطئ.
- التيبس ومحدودية الحركة: الشعور بتصلب في العمود الفقري، خاصة عند محاولة الانحناء للخلف أو الالتفاف.
- الإرهاق العضلي السريع: تتعب عضلات الظهر بسرعة بسبب الجهد الإضافي المبذول لمحاولة الحفاظ على توازن الجسم.
- الآثار النفسية والاجتماعية: بسبب التغير الملحوظ في شكل الجسم، يعاني العديد من المراهقين من انعدام الثقة بالنفس، القلق، وتجنب الأنشطة الاجتماعية.
- الأعراض العصبية (نادرة جداً): في الحالات القصوى جداً، قد يضغط الانحناء الشديد على الحبل الشوكي، مما يسبب تنميلاً أو ضعفاً في الساقين، وهي حالة تتطلب تدخلاً جراحياً طارئاً.
التشخيص الدقيق: التقييم السريري والإشعاعي
التشخيص المبكر والدقيق هو مفتاح العلاج الناجح. يبدأ التشخيص بزيارة استشاري جراحة العظام والعمود الفقري، حيث يتم اتباع البروتوكول التالي:
1. الفحص السريري (Clinical Examination)
يقوم الطبيب بإجراء اختبار آدمز للانحناء الأمامي (Adams Forward Bend Test). يُطلب من المريض الانحناء للأمام من الخصر. في مرض شويرمان، يظهر التحدب بشكل زاوي حاد (Angular) ويكون صلباً غير مرن، بينما في التحدب الوضعي يظهر الانحناء بشكل ناعم ودائري.
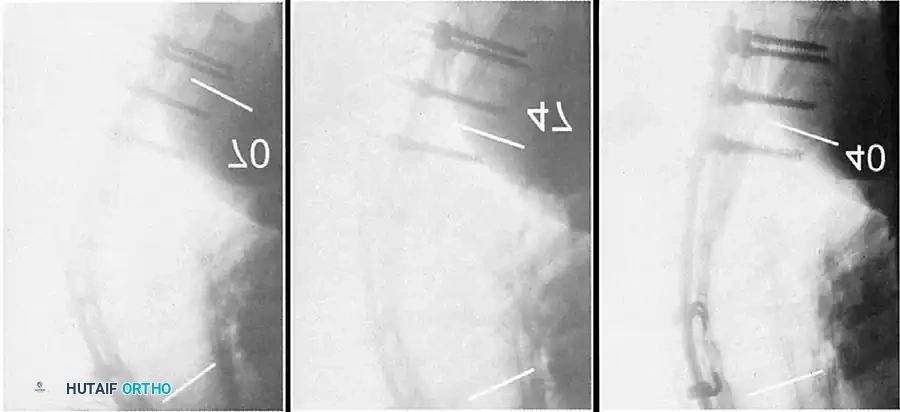
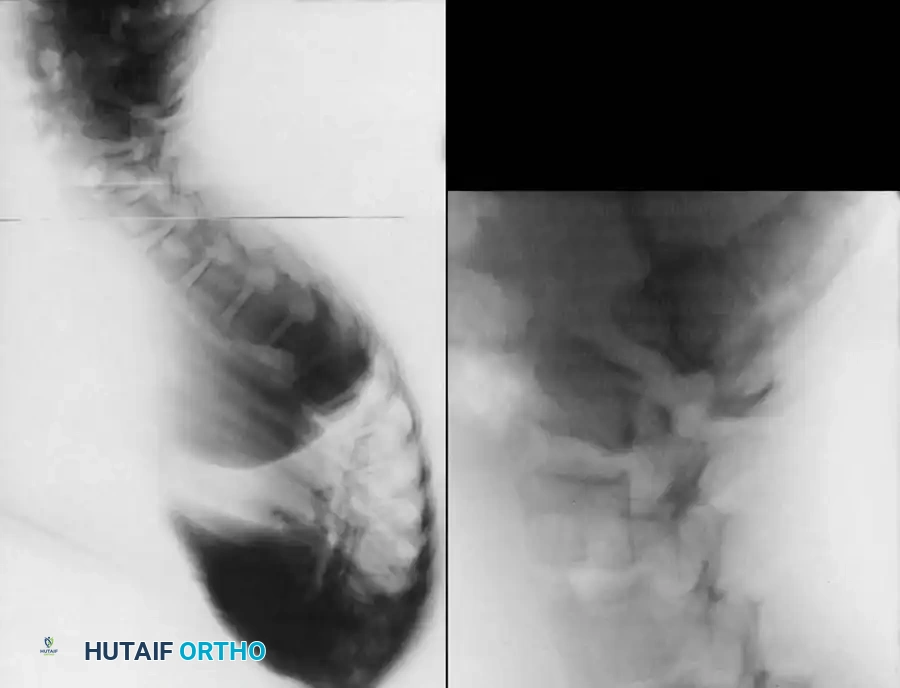
2. التصوير بالأشعة السينية (X-Rays)
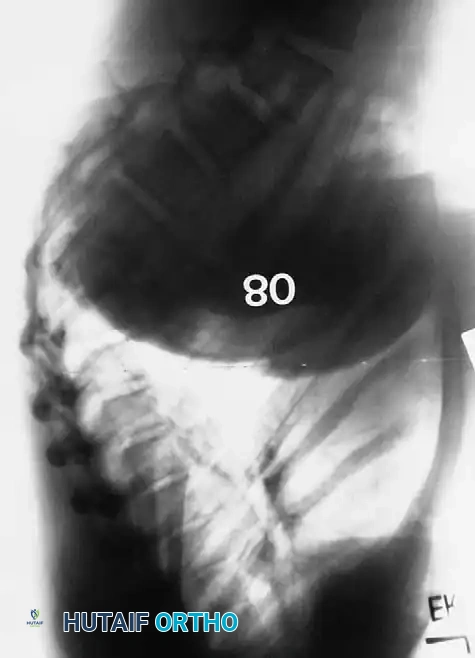
هو المعيار الذهبي للتشخيص. يتم أخذ صور جانبية وأمامية للعمود الفقري بالكامل أثناء الوقوف.
* يتم قياس زاوية كوب (Cobb Angle) لتحديد درجة التحدب بدقة.
* يتم البحث عن التودد الإسفيني في الفقرات (أكثر من 5 درجات في 3 فقرات متتالية).
* يُلاحظ وجود عقد شمورل وتضيق في المسافات بين الأقراص الفقرية.
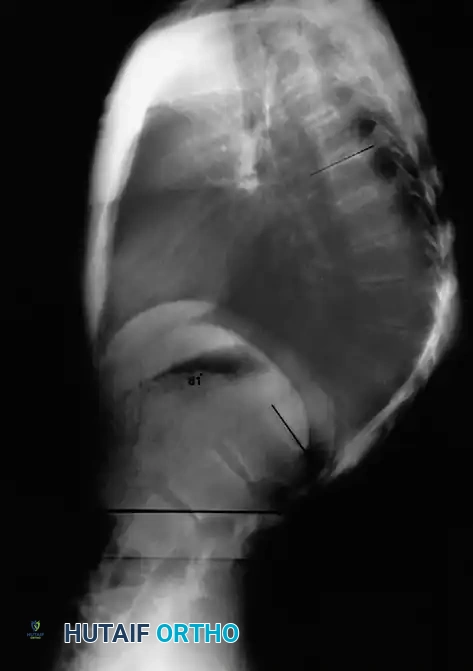
3. التصوير بالرنين المغناطيسي (MRI) والأشعة المقطعية (CT Scan)
لا يتم طلبها بشكل روتيني، ولكنها ضرورية إذا كان هناك اشتباه في انضغاط الحبل الشوكي، أو لتقييم حالة الأقراص الفقرية قبل التخطيط للتدخل الجراحي.
جدول مقارنة: التحدب الوضعي مقابل مرض شويرمان
| وجه المقارنة | التحدب الوضعي (Postural Kyphosis) | مرض شويرمان (Scheuermann's Disease) |
|---|---|---|
| السبب الرئيسي | عادات الجلوس الخاطئة وضعف العضلات | تشوه هيكلي ونمو غير طبيعي للفقرات |
| طبيعة الانحناء | مرن، يمكن تصحيحه إرادياً | صلب ومقيد، لا يمكن تصحيحه إرادياً |
| شكل الفقرات (الأشعة) | طبيعي ومستطيل | إسفيني (Wedge-shaped) |
| الألم | خفيف إلى معدوم | شائع، خاصة مع المجهود البدني |
| العلاج الموصى به | العلاج الطبيعي وتعديل نمط الحياة | علاج طبيعي، دعامات، وقد يتطلب جراحة |
خيارات العلاج التحفظي (غير الجراحي)
يهدف العلاج في مرض شويرمان إلى إيقاف تطور التشوه، تخفيف الألم، وتحسين المظهر الخارجي. يعتمد اختيار العلاج على عمر المريض (ما إذا كان لا يزال ينمو أم لا) ودرجة الانحناء.
1. المراقبة الدورية وإدارة الألم
إذا كان الانحناء أقل من 60 درجة والمريض لا يعاني من ألم شديد، يُنصح بالمراقبة الدورية (كل 6 أشهر) باستخدام الأشعة السينية للتأكد من عدم زيادة التحدب. يمكن استخدام مضادات الالتهاب غير الستيرويدية (NSAIDs) للسيطرة على نوبات الألم المتقطعة.
2. العلاج الطبيعي المتخصص (Physiotherapy)
التمارين الرياضية لا تعالج التشوه الهيكلي للفقرات، ولكنها تلعب دوراً حاسماً في:
* تقوية عضلات الظهر الباسطة (Extensor muscles).
* إطالة عضلات الصدر وأوتار الركبة (Hamstrings) التي غالباً ما تكون مشدودة.
* تحسين التوازن العام للعمود الفقري.
* طريقة شروث (Schroth Method): هي تقنية علاج طبيعي متقدمة مخصصة لانحناءات العمود الفقري تعتمد على التنفس التصحيحي والتمارين المخصصة.
3. العلاج بالدعامات التقويمية (Bracing)
إذا كان المريض في مرحلة النمو (لم يصل إلى النضج الهيكلي الكامل) وكانت زاوية التحدب تتراوح بين 60 إلى 75 درجة، فإن الدعامة هي الخيار الأمثل.
* دعامة ميلووكي (Milwaukee Brace) أو دعامة بوسطن (Boston Brace): تعمل على تطبيق ضغط ميكانيكي لتصحيح وضعية العمود الفقري وتوجيه النمو المتبقي للفقرات لتقليل التودد الإسفيني.
* يجب ارتداء الدعامة لمدة تتراوح بين 16 إلى 23 ساعة يومياً للحصول على أفضل النتائج.
التدخل الجراحي: متى ولماذا نلجأ للجراحة؟
تعتبر الجراحة الملاذ الأخير، ولا يُنصح بها إلا في حالات محددة وصارمة، نظراً لكونها جراحة كبرى تتطلب مهارة عالية وتقنيات متقدمة.
دواعي إجراء الجراحة:
1. تجاوز زاوية التحدب 75 درجة (أو 70 درجة مع تشوه شكلي غير مقبول للمريض).
2. ألم شديد ومزمن لا يستجيب للعلاجات التحفظية والأدوية.
3. استمرار تطور الانحناء وازدياده رغم استخدام الدعامات التقويمية.
4. وجود أعراض عصبية ناتجة عن ضغط على الحبل الشوكي أو جذور الأعصاب.
5. مشاكل في وظائف الرئة أو القلب بسبب ضيق القفص الصدري (نادر).
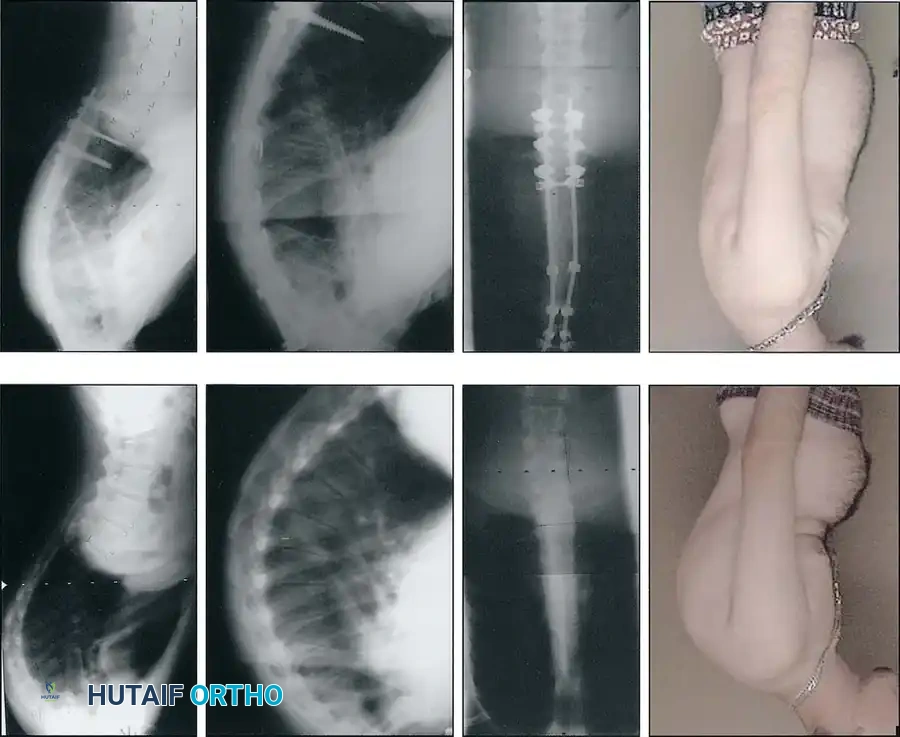
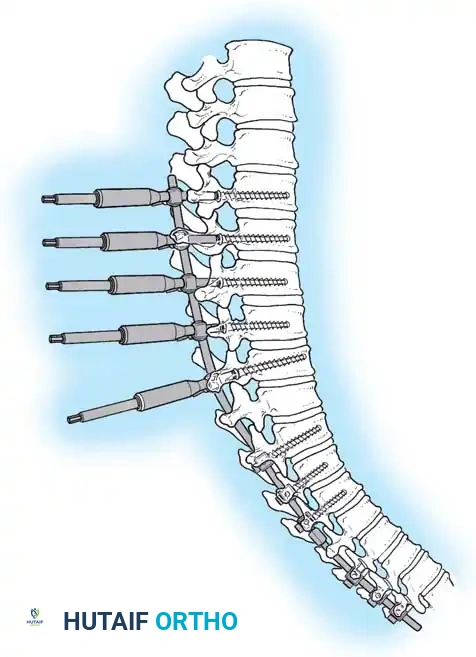
خطوات العملية الجراحية لتصحيح تحدب الظهر (Spinal Fusion)
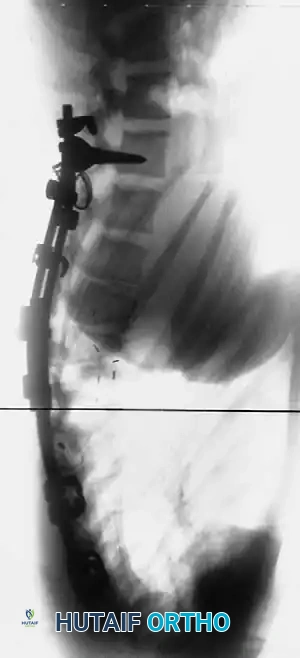
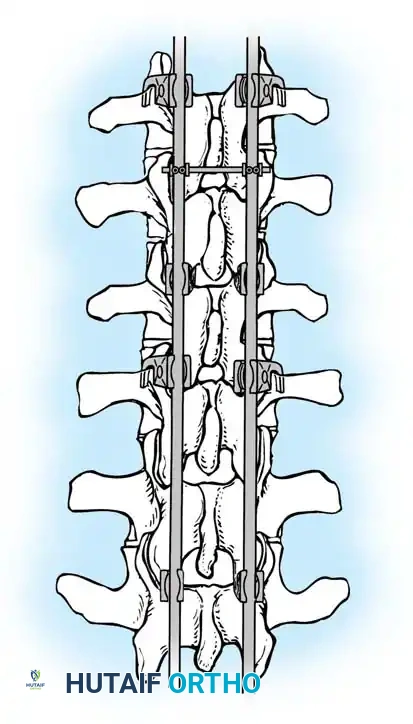
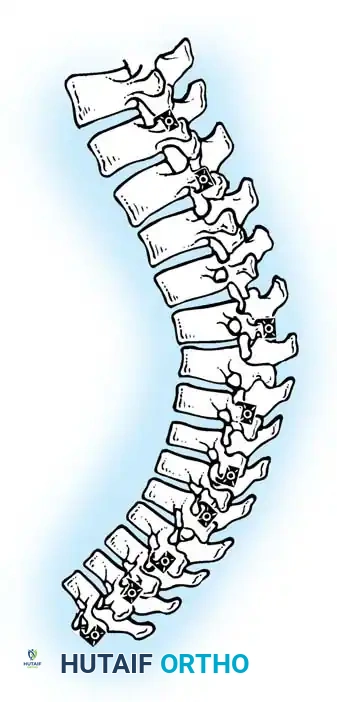
الهدف من الجراحة هو تقليل درجة التحدب إلى المعدل الطبيعي، تخفيف الألم، وتثبيت العمود الفقري لمنع عودة التشوه. الإجراء الأكثر شيوعاً هو الدمج الشوكي الخلفي مع وضع الآلات (Posterior Spinal Fusion with Instrumentation).
- التخدير والوضعية: تتم الجراحة تحت التخدير العام. يوضع المريض على بطنه (Prone position) على طاولة عمليات مخصصة لتقليل الضغط على البطن وتقليل النزيف.
- الشق الجراحي والوصول: يقوم الجراح بعمل شق طولي في منتصف الظهر فوق المنطقة المصابة لكشف الفقرات.
- القطع العظمي (Osteotomies): لزيادة مرونة العمود الفقري الصلب، يقوم الجراح بإزالة أجزاء صغيرة من المفاصل الخلفية للفقرات (مثل تقنية Ponte Osteotomy أو Smith-Petersen Osteotomy). هذا يسمح بتعديل الانحناء.
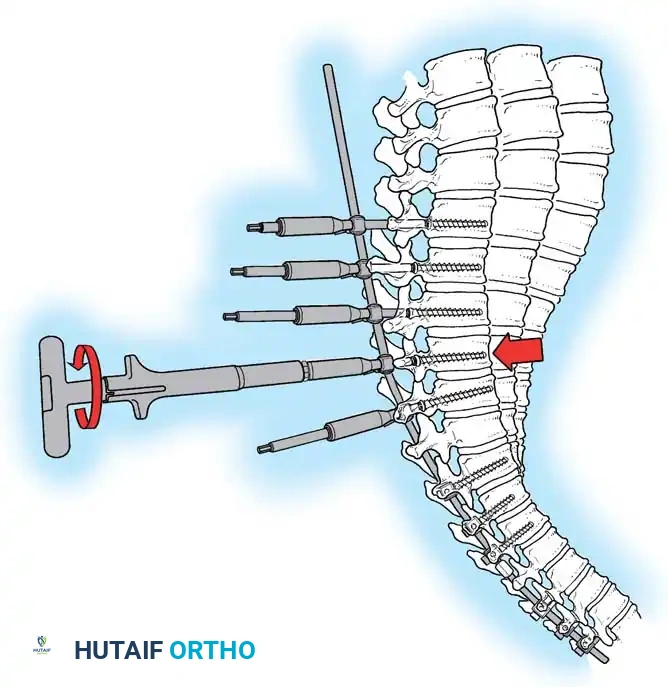
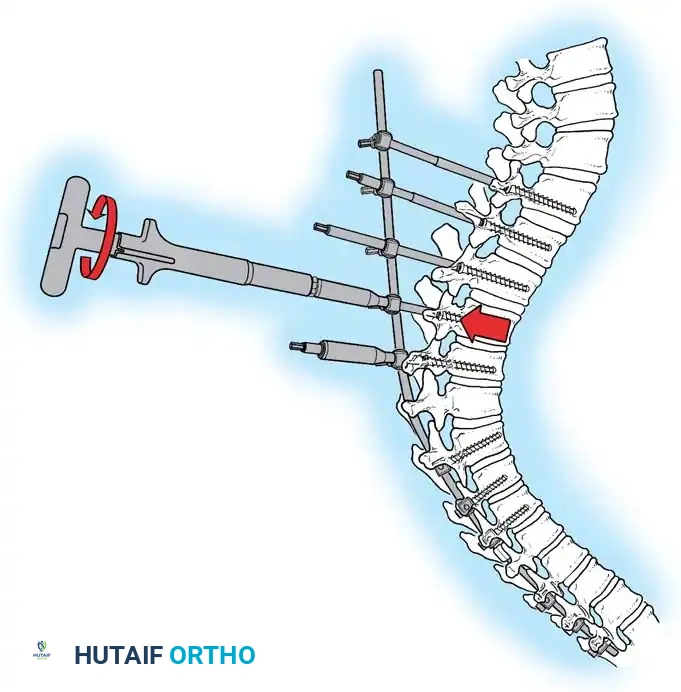
- زراعة المسامير والقضبان (Instrumentation): يتم إدخال مسامير عنيقية (Pedicle Screws) بدقة متناهية في كل فقرة مراد دمجها. ثم يتم تمرير قضبان معدنية (من التيتانيوم أو الكوبالت كروم) تم تشكيلها مسبقاً لتطابق الانحناء الطبيعي المطلوب للظهر، وتُثبت بالمسامير.
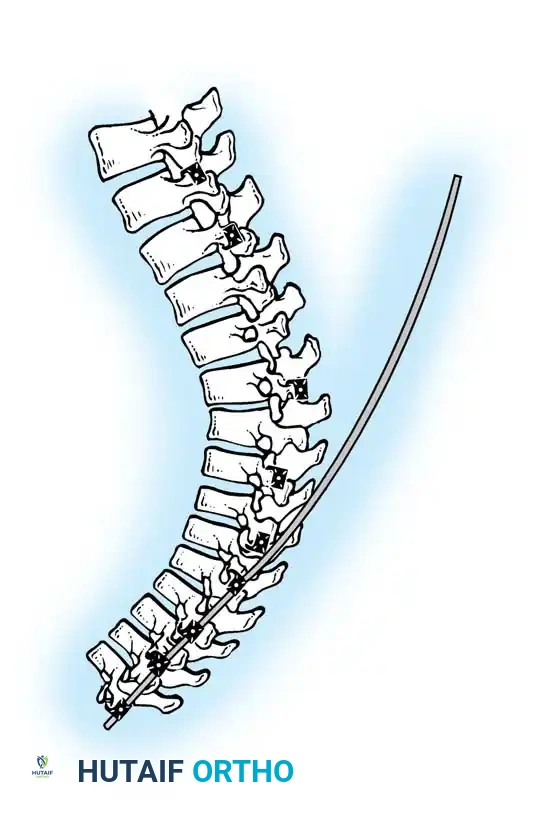
- تصحيح التشوه (Correction): باستخدام تقنيات ميكانيكية دقيقة، يقوم الجراح بتدوير القضبان والضغط على الفقرات لتصحيح التحدب وإعادة العمود الفقري إلى استقامته الطبيعية.
- الدمج العظمي (Bone Grafting): يتم وضع طعوم عظمية (مأخوذة من المريض نفسه، أو من بنك العظام، أو بدائل عظمية صناعية) بين الفقرات. مع مرور الوقت، ستنمو هذه العظام لتدمج الفقرات معاً وتجعلها عظمة واحدة صلبة.
لماذا تختار الأستاذ الدكتور محمد هطيف لعمليات العمود الفقري؟ (الخبير الأول في اليمن)
عندما يتعلق الأمر بجراحات العمود الفقري المعقدة مثل تصحيح تحدب شويرمان، فإن اختيار الجراح هو القرار الأهم في حياتك. الأستاذ الدكتور محمد هطيف يمثل قمة الهرم الطبي في هذا التخصص الدقيق في العاصمة اليمنية صنعاء وعلى مستوى المنطقة.
- المرتبة الأكاديمية والخبرة: يعمل كأستاذ جراحة العظام والمفاصل في جامعة صنعاء، ويمتلك خبرة سريرية وجراحية تتجاوز الـ 20 عاماً في التعامل مع أعقد حالات التشوهات الشوكية.
- التكنولوجيا والتقنيات الحديثة: الدكتور هطيف هو رائد في إدخال أحدث التقنيات إلى اليمن، بما في ذلك الجراحة الميكروسكوبية (Microsurgery)، استخدام مناظير المفاصل بدقة 4K، وعمليات المفاصل الصناعية (Arthroplasty) المتقدمة. في جراحات العمود الفقري، يستخدم أحدث أنظمة التثبيت والملاحة الجراحية لضمان دقة وضع المسامير وتجنب أي إصابة عصبية.
- الأمانة الطبية والمصداقية: يُعرف الأستاذ الدكتور محمد هطيف بصرامته في تطبيق معايير "الأمانة الطبية". لا يتم اتخاذ قرار الجراحة إلا إذا كان هو الخيار الوحيد والأمثل للمريض. يتم شرح كل التفاصيل، المخاطر، والنتائج المتوقعة للمريض وعائلته بشفافية تامة.
- الرعاية الشاملة: من التشخيص الأولي، مروراً بالتخطيط الجراحي الدقيق، وحتى برامج إعادة التأهيل ما بعد الجراحة، يقدم الدكتور هطيف وفريقه رعاية متكاملة تضمن أفضل النتائج الوظيفية للمرضى.
دليل إعادة التأهيل الشامل بعد الجراحة (Post-Surgery Rehabilitation)
النجاح الجراحي هو نصف المعركة؛ النصف الآخر يعتمد بالكامل على التزام المريض ببرنامج إعادة التأهيل. إليك الجدول الزمني المتوقع للتعافي:
المرحلة الأولى: في المستشفى (الأيام 1 إلى 5)
- إدارة الألم: يتم التحكم في الألم عن طريق الأدوية الوريدية ومضخات الألم (PCA).
- الحركة المبكرة: بتوجيه من الدكتور هطيف وأخصائي العلاج الطبيعي، سيُطلب من المريض الوقوف والمشي خطوات بسيطة في اليوم الثاني للجراحة. هذا ضروري لمنع الجلطات الدموية وتحفيز الدورة الدموية.
- الخروج من المستشفى: يتم عادة في اليوم الرابع أو الخامس عندما يكون المريض قادراً على المشي، صعود الدرج، وتناول الطعام بشكل طبيعي.
المرحلة الثانية: التعافي المنزلي (الأسابيع 1 إلى 6)
- النشاط: المشي اليومي المتزايد هو أفضل تمرين. يُمنع تماماً الانحناء المفرط، الالتواء، أو رفع أي جسم يزيد وزنه عن 3 كيلوجرامات (قاعدة BLT: No Bending, Lifting, Twisting).
- العناية بالجرح: الحفاظ على الجرح نظيفاً وجافاً حتى يلتئم تماماً.
- العودة للدراسة/العمل: يمكن لمعظم الطلاب العودة إلى المدرسة بعد 3-4 أسابيع، وللموظفين ذوي الأعمال المكتبية العودة بعد 4-6 أسابيع.
المرحلة الثالثة: العلاج الطبيعي المتقدم (الأشهر 3 إلى 6)
- يبدأ برنامج علاج طبيعي مكثف لتقوية عضلات الجذع (Core muscles) وتحسين المرونة في الأجزاء غير المدمجة من العمود الفقري.
- يسمح بالسباحة وركوب الدراجة الثابتة في هذه المرحلة.
المرحلة الرابعة: العودة للحياة الطبيعية (بعد 6 أشهر إلى سنة)
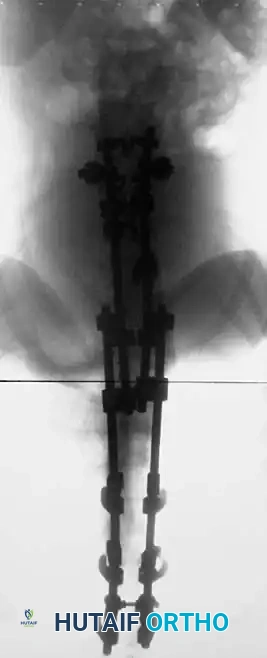
- يتأكد الدكتور هطيف من خلال الأشعة السينية من حدوث الدمج العظمي الكامل (Fusion).
- بمجرد تأكيد الدمج، يمكن للمريض العودة تدريجياً إلى معظم الأنشطة الرياضية، باستثناء الرياضات العنيفة جداً (Contact sports) التي قد تتطلب استشارة خاصة.
جدول مقارنة: العلاج التحفظي مقابل العلاج الجراحي
| المعيار | العلاج التحفظي (العلاج الطبيعي والدعامات) | العلاج الجراحي (الدمج الشوكي) |
|---|---|---|
| دواعي الاستخدام | زاوية أقل من 70 درجة، المريض في مرحلة النمو، ألم محتمل | زاوية أكبر من 75 درجة، ألم مبرح، نضج هيكلي كامل |
| الهدف الرئيسي | منع تفاقم التحدب، السيطرة على الألم | تصحيح التشوه بشكل دائم، تثبيت العمود الفقري |
| المزايا (Pros) | تجنب مخاطر الجراحة، الحفاظ على مرونة العمود الفقري الكاملة | تصحيح فوري وملحوظ، التخلص من الألم المز |
آلام الظهر والرقبة وتنميل الأطراف ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وأفضل دكتور عمود فقري في صنعاء، وخبير في جراحات الديسك الميكروسكوبية.. نلتزم بإعادتك لحياة خالية من الألم وظهر مستقيم.
