الدليل الشامل لمرض الجنف الغامض عند الأطفال الأعراض والعلاج
الخلاصة الطبية
الجنف الغامض عند الأطفال هو انحناء غير طبيعي في العمود الفقري يظهر بين سن 4 و 10 سنوات. يتميز بتطوره السريع ويحتاج لتدخل طبي مبكر. يشمل العلاج المراقبة الدورية، استخدام الدعامات الطبية، أو التدخل الجراحي باستخدام تقنية القضبان المزدوجة القابلة للتمدد لتصحيح الانحناء مع السماح بنمو الطفل.
الخلاصة الطبية السريعة: الجنف الغامض عند الأطفال هو انحناء غير طبيعي في العمود الفقري يظهر بين سن 4 و 10 سنوات. يتميز بتطوره السريع ويحتاج لتدخل طبي مبكر. يشمل العلاج المراقبة الدورية، استخدام الدعامات الطبية، أو التدخل الجراحي باستخدام تقنية القضبان المزدوجة القابلة للتمدد لتصحيح الانحناء مع السماح بنمو الطفل.
مقدمة حول الجنف الغامض عند الأطفال
يُعد تشخيص إصابة الطفل بمشكلة في العمود الفقري لحظة مليئة بالقلق والتساؤلات للآباء والأمهات. من بين هذه الحالات، يبرز الجنف الغامض عند الأطفال (Juvenile Idiopathic Scoliosis) كحالة طبية تتطلب انتباهاً خاصاً ورعاية طبية دقيقة. يُعرّف هذا النوع من الجنف بأنه انحناء أو اعوجاج غير طبيعي في العمود الفقري يظهر لدى الأطفال الذين تتراوح أعمارهم بين 4 و 10 سنوات.
على الرغم من أن أشكال الانحناء قد تتعدد، إلا أن التحدب في المنطقة الصدرية غالباً ما يتجه نحو اليمين، وهو ما يشبه إلى حد كبير الجنف الذي يظهر لدى المراهقين. ومع ذلك، فإن الطبيعة التطورية والمسار المستقبلي للجنف عند الأطفال الصغار يختلفان بشكل جذري؛ حيث يُعتبر هذا النوع أكثر شراسة وأسرع تطوراً مقارنة بجنف المراهقين.
تؤكد الدراسات الطبية المرجعية أن هناك ميلاً شديداً لزيادة الانحناء بشكل مستمر في هذه الفئة العمرية. فقد أثبتت الأبحاث أن 67% من المرضى الذين تم تشخيصهم قبل سن العاشرة أظهروا تطوراً كبيراً في درجة الانحناء. والأكثر أهمية من ذلك، أن خطر زيادة الانحناء يرتفع ليصل إلى نسبة 100% لدى الأطفال دون سن العاشرة إذا كان الانحناء الأولي يتجاوز 20 درجة. هذه الطبيعة الهجومية للمرض تُحتم على الأطباء والآباء تبني نهج استباقي ويقظ للغاية، سواء في المراقبة السريرية أو في اختيار التدخل العلاجي المناسب.
طبيعة نمو العمود الفقري عند الأطفال
لفهم كيفية التعامل مع الجنف عند الأطفال، يجب أولاً فهم الميكانيكا الحيوية لنمو العمود الفقري في هذه المرحلة العمرية الحرجة. يُعد فهم سرعة نمو العمود الفقري أمراً بالغ الأهمية، خاصة عند التخطيط للتدخلات الجراحية، لضمان عدم إعاقة النمو الطبيعي للطفل.

خلال السنوات الخمس الأولى من حياة الطفل، ينمو العمود الفقري بمعدل سريع جداً يتجاوز 2 سنتيمتر سنوياً. ولكن بين سن 5 و 10 سنوات، تتباطأ هذه السرعة لتصل إلى حوالي 0.9 سنتيمتر سنوياً، قبل أن تعود للتسارع مرة أخرى لتصل إلى 1.8 سنتيمتر سنوياً خلال طفرة النمو في مرحلة البلوغ. هذا التغير في سرعات النمو يفرض تحديات كبيرة على جراحي العظام عند محاولة تصحيح الانحناء مع الحفاظ على قدرة الجذع على النمو بشكل طبيعي.
أسباب وعوامل خطر تطور الانحناء
كلمة "الغامض" أو "مجهول السبب" (Idiopathic) تعني أن السبب المباشر والدقيق لظهور هذا الاعوجاج غير معروف طبياً حتى الآن، ولا يرتبط بأمراض عصبية أو عضلية واضحة في البداية. ومع ذلك، فإن التحدي السريري الأكبر يكمن في التنبؤ بالحالات التي سيزداد فيها الانحناء سوءاً.
لم تكن العوامل التقليدية مثل شكل الانحناء الأولي أو عمر الطفل عند التشخيص كافية للتنبؤ الدقيق. لذلك، يعتمد الأطباء على قياسات دقيقة في صور الأشعة، من أهمها فرق زاوية الضلع والفقرة (RVAD). يعتبر هذا القياس أداة تنبؤية حاسمة عند متابعته بمرور الوقت.
إذا أظهرت المتابعة زيادة مستمرة في هذه الزاوية لتتجاوز 10 درجات، فهذا يرتبط بقوة بتطور لا هوادة فيه في انحناء العمود الفقري. علاوة على ذلك، يُلاحظ ارتفاع معدلات تطور المرض لدى الأطفال الذين يعانون من نقص في التحدب الصدري الطبيعي (أقل من 20 درجة) أو أولئك الذين لديهم أنماط انحناء مزدوجة.
الأعراض والعلامات التحذيرية
في كثير من الأحيان، لا يسبب الجنف الغامض عند الأطفال ألماً ملحوظاً في مراحله الأولى، مما يجعل اكتشافه يعتمد بشكل كبير على دقة ملاحظة الوالدين أو الفحص المدرسي. تشمل العلامات البصرية الشائعة ما يلي:
* عدم تماثل في ارتفاع الكتفين.
* بروز أحد لوحي الكتف بشكل أكبر من الآخر.
* عدم استواء في مستوى الخصر أو الحوض.
* ظهور بروز أو "حدبة" في الأضلاع عند انحناء الطفل للأمام.
بالإضافة إلى هذه العلامات الشكلية، هناك "علامات تحذيرية حمراء" تتطلب تدخلاً وتقييماً طبياً عاجلاً، وتشمل:
* وجود ألم شديد ومستمر في الظهر.
* تطور سريع وغير معتاد في درجة الانحناء.
* انحناء صدري يتجه نحو اليسار (والذي يرتبط غالباً بوجود تكهف في النخاع الشوكي).
* أي تشوهات عصبية أو غياب لردود الفعل العصبية السطحية في البطن.
* أي دليل على وجود خلل في وظائف الأمعاء أو المثانة.
* تشوهات في القدمين، مثل تقوس القدم من جانب واحد.
طرق التشخيص والتقييم الطبي
التقييم السريري للطفل المصاب بالجنف لا يقتصر فقط على قياسات الانحناء التقليدية وصور الأشعة السينية (الأمامية والجانبية) للعمود الفقري بالكامل. بل إن المكون الأكثر أهمية في عملية التشخيص هو التقييم الدقيق للمحور العصبي والنخاع الشوكي.
أثبتت الدراسات الطبية وجود نسبة عالية ومقلقة من التشوهات في المحور العصبي لدى الأطفال دون سن 11 عاماً المصابين بالجنف. في بعض الأبحاث، وُجد أن أكثر من 26% من المرضى الذين احتاجوا إلى تدخل جراحي كان لديهم تشوهات كامنة ظهرت في صور التصوير بالرنين المغناطيسي (MRI) — مثل تكهف النخاع الشوكي، تشوهات خياري، أو متلازمة الحبل الشوكي المربوط — وذلك على الرغم من أن الفحص السريري العصبي الأولي كان يبدو طبيعياً تماماً.
لذلك، يُعد إجراء فحص التصوير بالرنين المغناطيسي (MRI) لكامل المحور العصبي خطوة روتينية وضرورية للغاية قبل التفكير في أي تدخل جراحي، وللتحقق من عدم وجود أي من العلامات التحذيرية المذكورة سابقاً.
خيارات العلاج غير الجراحي
على الرغم من الاحتمالية العالية لتطور الانحناء والحاجة النهائية للجراحة، فإن الإدارة الأولية للجنف الغامض عند الأطفال تبدأ عادة بخطوات تحفظية، مع الحفاظ على استعداد تام للتدخل السريع إذا لزم الأمر.
بروتوكولات المراقبة الطبية
بالنسبة للانحناءات التي تقل عن 20 درجة، يكون الإجراء الأساسي هو المراقبة الدقيقة. يتضمن ذلك فحصاً سريرياً صارماً وإجراء صور أشعة سينية للعمود الفقري بالكامل كل 4 إلى 6 أشهر للتأكد من استقرار الحالة.
العلاج بالدعامات الطبية
إذا أظهرت صور الأشعة تطوراً في الانحناء — والذي يُعرّف طبياً بأنه زيادة لا تقل عن 5 إلى 7 درجات بين الفحوصات المتتالية — فإن ذلك يستدعي البدء الفوري في العلاج باستخدام الدعامات الطبية (Bracing).
تاريخياً، كانت دعامة "ميلووكي" هي المعيار الذهبي لعلاج جنف الأطفال، لأنها تتجنب الضغط على القفص الصدري في مرحلة النمو، مما يحمي وظائف الرئة. ومع ذلك، تُستخدم حالياً دعامات مخصصة تُعرف باسم (TLSO) بشكل شائع للانحناءات التي يكون مركزها في منتصف الظهر أو أسفله.
بروتوكول استخدام الدعامة:
1. المرحلة الأولية: يُوصف ارتداء الدعامة بدوام كامل، وهو ما يعني الالتزام بارتدائها لمدة 22 ساعة يومياً.
2. مرحلة التقليل التدريجي: إذا تحسن الانحناء أو استقر بعد عام كامل من الالتزام التام، يمكن تقليل ساعات الارتداء تدريجياً. غالباً ما يتحول هذا إلى برنامج ارتداء ليلي فقط، مما يحسن من راحة الطفل النفسية والجسدية.
3. المراقبة المستمرة: يجب مراقبة الطفل بدقة أثناء مرحلة التقليل. أي علامة على زيادة الانحناء تتطلب العودة الفورية لارتداء الدعامة بدوام كامل.
تتفاوت معدلات نجاح العلاج التحفظي؛ حيث تشير الأبحاث إلى أن نسبة من الأطفال يستجيبون بشكل جيد للدعامة، بينما يحتاج أكثر من نصف المرضى في النهاية إلى تدخل جراحي لدمج الفقرات.
التدخل الجراحي وعلاج الحالات المتقدمة
عندما يفشل العلاج بالدعامات في إيقاف تطور الانحناء، يصبح التدخل الجراحي أمراً حتمياً. يعتمد اختيار نوع الجراحة بشكل كبير على عمر المريض، مقدار النمو المتبقي لديه، وحجم التشوه.
ظاهرة العمود المرفقي
من أهم المضاعفات الفريدة التي تواجه جراحات العمود الفقري للأطفال الصغار هي ما يُعرف بـ "ظاهرة العمود المرفقي" (Crankshaft Phenomenon). تحدث هذه الظاهرة عند إجراء دمج (تثبيت) للجزء الخلفي من العمود الفقري لمنع الانحناء، بينما تظل الأجزاء الأمامية من الفقرات مفتوحة وتستمر في النمو.
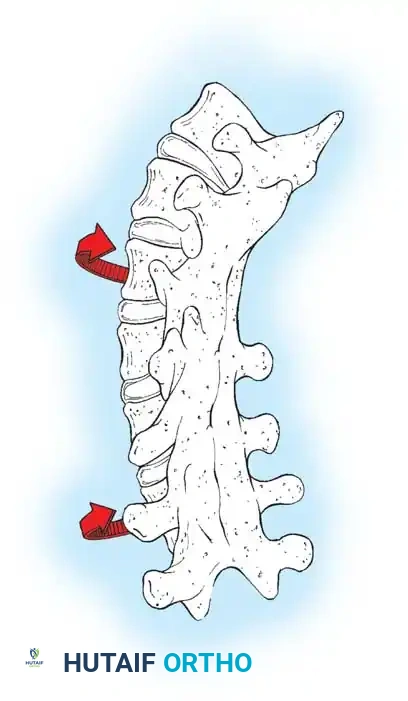
هذا النمو الأمامي المستمر مقابل التثبيت الخلفي يجبر الفقرات والأقراص على الانبعاج والدوران نحو الخارج. يعمل العمود الفقري كأنه يدور حول محور التثبيت الخلفي، مما يؤدي إلى فقدان شديد لتصحيح الانحناء، وزيادة كبيرة في دوران الفقرات، وعودة ظهور "الحدبة" في الظهر بشكل أسوأ.
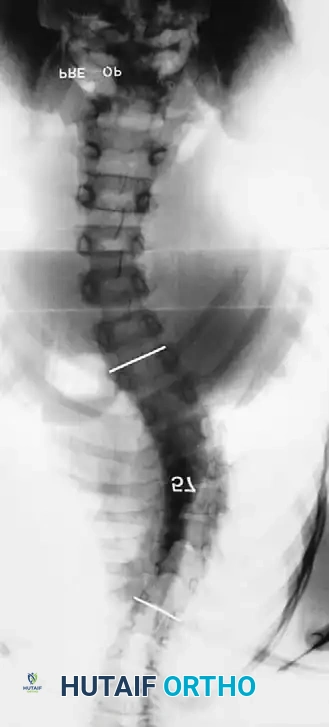
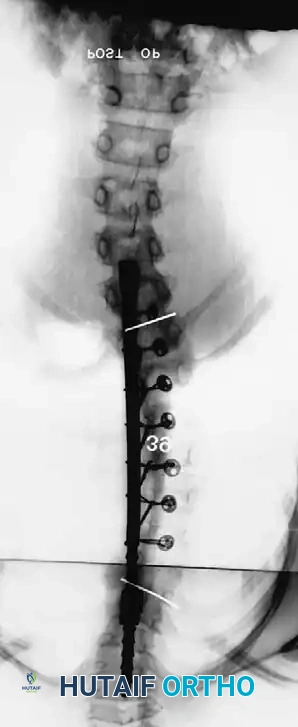
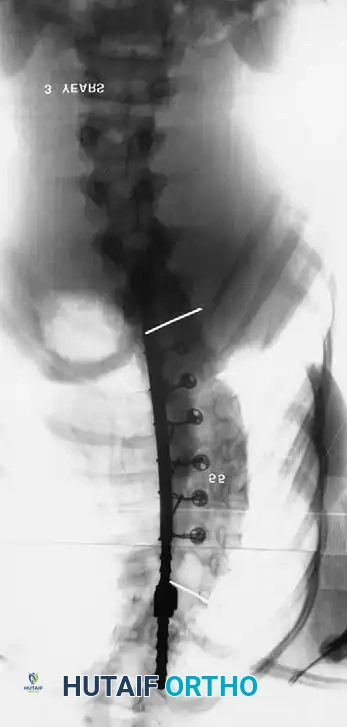
توضح سلسلة صور الأشعة أعلاه حالة انحناء بمقدار 57 درجة تم تصحيحها إلى 39 درجة باستخدام الدمج الخلفي. ولكن بعد ثلاث سنوات، عاد التشوه بشكل حاد بسبب ظاهرة العمود المرفقي.
لتجنب هذه الظاهرة المدمرة، يجب تقييم علامات النضج العظمي للطفل بدقة. إذا كان الطفل يمتلك قدرة هائلة على النمو الأمامي، فإن إجراء دمج خلفي فقط يحمل مخاطر غير مقبولة. في مثل هذه الحالات، قد يوصي الجراح بإجراء دمج أمامي وخلفي مشترك، أو استخدام تقنيات حديثة تحافظ على النمو.
تقنية القضبان المزدوجة القابلة للتمدد
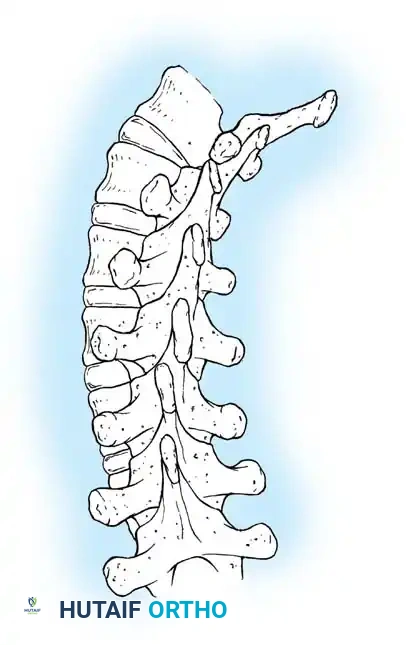
لتجنب مشاكل دمج الفقرات المبكر والسماح للطفل بالنمو الطبيعي، يعتمد التدخل الجراحي الحديث للأطفال (خاصة من هم دون سن الثامنة) على تقنية القضبان المزدوجة القابلة للتمدد (Dual Growing Rods).
أثبتت هذه التقنية فعاليتها العالية في السيطرة على تشوهات العمود الفقري الشديدة مع السماح باستمرار نمو العمود الفقري بأمان. يوفر النظام المزدوج استقراراً ميكانيكياً فائقاً، ويلغي الحاجة إلى دمج الفقرات في منطقة الانحناء أثناء فترة العلاج، ويقلل بشكل كبير من احتمالية كسر الدعامات مقارنة بالتقنيات القديمة التي كانت تعتمد على قضيب واحد.
خطوات الإجراء الجراحي
- التحضير والتخطيط: يتم استخدام نظام تثبيت متطور يعتمد على المسامير والخطاطيف. يتم اختيار قضبان ذات أقطار مناسبة لوزن وحجم الطفل.
- بناء نقاط التثبيت: يقوم الجراح بإنشاء نقاط تثبيت قوية في أعلى وأسفل منطقة الانحناء فقط. الخطوة الحاسمة هنا هي عدم المساس بالفقرات الموجودة في منتصف الانحناء، لمنع حدوث التحام عظمي عفوي قد يوقف النمو.
- تركيب القضبان: يتم تشكيل القضبان لتطابق الانحناء الطبيعي للظهر، ويتم إدخالها وتثبيتها في النقاط العلوية والسفلية. يتم توصيل أجزاء القضبان في المنتصف باستخدام موصلات خاصة تسمح بتمديدها لاحقاً.
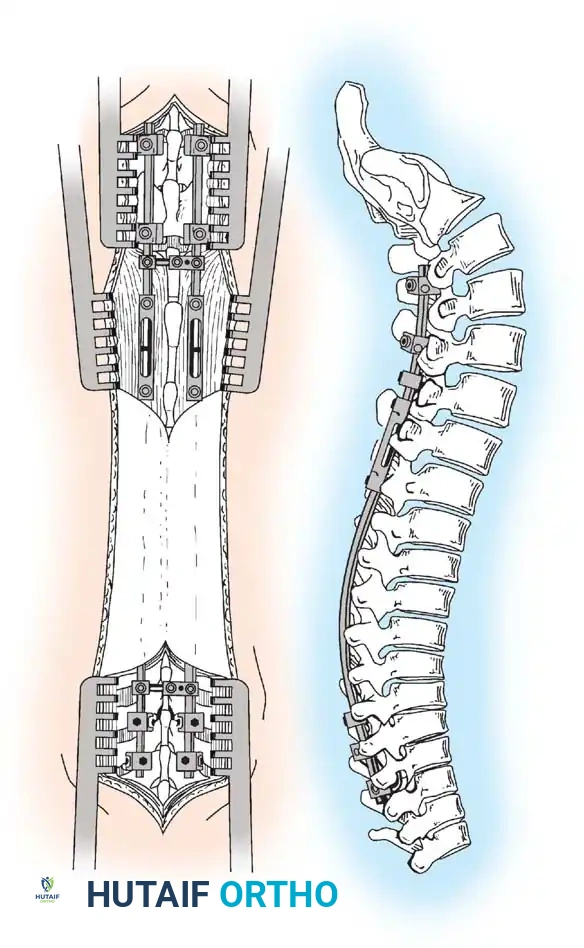
توضح الصورة تقنية القضبان المزدوجة، حيث يتم تصميم الهيكل بعناية للحفاظ على الاستقامة الطبيعية، مع وضع الموصلات القابلة للتمدد في منطقة مناسبة لتقليل بروزها تحت الجلد.
مرحلة التعافي وعمليات الإطالة الدورية
بعد الجراحة الأولية لتركيب القضبان، تبدأ مرحلة جديدة من الرعاية والمتابعة لضمان نجاح العلاج.
رعاية ما بعد الجراحة مباشرة:
يتم وضع الطفل في دعامة طبية مخصصة (TLSO) لمدة 6 أشهر تقريباً بعد الجراحة. تعمل هذه الدعامة على حماية الهيكل المعدني حتى تلتحم نقاط التثبيت العلوية والسفلية بالعظم بشكل صلب. بمجرد تأكيد هذا الالتحام عبر الأشعة السينية، يمكن غالباً الاستغناء عن الدعامة.
إجراءات الإطالة الدورية:
بما أن الطفل ينمو، يجب إطالة القضبان المعدنية بشكل دوري لمواكبة هذا النمو السريع، وعادة ما يتم ذلك كل 6 أشهر.
* يُعتبر هذا الإجراء جراحة بسيطة، وغالباً ما يتم إجراؤه كجراحة يوم واحد.
* يتم عمل شق صغير جداً فوق الموصلات المركزية للقضبان.
* يتم إرخاء البراغي، وتُستخدم أداة متخصصة لتمديد القضبان، مما يؤدي إلى إطالة العمود الفقري واكتساب طول إضافي.
* يُعاد إحكام البراغي ويُغلق الجرح.
الدمج النهائي للفقرات:
تستمر عمليات الإطالة الدورية حتى يصل المريض إلى مرحلة النضج الهيكلي (اكتمال النمو)، أو حتى يصبح من غير الممكن إجراء المزيد من التمديد بأمان. في هذه المرحلة، يخضع المريض لعملية جراحية أخيرة لدمج الفقرات بشكل نهائي، حيث يتم استبدال أو تثبيت الهيكل المعدني بشكل دائم للحفاظ على استقامة العمود الفقري مدى الحياة.
الأسئلة الشائعة
ما هو العمر الدقيق لظهور الجنف الغامض عند الأطفال؟
يُشخص الجنف الغامض عند الأطفال (Juvenile Idiopathic Scoliosis) عندما يظهر الانحناء غير الطبيعي في العمود الفقري لدى الأطفال الذين تتراوح أعمارهم بين 4 سنوات و 10 سنوات.
هل يمكن أن يختفي انحناء العمود الفقري من تلقاء نفسه؟
في حالة الجنف الغامض عند الأطفال، من النادر جداً أن يختفي الانحناء من تلقاء نفسه. بل على العكس، تشير الإحصائيات إلى أن نسبة كبيرة من الحالات تميل إلى التطور وزيادة الانحناء، خاصة إذا كان الانحناء الأولي يتجاوز 20 درجة.
لماذا يطلب الطبيب إجراء رنين مغناطيسي رغم عدم وجود ألم؟
يُعد الرنين المغناطيسي (MRI) ضرورياً لأن أكثر من 26% من الأطفال المصابين بهذا النوع من الجنف قد يعانون من تشوهات كامنة في النخاع الشوكي أو الأعصاب (مثل تكهف النخاع) لا تظهر في الفحص السريري العادي، واكتشافها مبكراً يغير من خطة العلاج تماماً.
ما هي مدة ارتداء الدعامة الطبية يومياً؟
في المرحلة الأولية من العلاج، يُنصح بارتداء الدعامة الطبية بدوام كامل، وهو ما يُعادل 22 ساعة يومياً. يتم خلعها فقط للاستحمام أو العناية بالجلد. إذا استقرت الحالة بعد عام، قد يقلل الطبيب الساعات تدريجياً.
هل يمكن للطفل ممارسة الرياضة أثناء فترة العلاج بالدعامة؟
نعم، يُشجع الأطفال على ممارسة الرياضة والأنشطة البدنية للحفاظ على قوة عضلات الظهر. يمكن للطفل خلع الدعامة لفترات قصيرة ومحددة أثناء ممارسة الأنشطة الرياضية القوية بعد استشارة الطبيب المعالج.
ما هي ظاهرة العمود المرفقي التي يحذر منها الأطباء؟
هي مضاعفات تحدث إذا تم تثبيت (دمج) الجزء الخلفي من العمود الفقري للطفل بينما يستمر الجزء الأمامي في النمو. يؤدي ذلك إلى التفاف العمود الفقري حول نفسه، مما يسبب تشوهاً شديداً وعودة الانحناء بشكل أسوأ.
كم مرة يحتاج الطفل لإجراء عملية إطالة القضبان؟
في العادة، يتم تحديد موعد لإجراء عملية الإطالة الدورية للقضبان المزدوجة كل 6 أشهر تقريباً، وذلك لمواكبة النمو الطبيعي لجسد الطفل.
هل عملية إطالة القضبان تعتبر جراحة كبرى وخطيرة؟
لا، عملية الإطالة الدورية تُعتبر جراحة صغرى مقارنة بالعملية الأولى. يتم إجراؤها عادة من خلال شق جراحي صغير جداً، وغالباً ما يغادر الطفل المستشفى في نفس اليوم أو في اليوم التالي.
ماذا يحدث عندما يصل الطفل إلى سن البلوغ واكتمال النمو؟
عندما يصل الطفل إلى مرحلة النضج الهيكلي ويتوقف العمود الفقري عن النمو، يتم إيقاف عمليات الإطالة. يخضع المريض حينها لعملية جراحية أخيرة لدمج الفقرات بشكل نهائي وتثبيت الاستقامة مدى الحياة.
ما هي نسبة نجاح العلاج بالدعامات بدون الحاجة لجراحة؟
تختلف النسب بناءً على شدة الحالة وقت التشخيص، ولكن الدراسات تشير إلى أن حوالي 44% من المرضى يمكن علاجهم بنجاح باستخدام الدعامات والمراقبة، بينما يحتاج الباقون في النهاية إلى تدخل جراحي.
===
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك