الدليل الشامل لعلاج تحدب وانحناء العمود الفقري لدى مرضى الصلب المشقوق
الخلاصة الطبية
انحناء وتحدب العمود الفقري لدى مرضى الصلب المشقوق (القيلة النخاعية السحائية) هو تشوه معقد يتطلب تدخلاً طبياً متكاملاً. يبدأ العلاج بالدعامات لتأخير تفاقم الانحناء، وينتهي بالتدخل الجراحي المتقدم لدمج وتقويم الفقرات، مما يحسن التوازن والقدرة على الجلوس ويمنع المضاعفات التنفسية والعصبية.
الخلاصة الطبية السريعة: انحناء وتحدب العمود الفقري لدى مرضى الصلب المشقوق (القيلة النخاعية السحائية) هو تشوه معقد يتطلب تدخلاً طبياً متكاملاً. يبدأ العلاج بالدعامات لتأخير تفاقم الانحناء، وينتهي بالتدخل الجراحي المتقدم لدمج وتقويم الفقرات، مما يحسن التوازن والقدرة على الجلوس ويمنع المضاعفات التنفسية والعصبية.
يُعد علاج تشوهات العمود الفقري، وتحديداً تحدب وانحناء العمود الفقري (الجنف الحدابي - Kyphoscoliosis)، لدى المرضى المصابين بالصلب المشقوق أو القيلة النخاعية السحائية (Myelomeningocele) واحداً من أكبر التحديات الطبية في مجال جراحة العظام والعمود الفقري.
نحن ندرك تماماً مدى القلق الذي يساور الآباء والأمهات عند تشخيص طفلهم بهذه الحالة. لذلك، صُمم هذا الدليل الطبي الشامل ليكون مرجعكم الأول والموثوق، حيث يجمع بين أحدث البروتوكولات الطبية والشرح المبسط، لنأخذ بأيديكم خطوة بخطوة لفهم طبيعة المرض، خيارات العلاج المتاحة، وكيفية اتخاذ القرارات الطبية الصائبة التي تضمن أفضل جودة حياة ممكنة لأطفالكم.

مقدمة عن تشوهات العمود الفقري في الصلب المشقوق
إن الإدارة الناجحة لهذه الحالات تتطلب جهداً جماعياً منسقاً وعالي المستوى، يجمع بين نخبة من الاستشاريين في تخصصات متعددة تشمل: جراحة العظام للأطفال، جراحة المخ والأعصاب، جراحة المسالك البولية، وجراحة التجميل.
غالباً ما يعاني هؤلاء الأطفال من اختلالات وظيفية جهازية معقدة تؤثر بشكل مباشر على التطور الطبيعي للحالة، وعلى التحضير الأمثل قبل الجراحة، وفي النهاية على نجاح العلاج الجراحي لتشوه العمود الفقري. إن غياب الأجزاء العصبية والعظمية الخلفية للعمود الفقري، مقترناً بخلل عميق في التوازن العضلي العصبي، يخلق بيئة ميكانيكية حيوية تؤدي إلى تدهور سريع في انحناء العمود الفقري.
معدل الانتشار والتطور الطبيعي للمرض
نادراً ما يكون الجنف (انحناء العمود الفقري الجانبي) لدى الأطفال المصابين بالقيلة النخاعية السحائية تشوهاً معزولاً؛ بل يرتبط في كثير من الأحيان بانحرافات شديدة للأمام (قعس) أو للخلف (تحدب). هذه التشوهات تتطور بشكل مستمر ولا تتوقف من تلقاء نفسها. وإذا تُركت دون علاج، فإنها تؤدي إلى إعاقات وظيفية كبيرة، فقدان القدرة على التوازن أثناء الجلوس، مضاعفات في القلب والرئتين، وتقرحات فراش متكررة وخطيرة.
أثبتت الدراسات الوبائية أن نسبة الإصابة بانحناء العمود الفقري تزداد طردياً مع تقدم العمر وكلما كان مستوى الخلل العصبي في الحبل الشوكي أعلى (أقرب إلى الرأس). وفي الواقع، فإن جميع المرضى تقريباً الذين يعانون من صلب مشقوق في المنطقة الصدرية القطنية سيصابون بتشوه ملحوظ في العمود الفقري بحلول سن الرابعة عشرة.
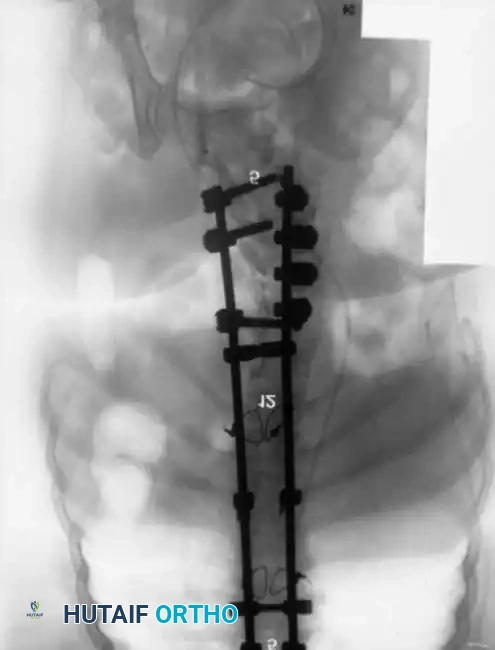
أسباب وأنواع انحناء العمود الفقري
يتم تصنيف هذه التشوهات طبياً إلى فئتين رئيسيتين بناءً على المسبب الأساسي:
الانحناء الخلقي
ينتج الانحناء الخلقي (Congenital Scoliosis) في حالات الصلب المشقوق عن اضطراب هيكلي في نمو وتطور الفقرات أثناء المرحلة الجنينية، مما يؤدي إلى نمو غير متماثل. يشمل هذا الطيف الكلاسيكي من التشوهات الخلقية ما يلي:
* الفقرات النصفية (Hemivertebrae).
* القضبان العظمية غير المجزأة في جانب واحد.
* تركيبات معقدة من التشوهات العظمية.
يمثل الانحناء الخلقي حوالي 15% إلى 20% من حالات المرضى الذين يعانون من الصلب المشقوق. ونظراً لأن التشوه هيكلي وعظمي في الأساس، فإنه يكون شديد الصلابة ولا يستجيب إطلاقاً للعلاج بالدعامات الطبية (الأحزمة).
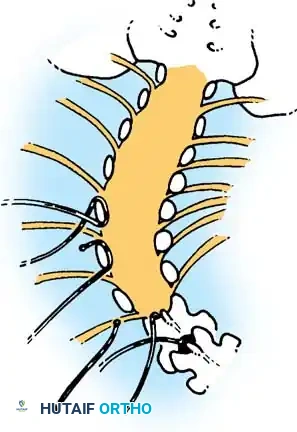
الانحناء الشللي أو التطوري
الغالبية العظمى من منحنيات العمود الفقري في هذه الفئة من المرضى هي من النوع الشللي (Paralytic Scoliosis). في هؤلاء المرضى، يولد الطفل بعمود فقري طبيعي ومستقيم هيكلياً، ولكنه يطور تدريجياً انحناءً متزايداً نتيجة لعدم التوازن العصبي العضلي العميق، غياب العضلات الداعمة للعمود الفقري، وتأثير الجاذبية الأرضية.
عادة ما تكون هذه الانحناءات طويلة وتأخذ شكل حرف (C)، ويكون قمتها في المنطقة الصدرية القطنية أو القطنية.
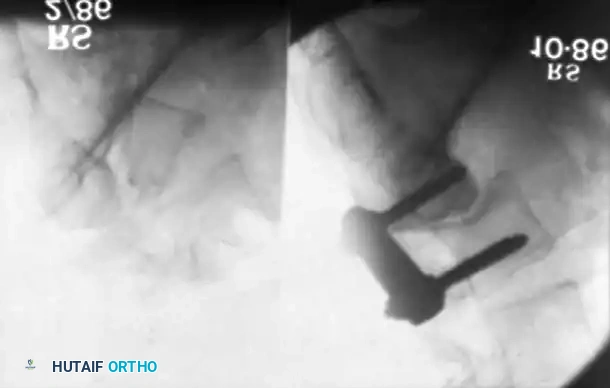
غالباً ما تمتد المنحنيات الشللية إلى الأسفل لتشمل المفصل القطني العجزي، مما يؤدي إلى ميلان شديد في الحوض. وعلى عكس الجنف مجهول السبب الذي يظهر في سن المراهقة، تبدأ هذه الانحناءات في سن أصغر بكثير (غالباً بين 3 إلى 4 سنوات)، ويمكن أن تصل إلى درجات شديدة تتطلب تدخلاً جراحياً قبل بلوغ الطفل عامه العاشر.
ملاحظة طبية هامة: عند التفكير في توقيت التدخل الجراحي، يجب على الجراح أن يأخذ في الاعتبار النمو المستقبلي لجذع الطفل. ومع ذلك، فإن الأطفال المصابين بالقيلة النخاعية السحائية غالباً ما يعانون من توقف النمو بسبب نقص هرمون النمو، ويميلون إلى الوصول إلى النضج الهيكلي في وقت أبكر من أقرانهم (غالباً بحلول 9 إلى 10 سنوات للفتيات و11 إلى 12 سنة للأولاد).
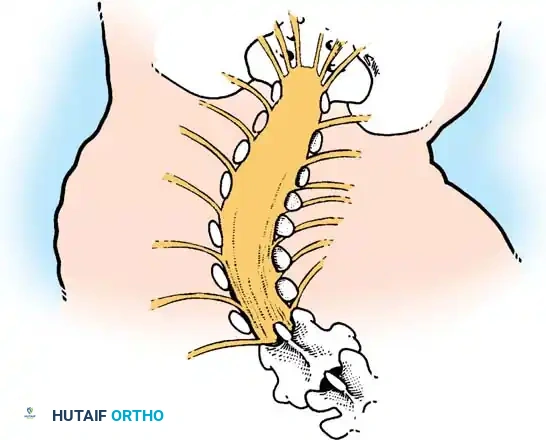
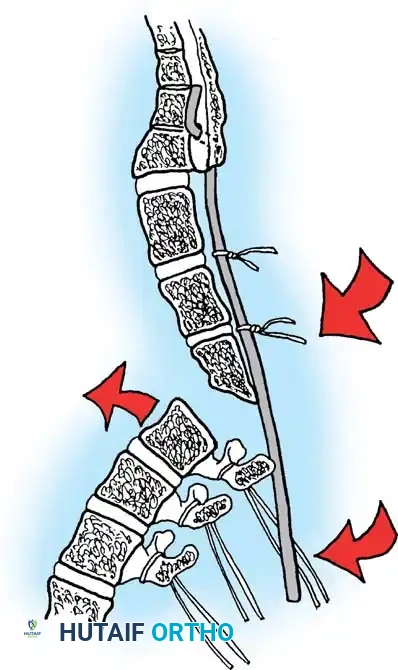
التقييم السريري الشامل للمريض
يُعد التقييم الدقيق والمبني على فحص جميع أجهزة الجسم حجر الزاوية في التخطيط لما قبل الجراحة. يجب على الفريق الطبي فحص المجالات الحيوية التالية:
- الحالة العصبية: وجود استسقاء الدماغ، كفاءة صمامات التحويلة البطينية الصفاقية (VP shunts)، وعلامات تشوه أرنولد خياري.
- وظائف المسالك البولية: التحكم في الأمعاء والمثانة، تكرار التهابات المسالك البولية، والاعتماد على القسطرة الدائمة أو القسطرة المتقطعة النظيفة.
- سجل الحساسية: تقييم صارم لحساسية اللاتكس (المطاط الطبيعي).
- الحالة الوظيفية: طريقة المشي (مشي مستقل، مشي منزلي، أو الاعتماد على الكرسي المتحرك)، توازن الجلوس، والحالة الذهنية.
- صحة الجلد: وجود تقرحات فراش، خاصة فوق عظام الجلوس أو فوق منطقة التحدب البارزة في الظهر.
متلازمة الحبل الشوكي المربوط
في المرضى الذين يعانون من انحناء شللي متزايد، يجب أن يحافظ الجراح على مستوى عالٍ من الشك في وجود تشوهات داخل القناة الشوكية. إن وجود تكهف النخاع، أو خلل في صمام الدماغ، أو ضغط من متلازمة أرنولد خياري يمكن أن يسرع من تدهور انحناء العمود الفقري بشكل كبير.
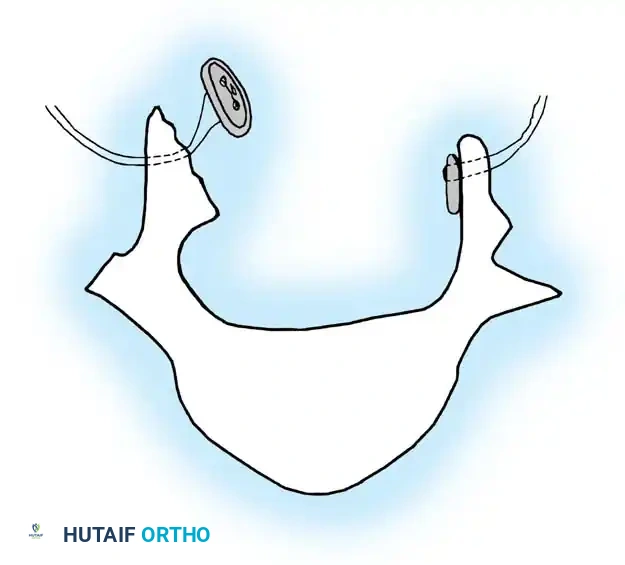
يُظهر جميع المرضى المصابين بالقيلة النخاعية السحائية تقريباً أدلة إشعاعية على وجود "حبل شوكي مربوط" (Tethered Cord) في موقع إغلاق كيس الظهر الأولي بعد الولادة مباشرة.
تحذير طبي: مجرد وجود التصاق أو ربط إشعاعي في صور الرنين المغناطيسي لا يعني تلقائياً وجود شد مرضي على الحبل الشوكي. يجب على الجراح البحث عن علامات سريرية مؤكدة، والتي تشمل: ظهور ألم جديد في الظهر، زيادة التشنج في الأطراف السفلية، تغيرات سريعة في قوة العضلات، تدهور في طريقة المشي، تغيرات حادة في وظائف الأمعاء أو المثانة، أو الظهور المفاجئ لتشوهات في القدم.
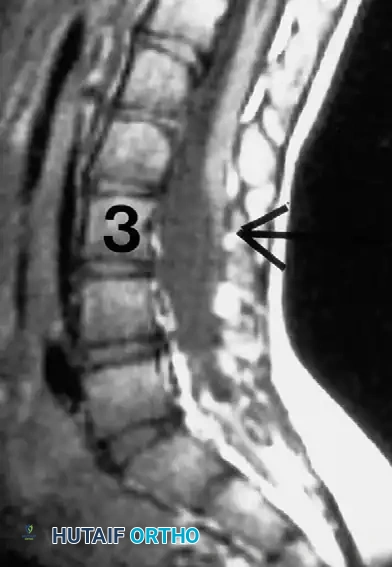
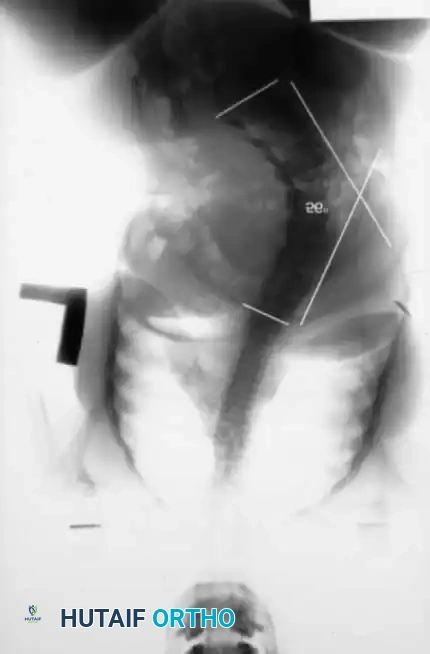
تقييم ميلان الحوض وتيبس مفاصل الفخذ
يعد التقييم الدقيق لميلان الحوض أمراً إلزامياً. يجب التمييز بين ميلان الحوض الناتج عن العمود الفقري وميلان الحوض الناتج عن مفصل الفخذ. نظراً لأن هؤلاء المرضى معرضون بشكل كبير لتطوير تقلصات وتيبس شديد حول الوركين، يلزم إجراء فحص بدني صارم لعضلات الفخذ.
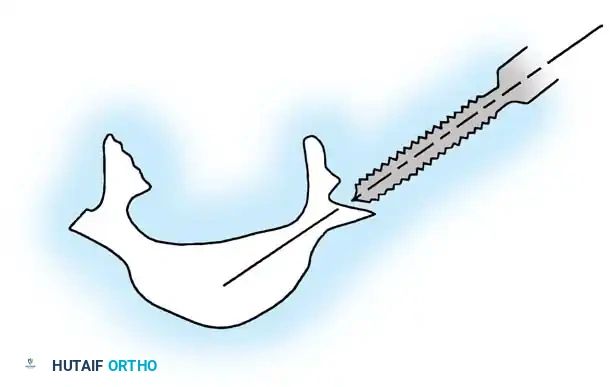
هناك سيناريو سريري خطير بشكل خاص: المرضى الذين يعانون من تيبس شديد في مفاصل الفخذ يمنعهم من ثني الفخذ للجلوس. في هؤلاء الأفراد، الطريقة الوحيدة التي يمكنهم من خلالها تحقيق وضعية الجلوس المستقيمة هي عن طريق الانحناء المفرط للعمود الفقري.
إذا قام الجراح بإجراء دمج صلب للعمود الفقري لمثل هذا المريض دون معالجة مفاصل الفخذ أولاً، فسيصبح الجلوس مستحيلاً من الناحية الميكانيكية. سيُجبر المريض على الاستلقاء الدائم، وسيتم نقل ضغط ميكانيكي هائل إلى أدوات التثبيت المعدنية في الظهر، مما يؤدي حتماً إلى كسرها وفشل الجراحة.
نصيحة طبية: يجب استعادة القدرة الفسيولوجية على ثني مفصل الفخذ جراحياً (عن طريق تحرير الأنسجة الرخوة أو قص عظمة الفخذ) قبل أو بالتزامن مع جراحة دمج العمود الفقري لضمان قدرة المريض على الجلوس بعد الجراحة.
حساسية اللاتكس الخطر الخفي
يجب الانتباه بشدة إلى الانتشار العالي لحساسية اللاتكس (المطاط الطبيعي) بين مرضى الصلب المشقوق. نظراً لتعرض الأغشية المخاطية المتكرر للاتكس أثناء القسطرة اليومية المتقطعة والعمليات الجراحية المتعددة في مرحلة الطفولة المبكرة، يصبح هؤلاء المرضى حساسين للغاية لبروتينات نبات اللاتكس الطبيعي.
هذا التفاعل هو تفاعل فرط حساسية فوري وشديد. يمكن أن تحدث صدمة الحساسية المفرطة أثناء الجراحة بسرعة وقد يتم تشخيصها بشكل خاطئ على أنها صدمة نقص حجم الدم أو مضاعفات تخدير.
بروتوكول صارم: نحن ندعو بقوة إلى التعامل مع جميع المرضى المصابين بالقيلة النخاعية السحائية كما لو كان لديهم حساسية موثقة من اللاتكس. يجب الحفاظ على بيئة خالية تماماً من اللاتكس بدءاً من منطقة الانتظار قبل الجراحة، مروراً بغرفة العمليات، وصولاً إلى وحدة الإنعاش.
التقييم الإشعاعي والتصوير الطبي
تعتبر سلسلة الصور الشعاعية الشاملة ضرورية لتحليل التشوه ثلاثي الأبعاد:
* الصور القياسية: صور الأشعة السينية الأمامية الخلفية والجانبية في وضع الوقوف (أو الجلوس) والاستلقاء. تكشف الصور في وضع الوقوف عن الحجم الحقيقي للتشوه تحت تأثير الجاذبية، بينما توفر صور الاستلقاء تفاصيل عظمية أفضل للتشوهات الخلقية.
* صور المرونة: تُستخدم صور الانحناء الجانبي الأقصى لليمين واليسار أثناء الاستلقاء لتقييم مدى صلابة المنحنى والتخطيط لمستويات التحرير الجراحي.
* تقييم ميلان الحوض: صور الحوض الأمامية الخلفية أثناء الاستلقاء.
* التصوير المتقدم: التصوير بالرنين المغناطيسي (MRI) إلزامي لتقييم تكهف النخاع، الحبل الشوكي المربوط، وتشوهات أرنولد خياري. يجب تحديث تصوير الكلى بالموجات الصوتية لرسم خريطة لتشريح الحالب قبل التدخلات الجراحية الأمامية للعمود الفقري.
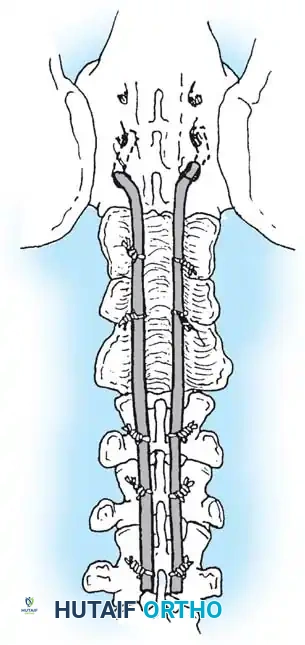
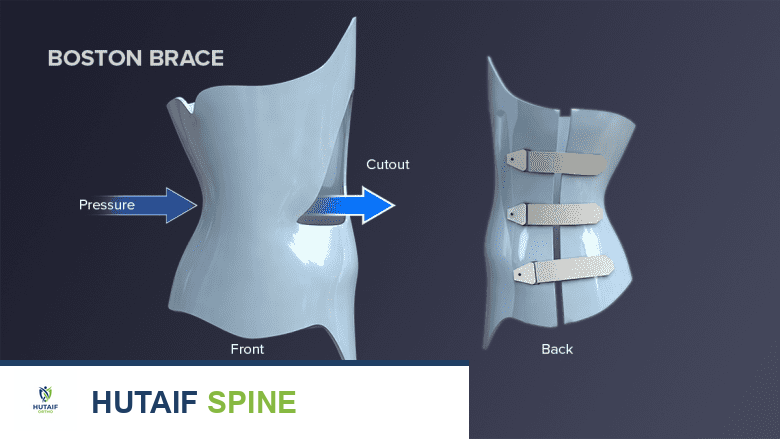
العلاج التحفظي باستخدام الدعامات الطبية
في حين أن التطور الطبيعي للانحناءات الشللية في الصلب المشقوق لا يتغير في النهاية بواسطة الدعامات، إلا أن استخدام الدعامات (Bracing) يلعب دوراً حيوياً كمرحلة مؤقتة. الهدف الأساسي من الدعامة هو تأخير الدمج الجراحي حتى يتم تحقيق نمو كافٍ للعمود الفقري وحجم الصدر، وبالتالي منع مضاعفات الجنف المبكر مثل متلازمة قصور الصدر.
يُشار إلى استخدام الدعامات حصرياً للمنحنيات الشللية المرنة؛ وهي غير فعالة تماماً للتشوهات الخلقية الصلبة. عادة ما يتم استخدام دعامة مخصصة للصدر والقطن والعجز (TLSO). إنها تحسن توازن الجلوس وتحرر الأطراف العلوية للمريض لأداء أنشطة الحياة اليومية.
ومع ذلك، فإن إدارة الدعامات في المريض الذي يفتقر إلى الإحساس محفوفة بالمخاطر. يجب فحص الجلد بدقة من قبل مقدمي الرعاية عدة مرات في اليوم. إن أدنى احمرار أو علامة على تموت الأنسجة بسبب الضغط يتطلب التوقف الفوري عن ارتداء الدعامة وتعديلها. إذا تقدم المنحنى على الرغم من الدعامة، أو إذا جعلت تقرحات الضغط المتكررة ارتداء الدعامة مستحيلاً، يصبح التدخل الجراحي إلزامياً.
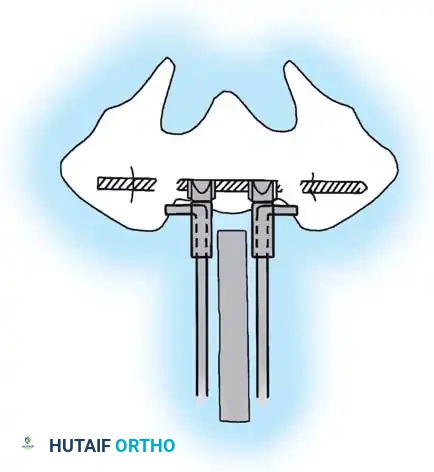
العلاج الجراحي الاستراتيجيات والتقنيات
تعتبر جراحة العمود الفقري لمرضى القيلة النخاعية السحائية عملية كبرى ترتبط بنسبة عالية من التحديات والمضاعفات المحتملة. وتشمل هذه التحديات الفريدة ما يلي:
1. أنسجة رخوة معادية: يتعقد النهج الجراحي الخلفي بسبب الأنسجة الرخوة الملتصقة والمليئة بالندبات الناتجة عن عمليات إغلاق الأنبوب العصبي السابقة.
2. تشوهات صلبة: غالباً ما تكون المنحنيات قاسية، مما يجعل التصحيح صعباً دون إجراء عمليات قص عظمي قوية.
3. هشاشة العظام: يوفر ضعف كثافة العظام تثبيتاً غير مثالي للبراغي.
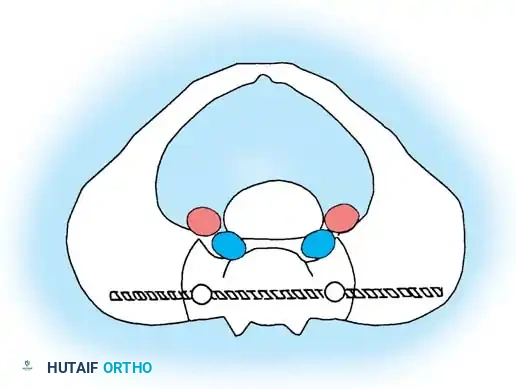
4. غياب الأجزاء الخلفية: يعني عيب الصلب المشقوق وجود نقص في الصفيحة والنتوءات الشوكية، مما يقضي على مناطق الدمج الخلفية التقليدية.
5. تغطية ضعيفة للأنسجة الرخوة: النزوح الجانبي لعضلات العمود الفقري يترك الأدوات المعدنية البارزة عرضة لاختراق الجلد.
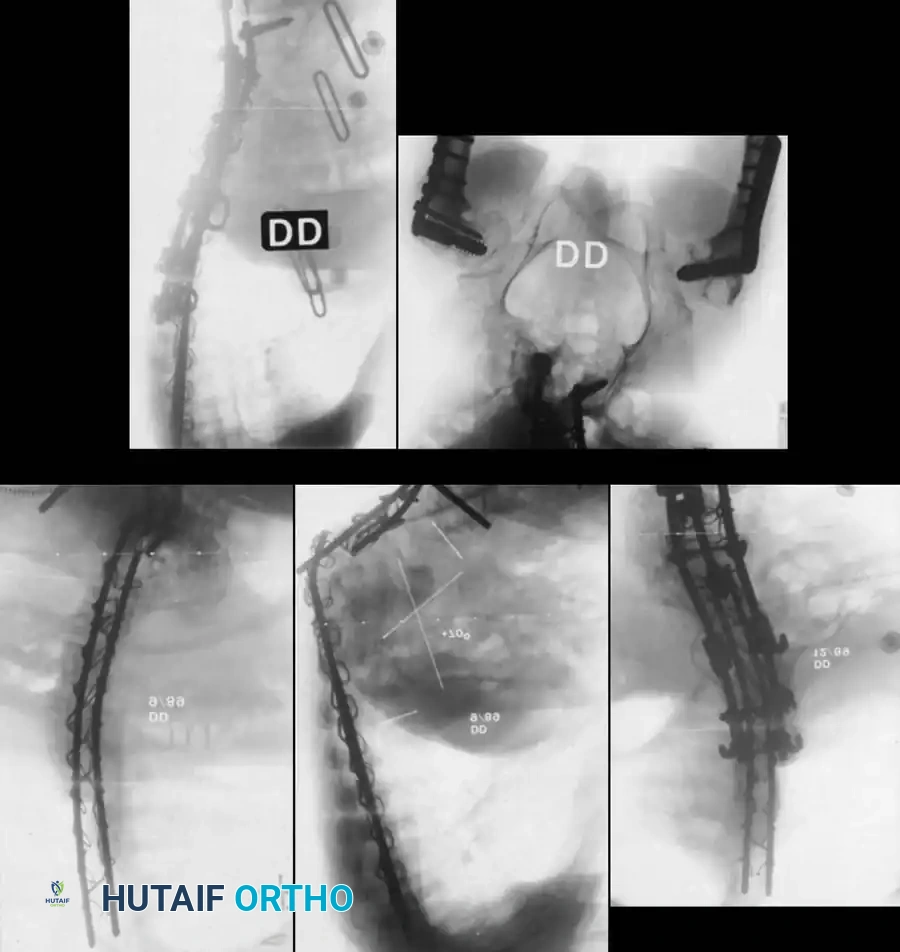
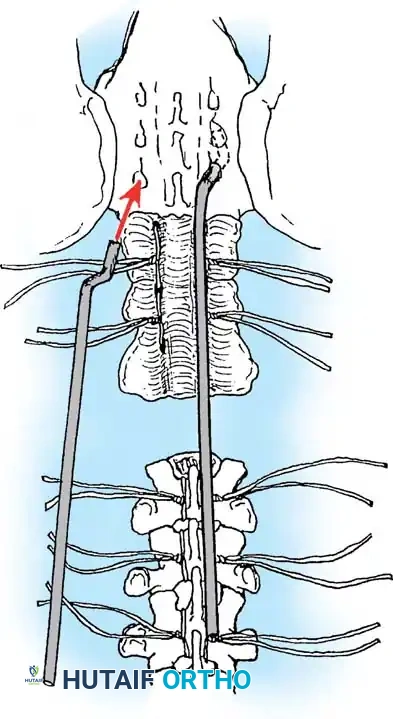
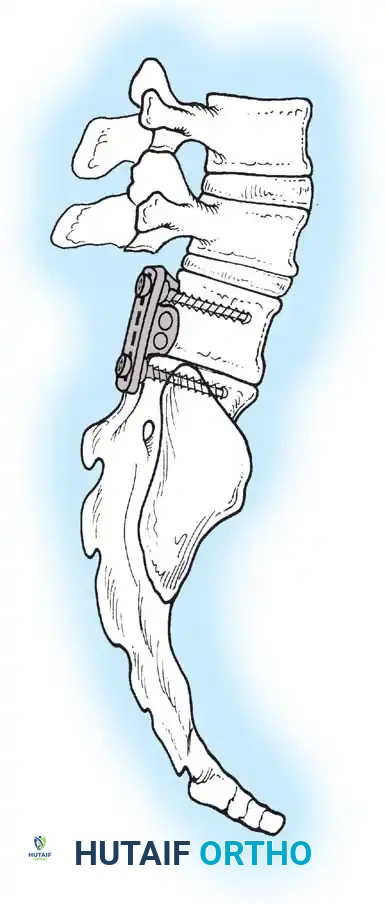
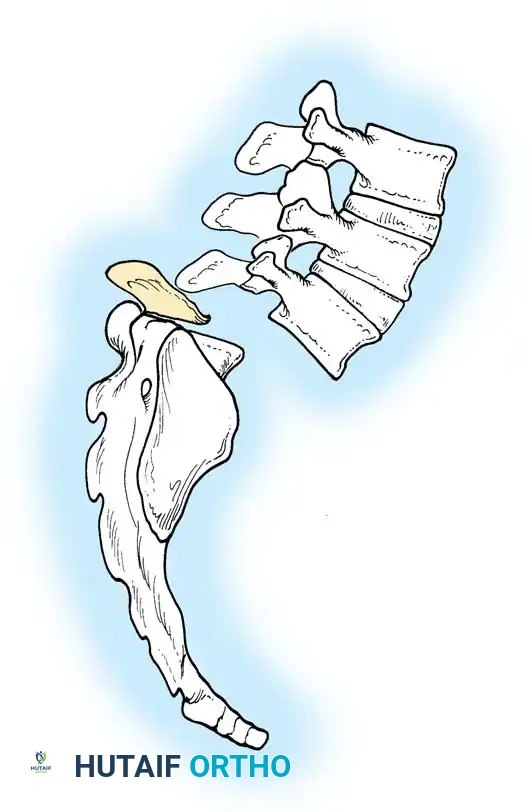
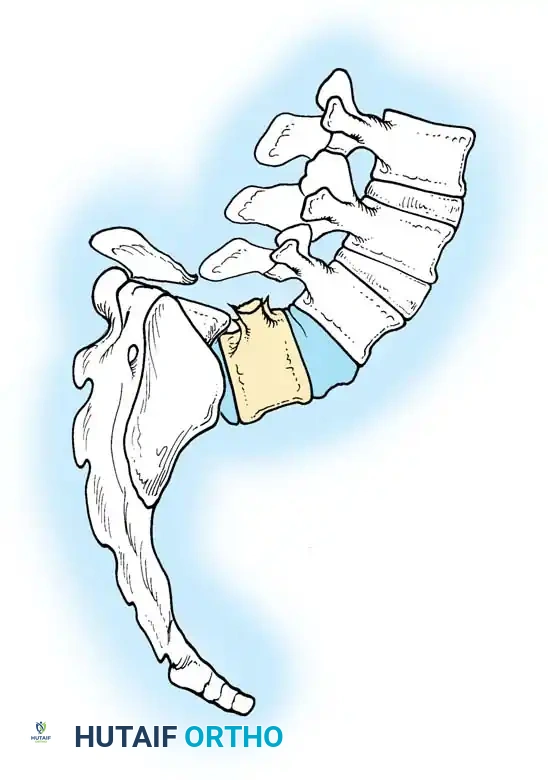
المعيار الذهبي الدمج الجراحي الأمامي والخلفي المشترك
نظراً لأن الدمج الخلفي وحده يرتبط بمعدل مرتفع بشكل غير مقبول من عدم التئام العظام وفشل التثبيت المعدني (بسبب غياب الأجزاء الخلفية وضعف العظام)، فإن معيار الرعاية الحديث للمنحنيات الشللية الشديدة هو الدمج الشوكي الأمامي والخلفي المشترك.
أثبتت الدراسات أن الجمع بين التحرير الأمامي والدمج بين أجسام الفقرات مع التثبيت الخلفي يقلل من معدل فشل الاندماج بشكل كبير. وقد أدت التقنيات المعاصرة التي تستخدم مسامير التثبيت الصلبة والأقفاص الداعمة إلى خفض هذا المعدل بشكل أكبر.
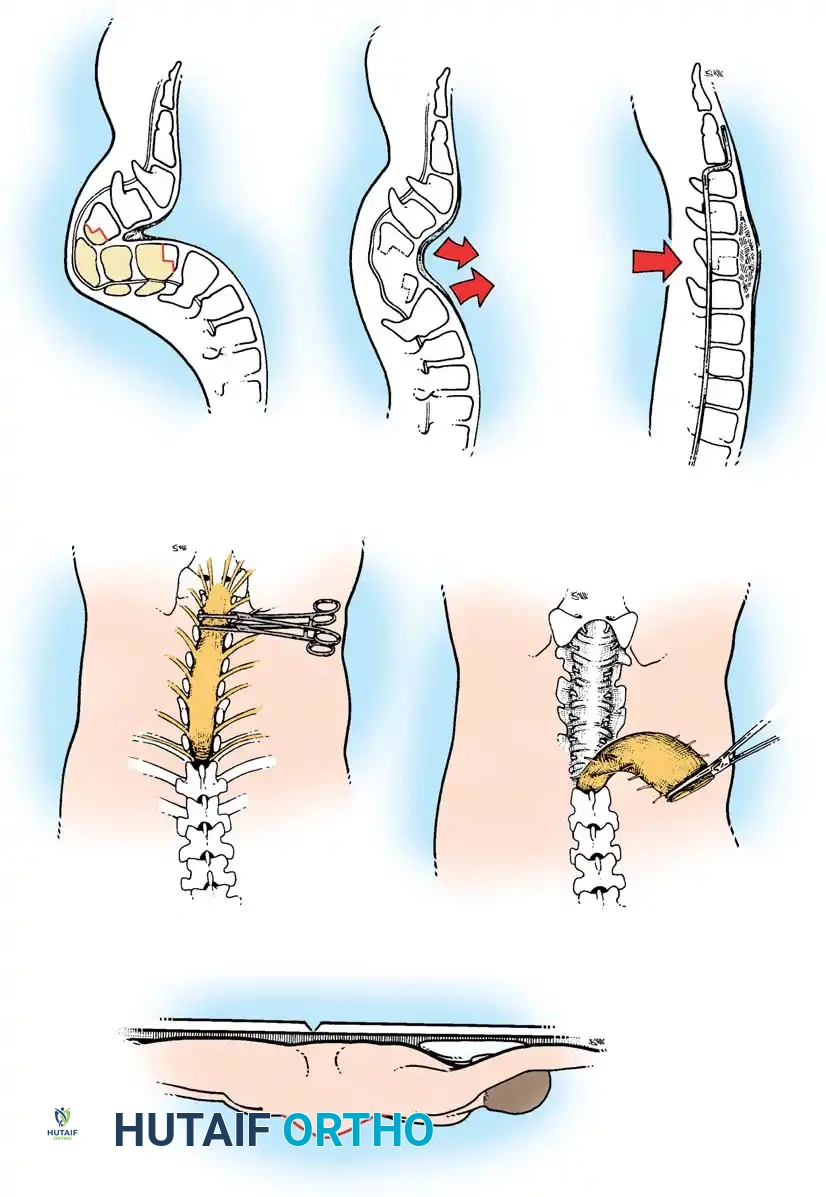
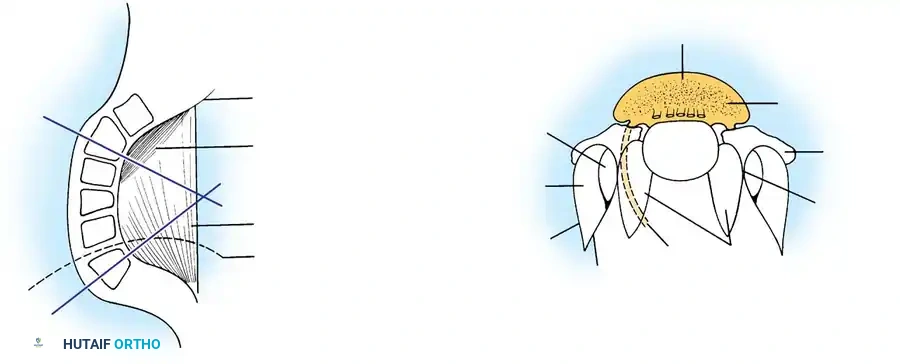
النهج الجراحي الأمامي
يسمح النهج الأمامي بالتحرير القوي للأربطة المنكمشة، مما يزيد من مرونة المنحنى. كما يوفر مساحة سطحية دموية ضخمة لدمج العظام بين الفقرات.
بال



آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك