الجنف الخلقي عند الأطفال: الدليل الشامل للأسباب والتشخيص وطرق العلاج الجراحي

الخلاصة الطبية
الجنف الخلقي هو انحناء جانبي هيكلي في العمود الفقري يظهر منذ الولادة نتيجة خلل في تكون الفقرات خلال الأسابيع الأولى من الحمل. يتطلب التشخيص المبكر تدخلاً طبياً دقيقاً، حيث يعتمد العلاج غالباً على التدخل الجراحي لمنع تطور الانحناء وحماية الحبل الشوكي.
الخلاصة الطبية السريعة: الجنف الخلقي هو انحناء جانبي هيكلي في العمود الفقري يظهر منذ الولادة نتيجة خلل في تكون الفقرات خلال الأسابيع الأولى من الحمل. يتطلب التشخيص المبكر تدخلاً طبياً دقيقاً، حيث يعتمد العلاج غالباً على التدخل الجراحي لمنع تطور الانحناء وحماية الحبل الشوكي.
مقدمة عن الجنف الخلقي
يمثل الجنف الخلقي (Congenital Scoliosis) أحد التحديات الطبية المعقدة في مجال جراحة عظام الأطفال. يُعرف هذا المرض بأنه انحناء جانبي هيكلي وصلب في العمود الفقري، ينشأ نتيجة تطور غير طبيعي للفقرات أثناء فترة الحمل. هذا الخلل التشريحي يخلق عدم توازن عميق في النمو الطولي للعمود الفقري، مما يؤدي إلى تفاقم الانحناء مع نمو الطفل.
على عكس الجنف مجهول السبب الذي يظهر عادة في مرحلة المراهقة ويكون أكثر مرونة، يتميز الجنف الخلقي بصلابته الشديدة. ونظراً لأن التصحيح الجراحي للتشوهات الشديدة والمهملة يحمل مخاطر عصبية عالية، فإن الاكتشاف المبكر والتدخل في الوقت المناسب يُعدان حجر الزاوية في إدارة هذه الحالة. الفلسفة الطبية الحديثة تعتمد على بدء العلاج المناسب عندما يكون الانحناء صغيراً، بدلاً من اللجوء إلى إجراءات جراحية عالية المخاطر بعد أن يترسخ التشوه الشديد.

التطور الجنيني وتشريح العمود الفقري
لفهم طبيعة الجنف الخلقي، يجب العودة إلى المراحل الأولى من تكوين الجنين. تحدث النافذة الجنينية الحرجة لتطور العمود الفقري بين الأسبوعين الخامس والسادس من الحياة داخل الرحم. خلال هذه الفترة الدقيقة، تتشكل الكتل النسيجية التي ستصبح لاحقاً فقرات العمود الفقري. أي اضطراب أو خلل في هذه المرحلة يؤدي إلى تشوهات خلقية دائمة في بنية الفقرات.
أظهرت الدراسات الوبائية الموسعة أنه لا يوجد سبب وراثي جيني قاطع للتشوهات الخلقية المعزولة مثل "الفقرة النصفية". في مراجعة طبية شاملة شملت تاريخ 1250 عائلة، تبين أن عدداً ضئيلاً جداً من المرضى لديهم أقارب من الدرجة الأولى أو الثانية يعانون من تشوهات خلقية في العمود الفقري. بناءً على ذلك، فإن الإجماع الطبي السائد هو أن معظم حالات الجنف الخلقي تنشأ عن عوامل بيئية غير وراثية تؤثر على الجنين داخل الرحم، على الرغم من أنه نادراً ما يمكن تحديد هذه العوامل بدقة من خلال التاريخ الطبي للمريض.
تصنيف وأنواع الجنف الخلقي
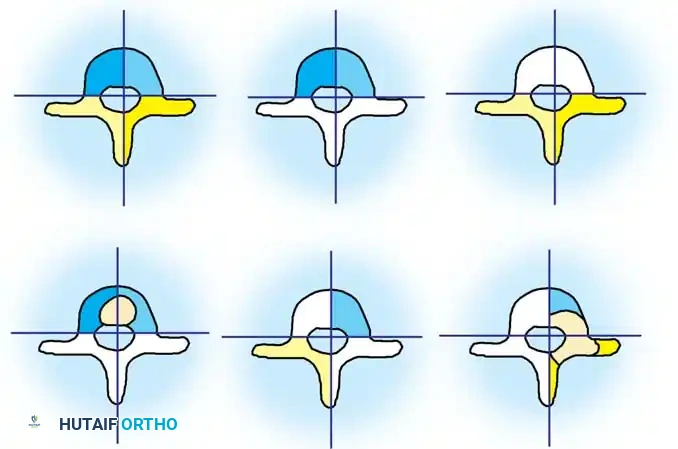
يعتمد الأطباء على نظام تصنيف دقيق لتحديد نوع الخلل الجنيني الذي أدى إلى الجنف الخلقي. هذا التصنيف يساعد الجراح في تحديد مدى خطورة الحالة وتوقع سرعة تطورها. يتم تصنيف التشوهات بناءً على نوع الفشل الجنيني، بالإضافة إلى المنطقة التشريحية المصابة (عنقية صدرية، صدرية، صدرية قطنية، أو قطنية عجزية).
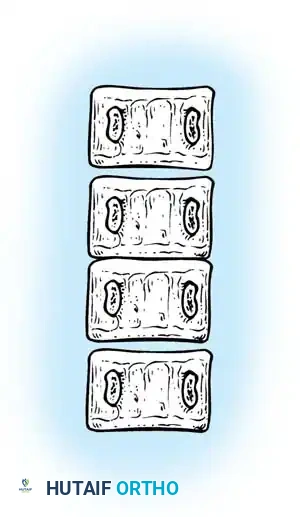
فشل التكوين
يحدث هذا النوع عندما يفشل جزء من الفقرة في التكون بشكل كامل أثناء المرحلة الجنينية.
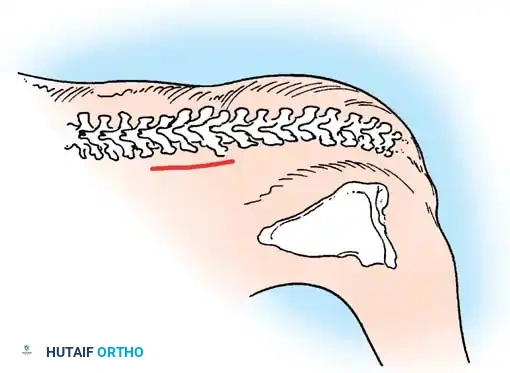
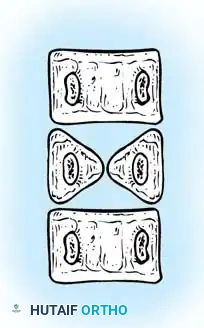
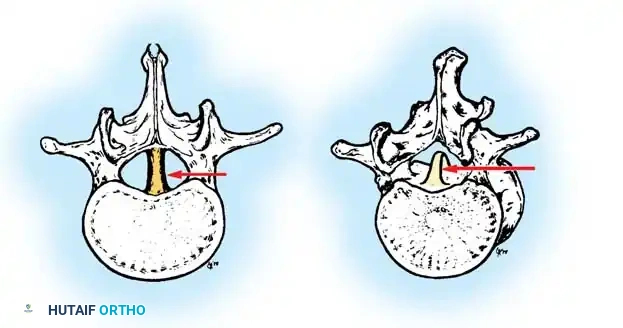
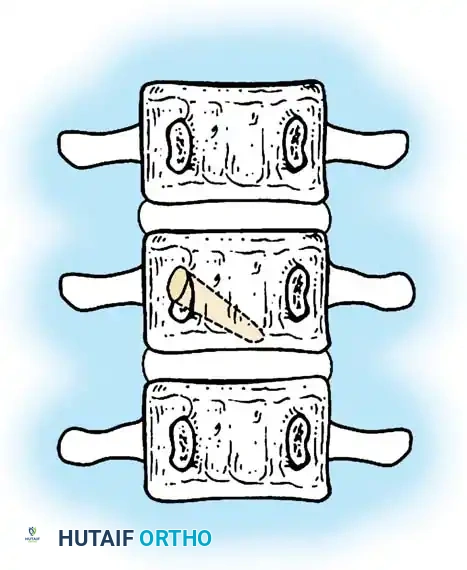
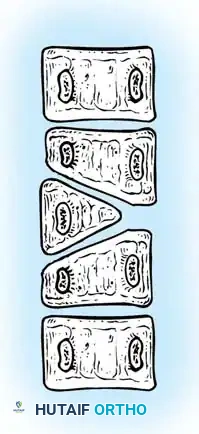
- الفشل الجزئي (الفقرة الإسفينية): فشل جزئي في أحد جانبي الفقرة، مما يمنحها شكلاً يشبه الإسفين.
- الفشل الكامل (الفقرة النصفية): غياب كامل لأحد نصفي الفقرة. وتنقسم الفقرات النصفية إلى:
- الفقرة النصفية المحتجزة: تكون محصورة بين فقرتين طبيعيتين متجاورتين ولا تسبب عادة تشوهاً كبيراً.
- الفقرة النصفية الحرة أو المجزأة: تكون مفصولة عن الفقرات المجاورة بأقراص غضروفية ومراكز نمو فعالة، مما يجعلها تعمل كإسفين نشط يدفع العمود الفقري نحو تشوه تدريجي ومستمر.
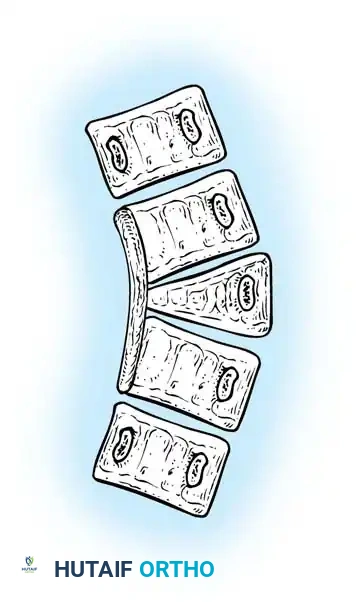
فشل الانفصال
يحدث هذا الخلل عندما تفشل الأجزاء الجنينية في الانفصال عن بعضها البعض، مما يخلق ارتباطاً عظمياً غير طبيعي.
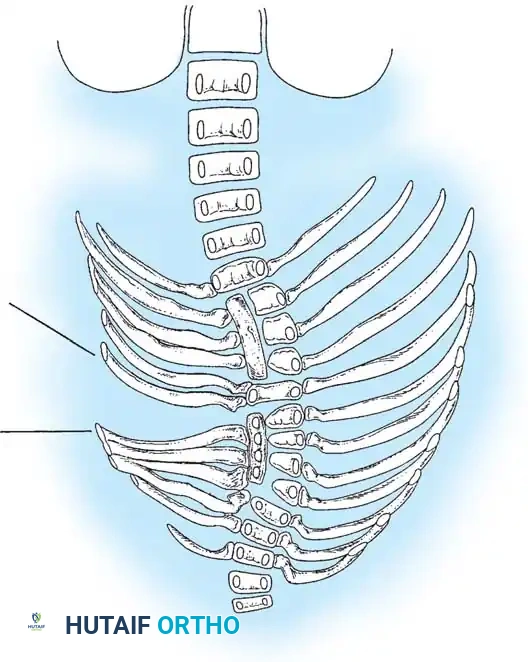
- الفشل أحادي الجانب (الشريط غير المقسم): تكون شريط عظمي صلب على جانب واحد من العمود الفقري يمنع النمو تماماً في ذلك الجانب، بينما يستمر الجانب الآخر في النمو. هذا يؤدي إلى انحناء سريع وشديد الخطورة.
- الفشل ثنائي الجانب (الفقرة الكتلوية): فشل متماثل في الانفصال يؤدي إلى اندماج فقرتين أو أكثر ككتلة واحدة. هذا النوع يسبب عادة قِصراً في طول الجذع بدلاً من الانحناء الجانبي الشديد.
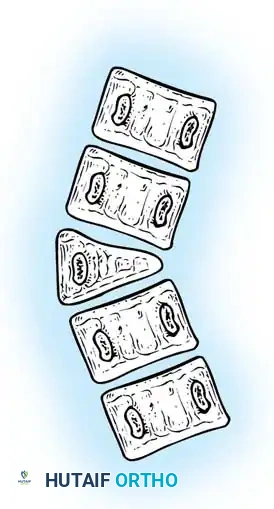
التشوهات المختلطة
تُعد التشوهات المختلطة من أخطر أنواع الجنف الخلقي. تحدث عندما يجتمع شريط عظمي غير مقسم على أحد الجانبين مع فقرة نصفية على الجانب المقابل في نفس المستوى. هذا يخلق قوة شد على الجانب المقعر وقوة تمدد على الجانب المحدب في آن واحد، مما يؤدي إلى تدهور سريع جداً في شكل العمود الفقري.
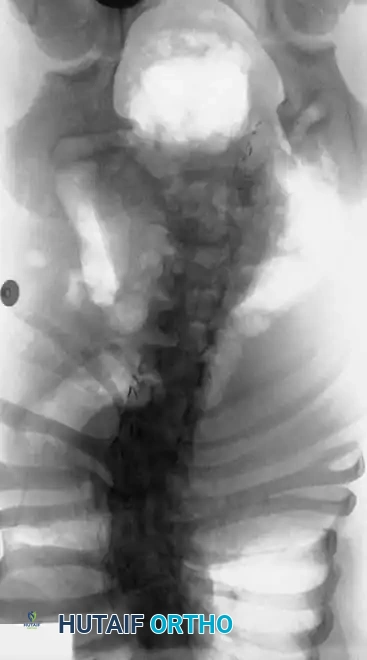
الأعراض والعلامات التحذيرية
لا يقتصر تقييم مريض الجنف الخلقي على فحص انحناء الظهر فحسب، بل يتطلب فحصاً سريرياً دقيقاً وشاملاً. يجب فحص جلد ظهر الطفل بعناية للبحث عن أي علامات جلدية قد تشير إلى وجود تشوهات في الحبل الشوكي.
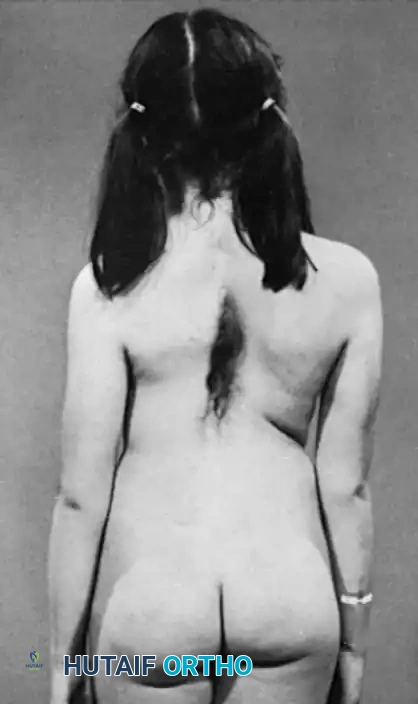
من العلامات التحذيرية التي يبحث عنها الطبيب:
* وجود بقع شعر كثيفة غير طبيعية على منتصف الظهر.
* تغيرات في لون الجلد أو وجود غمازات عميقة في أسفل الظهر.
* عدم تناسق في مستوى الكتفين أو الحوض.
* بروز في أحد جانبي القفص الصدري.
يُعد التقييم العصبي الصارم أمراً إلزامياً. العلامات الدقيقة مثل عدم تماثل ردود الفعل في البطن، أو ضمور عضلات الساق، أو تشوهات القدم (مثل القدم الجوفاء)، قد تكون المؤشرات السريرية الوحيدة لوجود مشاكل خفية مثل "الحبل الشوكي المربوط" أو انشطار الحبل الشوكي.
التشوهات الجهازية المرافقة
غالباً ما يكون الجنف الخلقي جزءاً من متلازمة أوسع من التشوهات الجنينية التي تؤثر على أجهزة أخرى في الجسم. لذلك، يجب إخضاع الطفل لفحوصات شاملة للتأكد من سلامة الأعضاء الداخلية:
- تشوهات الجهاز البولي التناسلي: توجد في حوالي 18% إلى 40% من المرضى. يوصي الأطباء بإجراء فحص روتيني بالموجات فوق الصوتية للكلى والمسالك البولية لجميع مرضى الجنف الخلقي، حيث يمكن أن تكون مشاكل المسالك البولية مهددة للحياة إذا لم تُكتشف.
- تشوهات القلب والأوعية الدموية: تظهر في حوالي 7% من المرضى، وتتطلب تقييماً من قبل طبيب قلب أطفال.
- التشوهات داخل القناة الشوكية: يحدث انشطار الحبل الشوكي في حوالي 5% من المرضى، وتُلاحظ تشوهات الحبل الشوكي بشكل عام في 10% من الحالات.

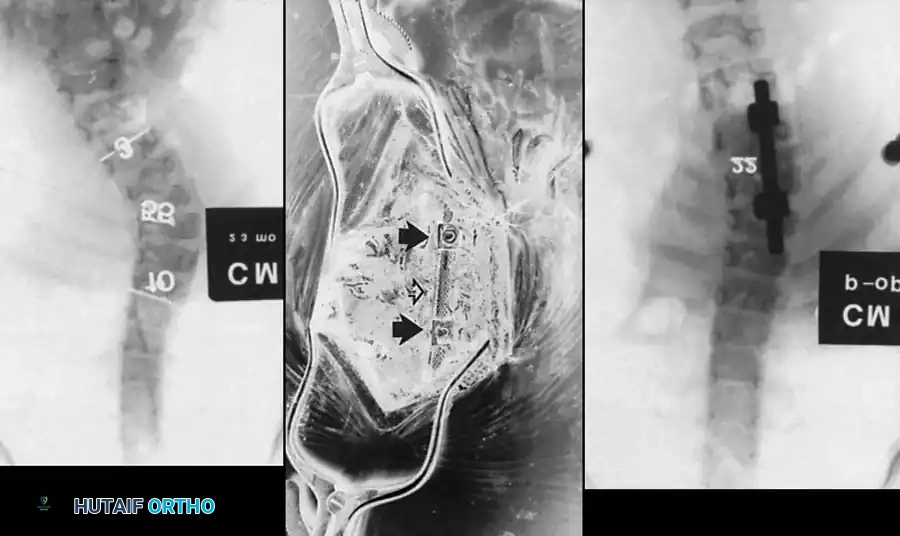
التشخيص والفحوصات الطبية
يُعد التشخيص الدقيق والمبكر الخطوة الأهم في رحلة العلاج. يعتمد الأطباء على مجموعة من أدوات التصوير المتقدمة لفهم التشريح المعقد لكل حالة.
التصوير بالأشعة السينية
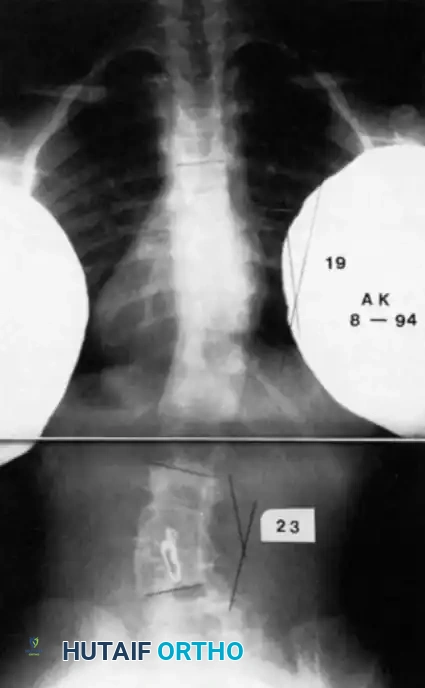
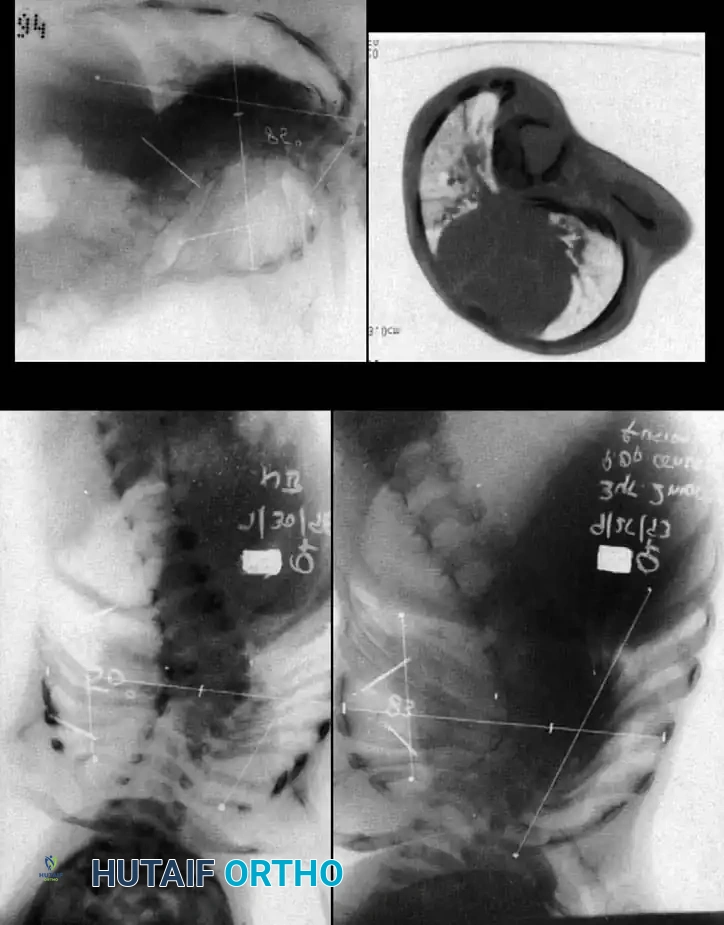
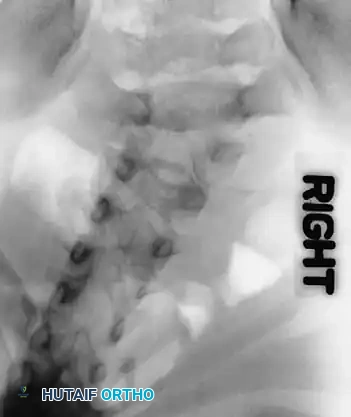
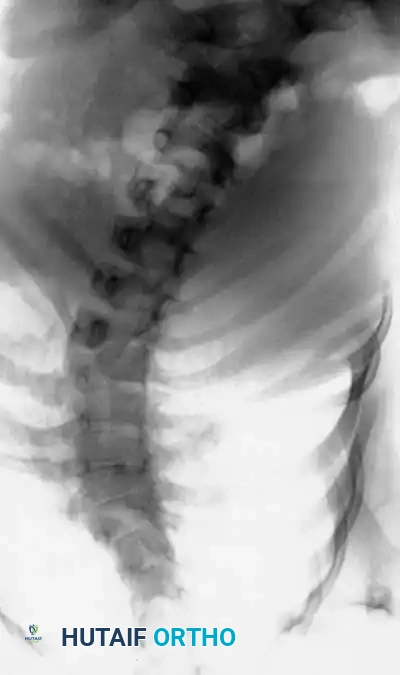
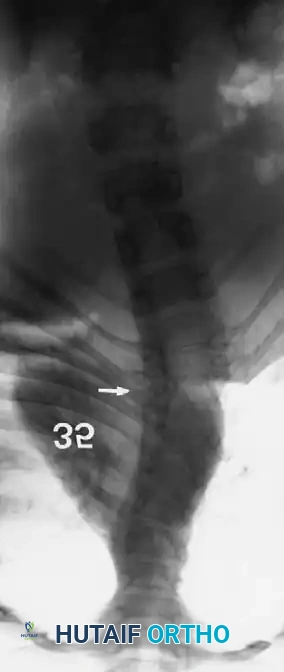
تعتبر الأشعة السينية عالية الجودة حجر الزاوية في التشخيص. يجب أن يشمل التقييم الأولي صوراً للعمود الفقري بالكامل والطفل في وضع الاستلقاء، وذلك للحصول على أقصى قدر من التفاصيل العظمية قبل أن يؤدي التشوه الشديد إلى حجب الرؤية التشريحية.
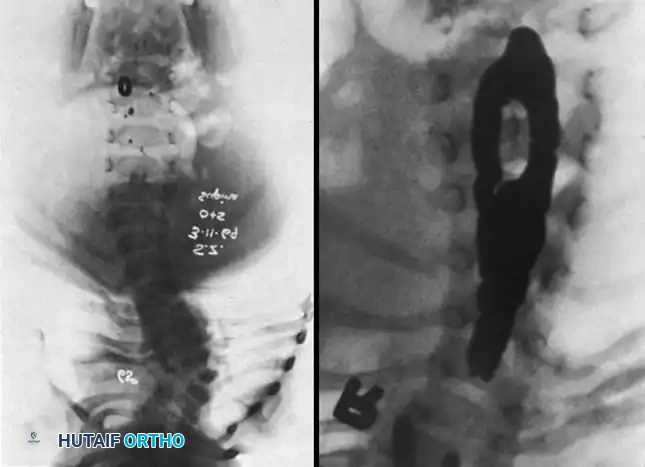
يقوم الجراح بتقييم المسافة بين جذور الفقرات (Pedicles) على صورة الأشعة الأمامية الخلفية. إن اتساع هذه المسافة يُعد مؤشراً قوياً على وجود تشوه داخل القناة الشوكية، مما يستدعي إجراء تصوير بالرنين المغناطيسي فوراً.
التصوير بالرنين المغناطيسي
يُعد التصوير بالرنين المغناطيسي (MRI) ضرورياً لتقييم المحور العصبي، خاصة عند الرضع حيث تكون الأجزاء الغضروفية لم تتعظم بعد. من الأهمية بمكان استبعاد وجود الحبل الشوكي المربوط، أو تكهف النخاع، أو انشطار الحبل الشوكي قبل محاولة أي تصحيح جراحي للعمود الفقري، وذلك لمنع حدوث أي إصابة عصبية أثناء الجراحة.
تطور المرض ومخاطر إهمال العلاج
إن فهم التطور الطبيعي للجنف الخلقي هو العامل الأكثر أهمية في اتخاذ القرار الجراحي. وقد حددت الدراسات الطبية الكبرى التسلسل الهرمي لمخاطر تطور التشوهات الخلقية إذا تُركت دون علاج.
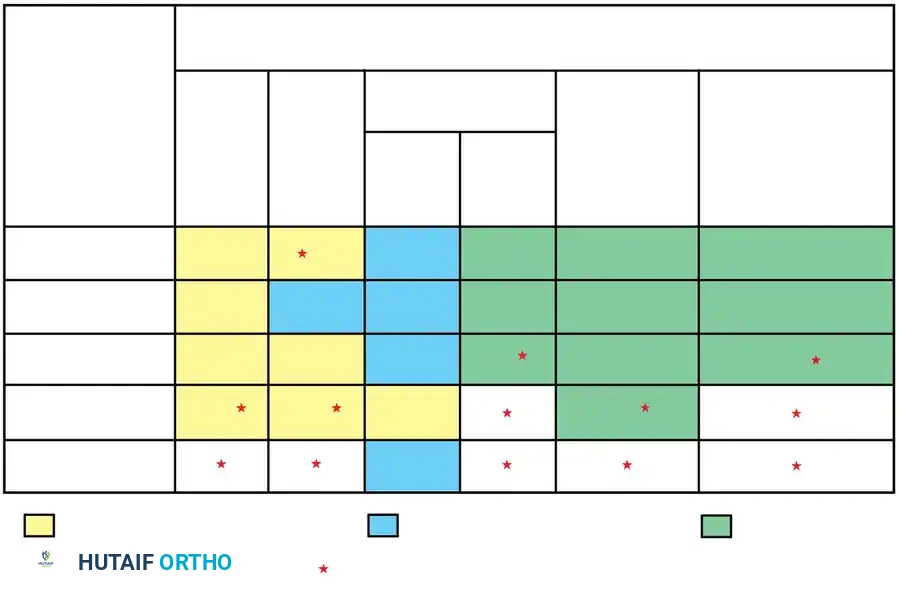
ترتيب مخاطر التطور حسب نوع التشوه (من الأعلى إلى الأقل):
1. شريط أحادي الجانب غير مقسم مع فقرة نصفية في الجانب المقابل.
2. شريط أحادي الجانب غير مقسم.
3. فقرتان نصفيتان محدبتان.
4. فقرة نصفية واحدة مجزأة (حرة).
5. الفقرة الكتلوية (نادراً ما تتطور لانحناء شديد).

مخاطر التطور حسب المنطقة الجسدية:
تحمل التشوهات في المنطقة الصدرية القطنية أعلى مخاطر التطور، وذلك بسبب غياب الهياكل الداعمة للقفص الصدري في هذه المنطقة، وارتفاع الأحمال الميكانيكية الحيوية في منطقة الانتقال بين الصدر وأسفل الظهر.
خيارات العلاج غير الجراحي
يجب أن يدرك الآباء أن العلاج غير الجراحي له دور محدود جداً في حالات الجنف الخلقي. نظراً لأن التشوه هيكلي في طبيعته وينتج عن نمو غير متماثل للعظام، فإن الدعامات والأحزمة التقويمية لا يمكنها تصحيح الخلل الأساسي.
تكون الدعامات (مثل دعامة ميلووكي) فعالة في 5% إلى 10% فقط من الحالات. ويقتصر استخدامها الأساسي على السيطرة على الانحناءات التعويضية الطويلة والمرنة التي تتطور فوق أو تحت الجزء الخلقي الصلب. أما الانحناءات الخلقية القصيرة والصلبة فلن تستجيب للدعامات، ومحاولة استخدامها قد تؤدي فقط إلى تأخير الجراحة الحتمية، مما يسمح بحدوث تغيرات هيكلية ثانوية تزيد من تعقيد الحالة.
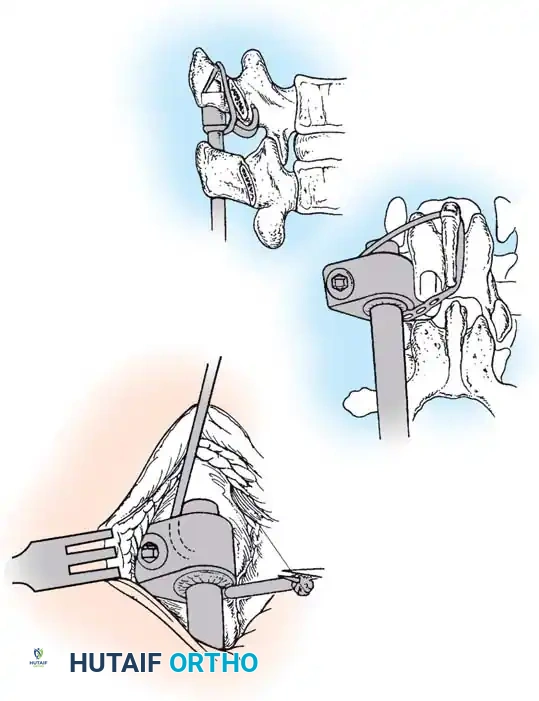
العلاج الجراحي للجنف الخلقي
نظراً لأن حوالي 75% من حالات الجنف الخلقي تتطور وتزداد سوءاً، فإن الجراحة تُعد العلاج النهائي والفعال. الهدف من الجراحة هو إيقاف تطور الانحناء، وتحقيق توازن في العمود الفقري، والحفاظ على أكبر قدر ممكن من النمو الطولي للطفل.
دمج العمود الفقري الخلفي بدون أدوات التثبيت
يُستطب هذا الإجراء للأطفال الصغار الذين يعانون من انحناءات متطورة ولكنها لا تزال ضمن نطاق مقبول. الهدف هو خلق اندماج عظمي صلب عبر الأجزاء المشوهة لمنع المزيد من التدهور.
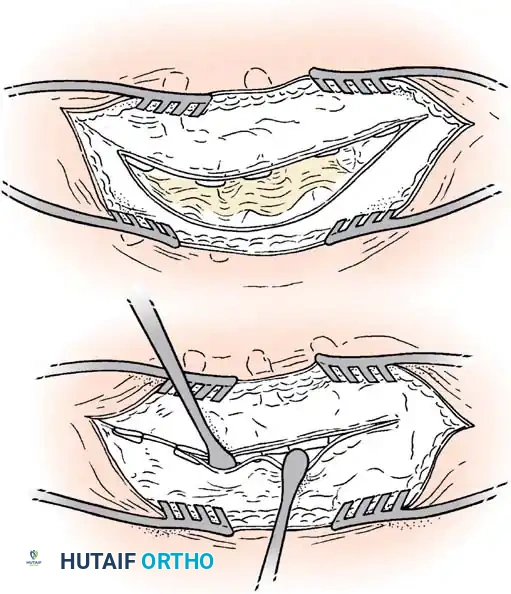
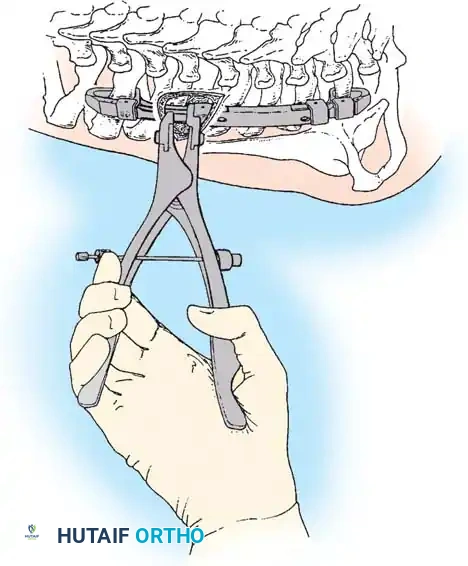
خطوات الجراحة:
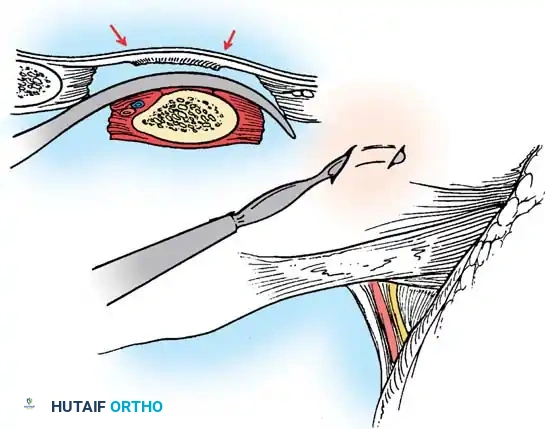
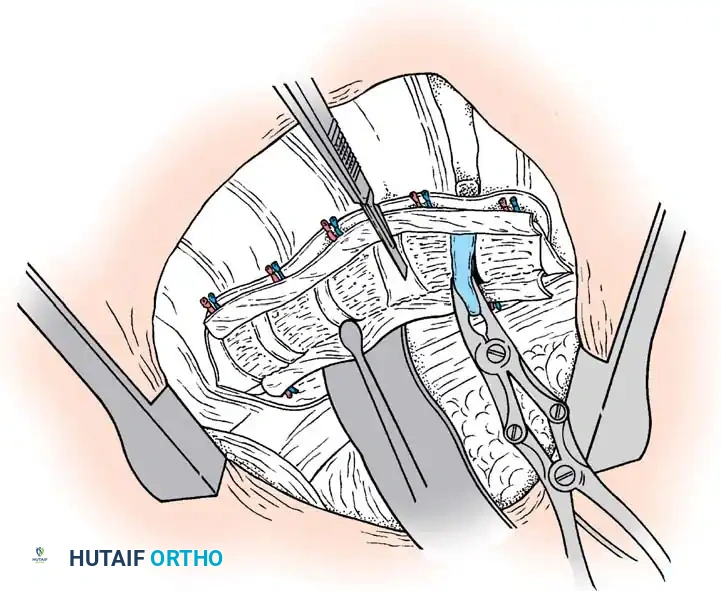
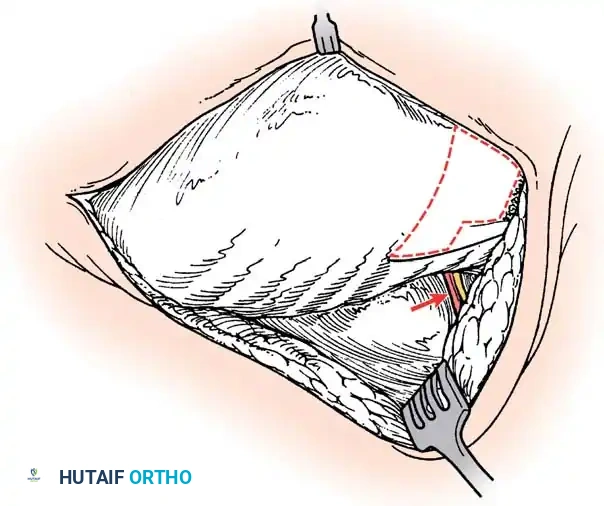
1. وضعية المريض: يوضع الطفل على بطنه على إطار خاص يسمح للبطن بالبقاء حراً لتقليل الضغط الوريدي.
2. الوصول الجراحي: يتم كشف العظام بعناية فائقة. في العمود الفقري الخلقي، يكون التشريح مشوهاً؛ قد تغيب بعض الأجزاء العظمية، وقد يكون غشاء الحبل الشوكي مكشوفاً تحت الجلد.
3. إزالة القشرة العظمية: يتم تحضير المفاصل والنتوءات العظمية لتسهيل الاندماج.
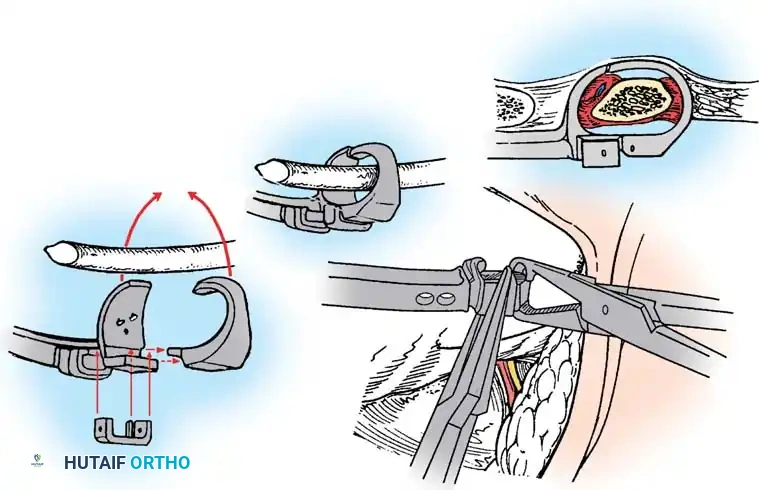
4. التطعيم العظمي: يتم وضع طعوم عظمية (تؤخذ عادة من الحوض) أو طعوم عظمية صناعية عالية الجودة في الأماكن المجهزة.
5. الرعاية بعد الجراحة: نظراً لعدم استخدام مسامير أو قضبان معدنية، يجب تثبيت المريض في قالب جبس صلب أو دعامة مخصصة لمدة 4 إلى 6 أشهر حتى يتم تأكيد الاندماج العظمي الصلب.
إيقاف النمو النصفي المحدب الأمامي والخلفي
تستفيد هذه التقنية من إمكانات النمو المتبقية لدى الطفل. من خلال إيقاف النمو على الجانب المحدب من الانحناء (من الأمام والخلف) مع السماح للجانب المقعر بالاستمرار في النمو، يمكن أن يحدث تصحيح تلقائي وتدريجي للتشوه بمرور الوقت.
دواعي الاستعمال:
* المرضى الصغار (عادة أقل من 5 سنوات).
* الانحناءات المتطورة التي تقل عن 50 درجة.
* وجود إمكانية نمو موثقة على الجانب المقعر (عدم وجود أشرطة عظمية غير مقسمة).
التحذير الجراحي: يعتمد نجاح هذا الإجراء كلياً على وجود صفائح نمو صحية ونشطة في الجانب المقعر. إذا كان الجانب المقعر مقيداً، فإن هذا الإجراء سيفشل.
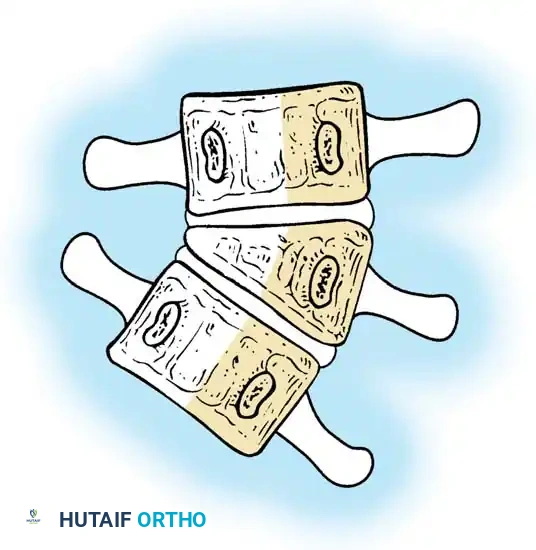
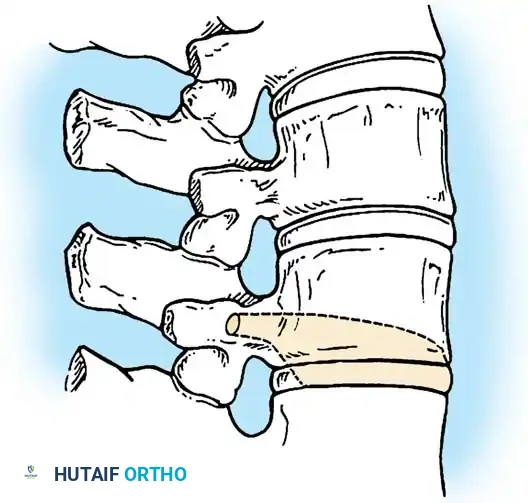
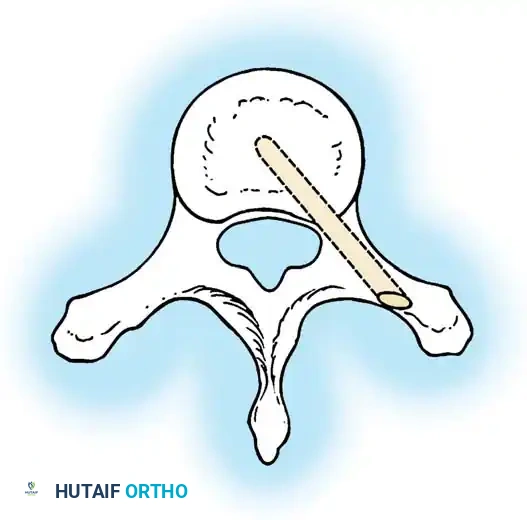
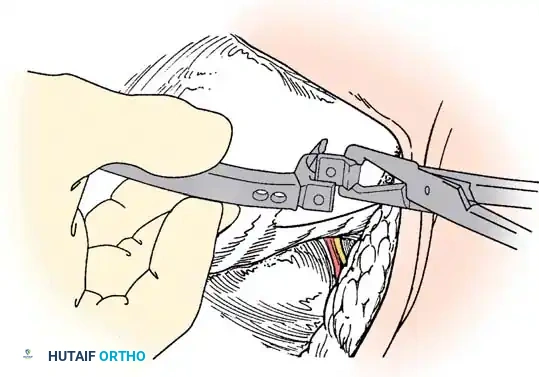
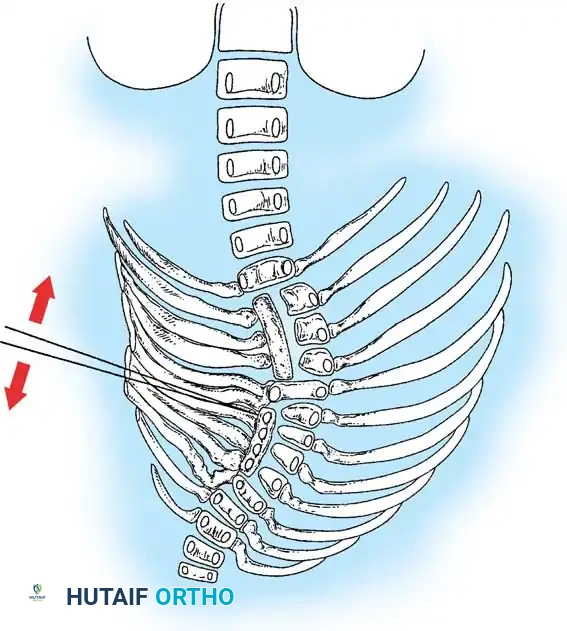
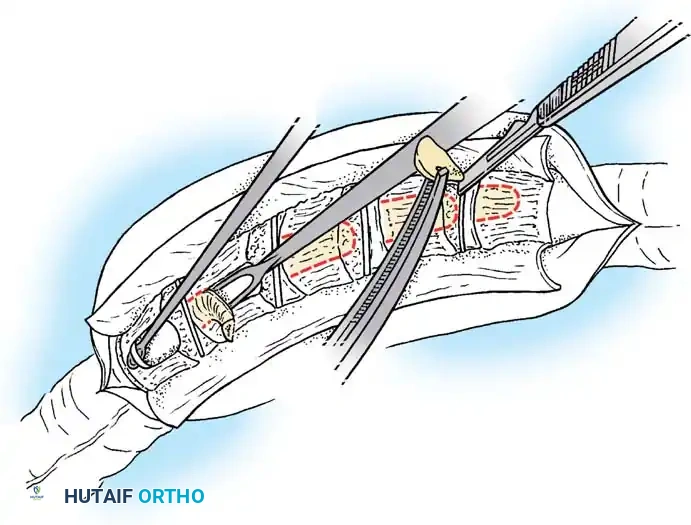
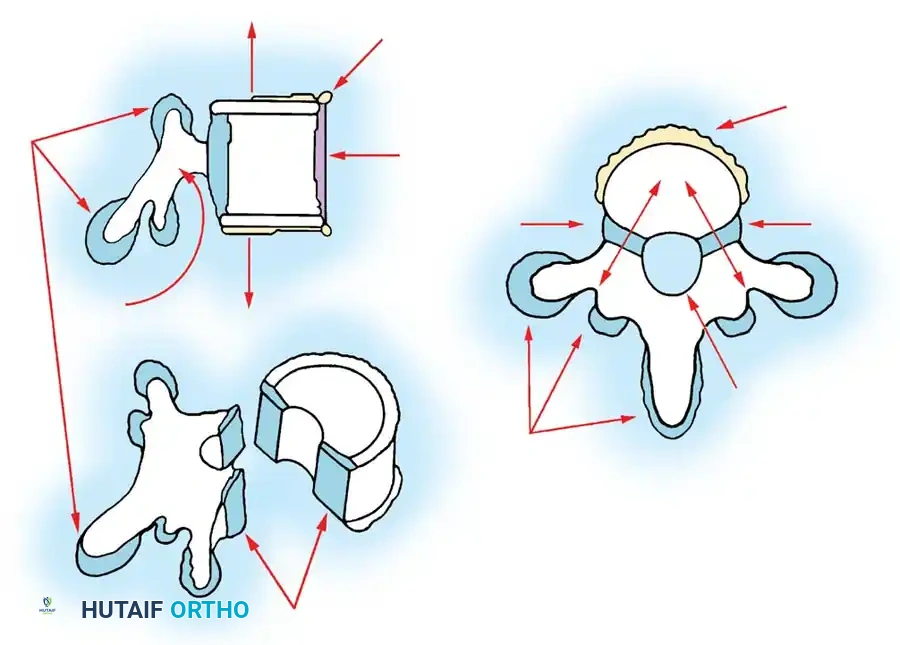
استئصال الفقرة النصفية
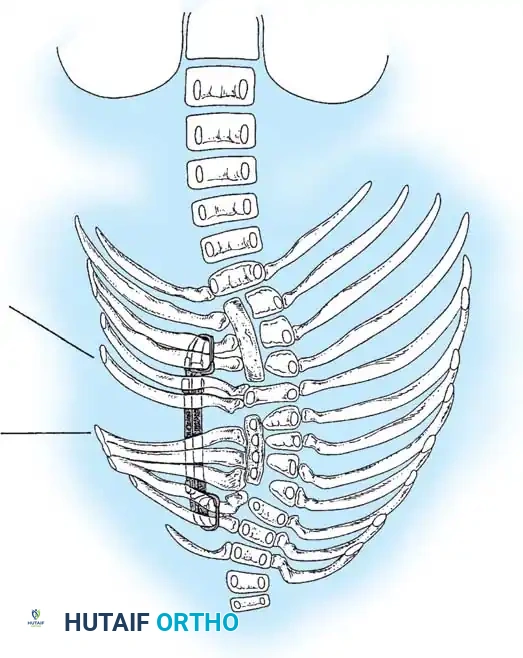
يُعد استئصال الفقرة النصفية المعيار الذهبي لعلاج الفقرة النصفية المجزأة بالكامل والتي تسبب انحناءً متطوراً، خاصة في منطقة الاتصال القطني العجزي حيث تسبب خللاً شديداً في توازن الجسم. تاريخياً، كان هذا الإجراء يتم عبر نهج جراحي أمامي وخلفي مشترك، ولكنه الآن يُجرى غالباً عبر نهج خلفي متطور بالكامل لتقليل المضاعفات.
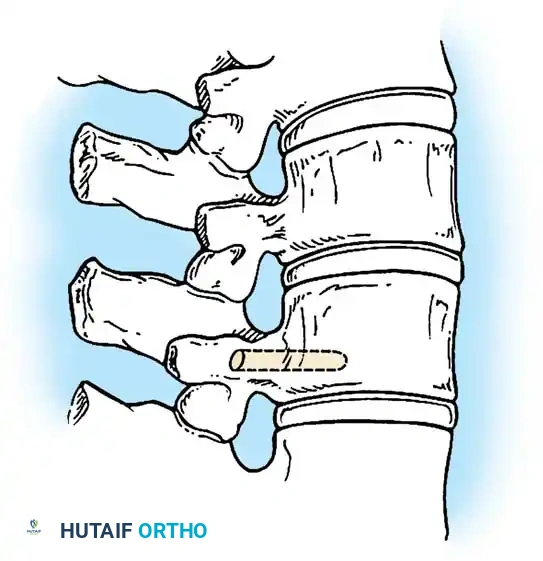
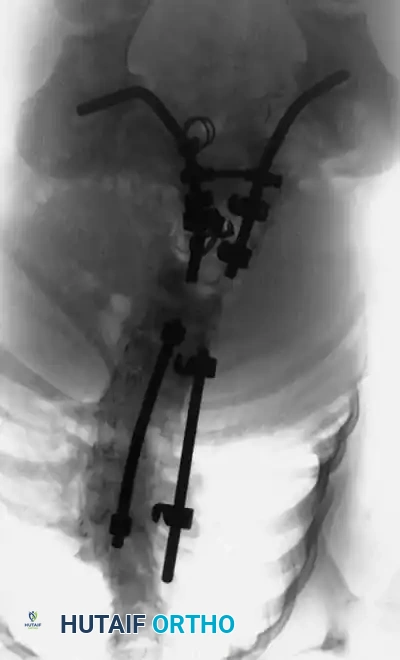
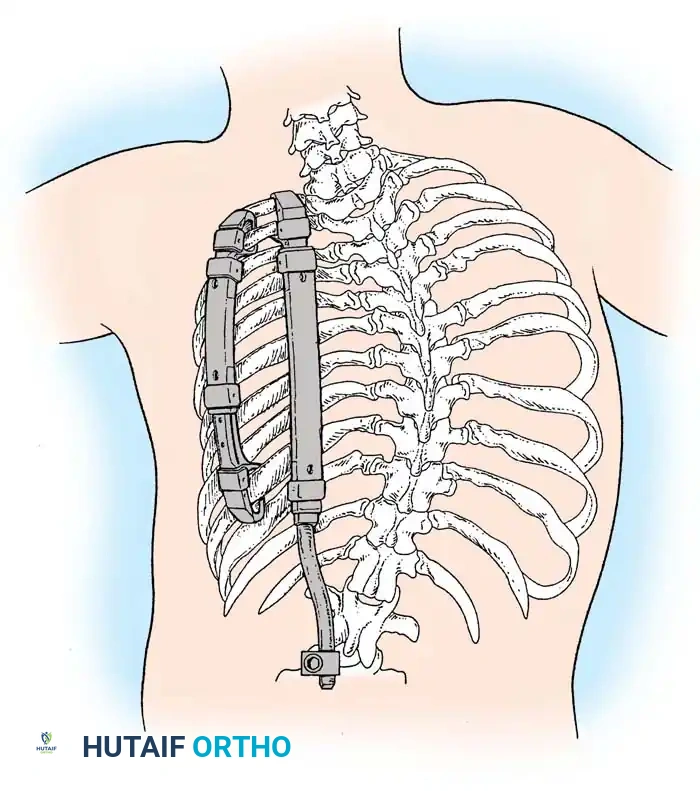
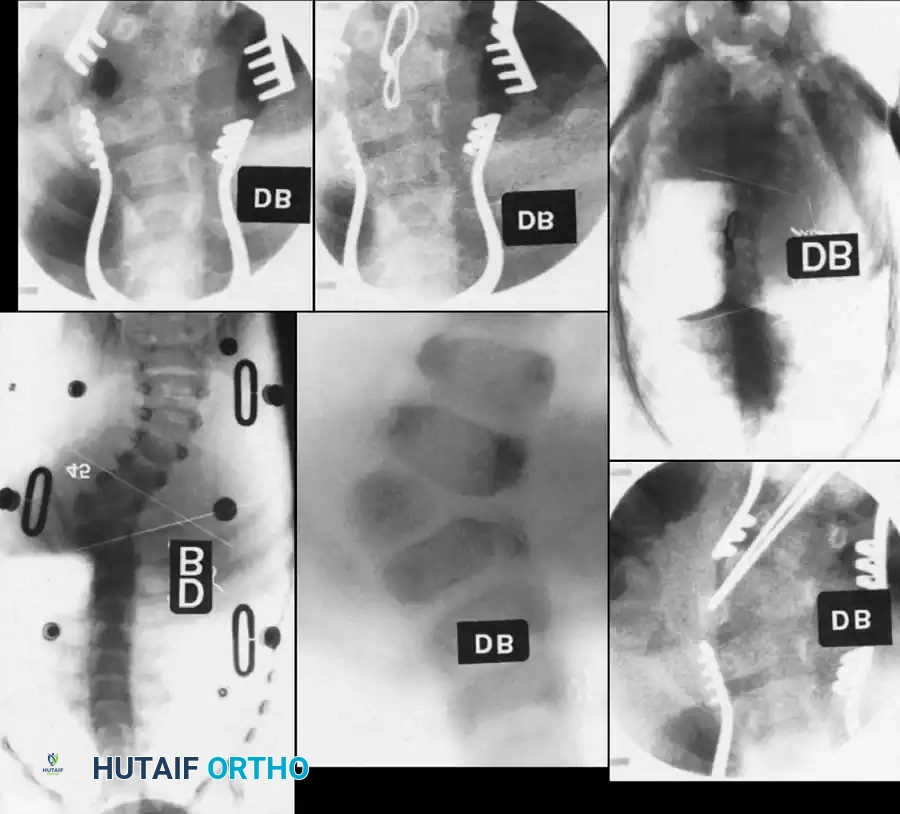
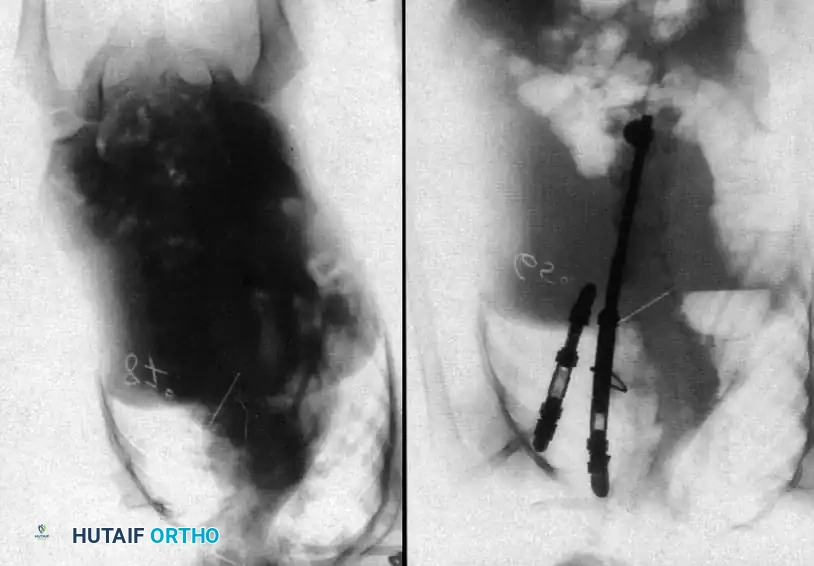
التوثيق الإشعاعي والجراحي المتقدم
في هذا القسم، نستعرض مجموعة من الصور الطبية والمخططات الجراحية التي يستخدمها جراحو العظام لتقييم وتخطيط العمليات الجراحية المعقدة للجنف الخلقي. هذه الصور تعكس مدى دقة التخطيط المطلوب لضمان سلامة المريض.