التهاب المفاصل التآكلي في مفصل الإصبع السبابة القريب: دليل شامل للعلاج والتعافي مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
التهاب المفاصل التآكلي في إصبع السبابة هو شكل عدواني من خشونة المفاصل يتميز بالالتهاب وتآكل الغضاريف والعظام. يشمل العلاج التحفظي الأدوية والعلاج الطبيعي، بينما قد يتطلب العلاج الجراحي تثبيت المفصل أو استبداله لاستعادة الوظيفة وتخفيف الألم.
الخلاصة الطبية السريعة: التهاب المفاصل التآكلي في إصبع السبابة هو شكل عدواني من خشونة المفاصل يتميز بالالتهاب وتآكل الغضاريف والعظام. يشمل العلاج التحفظي الأدوية والعلاج الطبيعي، بينما قد يتطلب العلاج الجراحي تثبيت المفصل أو استبداله لاستعادة الوظيفة وتخفيف الألم.
مقدمة عن التهاب المفاصل التآكلي في إصبع السبابة
يُعد التهاب المفاصل التآكلي (Erosive Osteoarthritis - EOA)، والذي يُعرف أحيانًا بالتهاب المفاصل الالتهابي أو خشونة المفاصل العقدية المعممة، شكلًا مميزًا وأكثر عدوانية من خشونة المفاصل التقليدية (Osteoarthritis - OA). بينما تتميز خشونة المفاصل العادية بالتدهور التدريجي للغضروف، يتميز التهاب المفاصل التآكلي بنوبات حادة من الالتهاب، وتضخم الغشاء الزليلي، وفقدان سريع للغضروف، غالبًا ما يصحبه تآكل في العظم تحت الغضروف. هذه المكونات الالتهابية تؤدي إلى تدمير أكثر وضوحًا للمفصل، وغالبًا ما تسبب ألمًا أكبر وإعاقة وظيفية شديدة.
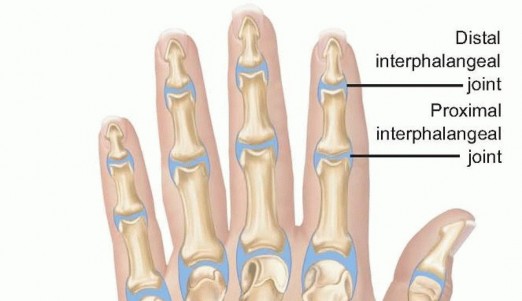
يُعد مفصل الإصبع السبابة القريب (PIP joint of the index finger) موقعًا شائعًا لتأثر هذا النوع من الالتهاب، مما يطرح تحديات فريدة في التشخيص والعلاج نظرًا لدوره الحيوي في مهام الإمساك الدقيقة والحركة اليومية. إن القدرة على استخدام السبابة بشكل فعال ضرورية للعديد من الأنشطة، من الإمساك بالقلم إلى فتح الأبواب، وأي تدهور في هذا المفصل يمكن أن يؤثر بشكل كبير على جودة الحياة.
في صنعاء، يُعد الأستاذ الدكتور محمد هطيف، استشاري جراحة العظام والعمود الفقري الأول ، مرجعاً أساسياً في تشخيص وعلاج حالات التهاب المفاصل التآكلي المعقدة، بفضل خبرته الواسعة واستخدامه لأحدث التقنيات الجراحية وغير الجراحية لضمان أفضل النتائج لمرضاه.
انتشار التهاب المفاصل التآكلي
يصيب التهاب المفاصل التآكلي بشكل أساسي النساء في منتصف العمر وكبار السن، بنسبة تتراوح بين 5:1 إلى 12:1 بين الإناث والذكور. عادةً ما تبدأ الأعراض بين العقد الرابع والسادس من العمر. يُقدر انتشاره بين 1-5% من عامة السكان، على الرغم من أن الدراسات الخاصة بخشونة مفاصل اليد قد تُظهر معدلات أعلى بين المصابين بأمراض مصحوبة بأعراض.
هناك اقتراح بوجود استعداد عائلي للمرض، مما يشير إلى وجود مكون وراثي، على الرغم من أن العلامات الوراثية المحددة لا تزال قيد البحث. يُعد مفصل الإصبع السبابة القريب، بسبب مشاركته في أنشطة القبضة القوية والقرص، عرضة بشكل خاص للإجهادات الميكانيكية التي، عندما تقترن بالعملية الالتهابية لالتهاب المفاصل التآكلي، يمكن أن تؤدي إلى اعتلالات كبيرة.
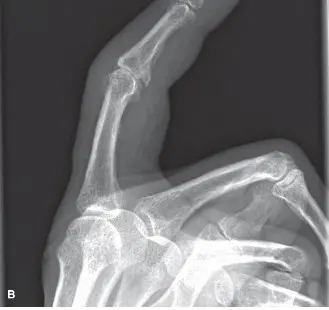
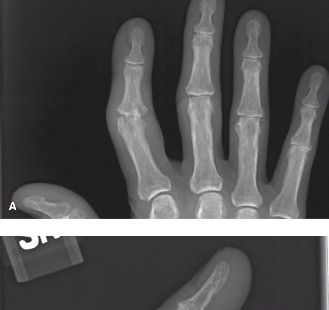
تتضمن النتائج الشعاعية المميزة تآكلات مركزية (غالبًا ما تُعرف بـ "تشوه جناح النورس")، وتضيق في المساحة المفصلية، وتصلب العظم تحت الغضروف، وتكوين نتوءات عظمية. يمكن أن تُحاكي نوبات الالتهاب التهاب المفاصل الالتهابي السلبي المصلي، مما يستدعي تشخيصًا تفريقيًا دقيقًا.
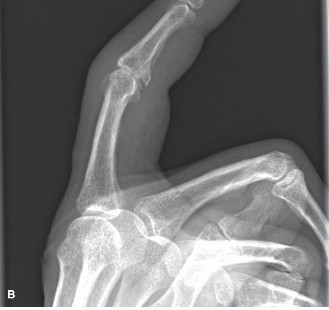
الشكل 1: عرض شعاعي لالتهاب المفاصل التآكلي في مفصل الإصبع القريب، يُظهر تشوه "جناح النورس" الكلاسيكي مع تآكل مركزي ونتوءات عظمية محيطية.
التشريح والوظيفة الحيوية لمفصل الإصبع السبابة القريب
مفصل الإصبع السبابة القريب هو مفصل زليلي مفصلي (hinge joint) يتكون من رأس السلامية الدانية (العظم الأقرب للراحة) وقاعدة السلامية الوسطى (العظم الأوسط). يعتمد استقراره ووظيفته بشكل حاسم على تفاعل معقد بين توافق العظام وقيود الأنسجة الرخوة. فهم هذا التشريح ضروري لاستيعاب كيفية تأثير التهاب المفاصل التآكلي على وظيفة اليد.
تشريح العظام
- رأس السلامية الدانية: يتميز بوجود لقمتين مفصليتين (condyles) يفصل بينهما أخدود بين اللقمتين، يتصلان بالتجاويف المقابلة في قاعدة السلامية الوسطى. اللقمتان مفصليتان على شكل بكرة قليلاً، مما يوفر استقرارًا جانبيًا داخليًا.
- قاعدة السلامية الوسطى: تحتوي على تجويفين مقعرين يفصل بينهما نتوء سهمي، والذي يتشابك مع الأخدود بين اللقمتين في السلامية الدانية. السطح المفصلي أوسع ظهريًا (من ناحية ظهر اليد) منه بطنيًا (من ناحية راحة اليد)، مما يسهل مدى حركة أكبر في البسط (فرد الإصبع) منه في الثني (ثني الإصبع) عندما يكون المفصل متوافقًا تمامًا.
تراكيب الأربطة
الأربطة هي أشرطة قوية من الأنسجة الضامة التي تربط العظام ببعضها وتوفر الاستقرار للمفصل.
-
الأربطة الجانبية (Collateral Ligaments):
تتألف من أربطة جانبية حقيقية وأربطة جانبية إضافية.
- الأربطة الجانبية الحقيقية: تنشأ من جانبي رأس السلامية الدانية، ظهريًا لمحور دورانها، وتلتصق بالجوانب الجانبية لقاعدة السلامية الوسطى والأشرطة الجانبية لآلية البسط. تكون هذه الأربطة مشدودة عند الثني ومرتخية عند البسط، مما يساهم بشكل كبير في الاستقرار الجانبي الإنسي، خاصة عند 30-45 درجة من الثني.
- الأربطة الجانبية الإضافية: تنشأ بطنيًا (من ناحية راحة اليد) للأربطة الجانبية الحقيقية وتلتصق بالصفيحة البطنية. تكون هذه الأربطة مشدودة عند البسط ومرتخية عند الثني.
- الصفيحة البطنية (Volar Plate): هي بنية قوية، ليفية غضروفية تقع على الجانب البطني للمفصل. تنشأ من السلامية الدانية وتلتصق بالسلامية الوسطى. تمنع فرط البسط (فرد الإصبع أكثر من اللازم) وتوفر استقرارًا بطنيًا كبيرًا. ترتبط أربطة الدعم المزدوجة (امتدادات الأربطة الجانبية) بالسلامية الدانية.
آلية البسط (Extensor Mechanism)
تتكون آلية البسط فوق مفصل الإصبع السبابة القريب من التقاء الوتر المركزي للعضلة الباسطة للأصابع (extensor digitorum communis) والأشرطة الجانبية من العضلات الداخلية (lumbricals and interossei).
- الوتر المركزي: يلتصق بقاعدة السلامية الوسطى الظهرية، ويعمل على بسط مفصل الإصبع السبابة القريب مباشرة.
- الأشرطة الجانبية: تمر جانبيًا لمفصل الإصبع السبابة القريب، وتلتقي في النهاية لتشكل الوتر النهائي الذي يلتصق بالسلامية القصوى، مما يعمل على بسط مفصل الإصبع البعيد (DIP joint). يعمل الرباط المثلث على تثبيت الأشرطة الجانبية ظهريًا، بينما يمر الرباط الشبكي المائل بطنيًا لمحور مفصل الإصبع السبابة القريب، ويربط الغمد القابض بالوتر الباسط النهائي.
أوتار الثني (Flexor Tendons)
يلتصق وتر العضلة القابضة السطحية للأصابع (FDS) بالسلامية الوسطى، ويوفر الثني الأساسي لمفصل الإصبع السبابة القريب. يمر وتر العضلة القابضة العميقة للأصابع (FDP) عبر انقسام وتر FDS، ويلتصق بالسلامية القصوى، مما يعمل على ثني مفصلي الإصبع السبابة القريب والبعيد. يوفر الغمد الليفي القابض احتواءً حاسمًا لهذه الأوتار.
الميكانيكا الحيوية لالتهاب المفاصل التآكلي
في التهاب المفاصل التآكلي، تؤدي العملية الالتهابية إلى تحلل نشط للغضروف وتآكل العظم تحت الغضروف، غالبًا في المركز، مما ينتج عنه "تشوه جناح النورس" المميز. يؤدي هذا الانهيار المركزي إلى تعطيل التوافق الطبيعي للمفصل وتغيير توزيع الأحمال. يساهم تضخم الغشاء الزليلي والالتهاب في تراكم السوائل داخل المفصل، وتمدد الكبسولة المفصلية، وربما ارتخاء أو تيبس الأربطة.
تشكل النتوءات العظمية عند حواف المفصل، وهي استجابة تعويضية، يمكن أن تحد من الحركة، وتساهم في الألم من خلال الانحشار، وتزيد من تشويه ميكانيكا المفصل. يؤدي دور مفصل الإصبع السبابة القريب في القرص القوي والقبضة إلى تفاقم هذه التغييرات، مما يؤدي إلى زيادة الألم، والتصلب، والتشوه (مثل تيبس المفصل في وضعية الثني، الانحراف الجانبي)، والإعاقة الوظيفية. يمكن أن تصبح العضلات الداخلية غير متوازنة، مما يساهم بشكل أكبر في التشوه التدريجي.
الأسباب وعوامل الخطر لالتهاب المفاصل التآكلي
على الرغم من أن السبب الدقيق لالتهاب المفاصل التآكلي ليس مفهومًا بالكامل بعد، إلا أن هناك عدة عوامل تساهم في تطوره وتزيد من خطر الإصابة به. فهم هذه العوامل يمكن أن يساعد في التشخيص المبكر وإدارة الحالة.
العوامل الوراثية والاستعداد العائلي
تشير الدراسات إلى وجود مكون وراثي في التهاب المفاصل التآكلي. إذا كان هناك تاريخ عائلي للمرض، فقد يكون الأفراد أكثر عرضة للإصابة به. هذا يشير إلى أن الجينات قد تلعب دورًا في كيفية استجابة الجسم للإجهاد والالتهاب في المفاصل. ومع ذلك، لا تزال الجينات المحددة المسؤولة قيد البحث.
الجنس والعمر
يُعد التهاب المفاصل التآكلي أكثر شيوعًا بشكل ملحوظ لدى النساء، خاصة بعد منتصف العمر. غالبًا ما تبدأ الأعراض بين سن الأربعين والستين. هذا التوزيع العمري والجنسي يشير إلى أن العوامل الهرمونية قد تلعب دورًا في تطور المرض، على غرار أنواع أخرى من خشونة المفاصل.
المكون الالتهابي
على عكس خشونة المفاصل التقليدية التي تُعتبر في المقام الأول مرضًا "اهترائيًا" (wear-and-tear)، يتميز التهاب المفاصل التآكلي بوجود مكون التهابي قوي. هذا الالتهاب يؤدي إلى تآكل سريع للغضروف والعظم، مما يجعله أكثر عدوانية. قد تكون هناك فترات من الالتهاب الحاد الذي يسبب ألمًا وتورمًا شديدين.
الإجهاد الميكانيكي على مفصل السبابة
مفصل الإصبع السبابة القريب هو مفصل حيوي في اليد ويتحمل إجهادات ميكانيكية كبيرة خلال الأنشطة اليومية مثل القرص والقبضة القوية. هذه الإجهادات المتكررة، خاصة في وجود استعداد وراثي أو التهابي، يمكن أن تسرع من تدهور المفصل وتساهم في ظهور التهاب المفاصل التآكلي.
العوامل الأخرى المحتملة
- الإصابات السابقة: قد تزيد الإصابات السابقة للمفصل من خطر الإصابة بالتهاب المفاصل التآكلي في المستقبل.
- السمنة: على الرغم من أن تأثيرها المباشر على مفاصل اليد أقل وضوحًا منه على المفاصل الكبيرة، إلا أن السمنة تُعتبر عامل خطر عامًا لخشونة المفاصل وقد تساهم في تفاقم الالتهاب.
- الأمراض المصاحبة: قد تكون بعض الحالات الطبية الأخرى مرتبطة بزيادة خطر الإصابة، ولكن العلاقة لا تزال قيد الدراسة.
فهم هذه الأسباب وعوامل الخطر يساعد الأستاذ الدكتور محمد هطيف وفريقه في صنعاء على تقديم نصائح وقائية وتحديد خطط علاجية مخصصة لكل مريض، مع التركيز على إدارة الأعراض وتباطؤ تقدم المرض.
الأعراض والعلامات المميزة لالتهاب المفاصل التآكلي
يُعرف التهاب المفاصل التآكلي في مفصل الإصبع السبابة القريب بمجموعة من الأعراض التي يمكن أن تؤثر بشكل كبير على وظيفة اليد وجودة الحياة. من المهم التعرف على هذه العلامات لطلب المساعدة الطبية في الوقت المناسب.
الألم
- الألم الشديد: غالبًا ما يكون الألم هو العرض الأول والأكثر إزعاجًا. يمكن أن يكون الألم حادًا ومفاجئًا خلال نوبات الالتهاب، أو مزمنًا ومستمرًا مع تقدم المرض.
- الألم عند الحركة: يزداد الألم عادةً مع استخدام الإصبع، خاصة عند أداء مهام تتطلب القرص أو القبضة القوية، مثل الكتابة، أو حمل الأشياء الصغيرة، أو استخدام الأدوات.
- الألم الليلي: قد يعاني بعض المرضى من الألم أثناء الليل، مما يؤثر على النوم.
التورم والدفء
- التورم: يحدث تورم حول المفصل المصاب، خاصة خلال نوبات الالتهاب الحادة. قد يكون التورم مرئيًا وملموسًا.
- الدفء والاحمرار: قد يصبح المفصل دافئًا أو حتى أحمر اللون خلال فترات الالتهاب النشط، مما يشير إلى وجود عملية التهابية حادة.
التيبس وفقدان مدى الحركة
- تصلب الصباح: يشيع تيبس المفصل في الصباح أو بعد فترات الراحة، وقد يستغرق بعض الوقت حتى يتحسن مع الحركة.
- فقدان مدى الحركة: مع تقدم المرض وتآكل الغضروف وتكوين النتوءات العظمية، يقل مدى حركة المفصل تدريجيًا، مما يجعل ثني وبسط الإصبع صعبًا ومؤلمًا.
التشوهات المفصلية
- تشوه "جناح النورس" (Gull-wing deformity): يُعد هذا التشوه علامة مميزة لالتهاب المفاصل التآكلي، حيث يحدث تآكل مركزي في المفصل، مما يؤدي إلى مظهر يشبه جناح النورس في الأشعة السينية.
- تيبس المفصل في وضعية الثني (Flexion contracture): قد يصبح المفصل عالقًا في وضعية ثني جزئي، مما يحد من القدرة على فرد الإصبع بالكامل.
- الانحراف الجانبي (Lateral deviation): قد ينحرف الإصبع جانبياً عن محوره الطبيعي.
- النتوءات العظمية (Osteophytes): تظهر نتوءات عظمية صلبة حول حواف المفصل، يمكن الشعور بها تحت الجلد وتساهم في الألم وتقييد الحركة.
ضعف الوظيفة والإعاقة
- صعوبة في الأنشطة اليومية: قد يواجه المرضى صعوبة في أداء المهام اليومية البسيطة التي تتطلب استخدام الأصابع، مثل الإمساك بملعقة، أو ارتداء الملابس، أو الكتابة، أو استخدام لوحة المفاتيح.
- ضعف قوة القرص والقبضة: يؤدي الألم والتشوه إلى ضعف كبير في قوة القرص (pinch strength) وقوة القبضة (grip strength)، مما يؤثر على القدرة على حمل الأشياء.
- الإعاقة الوظيفية: في الحالات الشديدة، يمكن أن يؤدي التهاب المفاصل التآكلي إلى إعاقة وظيفية كبيرة، مما يؤثر على الاستقلالية والقدرة على العمل.
عند ملاحظة أي من هذه الأعراض، من الضروري استشارة طبيب متخصص. الأستاذ الدكتور محمد هطيف في صنعاء يقدم تقييمًا دقيقًا وشاملاً لتشخيص التهاب المفاصل التآكلي وتحديد أفضل مسار علاجي للحفاظ على وظيفة اليد وتخفيف الألم.
التشخيص الدقيق لالتهاب المفاصل التآكلي
يُعد التشخيص الدقيق والمبكر لالتهاب المفاصل التآكلي أمرًا حاسمًا لضمان الحصول على العلاج المناسب ووقف تقدم المرض. يعتمد التشخيص على مجموعة من الخطوات التي تشمل التقييم السريري والتصوير الطبي.
التقييم السريري الشامل
يبدأ التشخيص بمقابلة مفصلة مع المريض وفحص بدني دقيق، يقوم به الأستاذ الدكتور محمد هطيف بخبرته الواسعة.
- التاريخ المرضي: يسأل الطبيب عن طبيعة الألم (شدته، مدته، العوامل التي تزيده أو تخففه)، ومدة الأعراض، ومدى تأثيرها على الأنشطة اليومية، وأي علاجات سابقة ومدى فعاليتها. كما يتم السؤال عن التاريخ العائلي لأمراض المفاصل.
-
الفحص البدني:
يتضمن الفحص تقييمًا دقيقًا لمفصل الإصبع السبابة القريب والمفاصل الأخرى في اليد. يبحث الطبيب عن:
- مدى الحركة: تقييم مدى حركة المفصل النشطة والسلبية (القدرة على ثني وبسط الإصبع).
- الاستقرار: فحص استقرار الأربطة الجانبية والصفيحة البطنية.
- الوجود التشوهات: البحث عن تيبس في وضعية الثني، أو انحراف جانبي، أو نتوءات عظمية.
- الاحساس: تقييم الحالة العصبية الوعائية للإصبع.
- التورم والدفء: ملاحظة أي علامات للالتهاب.
التصوير الطبي
تُعد الأشعة السينية هي الأداة الأساسية لتأكيد التشخيص وتقييم مدى تدهور المفصل.
-
الأشعة السينية القياسية (Standard Radiographs):
تُجرى صور الأشعة السينية لليد من عدة زوايا (أمامية خلفية، جانبية، ومائلة). تكشف هذه الصور عن:
- تضيق المساحة المفصلية: علامة على فقدان الغضروف.
- تكوين النتوءات العظمية (Osteophytes): نمو عظمي جديد حول حواف المفصل.
- تصلب العظم تحت الغضروف (Subchondral sclerosis): زيادة كثافة العظم تحت الغضروف.
- التآكلات المركزية (Central erosions): وهي العلامة المميزة لالتهاب المفاصل التآكلي، والتي تُعرف بـ "تشوه جناح النورس" (gull-wing deformity).
- أي انزلاق أو تشوه: تقييم محاذاة المفصل.
- صور الإجهاد (Stress Views): قد تكون مفيدة لتقييم عدم استقرار المفصل إذا كان هناك شك في ذلك.
- التصوير المتقدم (MRI/CT): نادرًا ما يكون ضروريًا للحالات الروتينية، ولكنه قد يُطلب في الحالات المعقدة، أو عند الشك في كسور خفية، أو لتحديد مدى فقدان العظم أو أمراض الأنسجة الرخوة بشكل أفضل. يمكن للتصوير بالرنين المغناطيسي (MRI) أن يوضح الالتهاب الزليلي وسلامة الغضروف، مما قد يساعد في اتخاذ القرار بين استئصال الغشاء الزليلي، أو التنضير، أو استبدال المفصل، أو تثبيته.
التشخيص التفريقي
من المهم جدًا التمييز بين التهاب المفاصل التآكلي وأنواع أخرى من التهاب المفاصل، مثل التهاب المفاصل الروماتويدي، والتهاب المفاصل الصدفي، وخشونة المفاصل التقليدية. يمتلك الأستاذ الدكتور محمد هطيف الخبرة اللازمة لتمييز هذه الحالات بدقة بناءً على الفحص السريري ونتائج التصوير، مما يضمن خطة علاجية مستهدفة وفعالة.
خيارات العلاج المتوفرة لالتهاب المفاصل التآكلي في إصبع السبابة
يهدف علاج التهاب المفاصل التآكلي في مفصل الإصبع السبابة القريب إلى تخفيف الألم، وتقليل الالتهاب، والحفاظ على وظيفة المفصل، وتحسين جودة حياة المريض. يتبع العلاج نهجًا تدريجيًا، يبدأ بالتدابير التحفظية وينتقل إلى التدخل الجراحي إذا لم تتحسن الأعراض.
العلاج التحفظي (غير الجراحي)
يُعد العلاج التحفظي هو الخط الأول لمعظم المرضى، خاصة في المراحل المبكرة من المرض أو خلال النوبات الحادة.
-
الأدوية:
- مضادات الالتهاب غير الستيرويدية (NSAIDs): مثل الإيبوبروفين والنابروكسين، تساعد في تقليل الألم والالتهاب. يمكن أن تكون موضعية (كريمات أو جل) أو فموية.
- **مسكنات الألم
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك