دمج المفصل العجزي الحرقفي: دليل شامل للمرضى حول كيفية إجراء العملية والتعافي
الخلاصة الطبية السريعة: دمج المفصل العجزي الحرقفي هو إجراء جراحي يهدف إلى تثبيت المفصل العجزي الحرقفي المؤلم وتشجيع نمو العظام عبره، مما يقلل الألم ويحسن الوظيفة. يتم غالبًا بإجراء طفيف التوغل لضمان تعافٍ أسرع ومضاعفات أقل.
مقدمة: فهم ألم المفصل العجزي الحرقفي وخيارات العلاج
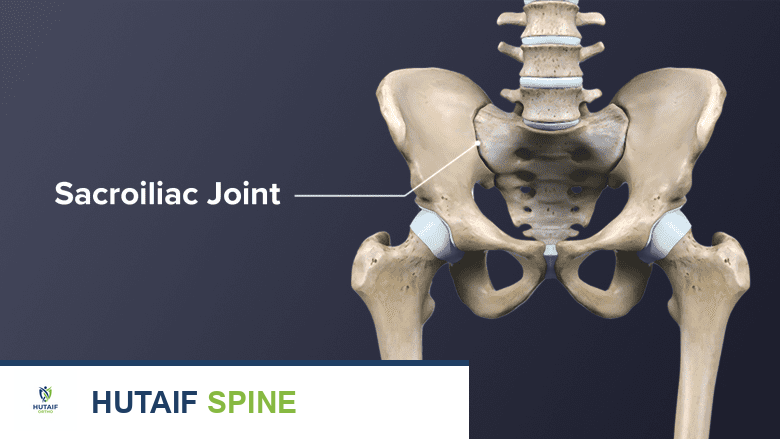
يُعد المفصل العجزي الحرقفي (SI joint) جزءًا محوريًا في جسم الإنسان، حيث يربط العمود الفقري بالحوض ويلعب دورًا هامًا في امتصاص الصدمات وتحمل الوزن. عندما يصاب هذا المفصل بالخلل الوظيفي أو الالتهاب، يمكن أن يسبب ألمًا شديدًا ومُوهنًا يؤثر بشكل كبير على جودة حياة المريض. يتراوح هذا الألم عادةً في أسفل الظهر والأرداف، وقد يمتد إلى الفخذ أو الساق.
في مركزنا المتخصص في صنعاء، وتحت إشراف الأستاذ الدكتور محمد هطيف، الذي يُعد من أبرز الخبراء في جراحة العظام والعمود الفقري في اليمن، ندرك تمامًا التحديات التي يواجهها المرضى الذين يعانون من هذه الحالة. نلتزم بتقديم أحدث وأكثر خيارات العلاج فعالية، بدءًا من العلاجات التحفظية وصولاً إلى التدخلات الجراحية المتقدمة مثل دمج المفصل العجزي الحرقفي.
تهدف هذه الصفحة الشاملة إلى تزويدكم بمعلومات مفصلة وواضحة حول عملية دمج المفصل العجزي الحرقفي. سنستعرض كل جانب من جوانب هذا الإجراء، بدءًا من فهم تشريح المفصل وأسباب الألم، مرورًا بخطوات العملية الجراحية، ووصولًا إلى مرحلة التعافي وما يمكن توقعه بعدها. نؤمن بأن المعرفة هي مفتاح اتخاذ القرارات العلاجية الصائبة، ونسعى لتمكين مرضانا من فهم حالتهم وخياراتهم العلاجية بشكل كامل.
إن عملية دمج المفصل العجزي الحرقفي هي حل فعال للمرضى الذين لم تستجب آلامهم للعلاجات غير الجراحية. تتضمن هذه العملية تثبيت المفصل العجزي الحرقفي لتشجيع نمو العظام عبره، مما يؤدي إلى تقليل الحركة غير الطبيعية والألم المصاحب لها. لقد شهدت هذه التقنية تطورات كبيرة، خاصة مع ظهور الإجراءات طفيفة التوغل، والتي تقدم نتائج ممتازة مع فترات تعافٍ أقصر ومضاعفات أقل.
مع الأستاذ الدكتور محمد هطيف وفريقه، يمكنكم الاطمئنان إلى أنكم في أيدٍ أمينة. نحن نستخدم أحدث التقنيات وأفضل الممارسات لضمان أفضل النتائج الممكنة لمرضانا، مع التركيز على رعاية شاملة ومُخصصة لكل فرد.

التشريح: فهم المفصل العجزي الحرقفي
لفهم سبب الألم وكيفية عمل عملية الدمج، من الضروري فهم تشريح المفصل العجزي الحرقفي ووظيفته.
موقع ووظيفة المفصل العجزي الحرقفي
المفصل العجزي الحرقفي (Sacroiliac Joint - SI Joint) هو أحد أهم المفاصل في الجسم، ويقع في منطقة الحوض. يوجد مفصلان عجزيان حرقفيان، واحد على كل جانب من العمود الفقري، يربطان العجز (العظم المثلثي الشكل في قاعدة العمود الفقري) بالعظم الحرقفي (الجزء العلوي الكبير من عظم الحوض).
الوظيفة الأساسية للمفصل العجزي الحرقفي هي:
*
امتصاص الصدمات:
يعمل كممتص للصدمات بين الجذع والساقين، ويوزع القوى الناتجة عن المشي والجري والقفز.
*
تحمل الوزن:
ينقل وزن الجزء العلوي من الجسم إلى الساقين.
*
الثبات:
يوفر ثباتًا للحوض ويساهم في استقرار العمود الفقري السفلي.
*
حركة محدودة:
على عكس المفاصل الأخرى مثل الركبة أو الكتف، يتميز المفصل العجزي الحرقفي بحركة محدودة جدًا، لا تتعدى بضعة مليمترات أو درجات. هذه الحركة الصغيرة ضرورية لامتصاص الصدمات وتسهيل الحركة الطبيعية للجسم.
مكونات المفصل العجزي الحرقفي
يتكون المفصل العجزي الحرقفي من عدة أجزاء رئيسية:
*
العجز (Sacrum):
هو عظم مثلثي كبير يقع في قاعدة العمود الفقري، ويتكون من خمس فقرات ملتحمة. يرتبط العجز بالفقرة القطنية الخامسة من الأعلى ومع عظم العصعص من الأسفل.
*
العظم الحرقفي (Ilium):
هو أكبر عظم في الحوض، ويشكل الجزء العلوي والجوانب من الحوض. يرتبط العظم الحرقفي بالعجز لتشكيل المفصل العجزي الحرقفي.
*
الغضاريف المفصلية:
تغطي الأسطح المفصلية للعجز والحرقفة طبقة من الغضاريف. غضروف العجز هو غضروف زجاجي (Hyaline cartilage)، بينما غضروف الحرقفة هو غضروف ليفي (Fibrocartilage). هذه الغضاريف تساعد في تقليل الاحتكاك وتسهيل الحركة المحدودة للمفصل.
*
الأربطة:
يلعب نظام قوي ومعقد من الأربطة دورًا حاسمًا في تثبيت المفصل العجزي الحرقفي. هذه الأربطة هي من أقوى الأربطة في الجسم وتوفر استقرارًا كبيرًا للمفصل. تشمل الأربطة الرئيسية:
*
الأربطة العجزية الحرقفية الأمامية والخلفية:
تربط العجز بالحرقفة من الأمام والخلف.
*
الرباط العجزي الشوكي والرباط العجزي الحدبي:
تربط العجز بعظم الورك وتوفر دعمًا إضافيًا.
*
الأربطة بين العظمية (Interosseous ligaments):
هي أقوى الأربطة وتوجد داخل المفصل، وتوفر ثباتًا كبيرًا.
أهمية الثبات في المفصل العجزي الحرقفي
نظرًا لدوره في تحمل الوزن وامتصاص الصدمات، فإن الثبات أمر بالغ الأهمية للمفصل العجزي الحرقفي. عندما يصبح هذا الثبات مهددًا بسبب إصابة، التهاب، أو تآكل، يمكن أن يؤدي ذلك إلى حركة غير طبيعية في المفصل، مما يسبب ألمًا شديدًا والتهابًا مزمنًا. في هذه الحالات، قد يصبح دمج المفصل العجزي الحرقفي ضروريًا لاستعادة الثبات وتقليل الألم.
الأسباب وعوامل الخطر لخلل المفصل العجزي الحرقفي
يُعد ألم المفصل العجزي الحرقفي حالة شائعة، ويمكن أن ينجم عن مجموعة واسعة من الأسباب والعوامل. فهم هذه الأسباب يساعد في تحديد العلاج المناسب.
الأسباب الشائعة لخلل المفصل العجزي الحرقفي
-
التهاب المفاصل (Arthritis):
- التهاب المفاصل التنكسي (Osteoarthritis): هو الشكل الأكثر شيوعًا لالتهاب المفاصل، وينجم عن تآكل الغضاريف الواقية في المفصل مع التقدم في العمر. يمكن أن يؤثر على المفصل العجزي الحرقفي مسببًا الألم والتصلب.
- التهاب المفاصل الالتهابي (Inflammatory Arthritis): أمراض مثل التهاب الفقار اللاصق (Ankylosing Spondylitis)، التهاب المفاصل الصدفي (Psoriatic Arthritis)، والتهاب المفاصل التفاعلي (Reactive Arthritis) يمكن أن تسبب التهابًا مزمنًا في المفصل العجزي الحرقفي، مما يؤدي إلى الألم والتيبس، وفي بعض الحالات، اندماج طبيعي للمفصل.
-
الإصابة أو الصدمة (Trauma):
- السقوط أو الحوادث: يمكن أن تؤدي الصدمات المباشرة على الأرداف أو الحوض، مثل السقوط أو حوادث السيارات، إلى إصابة الأربطة أو الأسطح المفصلية للمفصل العجزي الحرقفي، مما يسبب الألم وعدم الاستقرار.
- الإصابات الرياضية: الحركات المتكررة أو القوية التي تضع ضغطًا على الحوض يمكن أن تسبب إجهادًا للمفصل.
-
الحمل والولادة (Pregnancy and Childbirth):
- أثناء الحمل، تفرز هرمونات مثل الريلاكسين (Relaxin) التي تسبب ارتخاء الأربطة في منطقة الحوض، بما في ذلك تلك التي تدعم المفصل العجزي الحرقفي. هذا الارتخاء ضروري لتسهيل الولادة ولكنه يمكن أن يؤدي إلى زيادة حركة المفصل وعدم استقراره، مما يسبب الألم.
- ضغط الجنين وتغيرات المشية يمكن أن تزيد أيضًا من الضغط على المفصل.
-
الاختلالات البيوميكانيكية (Biomechanical Imbalances):
- اختلاف طول الساقين (Leg Length Discrepancy): عندما يكون هناك فرق كبير في طول الساقين، يمكن أن يؤدي ذلك إلى توزيع غير متساوٍ للوزن والضغط على المفصل العجزي الحرقفي.
- الجنف (Scoliosis): انحناء العمود الفقري يمكن أن يغير ميكانيكا الحوض ويضع ضغطًا غير طبيعي على المفصل.
- المشية غير الطبيعية: مشاكل في القدم أو الركبة أو الورك يمكن أن تؤثر على طريقة المشي، مما يزيد من إجهاد المفصل العجزي الحرقفي.
- ضعف عضلات الجذع والأرداف: عدم كفاية الدعم العضلي يمكن أن يؤدي إلى زيادة الضغط على المفصل.
-
جراحة العمود الفقري السابقة (Previous Spinal Surgery):
- خاصة جراحات دمج الفقرات القطنية (Lumbar Fusion)، يمكن أن تزيد من الضغط على المفصل العجزي الحرقفي المجاور. يُعرف هذا بـ "متلازمة المفصل المجاور" (Adjacent Segment Syndrome)، حيث يتم نقل الضغوط الميكانيكية إلى المفاصل المجاورة غير المدمجة.
-
العدوى (Infection):
- على الرغم من ندرتها، يمكن أن تؤثر العدوى البكتيرية أو الفطرية على المفصل العجزي الحرقفي، مسببة التهابًا وألمًا حادًا.
عوامل الخطر
بالإضافة إلى الأسباب المذكورة أعلاه، هناك بعض عوامل الخطر التي قد تزيد من احتمالية الإصابة بخلل المفصل العجزي الحرقفي:
*
التقدم في العمر:
تزداد احتمالية الإصابة بالتهاب المفاصل التنكسي مع التقدم في العمر.
*
السمنة:
الوزن الزائد يزيد من الضغط على المفاصل الحاملة للوزن، بما في ذلك المفصل العجزي الحرقفي.
*
المهن التي تتطلب الوقوف لفترات طويلة أو رفع الأثقال:
تزيد من الإجهاد المتكرر على المفصل.
*
تاريخ من إصابات الظهر أو الحوض:
يزيد من احتمالية حدوث مشاكل مستقبلية في المفصل العجزي الحرقفي.
فهم هذه الأسباب والعوامل يساعد الأستاذ الدكتور محمد هطيف وفريقه في وضع خطة علاجية شاملة ومُخصصة لكل مريض، سواء كانت تحفظية أو جراحية.
الأعراض: كيف يظهر ألم المفصل العجزي الحرقفي؟
يمكن أن يكون ألم المفصل العجزي الحرقفي محيرًا نظرًا لتشابهه مع أنواع أخرى من آلام أسفل الظهر أو الورك أو حتى عرق النسا. ومع ذلك، هناك بعض الخصائص المميزة التي تساعد في التعرف عليه.
أنماط الألم الشائعة
-
الموقع الرئيسي للألم:
- عادة ما يكون الألم موضعيًا في أسفل الظهر، خاصة على جانب واحد (أو كلا الجانبين في بعض الحالات) من العمود الفقري، مباشرة فوق الأرداف.
- يصف العديد من المرضى الألم بأنه عميق، مُخدر، أو طاعن في منطقة الأرداف.
-
انتشار الألم (الألم المرجعي):
-
يمكن أن ينتشر الألم من المفصل العجزي الحرقفي إلى مناطق أخرى، مما يجعله يشبه أحيانًا عرق النسا. قد يمتد الألم إلى:
- الأرداف (عادةً الجزء السفلي من الأرداف).
- الجزء الخلفي من الفخذ.
- الورك أو منطقة الأربية (الفخذ من الأمام).
- نادرًا ما يمتد الألم إلى أسفل الركبة، وإذا حدث ذلك، فقد يشير إلى مشاكل أخرى في العمود الفقري أو الأعصاب.
-
يمكن أن ينتشر الألم من المفصل العجزي الحرقفي إلى مناطق أخرى، مما يجعله يشبه أحيانًا عرق النسا. قد يمتد الألم إلى:
-
طبيعة الألم:
- يمكن أن يكون الألم خفيفًا ومزعجًا أو شديدًا ومُوهنًا.
- قد يكون الألم مستمرًا أو متقطعًا.
- غالبًا ما يوصف بأنه ألم طاعن أو حارق.
العوامل التي تفاقم الألم
هناك حركات أو أوضاع معينة غالبًا ما تزيد من ألم المفصل العجزي الحرقفي، وتشمل:
*
الجلوس لفترات طويلة:
خاصة على سطح صلب أو في وضعيات غير متماثلة (مثل الجلوس على محفظة).
*
الوقوف لفترات طويلة:
يمكن أن يزيد من الضغط على المفصل.
*
النوم على الجانب المصاب:
يضع ضغطًا مباشرًا على المفصل.
*
الانتقال من وضعية الجلوس إلى الوقوف:
تسبب حركة المفصل المفاجئة ألمًا.
*
صعود السلالم أو النزول منها:
تزيد من الضغط على المفصل.
*
حمل الأوزان على جانب واحد من الجسم:
مثل حمل حقيبة ثقيلة.
*
القيام بحركات التواء أو انحناء:
مثل الانحناء لربط الحذاء.
*
الركض أو القفز:
يزيد من قوى الضغط على المفصل.
*
الدوران في السرير:
يمكن أن يسبب ألمًا حادًا.
الأعراض المصاحبة الأخرى
بالإضافة إلى الألم، قد يعاني المرضى من أعراض أخرى مثل:
*
التيبس:
خاصة في الصباح أو بعد فترات طويلة من عدم النشاط.
*
الشعور بعدم الاستقرار أو "التخلخل"
في الحوض أو أسفل الظهر.
*
ضعف في الساق أو القدم:
في بعض الحالات الشديدة، قد يؤثر الألم على قوة العضلات.
*
تنميل أو وخز:
يمكن أن يحدث في الساق أو القدم إذا كان هناك ضغط على الأعصاب القريبة.
*
صعوبة في المشي أو الوقوف بشكل مستقيم:
بسبب الألم الشديد.
من المهم جدًا استشارة طبيب متخصص مثل الأستاذ الدكتور محمد هطيف عند الشعور بأي من هذه الأعراض، حيث أن التشخيص الدقيق هو الخطوة الأولى نحو العلاج الفعال. سيساعد الفحص السريري الشامل والاختبارات التشخيصية في تحديد ما إذا كان المفصل العجزي الحرقفي هو مصدر الألم حقًا.
التشخيص: تحديد مصدر ألم المفصل العجزي الحرقفي
يُعد تشخيص خلل المفصل العجزي الحرقفي تحديًا في بعض الأحيان بسبب تشابه أعراضه مع حالات أخرى مثل آلام أسفل الظهر الناتجة عن مشاكل في العمود الفقري القطني أو الورك. لذلك، يتطلب التشخيص الدقيق نهجًا شاملاً يجمع بين التاريخ الطبي المفصل، والفحص السريري الدقيق، والاختبارات التصويرية، وفي بعض الأحيان، الحقن التشخيصية.
التاريخ الطبي والفحص السريري
الخطوة الأولى في التشخيص هي جمع تاريخ طبي مفصل من المريض، بما في ذلك:
* وصف دقيق للألم: موقعه، طبيعته، شدته، العوامل التي تفاقمه أو تخففه.
* تاريخ الإصابات السابقة، العمليات الجراحية، والحالات الطبية الأخرى.
* الأنشطة اليومية والمهنية التي قد تؤثر على المفصل.
بعد ذلك، يقوم الأستاذ الدكتور محمد هطيف بإجراء فحص سريري دقيق يتضمن:
1.
تقييم المشية والوضعية:
ملاحظة كيفية مشي المريض ووقوفه، وأي اختلالات واضحة.
2.
جس منطقة الحوض وأسفل الظهر:
لتحديد نقاط الألم وتيبس العضلات.
3.
اختبارات استفزاز المفصل العجزي الحرقفي (SI Joint Provocation Tests):
هذه الاختبارات تهدف إلى إعادة إنتاج الألم عن طريق وضع ضغط أو إجهاد على المفصل العجزي الحرقفي. إذا تسببت ثلاثة أو أكثر من هذه الاختبارات في الألم، فهذا يشير بقوة إلى أن المفصل هو مصدر الألم. تشمل الاختبارات الشائعة:
*
اختبار فابر (FABER Test - Flexion, Abduction, External Rotation):
يقوم المريض بالاستلقاء على ظهره، ويتم ثني الورك، تدويره للخارج، وإبعاده، ثم الضغط على الركبة لتقييم المفصل.
*
اختبار غاينسلن (Gaenslen's Test):
يقوم المريض بالاستلقاء على ظهره، ويتم ثني إحدى الركبتين نحو الصدر بينما تتدلى الساق الأخرى من حافة الطاولة.
*
اختبار الضغط (Compression Test):
يضغط الطبيب على جانبي الحوض بينما المريض مستلقٍ على جانبه.
*
اختبار التشتيت (Distraction Test):
يقوم الطبيب بتباعد نصفي الحوض بينما المريض مستلقٍ على ظهره.
*
اختبار الفخذ الضاغط (Thigh Thrust Test):
يضغط الطبيب على الفخذ باتجاه المفصل العجزي الحرقفي.
الاختبارات التصويرية
تُستخدم الاختبارات التصويرية لاستبعاد الأسباب الأخرى للألم وللتحقق من وجود أي تغيرات هيكلية في المفصل.
1.
الأشعة السينية (X-rays):
* يمكن أن تظهر علامات التهاب المفاصل التنكسي، أو التغيرات الهيكلية، أو الاندماج في حالات التهاب الفقار اللاصق.
* تساعد في استبعاد كسور الحوض أو مشاكل العمود الفقري الكبيرة.
2.
التصوير بالرنين المغناطيسي (MRI):
* يوفر صورًا مفصلة للأنسجة الرخوة، مثل الأربطة والغضاريف.
* يمكن أن يكشف عن الالتهاب النشط (الوذمة) في المفصل، وهو مؤشر على التهاب المفصل العجزي الحرقفي.
* يساعد في استبعاد مشاكل القرص الفقري أو ضغط الأعصاب.
3.
التصوير المقطعي المحوسب (CT Scan):
* يوفر صورًا أكثر تفصيلاً للعظام من الأشعة السينية.
* يمكن أن يكون مفيدًا لتقييم التغيرات العظمية المعقدة أو التخطيط الجراحي.
الحقن التشخيصية
تُعد الحقن التشخيصية الأداة الأكثر دقة لتأكيد أن المفصل العجزي الحرقفي هو مصدر الألم.
*
حقن المفصل العجزي الحرقفي المخدر (Diagnostic SI Joint Injection):
يتم حقن مخدر موضعي (مثل الليدوكائين) مباشرة في المفصل العجزي الحرقفي تحت توجيه الأشعة السينية أو الموجات فوق الصوتية لضمان الدقة.
*
تفسير النتائج:
إذا شعر المريض بتخفيف كبير للألم (عادةً أكثر من 50-75%) بعد الحقن، فهذا يؤكد أن المفصل العجزي الحرقفي هو مصدر الألم. إذا لم يحدث تخفيف للألم، فمن المرجح أن يكون مصدر الألم من مكان آخر.
من خلال الجمع بين هذه الأدوات التشخيصية، يستطيع الأستاذ الدكتور محمد هطيف وفريقه تحديد سبب ألم المريض بدقة ووضع خطة علاجية مُخصصة وفعالة.
العلاج: من الخيارات التحفظية إلى دمج المفصل العجزي الحرقفي
يهدف علاج خلل المفصل العجزي الحرقفي إلى تخفيف الألم، استعادة الوظيفة، وتحسين نوعية حياة المريض. تبدأ الخطة العلاجية عادةً بالخيارات التحفظية غير الجراحية، وإذا لم تكن هذه الخيارات فعالة، يتم النظر في التدخل الجراحي.
الخيارات العلاجية التحفظية (غير الجراحية)
-
الراحة وتعديل النشاط:
- تجنب الأنشطة التي تزيد الألم، مثل الجلوس لفترات طويلة، الوقوف على ساق واحدة، أو الحركات التي تسبب التواء الحوض.
- تعديل وضعيات النوم والجلوس.
-
العلاج الطبيعي (Physical Therapy):
- برامج تمارين مُخصصة لتقوية العضلات المحيطة بالمفصل (عضلات البطن، الأرداف، وأسفل الظهر) لتحسين الثبات والدعم.
- تمارين الإطالة لتحسين المرونة وتخفيف التوتر العضلي.
- تقنيات العلاج اليدوي لتصحيح أي اختلالات في المفصل.
- توجيه حول الميكانيكا الحيوية الصحيحة للوقوف والمشي والجلوس.
-
الأدوية:
- مسكنات الألم التي لا تستلزم وصفة طبية (OTC Pain Relievers): مثل الأيبوبروفين والنابروكسين لتقليل الالتهاب والألم.
- مرخيات العضلات (Muscle Relaxants): للمساعدة في تخفيف التشنجات العضلية المصاحبة للألم.
- الأدوية الموصوفة: في بعض الحالات، قد يصف الأستاذ الدكتور محمد هطيف أدوية أقوى للتحكم في الألم والالتهاب.
-
الحقن:
- حقن الستيرويد في المفصل العجزي الحرقفي (SI Joint Steroid Injections): يتم حقن مزيج من الكورتيكوستيرويد (مضاد قوي للالتهاب) ومخدر موضعي مباشرة في المفصل تحت توجيه الأشعة السينية أو الموجات فوق الصوتية. يمكن أن يوفر هذا تخفيفًا مؤقتًا للألم لعدة أشهر.
- حقن البلازما الغنية بالصفائح الدموية (PRP) أو الخلايا الجذعية: في بعض الحالات، قد تُستخدم هذه الحقن لتعزيز الشفاء وتقليل الالتهاب، على الرغم من أن فعاليتها لا تزال قيد البحث.
-
الأجهزة الداعمة:
- أحزمة الحوض (Pelvic Belts): يمكن أن توفر دعمًا خارجيًا للمفصل العجزي الحرقفي وتساعد في تقليل الحركة غير المرغوب فيها، مما يخفف الألم.
- دعامات القدم: في حالات اختلاف طول الساقين، يمكن أن تساعد الدعامات في تصحيح الاختلال وتحسين توزيع الوزن.
الخيارات العلاجية الجراحية: دمج المفصل العجزي الحرقفي
إذا فشلت الخيارات التحفظية في توفير تخفيف دائم للألم بعد فترة كافية (عادة 6-12 شهرًا)، فقد يوصي الأستاذ الدكتور محمد هطيف بإجراء دمج المفصل العجزي الحرقفي. الهدف من هذه الجراحة هو تثبيت المفصل بشكل دائم لمنع الحركة المؤلمة.
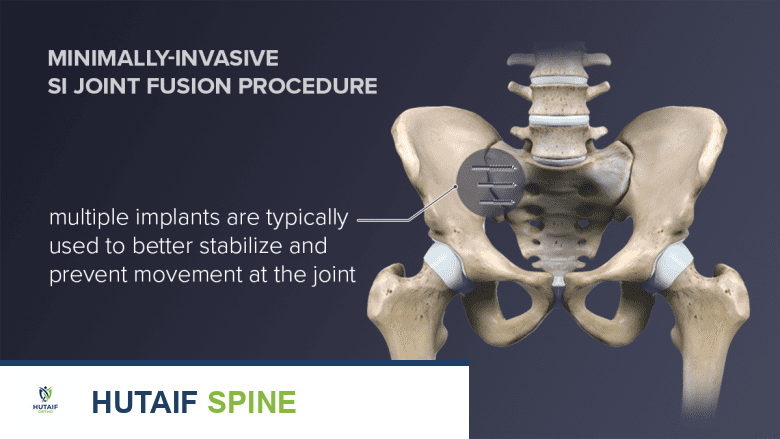
الإجراء طفيف التوغل لدمج المفصل العجزي الحرقفي (Minimally-Invasive SI Joint Fusion)
تُعد هذه الطريقة هي الأكثر شيوعًا وتفضيلًا حاليًا نظرًا لمزاياها العديدة مقارنة بالجراحة المفتوحة، مثل وقت تعافٍ أقصر ومضاعفات أقل. يتم إجراء العملية من خلال شق صغير في الأرداف.
خطوات الإجراء النموذجي لدمج المفصل العجزي الحرقفي طفيف التوغل:
-
التحضير والتخدير:
- يتم وضع المريض في وضعية الانبطاح (وجهه للأسفل) على طاولة العمليات.
- يُعطى المريض تخديرًا عامًا لضمان الراحة وعدم الشعور بالألم أثناء الإجراء.
- يتم تعقيم منطقة الجراحة.
-
إحداث الشق الجراحي:
- يُجرى شق صغير، يتراوح عادة من 2 إلى 3 سنتيمترات، في جانب الأرداف.
- يتم تشريح العضلات الألوية بلطف للوصول إلى العظم الحرقفي.
-
توجيه الإبرة والدليل:
- يتم إدخال إبرة توجيه صغيرة (دليل) عبر جانب العظم الحرقفي لإنشاء ثقب صغير.
- يتم استخدام التصوير الفلوروسكوبي (الأشعة السينية الحية) طوال العملية لضمان وضع الأدوات بدقة وتحديد موقع المفصل العجزي الحرقفي.
-
تحضير مسار الزرعات:
- يتم توسيع الفتحة التي تم إنشاؤها في العظم الحرقفي باستخدام أدوات خاصة (مثل المبراة أو المثقاب) لتوفير ممر آمن للزرعات للوصول إلى العجز.
-
إزالة الغضاريف (إذا لزم الأمر) وزرع العظم:
- إذا كان هناك حاجة لزرع عظم لتعزيز الاندماج، يتم تنظيف المفصل العجزي الحرقفي من الغضاريف والأنسجة الرخوة.
- يتم حشو مساحة المفصل بمادة طعم عظمي. يمكن جمع هذا الطعم العظمي من منطقة أخرى في العظم الحرقفي (عادة من الشق نفسه) أو من نشارة العظم المتبقية من عملية الحفر.
-
وضع الزرعات (Implants):
- يتم توجيه الأدوات المزروعة (عادةً مسامير أو قضبان معدنية) عبر المسار الذي تم تحضيره في العظم الحرقفي.
- تُثبت هذه الزرعات في مكانها باستخدام مسامير أو دبابيس أو مطرقة جراحية، لربط العجز بالعظم الحرقفي بشكل فعال. تهدف هذه الزرعات إلى تثبيت المفصل وتشجيع نمو العظام عبره.
-
إغلاق الشق:
- يتم غسل موقع الشق بمحلول ملحي لإزالة أي بقايا أو حطام.
- يُغلق الشق في طبقات باستخدام خيوط جراحية قياسية.
تستغرق جراحات الدمج طفيفة التوغل عادة حوالي ساعة واحدة وتنطوي على مخاطر منخفضة للمضاعفات أثناء الإجراء.

الإجراء طفيف التوغل لدمج المفصل العجزي الحرقفي يقلل من المضاعفات ويسرع التعافي.
دمج المفصل العجزي الحرقفي بالطريقة المفتوحة (Open SI Joint Fusion)
تُعد الجراحة المفتوحة لدمج المفصل العجزي الحرقفي نادرة الاستخدام حاليًا. تتضمن هذه الطريقة شقًا أكبر وتشريحًا أوسع للأنسجة للوصول إلى المفصل. على الرغم من أنها كانت الطريقة القياسية في الماضي، إلا أنها أصبحت أقل تفضيلاً بسبب:
*
عمليات شفاء أطول وأكثر تعقيدًا:
نظرًا لحجم الشق والتداخل الأكبر مع الأنسجة.
*
معدلات مضاعفات أعلى:
بما في ذلك خطر العدوى والنزيف وتلف الأنسجة المحيطة.
*
ألم ما بعد الجراحة أكثر شدة.
أظهرت الدراسات المقارنة أن كلا الإجراءين (المفتوح وطفيف التوغل) يمكن أن يحققا تحسنًا سريريًا كبيرًا في تخفيف الألم وتحسين الوظيفة للمرضى. ومع
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك