عملية تثبيت المفصل العجزي الحرقفي وكسور العجز عبر الجلد: الدليل الشامل للمرضى
الخلاصة الطبية
جراحة تثبيت المفصل العجزي الحرقفي وكسور العجز عبر الجلد هي إجراء جراحي دقيق يهدف إلى استعادة استقرار الحوض. يتم استخدام مسامير طبية تُدخل عبر شقوق صغيرة جدا تحت توجيه الأشعة السينية، مما يقلل الألم ويسرع من فترة التعافي مقارنة بالجراحات المفتوحة التقليدية.
الخلاصة الطبية السريعة: جراحة تثبيت المفصل العجزي الحرقفي وكسور العجز عبر الجلد هي إجراء جراحي دقيق يهدف إلى استعادة استقرار الحوض. يتم استخدام مسامير طبية تُدخل عبر شقوق صغيرة جدا تحت توجيه الأشعة السينية، مما يقلل الألم ويسرع من فترة التعافي مقارنة بالجراحات المفتوحة التقليدية.
مقدمة شاملة حول تثبيت المفصل العجزي الحرقفي وكسور العجز
تعتبر إصابات الحوض، وتحديداً كسور عظمة العجز وتمزقات المفصل العجزي الحرقفي، من الإصابات العظمية المعقدة التي تتطلب تدخلاً طبياً دقيقاً لضمان استعادة المريض لقدرته على الحركة وممارسة حياته الطبيعية. في الماضي، كانت هذه الإصابات تتطلب جراحات مفتوحة واسعة النطاق، مما كان يزيد من خطر حدوث مضاعفات ويطيل من فترة التعافي. أما اليوم، ومع التقدم المذهل في تقنيات جراحة العظام، أصبحت تقنية التثبيت عبر الجلد بمسامير العجز الحرقفي الخيار الأمثل والأكثر أماناً.
تهدف هذه المقالة الطبية الشاملة إلى تقديم دليل مفصل وواضح للمرضى وعائلاتهم حول كل ما يتعلق بعملية تثبيت المفصل العجزي الحرقفي وكسور العجز عبر الجلد في وضعية الاستلقاء. سنأخذكم في رحلة تثقيفية تبدأ من فهم طبيعة التشريح العظمي للحوض، مروراً بالأسباب والأعراض، وصولاً إلى الشرح الدقيق لخطوات العملية الجراحية كما يجريها نخبة جراحي العظام، وانتهاءً بمرحلة التعافي وإعادة التأهيل.
التشريح الطبيعي للحوض والمفصل العجزي الحرقفي
لفهم طبيعة الإصابة وكيفية علاجها، من الضروري التعرف على البنية الهندسية الرائعة لحوض الإنسان. يعمل الحوض كحلقة وصل أساسية تنقل وزن الجسم من العمود الفقري إلى الطرفين السفليين.
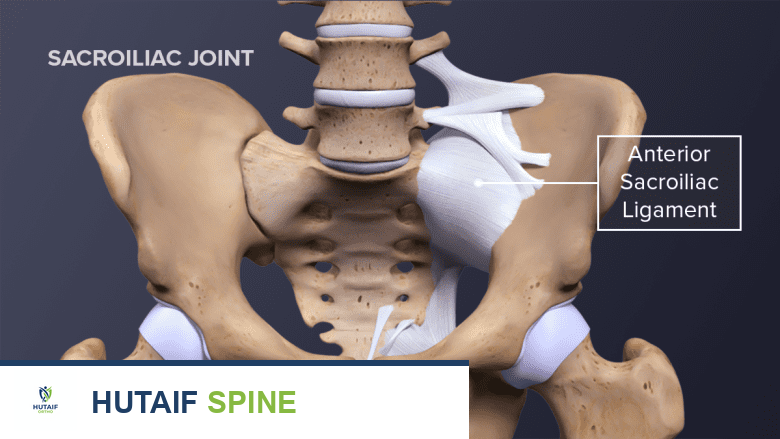
يتكون الحزام الحوضي من عدة عظام مترابطة بقوة شديدة عبر أربطة متينة
* عظمة العجز وهي عظمة مثلثة الشكل تقع في قاعدة العمود الفقري
* عظام الحرقفة وهي العظام الكبيرة التي تشكل جانبي الحوض
* المفصل العجزي الحرقفي وهو المفصل الذي يربط بين عظمة العجز وعظمة الحرقفة في كل جانب
يلعب المفصل العجزي الحرقفي دوراً حيوياً في امتصاص الصدمات وتوزيع الأحمال الميكانيكية أثناء المشي والجري. ونظراً لأهميته، فإن أي اختلال أو كسر في هذه المنطقة يؤدي إلى ألم شديد وعجز حركي يتطلب تدخلاً جراحياً دقيقاً لإعادة التوازن الميكانيكي للجسم.
الأسباب وعوامل الخطر المؤدية لإصابات الحوض
تتنوع الأسباب التي قد تؤدي إلى حدوث كسور في عظمة العجز أو تمزقات وانفصالات في المفصل العجزي الحرقفي. يمكن تقسيم هذه الأسباب بشكل رئيسي إلى فئتين بناءً على قوة الصدمة وطبيعة العظام.
الإصابات الناتجة عن الصدمات عالية الطاقة
تحدث هذه الإصابات عادة لدى الأشخاص الأصغر سناً والأصحاء، وتنتج عن تعرض الحوض لقوة هائلة تتجاوز قدرة العظام والأربطة على التحمل. تشمل هذه الحوادث
* حوادث السيارات والدرجات النارية العنيفة
* السقوط من ارتفاعات شاهقة
* الإصابات الرياضية الشديدة أو حوادث الدهس
الكسور الناتجة عن هشاشة العظام
تُعرف هذه الحالة بالكسور القصوريات، وتحدث غالباً لدى كبار السن، وخاصة النساء بعد انقطاع الطمث، حيث تفقد العظام كثافتها وتصبح هشة وضعيفة. في هذه الحالات، قد يحدث كسر في عظمة العجز نتيجة لصدمة بسيطة جداً، مثل السقوط من مستوى الوقوف أو حتى بدون أي صدمة واضحة نتيجة الإجهاد المتكرر.
الأعراض والعلامات التحذيرية لكسور العجز وتمزق المفصل
تختلف شدة الأعراض باختلاف نوع الكسر ومدى تأثر المفصل العجزي الحرقفي. ومع ذلك، هناك مجموعة من العلامات السريرية التي تستدعي التوجه الفوري لتلقي الرعاية الطبية المتخصصة.
الألم الشديد وفقدان القدرة على الحركة
العرض الأكثر شيوعاً هو الألم الحاد والمفاجئ في منطقة أسفل الظهر، الأرداف، أو الفخذ. يزداد هذا الألم بشكل ملحوظ عند محاولة الوقوف أو المشي، وغالباً ما يجد المريض نفسه غير قادر تماماً على تحميل وزنه على الساق في الجانب المصاب.
الأعراض العصبية المصاحبة
نظراً لمرور العديد من الأعصاب الهامة عبر ثقوب عظمة العجز، فإن أي كسر أو إزاحة في هذه المنطقة قد يؤدي إلى انضغاط هذه الأعصاب. يشعر المريض حينها بتنميل، وخز، أو ضعف في عضلات الساق أو القدم. في الحالات الشديدة، قد يحدث خلل في التحكم بوظائف التبول أو التبرز، وهي حالة طبية طارئة تستوجب تدخلاً جراحياً عاجلاً.
التشخيص الدقيق لكسور الحوض وإصابات المفصل العجزي الحرقفي
يعتمد نجاح العلاج بشكل أساسي على دقة التشخيص. يقوم جراح العظام بإجراء تقييم سريري شامل يتبعه طلب مجموعة من الفحوصات التصويرية المتقدمة لتحديد نوع الكسر ومكانه بدقة متناهية.
التصوير بالأشعة السينية
تعتبر الأشعة السينية الخطوة الأولى في التشخيص. يطلب الطبيب صوراً بوضعيات محددة جداً للحوض، تشمل الرؤية الأمامية الخلفية، ورؤية المدخل والمخرج للحوض. تساعد هذه الزوايا المختلفة الجراح في تقييم مدى الإزاحة في الحلقة الحوضية.
التصوير المقطعي المحوسب
يُعد التصوير المقطعي المعيار الذهبي في تشخيص كسور الحوض المعقدة. يوفر هذا الفحص صوراً ثلاثية الأبعاد وعالية الدقة لعظام الحوض، مما يسمح للجراح بالتخطيط الدقيق للعملية الجراحية، وتحديد مسار المسامير، واختيار حجمها المناسب قبل بدء الجراحة.
العلاج الجراحي وتثبيت المفصل العجزي الحرقفي عبر الجلد
تُعد جراحة التثبيت عبر الجلد بمسامير العجز الحرقفي ثورة في مجال جراحة العظام. بدلاً من إجراء شق جراحي كبير لفتح الحوض، يقوم الجراح بإدخال مسامير التثبيت عبر شقوق صغيرة جداً لا تتعدى سنتيمتراً واحداً، معتمداً على التوجيه المستمر بالأشعة السينية.
التحضير للعملية ووضعية المريض
تبدأ العملية بوضع المريض في وضعية الاستلقاء على الظهر فوق طاولة جراحية شفافة للأشعة. يتم وضع دعامة ناعمة تحت العمود الفقري القطني العجزي لرفع المريض قليلاً عن الطاولة، مما يسهل الحصول على صور أشعة واضحة أثناء الجراحة. يتم تخدير المريض تخديراً كلياً لضمان عدم شعوره بأي ألم ولتوفير استرخاء كامل للعضلات.
دور جهاز الأشعة السينية التداخلية
يتم وضع جهاز الأشعة السينية على شكل حرف سي في الجهة المقابلة للنصف المصاب من الحوض. يتم أخذ صور شعاعية بوضعيات متعددة تشمل الرؤية الأمامية الخلفية، المدخل، المخرج، والرؤية الجانبية للعجز. يتم تدوين وضعيات المدخل والمخرج لتسهيل تغيير الرؤية بسرعة وسلاسة طوال فترة العملية الجراحية.
رد الكسر وإعادة العظام لوضعها الطبيعي
قبل تثبيت المسامير، يجب إعادة العظام إلى وضعها التشريحي الصحيح، وهي خطوة تُعرف باسم رد الكسر. يبدأ الجراح برد الجزء الخلفي من الحوض أولاً. تشمل وسائل المساعدة في رد الكسر استخدام الشد، أو وضع مسامير شانتز في أجنحة الحرقفة كأدوات للتحكم، أو استخدام إطار تثبيت خارجي أمامي، أو حتى التثبيت الداخلي الأمامي للحوض إذا لزم الأمر.
تحديد نقاط الدخول ومسار المسامير
باستخدام الرؤية الجانبية للعجز عبر الأشعة، يحدد الجراح البوابات الأمامية والخلفية للقطعة العجزية الأولى. يعتمد نقطة البداية الدقيقة على عدد المسامير المخطط استخدامها ونوع الإصابة. تتطلب كسور العجز مسماراً عرضياً، بينما في حالات خلع المفصل العجزي الحرقفي، يمر المسمار من الاتجاه الخلفي السفلي إلى الأمامي العلوي، ويتطلب مسماراً عمودياً على المفصل العجزي الحرقفي.
خطوات الإدخال الجراحي الدقيق
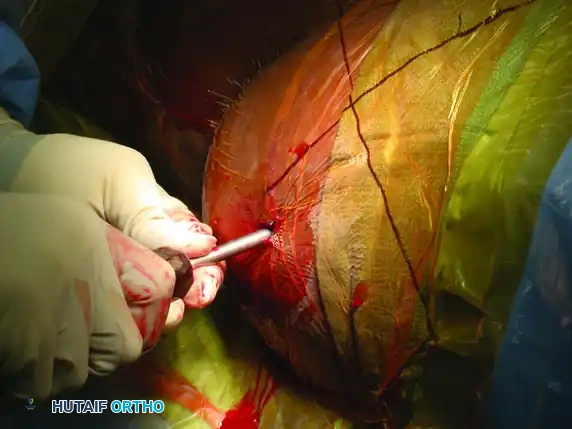
بعد تحديد نقطة البداية، يقوم الجراح بوضع علامة على الجلد وإجراء شق جراحي صغير بطول 1 سم فقط. يتم دفع دليل مجوف عبر الجلد وصولاً إلى عظمة الحرقفة.

تحت التوجيه المستمر بالأشعة الجانبية، يتم وضع طرف الدليل على نقطة البداية المثالية، ويتم طرقه بلطف باستخدام مطرقة جراحية لتثبيته في مكانه ومنع انزلاقه.
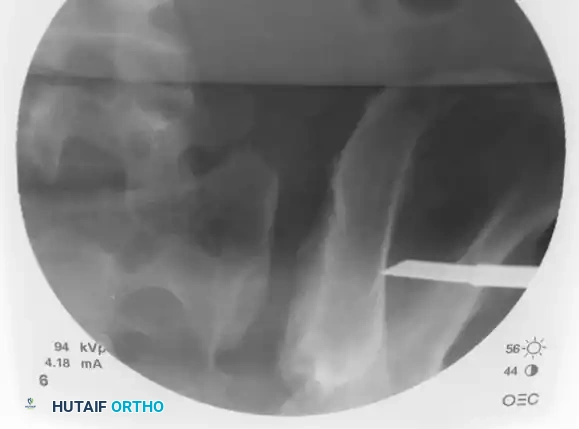
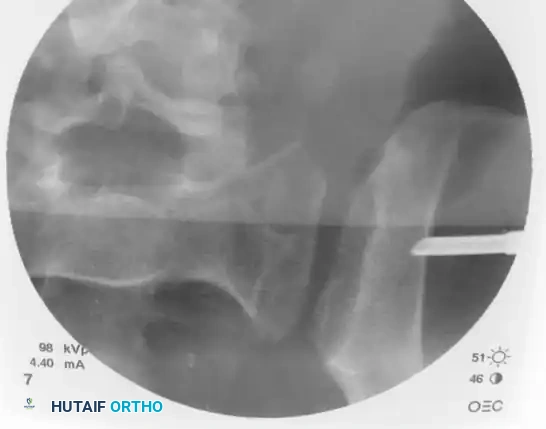
باستخدام التصوير ثنائي المستوى عبر رؤيتي المدخل والمخرج، يقوم الجراح بضبط مسار الدليل لضمان دخوله بأمان إلى القطعة العجزية الأولى دون المساس بالأعصاب أو الأوعية الدموية المحيطة.
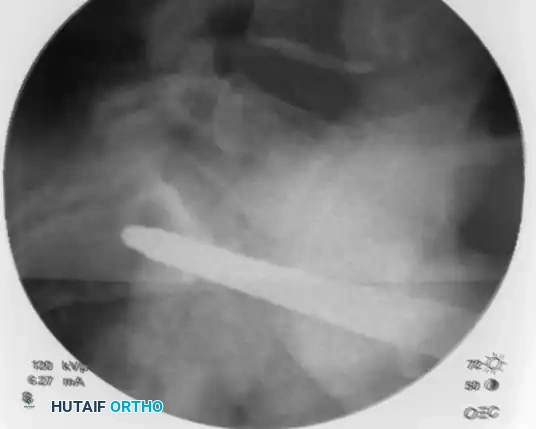
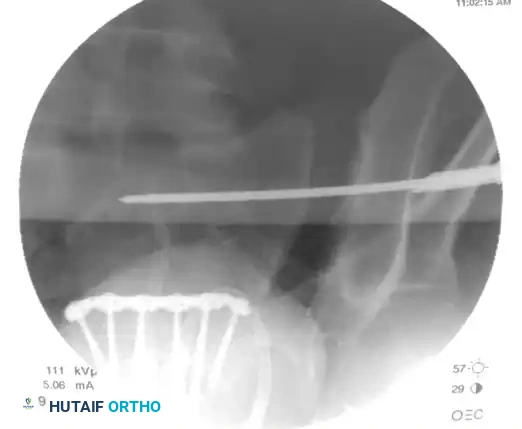
بعد التأكد من المسار، يتم دفع سلك التوجيه المعدني الدقيق، مع التأكيد المستمر على مروره الآمن عبر صور الأشعة في وضعيتي المدخل والمخرج.

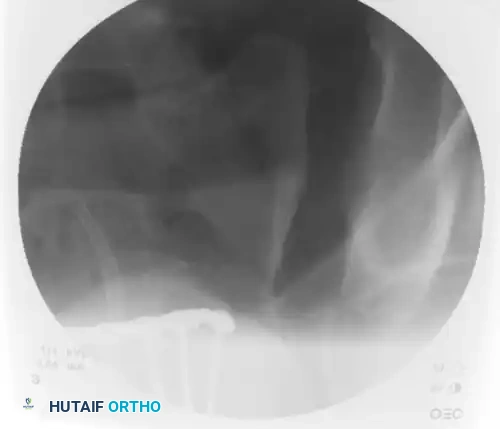
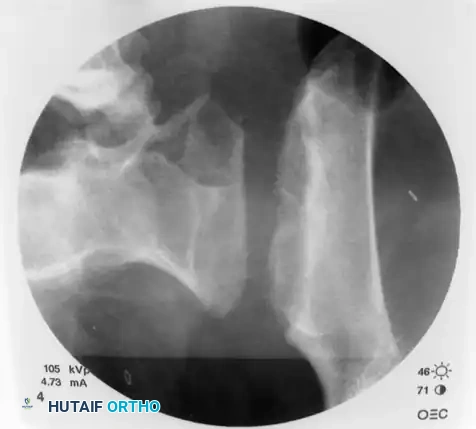
يتم فحص الرؤية الجانبية للعجز مرة أخرى للتأكد بشكل قاطع من أن السلك المعدني يقع بالكامل داخل جسم عظمة العجز ولم يخرج عن المسار الآمن.
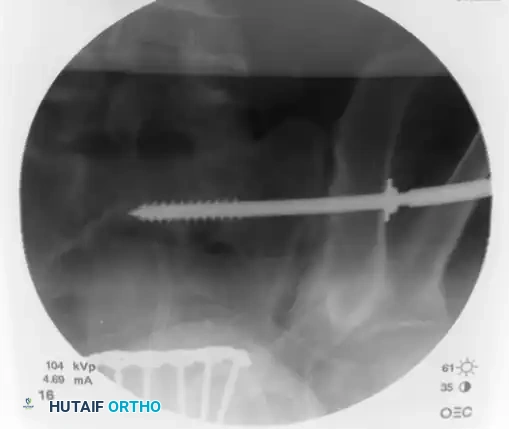
الثقب ووضع مسامير التثبيت
بمجرد التأكد من الموضع المثالي لسلك التوجيه، يقوم الجراح بقياس طول المسمار المطلوب بدقة. يتم استخدام مثقاب مجوف ينزلق فوق سلك التوجيه لعمل مسار في العظم.
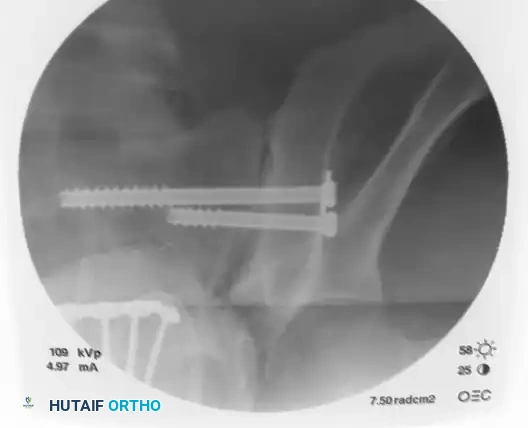
بعد ذلك، يتم إدخال المسمار الطبي المتين فوق سلك التوجيه. أثناء هذه الخطوة، يتم التحقق من موضع المسمار باستمرار عبر رؤيتي المدخل والمخرج لضمان عدم انحرافه.
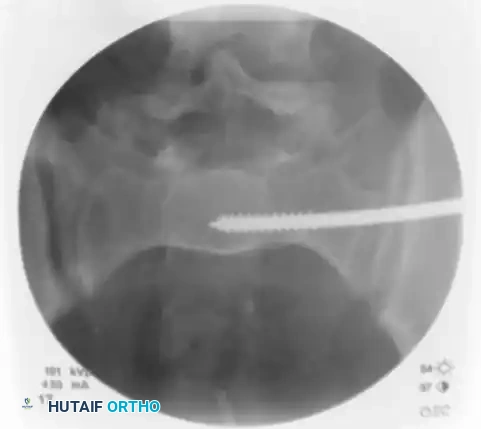
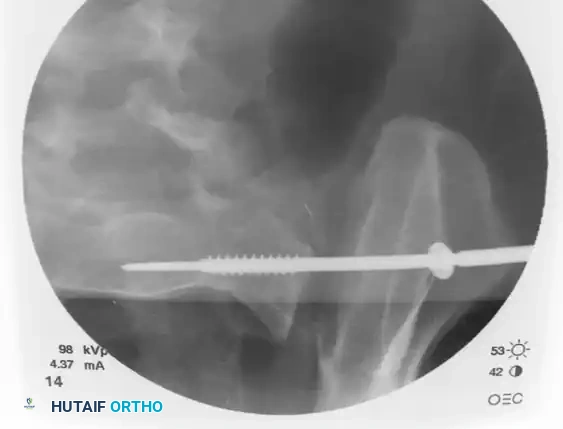
في الخطوة النهائية، يتم التأكيد على الموقع النهائي والمثالي للمسمار من خلال أخذ صور أشعة في الرؤية الأمامية الخلفية، ورؤية المدخل، ورؤية المخرج. يضمن هذا التثبيت المحكم استقرار الحوض ويسمح ببدء عملية الالتئام الطبيعي للعظام.
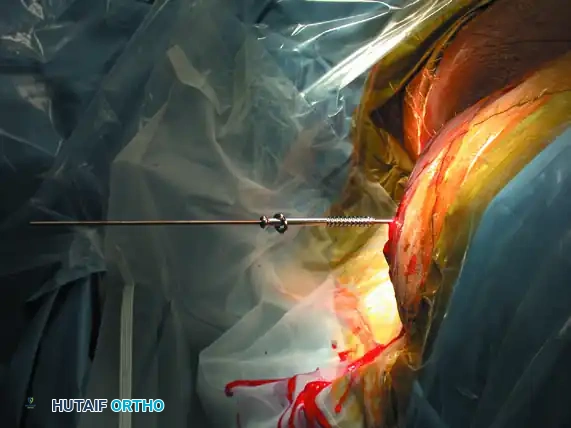
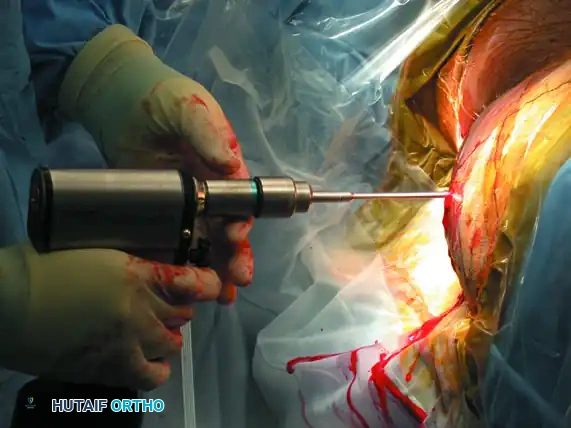
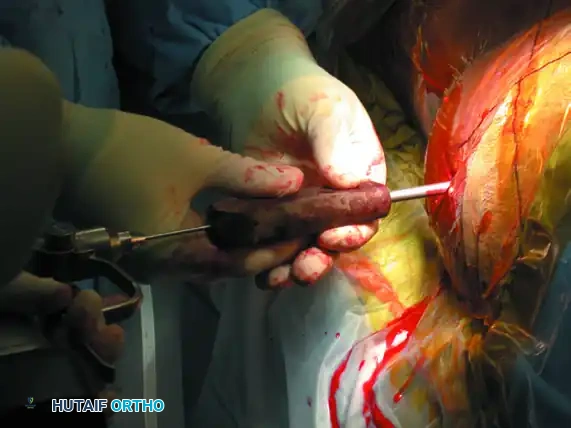
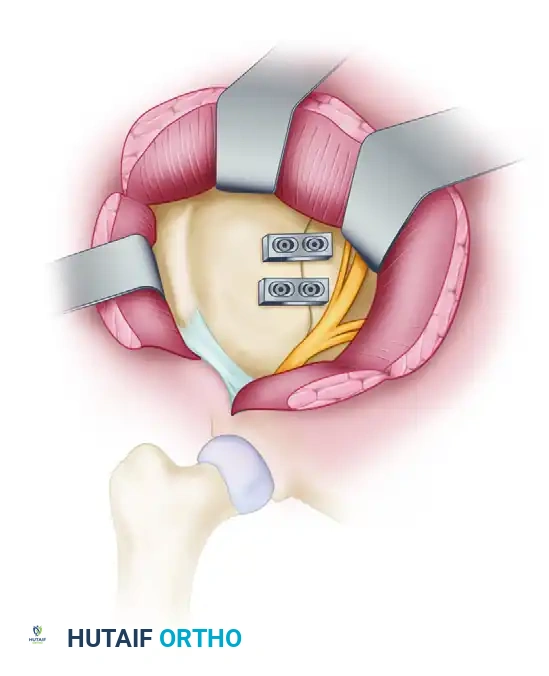
في بعض الحالات المعقدة، قد يتطلب الأمر تدخلاً إضافياً لتثبيت الجزء الأمامي من الحوض. يتم ذلك عبر نهج جراحي أمامي حيث يتم تثبيت جناح العجز مع الحرقفة باستخدام شرائح معدنية مخصصة للضغط الديناميكي.
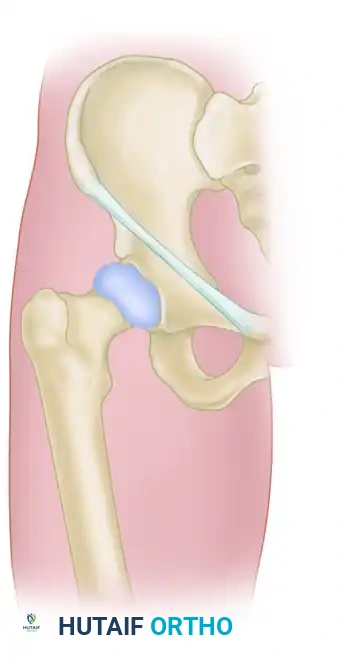
التعافي وإعادة التأهيل بعد جراحة تثبيت الحوض
تعتبر فترة ما بعد الجراحة مرحلة حاسمة لضمان نجاح العملية وعودة المريض لحياته الطبيعية. بفضل تقنية التدخل المحدود عبر الجلد، تكون فترة الإقامة في المستشفى أقصر بكثير مقارنة بالجراحات المفتوحة، وغالباً ما يغادر المريض المستشفى خلال أيام قليلة.
إدارة الألم والعناية بالجرح
نظراً لصغر حجم الشقوق الجراحية، يكون الألم بعد العملية أقل حدة ويمكن السيطرة عليه بفعالية باستخدام الأدوية المسكنة الموصوفة. يجب الحفاظ على نظافة وجفاف مواقع الشقوق الجراحية لتجنب أي التهابات سطحية.
بروتوكول العلاج الطبيعي والحركة
يبدأ العلاج الطبيعي في وقت مبكر جداً، غالباً في اليوم التالي للجراحة. سيقوم أخصائي العلاج الطبيعي بتعليم المريض كيفية الانتقال من السرير إلى الكرسي بأمان. تعتمد القدرة على تحميل الوزن على الساق المصابة على نوع الكسر وتوجيهات الجراح. في العديد من الحالات، يُطلب من المريض استخدام عكازات أو مشاية لفترة تتراوح بين ستة إلى اثني عشر أسبوعاً لحماية المسامير والسماح للعظام بالالتئام التام.
المتابعة الطبية الدورية
تعتبر زيارات المتابعة في العيادة الخارجية ضرورية للغاية. سيقوم الجراح بإجراء صور أشعة سينية دورية لمراقبة تقدم التئام العظام والتأكد من ثبات المسامير في مكانها. بناءً على هذه الصور، سيتم تعديل بروتوكول العلاج الطبيعي والسماح بزيادة تدريجية في تحميل الوزن والنشاط البدني حتى الوصول إلى الشفاء الكامل.
الأسئلة الشائعة
ما هو الهدف الأساسي من هذه العملية الجراحية
الهدف الرئيسي هو تثبيت العظام المكسورة أو المفصل المتمزق في مكانه التشريحي الصحيح باستخدام مسامير قوية، مما يخفف الألم الشديد، يمنع حدوث تشوهات في الحوض، ويسمح للمريض بالعودة إلى الحركة والمشي بشكل طبيعي بعد التئام العظام.
لماذا يفضل التثبيت عبر الجلد على الجراحة المفتوحة
يتميز التثبيت عبر الجلد بأنه إجراء طفيف التوغل. فهو يقلل من حجم الشقوق الجراحية، يقلل من فقدان الدم أثناء العملية، يخفض من خطر الإصابة بالعدوى، ويقلل من تلف الأنسجة العضلية المحيطة، مما يؤدي في النهاية إلى تعافي أسرع وألم أقل للمريض.
نوع التخدير المستخدم في الجراحة
تُجرى هذه العملية عادة تحت التخدير العام لضمان راحة المريض التامة وعدم حركته أثناء الإجراءات الدقيقة التي تتطلب توجيهاً دقيقاً بالأشعة السينية لضمان وضع المسامير في المسار الصحيح.
مدة الإقامة المتوقعة في المستشفى
تختلف مدة الإقامة بناءً على شدة الإصابة والحالة الصحية العامة للمريض، ولكن بفضل تقنية التدخل المحدود، غالباً ما تتراوح الإقامة بين يومين إلى أربعة أيام، يتدرب خلالها المريض على الحركة الأساسية بمساعدة أخصائي العلاج الطبيعي.
متى يمكنني المشي بشكل طبيعي بعد العملية
العودة للمشي الطبيعي عملية تدريجية. في الأسابيع الأولى، ستعتمد على العكازات أو المشاية لتجنب تحميل الوزن الكامل على الحوض. عادة ما يستغرق الأمر من ثلاثة إلى أربعة أشهر للعودة إلى المشي الطبيعي دون مساعدة، وذلك بعد التأكد من التئام العظام بالكامل عبر الأشعة.
هل سيتم إزالة المسامير في المستقبل
في الغالبية العظمى من الحالات، تُترك المسامير بشكل دائم داخل الجسم ولا يتم إزالتها، حيث أنها مصنوعة من مواد طبية متوافقة حيوياً مثل التيتانيوم ولا تسبب أي ضرر. لا يتم اللجوء لإزالتها إلا في حالات نادرة جداً إذا سببت تهيجاً موضعياً أو ألماً للمريض بعد التئام الكسر.
المخاطر والمضاعفات المحتملة للعملية
مثل أي تدخل جراحي، هناك نسبة ضئيلة من المخاطر. تشمل المضاعفات المحتملة إصابة الأعصاب أو الأوعية الدموية المحيطة بالحوض، العدوى، أو عدم التئام العظام. ومع ذلك، فإن استخدام التوجيه المستمر بالأشعة السينية وخبرة الجراح تقلل من هذه المخاطر بشكل كبير جداً.
هل تؤثر العملية على القدرة على الإنجاب للنساء
لا تؤثر عملية تثبيت المفصل العجزي الحرقفي بشكل مباشر على الخصوبة أو القدرة على الإنجاب. ومع ذلك، في حالة حدوث حمل مستقبلي، يجب إبلاغ طبيب التوليد بوجود مسامير في الحوض، حيث قد يؤثر ذلك على مرونة الحوض أثناء الولادة الطبيعية وقد يتطلب تقييماً خاصاً.
كيفية النوم بشكل مريح بعد العملية
يُنصح في الأسابيع الأولى بالنوم على الظهر أو على الجانب السليم مع وضع وسادة بين الركبتين للحفاظ على محاذاة الحوض وتقليل الضغط على المفصل المصاب. سيقدم لك الفريق الطبي إرشادات مخصصة بناءً على طبيعة الكسر لديك.
متى يمكنني العودة إلى العمل أو القيادة
يعتمد ذلك على طبيعة عملك. الأعمال المكتبية التي لا تتطلب مجهوداً بدنياً يمكن العودة إليها خلال بضعة أسابيع بمجرد السيطرة على الألم. أما الأعمال الشاقة والقيادة، فتتطلب الانتظار حتى يسمح الجراح بتحميل الوزن الكامل واستعادة قوة العضلات وردود الفعل السريعة، وهو ما يستغرق عادة عدة أشهر.
===EOF===
كسور العظام المعقدة وإصابات الحوادث ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. وجاهزية كاملة للتعامل مع جراحات الكسور المعقدة وإنقاذ الأطراف.
مواضيع أخرى قد تهمك