التصوير التشخيصي للالتهاب المفصلي الروماتويدي: دليل شامل من الأستاذ الدكتور محمد هطيف في صنعاء
الخلاصة الطبية
التصوير التشخيصي للالتهاب المفصلي الروماتويدي ضروري لتأكيد التشخيص المبكر وتقييم نشاط المرض، حيث تكشف تقنيات مثل الموجات فوق الصوتية والرنين المغناطيسي عن الالتهاب وتلف المفاصل بدقة. هذه الفحوصات التصويرية حيوية لمراقبة استجابة المريض للعلاج ومنع تفاقم تآكل المفاصل، مما يساهم في الحفاظ على وظيفتها وفعالية الخطة العلاجية.
الخلاصة الطبية السريعة: الالتهاب المفصلي الروماتويدي هو مرض مناعي ذاتي مزمن يصيب المفاصل بشكل أساسي، مما يؤدي إلى الألم، التورم، التيبس، وتلف المفاصل المحتمل. يعتمد تشخيصه على تقييم شامل يشمل الفحص السريري الدقيق، التاريخ المرضي المفصل، الفحوصات المخبرية المتخصصة، والفحوصات التصويرية المتقدمة. تبرز تقنيات التصوير الحديثة مثل الموجات فوق الصوتية للعضلات الهيكلية (MSUS) والتصوير بالرنين المغناطيسي (MRI) كأدوات حاسمة لتحديد مدى الالتهاب وتلف المفاصل في مراحل مبكرة، ومراقبة الاستجابة للعلاج، وتوجيه القرارات العلاجية. في صنعاء واليمن، يقدم الأستاذ الدكتور محمد هطيف، بخبرته التي تتجاوز العقدين، أحدث بروتوكولات التشخيص والعلاج المتكاملة لمرضى الالتهاب المفصلي الروماتويدي، مستخدمًا أحدث التقنيات الجراحية وغير الجراحية لضمان أفضل النتائج.
مقدمة شاملة عن الالتهاب المفصلي الروماتويدي ودور التصوير التشخيصي
يُعد الالتهاب المفصلي الروماتويدي (RA) مرضًا مزمنًا من أمراض المناعة الذاتية، ويصنف ضمن الأمراض الجهازية التي تؤثر بشكل أساسي على المفاصل، لكنها قد تمتد لتشمل أعضاء أخرى في الجسم. يتميز هذا المرض بالتهاب مزمن في الغشاء الزليلي (Synovium) الذي يبطن المفاصل، مما يسبب الألم، التورم، التيبس، وقد يؤدي إلى تآكل الغضاريف والعظام وتلف المفاصل وتشوهها بمرور الوقت إذا لم يتم تشخيصه وعلاجه مبكرًا وفعالية. إن الكشف المبكر عن هذا المرض الحاسم أمر بالغ الأهمية للحفاظ على وظيفة المفاصل ومنع الإعاقة، وتحسين جودة حياة المرضى بشكل كبير.
في هذا السياق، تلعب الفحوصات التصويرية دورًا محوريًا في مساعدة الأطباء على تأكيد التشخيص، وتقييم مدى نشاط المرض، ومراقبة استجابته للعلاج، وتحديد مدى الضرر الهيكلي الذي لحق بالمفاصل. لقد شهدت العقود الأخيرة تطورًا هائلاً في تقنيات التصوير، مما أتاح رؤية أدق وأعمق للتغيرات المرضية في المفاصل المصابة بالالتهاب المفصلي الروماتويدي، حتى في مراحله المبكرة جدًا.
في صنعاء واليمن عمومًا، يبرز الأستاذ الدكتور محمد هطيف كمرجع رائد في مجال جراحة العظام والتعامل مع أمراض المفاصل، بما في ذلك الالتهاب المفصلي الروماتويدي. بفضل خبرته الواسعة التي تتجاوز العشرين عامًا، ومعرفته المتعمقة بأحدث التقنيات التشخيصية والعلاجية، يقدم الدكتور هطيف، بصفته أستاذًا في جراحة العظام بجامعة صنعاء، رعاية متكاملة وشاملة لمرضاه. يؤكد الدكتور هطيف على أهمية الفهم الشامل للمرض ودور كل أداة تشخيصية في رسم خطة علاج فعالة ومخصصة، مع التزامه الصارم بالصدق الطبي وتقديم أفضل الحلول المتاحة.
لطالما اعتمد الأطباء على الأشعة السينية التقليدية للكشف عن الالتهاب المفصلي الروماتويدي ومراقبة تفاقم تلف العظام. ومع ذلك، قد تبدو الأشعة السينية طبيعية في المراحل المبكرة من المرض، على الرغم من نشاط الالتهاب، مما يجعلها مفيدة كنقطة مرجعية أولية ولكنها ليست كافية لتشخيص مبكر ودقيق. مع التقدم التكنولوجي، ظهرت تقنيات تصوير حديثة مثل الموجات فوق الصوتية للعضلات الهيكلية (MSUS) والتصوير بالرنين المغناطيسي (MRI)، التي غيرت المشهد التشخيصي تمامًا. هذه التقنيات قادرة على الكشف عن الالتهاب وتآكل العظام الذي قد لا يكون مرئيًا في الأشعة السينية، وهو أمر حيوي لأن التشخيص والعلاج المبكرين يمكن أن يمنعا تلف المفاصل المستقبلي ويحسنا من التوقعات طويلة الأمد للمريض.
يهدف هذا الدليل الشامل، المستنير بتوجيهات الأستاذ الدكتور محمد هطيف وخبرته العميقة، إلى تزويد المرضى بفهم عميق للالتهاب المفصلي الروماتويدي، بدءًا من تشريح المفاصل المتأثرة، مرورًا بالأسباب والأعراض، وصولاً إلى التفاصيل الدقيقة للفحوصات التصويرية، وخيارات العلاج المتاحة، بما في ذلك التدخلات الجراحية المتقدمة التي يجريها الدكتور هطيف، وبرامج إعادة التأهيل، لتمكينهم من اتخاذ قرارات مستنيرة بشأن صحتهم.
فهم تشريح المفاصل المتأثرة بالالتهاب المفصلي الروماتويدي
لتفهم طبيعة الالتهاب المفصلي الروماتويدي وتأثيره، من الضروري أولاً استعراض التشريح الأساسي للمفاصل التي يستهدفها هذا المرض. المفاصل هي نقاط التقاء عظمتين أو أكثر، وهي مصممة لتوفير الحركة والدعم. النوع الأكثر شيوعًا من المفاصل التي يصيبها الالتهاب المفصلي الروماتويدي هو المفاصل الزليلية (Synovial Joints).
مكونات المفصل الزليلي:
- الغضروف المفصلي (Articular Cartilage): طبقة ناعمة ومرنة تغطي نهايات العظام داخل المفصل. وظيفتها تقليل الاحتكاك وتخميد الصدمات أثناء الحركة.
- الغشاء الزليلي (Synovium): بطانة رقيقة وناعمة تحيط بالسطح الداخلي لكبسولة المفصل، باستثناء الأسطح المغطاة بالغضروف. وهو الجزء الأساسي الذي يستهدفه الالتهاب المفصلي الروماتويدي.
- السائل الزليلي (Synovial Fluid): سائل لزج وشفاف ينتجه الغشاء الزليلي، يملأ تجويف المفصل. يعمل كمزلق لتقليل الاحتكاك بين الغضاريف، وكمغذي للخلايا الغضروفية.
- كبسولة المفصل (Joint Capsule): نسيج ضام ليفي قوي يحيط بالمفصل بأكمله، ويوفر الاستقرار للمفصل.
- الأربطة (Ligaments): أشرطة قوية من الأنسجة الليفية تربط العظام ببعضها البعض، مما يزيد من استقرار المفصل.
- الأوتار (Tendons): تربط العضلات بالعظام، وتسمح بنقل القوة من العضلات إلى العظام لتحريك المفصل.
- العظام (Bones): الهياكل الصلبة التي تشكل المفصل.
كيف يؤثر الالتهاب المفصلي الروماتويدي على المفاصل؟
في الالتهاب المفصلي الروماتويدي، يهاجم الجهاز المناعي عن طريق الخطأ الغشاء الزليلي. يؤدي هذا الهجوم إلى التهاب مزمن في الغشاء الزليلي، مما يجعله سميكًا ومنتفخًا. هذا الغشاء الملتهب، المعروف باسم "بانوس" (Pannus)، يبدأ في النمو والتوسع، ويفرز إنزيمات تهاجم الغضروف والعظام المجاورة. مع مرور الوقت، يؤدي هذا التآكل التدريجي إلى:
* تلف الغضروف: يفقد المفصل قدرته على امتصاص الصدمات وتصبح الحركة مؤلمة.
* تآكل العظام: تتشكل حفر وتجاويف في أطراف العظام داخل المفصل، مما يضعف هيكل المفصل.
* ضعف الأربطة والأوتار: يؤدي الالتهاب المزمن إلى إضعاف وتمزق الأربطة والأوتار، مما يسبب عدم استقرار المفصل وتشوهه.
* تشوه المفاصل: في المراحل المتقدمة، يمكن أن يؤدي التلف الشديد للعظام والغضاريف والأنسجة المحيطة إلى تشوهات دائمة في المفاصل، مما يعيق الحركة ويسبب إعاقة وظيفية كبيرة.
المفاصل الأكثر شيوعًا التي تتأثر:
عادةً ما يصيب الالتهاب المفصلي الروماتويدي المفاصل الصغيرة في اليدين والقدمين بشكل متماثل (أي كلا الجانبين من الجسم). ومع ذلك، يمكن أن يؤثر أيضًا على المفاصل الكبيرة مثل الركبتين، الكاحلين، المرفقين، الكتفين، والوركين، وحتى مفاصل العمود الفقري العنقي.
الأسباب والعوامل الخطرة للالتهاب المفصلي الروماتويدي
الالتهاب المفصلي الروماتويدي هو مرض معقد متعدد العوامل، ولا يزال السبب الدقيق لحدوثه غير مفهوم بالكامل. ومع ذلك، يُعتقد أنه ينجم عن تفاعل بين الاستعداد الوراثي وعوامل بيئية معينة تؤدي إلى استجابة مناعية ذاتية غير طبيعية.
طبيعة المناعة الذاتية:
في جوهر المرض، يقوم الجهاز المناعي، الذي وظيفته الطبيعية حماية الجسم من العدوى والأمراض، بمهاجمة أنسجة الجسم السليمة عن طريق الخطأ. في حالة الالتهاب المفصلي الروماتويدي، يستهدف الجهاز المناعي الغشاء الزليلي الذي يبطن المفاصل.
العوامل الوراثية:
- جينات HLA-DR4: أظهرت الأبحاث أن الأشخاص الذين يحملون بعض الجينات، وخاصة تلك المرتبطة بمستضدات الكريات البيضاء البشرية (HLA)، مثل HLA-DR4، لديهم قابلية أكبر للإصابة بالالتهاب المفصلي الروماتويدي. ومع ذلك، فإن وجود هذه الجينات لا يعني بالضرورة الإصابة بالمرض، والعكس صحيح. تلعب الوراثة دورًا في حوالي 50-60% من حالات الاستعداد للمرض.
العوامل البيئية:
- التدخين: يُعد التدخين أحد أقوى العوامل البيئية المساهمة في تطور الالتهاب المفصلي الروماتويدي ويزيد من شدته، خاصة لدى الأفراد الذين لديهم استعداد وراثي. يُعتقد أنه يؤدي إلى تعديلات كيميائية في البروتينات، مما يجعلها أهدافًا لجهاز المناعة.
- التعرض لبعض الالتهابات: تشير بعض النظريات إلى أن بعض الالتهابات البكتيرية أو الفيروسية (مثل فيروس إبشتاين بار أو بعض البكتيريا المعوية) قد تحفز استجابة مناعية ذاتية لدى الأشخاص المعرضين وراثيًا.
- تغيرات في الميكروبيوم المعوي: تشير الأبحاث الحديثة إلى أن اختلال التوازن في البكتيريا الموجودة في الأمعاء (الميكروبيوم) قد يلعب دورًا في تطور أمراض المناعة الذاتية، بما في ذلك الالتهاب المفصلي الروماتويدي.
- التعرض للملوثات: قد تساهم بعض الملوثات البيئية في زيادة خطر الإصابة.
العوامل الهرمونية والجنس:
- الجنس: النساء أكثر عرضة للإصابة بالالتهاب المفصلي الروماتويدي بثلاث مرات تقريبًا من الرجال. تشير التغيرات الهرمونية، وخاصة هرمون الإستروجين، إلى دور محتمل في هذا الاختلاف، على الرغم من أن الآلية الدقيقة لا تزال قيد البحث.
- الحمل والرضاعة: غالبًا ما تتحسن أعراض الالتهاب المفصلي الروماتويدي أثناء الحمل، لكنها قد تتفاقم بعد الولادة.
عوامل خطر أخرى:
- العمر: يمكن أن يحدث الالتهاب المفصلي الروماتويدي في أي عمر، ولكنه غالبًا ما يبدأ بين سن 30 و 50 عامًا.
- السمنة: قد تزيد السمنة من خطر الإصابة بالالتهاب المفصلي الروماتويدي وتجعل المرض أكثر صعوبة في السيطرة عليه.
الأعراض الشاملة للالتهاب المفصلي الروماتويدي
تتطور أعراض الالتهاب المفصلي الروماتويدي عادةً بشكل تدريجي وتتفاقم بمرور الوقت. يمكن أن تختلف الأعراض من شخص لآخر في شدتها، وقد تظهر وتختفي في نوبات تُعرف باسم "التوهجات" (flares).
الأعراض المفصلية الرئيسية:
- الألم والتيبس في المفاصل: غالبًا ما يكون الألم والتيبس أسوأ في الصباح أو بعد فترات الخمول. يمكن أن يستمر التيبس الصباحي لأكثر من 30 دقيقة، وأحيانًا لساعات.
- تورم المفاصل: ينتج عن تراكم السائل في المفصل والتهاب الغشاء الزليلي.
- دفء المفاصل عند اللمس: بسبب الالتهاب.
- حساسية المفاصل عند اللمس: تصبح المفاصل مؤلمة عند الضغط عليها.
- التماثل في الإصابة: عادةً ما يصيب الالتهاب المفصلي الروماتويدي نفس المفاصل على جانبي الجسم (مثل كلتا اليدين أو كلتا الركبتين).
- المفاصل الأكثر شيوعًا: غالبًا ما تبدأ الأعراض في المفاصل الصغيرة في اليدين (خاصة مفاصل الأصابع القريبة من الكف والمفاصل الوسطى للأصابع) والقدمين، ثم تنتشر إلى مفاصل أكبر مثل الركبتين، الكاحلين، المرفقين، الكتفين، والوركين.
- تشوه المفاصل: في المراحل المتقدمة، يمكن أن يؤدي التلف المستمر إلى تشوهات واضحة في المفاصل، مثل انحراف الأصابع أو "رقبة البجعة" (Swan-neck deformity) في الأصابع.
الأعراض الجهازية (غير المفصلية):
نظرًا لأن الالتهاب المفصلي الروماتويدي هو مرض جهازي، فقد يؤثر على أجزاء أخرى من الجسم غير المفاصل:
* التعب والإرهاق: من الأعراض الشائعة والمرهقة، وقد يكون شديدًا.
* الحمى الخفيفة: قد تحدث في بعض الحالات.
* فقدان الوزن: غير مبرر.
* عقيدات روماتويدية (Rheumatoid Nodules): كتل صلبة تحت الجلد، غالبًا ما تظهر حول المفاصل المصابة بالضغط (مثل المرفقين)، ولكنها قد تظهر أيضًا في أعضاء داخلية.
* جفاف العين والفم (متلازمة شوغرن الثانوية): يمكن أن يسبب الالتهاب المفصلي الروماتويدي جفافًا في العينين والفم بسبب التهاب الغدد الدمعية واللعابية.
* مشاكل في الرئة: مثل التهاب الغشاء البلوري (التهاب الغشاء المحيط بالرئتين)، أو تليف الرئة.
* مشاكل في القلب: زيادة خطر الإصابة بأمراض القلب والأوعية الدموية، مثل تصلب الشرايين والتهاب التامور.
* مشاكل في الأوعية الدموية (التهاب الأوعية الدموية): نادرًا، يمكن أن يسبب التهابًا في الأوعية الدموية الصغيرة.
* فقر الدم (الأنيميا): نتيجة للالتهاب المزمن.
* مشاكل في العظام: زيادة خطر الإصابة بهشاشة العظام.
من المهم جدًا البحث عن رعاية طبية متخصصة إذا كنت تعاني من أي من هذه الأعراض، خاصة إذا استمرت أو تفاقمت، لتلقي تشخيصًا دقيقًا وعلاجًا مبكرًا من قبل خبراء مثل الأستاذ الدكتور محمد هطيف.
الدور الحاسم للتصوير التشخيصي في الالتهاب المفصلي الروماتويدي
يُعد التصوير التشخيصي حجر الزاوية في تقييم الالتهاب المفصلي الروماتويدي، حيث يوفر معلومات لا يمكن الحصول عليها من الفحص السريري أو الفحوصات المخبرية وحدها. يسمح التصوير بتأكيد التشخيص، تحديد مدى نشاط المرض، تقييم الضرر الهيكلي، ومراقبة استجابة المريض للعلاج.
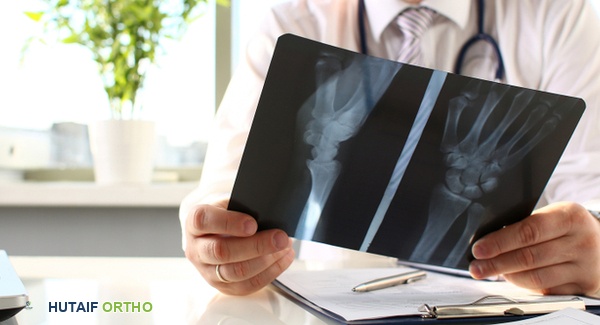
1. الأشعة السينية التقليدية (X-ray)
- الدور: كانت الأشعة السينية هي الأداة التصويرية الرئيسية لتشخيص ومراقبة الالتهاب المفصلي الروماتويدي لسنوات عديدة. تُستخدم عادة كخطوة أولى لتقييم المفاصل المصابة.
- ما تظهره:
- تضييق المسافة المفصلية: علامة على تلف الغضروف.
- تآكل العظام (Erosions): فقدان المادة العظمية حول المفصل، وهي سمة مميزة للالتهاب المفصلي الروماتويدي في مراحله المتقدمة.
- هشاشة العظام حول المفصل (Juxta-articular Osteopenia): ترقق العظام بالقرب من المفصل الملتهب.
- تشوهات المفاصل: مثل خلع المفاصل الفرعي (Subluxation) أو التشوهات الواضحة.
- القيود: الأشعة السينية ليست حساسة للتغيرات المبكرة في الأنسجة الرخوة مثل التهاب الغشاء الزليلي، وقد تبدو طبيعية تمامًا في المراحل الأولى من المرض، حتى مع وجود التهاب نشط. التغيرات الهيكلية التي تظهر على الأشعة السينية غالبًا ما تشير إلى تلف دائم حدث بالفعل.
- أهميتها حاليًا: لا تزال الأشعة السينية مفيدة كنقطة مرجعية أساسية لتقييم الضرر الهيكلي الأولي ومراقبة تقدم المرض على المدى الطويل.

2. الموجات فوق الصوتية للعضلات الهيكلية (Musculoskeletal Ultrasound - MSUS)
- الدور: أصبحت الموجات فوق الصوتية أداة لا غنى عنها في تشخيص ومتابعة الالتهاب المفصلي الروماتويدي، خاصة في المراحل المبكرة.
- المزايا:
- حساسية عالية: قادرة على الكشف عن التهاب الغشاء الزليلي (Synovitis) والتآكل العظمي المبكر جدًا، والذي قد لا يظهر في الأشعة السينية.
- تقييم الأنسجة الرخوة: تظهر التهاب الأوتار (Tenosynovitis)، وتجمع السوائل في المفصل (Effusion).
- الدوبلر الملون (Power Doppler): يسمح بتقييم نشاط الالتهاب عن طريق الكشف عن زيادة تدفق الدم في الغشاء الزليلي الملتهب.
- غير غازية وغير مؤينة: لا تستخدم الإشعاع.
- سهلة التنقل وفعالة من حيث التكلفة: يمكن إجراؤها في العيادة.
- التوجيه بالإبرة: يمكن استخدامها لتوجيه حقن الستيرويدات أو سحب السوائل من المفاصل بدقة.
- القيود: تعتمد جودتها وفعاليتها بشكل كبير على خبرة الفاحص.

3. التصوير بالرنين المغناطيسي (Magnetic Resonance Imaging - MRI)
- الدور: يُعتبر التصوير بالرنين المغناطيسي المعيار الذهبي لتقييم الالتهاب المفصلي الروماتويدي، خاصة في الكشف عن التغيرات المبكرة جدًا والتقييم الشامل للأنسجة الرخوة والعظام.
- المزايا:
- حساسية فائقة: للكشف عن التهاب الغشاء الزليلي، ووذمة نخاع العظم (Bone Marrow Edema) التي تعد مؤشرًا مبكرًا للتلف المحتمل، والتآكل العظمي، والتهاب الأوتار.
- تقييم شامل: يوفر صورًا مفصلة للأنسجة الرخوة (الغضاريف، الأربطة، الأوتار، الغشاء الزليلي) والعظام.
- التباين (Contrast Enhancement): استخدام مادة التباين (مثل الغادولينيوم) يعزز رؤية الالتهاب النشط في الغشاء الزليلي.
- لا يستخدم إشعاعًا مؤينًا.
- القيود:
- التكلفة العالية والوقت الطويل: أكثر تكلفة ويستغرق وقتًا أطول من الأشعة السينية والموجات فوق الصوتية.
- توفر الجهاز: قد لا يكون متاحًا بسهولة في جميع المرافق.
- موانع الاستخدام: لا يمكن استخدامه للمرضى الذين لديهم أجهزة طبية معدنية معينة (مثل أجهزة تنظيم ضربات القلب).
- الرهاب من الأماكن المغلقة (Claustrophobia): قد يمثل تحديًا لبعض المرضى.

4. التصوير المقطعي المحوسب (Computed Tomography - CT Scan)
- الدور: يُستخدم التصوير المقطعي المحوسب بشكل أقل شيوعًا في التشخيص الروتيني للالتهاب المفصلي الروماتويدي مقارنة بالرنين المغناطيسي والموجات فوق الصوتية.
- ما يظهره: يوفر صورًا مفصلة للعظام، وهو مفيد بشكل خاص لتقييم التآكل العظمي المعقد، أو في التخطيط للتدخلات الجراحية في المفاصل التي يصعب تقييمها بطرق أخرى.
- القيود: يستخدم الإشعاع المؤين، وهو أقل حساسية لتقييم الأنسجة الرخوة والالتهاب النشط مقارنة بالرنين المغناطيسي.
اختيار تقنية التصوير المناسبة:
يتم اختيار تقنية التصوير المناسبة بناءً على الأعراض السريرية، مرحلة المرض، المفاصل المتأثرة، وتوفر التقنيات. غالبًا ما يتم استخدام مزيج من هذه التقنيات لتقديم تقييم شامل ودقيق. الأستاذ الدكتور محمد هطيف، بخبرته الواسعة، يوجه مرضاه لاختيار أنسب الفحوصات التصويرية لضمان التشخيص الدقيق ووضع خطة علاجية فعالة.
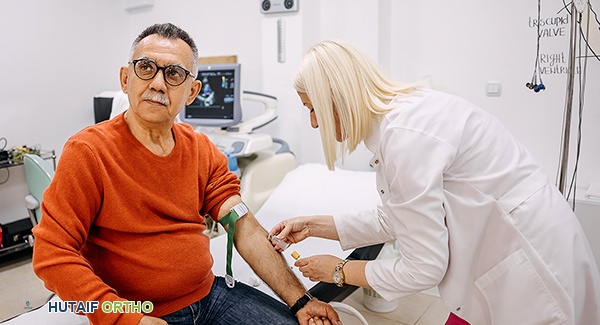
الفحوصات المخبرية المكملة للتصوير التشخيصي
بالإضافة إلى الفحوصات التصويرية، تلعب الفحوصات المخبرية دورًا حيويًا في تشخيص ومراقبة الالتهاب المفصلي الروماتويدي. هذه الفحوصات تساعد في تأكيد التشخيص، تقييم نشاط الالتهاب، وتحديد مدى شدة المرض.
1. عامل الروماتويد (Rheumatoid Factor - RF)
- ما هو: جسم مضاد ذاتي يوجد في الدم لدى معظم مرضى الالتهاب المفصلي الروماتويدي.
- أهميته: وجوده يشير إلى احتمالية الإصابة بالالتهاب المفصلي الروماتويدي، ولكنه ليس محددًا بنسبة 100%، حيث يمكن أن يكون إيجابيًا في حالات أخرى (مثل بعض الأمراض المناعية الأخرى أو الالتهابات المزمنة)، وقد يكون سلبيًا في حوالي 20-30% من مرضى الالتهاب المفصلي الروماتويدي (يُعرف بالالتهاب المفصلي الروماتويدي السلبي المصل).
2. الأجسام المضادة للببتيد السيتروليني الحلقي (Anti-Cyclic Citrullinated Peptide - Anti-CCP)
- ما هي: أجسام مضادة ذاتية أخرى تستهدف بروتينات معينة في الجسم.
- أهميتها: تُعد أكثر تحديدًا للالتهاب المفصلي الروماتويدي من عامل الروماتويد، وغالبًا ما تظهر في مراحل مبكرة جدًا من المرض، حتى قبل ظهور الأعراض السريرية الواضحة. يُعد وجودها مؤشرًا قويًا على التشخيص وقد يرتبط بمسار مرض أكثر عدوانية وتلف مفصلي أكبر.
3. معدل ترسيب كريات الدم الحمراء (Erythrocyte Sedimentation Rate - ESR)
- ما هو: يقيس سرعة ترسيب كريات الدم الحمراء في أنبوب الاختبار خلال ساعة واحدة. تُشير القيمة المرتفعة إلى وجود التهاب في الجسم.
- أهميته: مؤشر عام للالتهاب، وليس محددًا للالتهاب المفصلي الروماتويدي وحده، ولكنه مفيد لمراقبة نشاط المرض والاستجابة للعلاج.
4. البروت
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
