التصوير التشخيصي للالتهاب المفصلي الروماتويدي: دليل شامل من الأستاذ الدكتور محمد هطيف في صنعاء
الخلاصة الطبية السريعة: الالتهاب المفصلي الروماتويدي هو مرض مناعي ذاتي مزمن يصيب المفاصل. يعتمد تشخيصه على الفحص السريري، التاريخ المرضي، والفحوصات المخبرية، بالإضافة إلى الفحوصات التصويرية كالموجات فوق الصوتية والرنين المغناطيسي لتحديد مدى الالتهاب وتلف المفاصل ومراقبة الاستجابة للعلاج.
مقدمة شاملة عن الالتهاب المفصلي الروماتويدي ودور التصوير التشخيصي
يُعد الالتهاب المفصلي الروماتويدي (RA) مرضًا مزمنًا من أمراض المناعة الذاتية، يؤثر بشكل أساسي على المفاصل، مما يسبب الألم والتورم والتيبس، وقد يؤدي إلى تلف المفاصل وتشوهها بمرور الوقت إذا لم يتم تشخيصه وعلاجه مبكرًا وفعالية. إن الكشف المبكر عن هذا المرض الحاسم أمر بالغ الأهمية للحفاظ على وظيفة المفاصل ومنع الإعاقة. في هذا السياق، تلعب الفحوصات التصويرية دورًا محوريًا في مساعدة الأطباء على تأكيد التشخيص، وتقييم مدى نشاط المرض، ومراقبة استجابته للعلاج.
في صنعاء واليمن عمومًا، يبرز الأستاذ الدكتور محمد هطيف كمرجع رائد في مجال جراحة العظام والتعامل مع أمراض المفاصل، بما في ذلك الالتهاب المفصلي الروماتويدي. بفضل خبرته الواسعة ومعرفته المتعمقة بأحدث التقنيات التشخيصية والعلاجية، يقدم الدكتور هطيف رعاية متكاملة لمرضاه، مؤكدًا على أهمية الفهم الشامل للمرض ودور كل أداة تشخيصية في رسم خطة علاج فعالة ومخصصة.
لطالما اعتمد الأطباء على الأشعة السينية التقليدية للكشف عن الالتهاب المفصلي الروماتويدي ومراقبة تفاقم تلف العظام. ومع ذلك، قد تبدو الأشعة السينية طبيعية في المراحل المبكرة من المرض، على الرغم من نشاط الالتهاب، مما يجعلها مفيدة كنقطة مرجعية أولية ولكنها ليست كافية لتشخيص مبكر ودقيق. مع التقدم التكنولوجي، ظهرت تقنيات تصوير حديثة مثل الموجات فوق الصوتية للعضلات الهيكلية (MSUS) والتصوير بالرنين المغناطيسي (MRI)، التي غيرت المشهد التشخيصي تمامًا. هذه التقنيات قادرة على الكشف عن الالتهاب وتآكل العظام الذي قد لا يكون مرئيًا في الأشعة السينية، وهو أمر حيوي لأن التشخيص والعلاج المبكرين يمكن أن يمنعا تلف المفاصل المستقبلي.
يهدف هذا الدليل الشامل، المستنير بتوجيهات الأستاذ الدكتور محمد هطيف، إلى تزويد المرضى بفهم عميق للالتهاب المفصلي الروماتويدي، بدءًا من تشريح المفاصل المتأثرة، مرورًا بالأسباب والأعراض، وصولاً إلى التفاصيل الدقيقة للفحوصات التصويرية المختلفة ودورها في التشخيص والمتابعة والعلاج.

فهم الالتهاب المفصلي الروماتويدي التشريح والآلية
لفهم الالتهاب المفصلي الروماتويدي ودور التصوير في تشخيصه، من الضروري أولاً معرفة كيفية عمل المفاصل وكيف يؤثر المرض عليها.
ما هو الالتهاب المفصلي الروماتويدي
الالتهاب المفصلي الروماتويدي هو مرض مناعي ذاتي، مما يعني أن الجهاز المناعي للجسم، الذي يُفترض أن يحمينا من الأمراض، يهاجم عن طريق الخطأ الأنسجة السليمة في الجسم. في حالة الروماتويد، يستهدف الجهاز المناعي بطانة المفاصل (الغشاء الزليلي)، مما يسبب التهابًا مؤلمًا يؤدي إلى تورم وتيبس وتشوه المفاصل بمرور الوقت. يمكن أن يؤثر الروماتويد أيضًا على أعضاء أخرى مثل الجلد والعينين والرئتين والقلب والأوعية الدموية.
كيف يؤثر الروماتويد على المفاصل
يبدأ الالتهاب المفصلي الروماتويدي عادةً في المفاصل الصغيرة، مثل تلك الموجودة في اليدين والقدمين، ثم ينتشر إلى مفاصل أكبر مثل الركبتين والكاحلين والمرفقين والوركين والكتفين. يتميز الالتهاب المفصلي الروماتويدي بكونه متماثلاً، مما يعني أنه يؤثر على نفس المفصل على جانبي الجسم. يؤدي الالتهاب المزمن إلى تضخم الغشاء الزليلي، الذي ينتج سوائل تزلق المفصل. هذا التضخم يسمى "التهاب الغشاء الزليلي"، والذي بدوره يفرز مواد كيميائية ضارة تهاجم الغضروف والعظام والأربطة والأوتار المحيطة بالمفصل، مما يؤدي إلى تآكلها وتلفها.
الأجزاء المتأثرة في المفصل
- الغشاء الزليلي (Synovium): هو البطانة الداخلية للمفصل، وهو الهدف الرئيسي لهجوم الجهاز المناعي في الروماتويد. التهابه يؤدي إلى الألم والتورم وتلف الأنسجة الأخرى.
- الغضروف (Cartilage): هو النسيج المرن الذي يغطي نهايات العظام في المفصل، مما يسمح لها بالانزلاق بسلاسة. مع تفاقم الروماتويد، يتآكل الغضروف، مما يؤدي إلى احتكاك العظام ببعضها البعض.
- العظام (Bones): يمكن أن يؤدي الالتهاب المزمن إلى تآكل العظام (Erosions) بالقرب من المفصل، وهي علامة مميزة لتلف الروماتويد.
- الأربطة والأوتار (Ligaments and Tendons): هي الأنسجة التي تربط العظام ببعضها البعض والعضلات بالعظام على التوالي. يمكن أن يسبب الالتهاب ضعفًا أو تمزقًا في هذه الأنسجة، مما يؤثر على استقرار المفصل وحركته.
فهم هذه الآليات يساعد المرضى على تقدير أهمية التشخيص المبكر ودور الفحوصات التصويرية في الكشف عن هذه التغيرات قبل أن تصبح واضحة سريريًا أو تسبب أضرارًا لا رجعة فيها.

الأسباب وعوامل الخطر للالتهاب المفصلي الروماتويدي
على الرغم من أن السبب الدقيق للالتهاب المفصلي الروماتويدي لا يزال غير مفهوم بالكامل، إلا أن العلماء يعتقدون أنه نتيجة لتفاعل معقد بين العوامل الوراثية والبيئية.
الطبيعة المناعية الذاتية للمرض
كما ذكرنا، الروماتويد هو مرض مناعي ذاتي. هذا يعني أن الجهاز المناعي، الذي صمم لحماية الجسم من العدوى والأمراض، يبدأ في مهاجمة الأنسجة السليمة، وخاصة بطانة المفاصل. يؤدي هذا الهجوم إلى التهاب مزمن يؤثر على المفاصل وأحيانًا على أعضاء أخرى.
العوامل الوراثية والجينات
تلعب الوراثة دورًا مهمًا في قابلية الإصابة بالالتهاب المفصلي الروماتويدي. الأشخاص الذين لديهم تاريخ عائلي للمرض يكونون أكثر عرضة للإصابة به. تم تحديد جينات معينة، مثل جينات HLA-DRB1، التي تزيد من خطر الإصابة بالروماتويد، ولكن وجود هذه الجينات لا يعني بالضرورة أن الشخص سيصاب بالمرض.
المحفزات البيئية ونمط الحياة
يعتقد أن العوامل البيئية تلعب دورًا في تحفيز ظهور الروماتويد لدى الأشخاص المعرضين وراثيًا. تشمل هذه المحفزات:
- التدخين: يُعد التدخين أحد أقوى عوامل الخطر البيئية المعروفة للروماتويد، ويزيد من شدة المرض.
- التعرض لبعض أنواع العدوى: يُعتقد أن بعض أنواع البكتيريا أو الفيروسات قد تحفز استجابة مناعية تؤدي إلى الروماتويد.
- تلوث الهواء: قد تكون بعض الملوثات البيئية مرتبطة بزيادة خطر الإصابة.
- السمنة: يمكن أن تزيد السمنة من خطر الإصابة بالروماتويد وتفاقم أعراضه.
الفئات الأكثر عرضة للإصابة
- الجنس: النساء أكثر عرضة للإصابة بالروماتويد بثلاث مرات من الرجال.
- العمر: يمكن أن يحدث الروماتويد في أي عمر، ولكنه غالبًا ما يبدأ بين سن 40 و 60 عامًا.
- التاريخ العائلي: كما ذكرنا، وجود قريب مصاب بالروماتويد يزيد من خطر الإصابة.
يؤكد الأستاذ الدكتور محمد هطيف على أن فهم هذه العوامل يساعد في تحديد الأفراد المعرضين للخطر، ويشجع على التوعية بأهمية الكشف المبكر والتدخل الوقائي حيثما أمكن.

الأعراض والعلامات التحذيرية للالتهاب المفصلي الروماتويدي
يمكن أن تختلف أعراض الالتهاب المفصلي الروماتويدي من شخص لآخر، وقد تتطور تدريجيًا أو تظهر فجأة. من المهم التعرف على هذه العلامات للبحث عن المساعدة الطبية في الوقت المناسب.
الأعراض المفصلية الشائعة
تتركز الأعراض الأولية للروماتويد عادةً في المفاصل، وتشمل:
- ألم المفاصل: غالبًا ما يكون الألم خافيًا في البداية، ويؤثر على المفاصل الصغيرة في اليدين والقدمين. يكون الألم متماثلاً (يؤثر على نفس المفصل في كلا الجانبين من الجسم).
- تورم المفاصل: تصبح المفاصل المصابة متورمة ودافئة وحساسة للمس.
- تيبس المفاصل: يعتبر التيبس الصباحي الذي يستمر لأكثر من 30 دقيقة (وأحيانًا لساعات) علامة مميزة للروماتويد. يمكن أن يحدث التيبس أيضًا بعد فترات الخمول.
- فقدان نطاق الحركة: مع تقدم المرض، قد يجد المرضى صعوبة في تحريك المفاصل المصابة بشكل كامل.
- تشوه المفاصل: في المراحل المتأخرة، يمكن أن يؤدي التلف المستمر إلى تشوه المفاصل، مما يؤثر بشكل كبير على وظيفتها.
الأعراض الجهازية العامة
بالإضافة إلى الأعراض المفصلية، يمكن أن يؤثر الالتهاب المفصلي الروماتويدي على الجسم بأكمله، مما يسبب أعراضًا جهازية مثل:
- التعب والإرهاق: يعتبر التعب الشديد والمستمر من الأعراض الشائعة والمزعجة للروماتويد.
- الحمى الخفيفة: قد يعاني بعض المرضى من حمى منخفضة الدرجة.
- فقدان الوزن: قد يحدث فقدان غير مبرر للوزن.
- فقدان الشهية: نقص الرغبة في تناول الطعام.
- عقيدات روماتويدية: كتل صلبة تحت الجلد، غالبًا ما تظهر حول المرفقين أو المفاصل الأخرى المعرضة للضغط.
- جفاف العين والفم: يمكن أن يؤثر الروماتويد على الغدد المنتجة للدموع واللعاب (متلازمة سجوجرن الثانوية).
- مشاكل في الأعضاء الأخرى: في حالات نادرة، يمكن أن يؤثر الروماتويد على الرئتين (التهاب رئوي روماتويدي)، أو القلب، أو الأوعية الدموية، أو الأعصاب.
متى يجب استشارة الطبيب
ينصح الأستاذ الدكتور محمد هطيف بالتماس العناية الطبية فورًا إذا كنت تعاني من ألم وتورم وتيبس مستمر في المفاصل، خاصة إذا كانت الأعراض متماثلة وتؤثر على مفاصل صغيرة، وتزداد سوءًا في الصباح. التشخيص المبكر هو المفتاح لبدء العلاج في الوقت المناسب ومنع تلف المفاصل على المدى الطويل.
التشخيص الدقيق للالتهاب المفصلي الروماتويدي وفحوصات التصوير
يعتمد تشخيص الالتهاب المفصلي الروماتويدي على مجموعة شاملة من التقييمات، ولا توجد فحوصات تصويرية أو مخبرية واحدة يمكنها تأكيد التشخيص بمفردها. بدلاً من ذلك، يتم دمج النتائج السريرية والمخبرية والتصويرية لتكوين صورة كاملة.
النهج التشخيصي المتكامل
يتبع الأستاذ الدكتور محمد هطيف في صنعاء نهجًا تشخيصيًا متكاملاً يشمل:
1.
الفحص السريري والتاريخ المرضي:
تقييم الأعراض، تاريخ العائلة، الفحص البدني للمفاصل.
2.
الفحوصات المخبرية:
للكشف عن علامات الالتهاب والأجسام المضادة الخاصة بالروماتويد.
3.
الفحوصات التصويرية:
لتقييم حالة المفاصل، والكشف عن الالتهاب، وتلف العظام والغضاريف.
دور الفحص السريري والتاريخ المرضي
يبدأ التشخيص دائمًا بمناقشة مفصلة للتاريخ المرضي للمريض، بما في ذلك الأعراض التي يعاني منها، متى بدأت، وكيف تطورت. بعد ذلك، يقوم الطبيب بإجراء فحص بدني شامل لتقييم المفاصل المتأثرة، والبحث عن علامات التورم، والألم عند اللمس، ودرجة حرارة الجلد، ونطاق الحركة. هذه الخطوة حيوية لتحديد نمط إصابة المفاصل، وهو مؤشر مهم للروماتويد.
أهمية الفحوصات المخبرية للروماتويد
تُستخدم عدة فحوصات دموية لدعم تشخيص الالتهاب المفصلي الروماتويدي:
- العامل الروماتويدي (RF): جسم مضاد يوجد لدى حوالي 80% من مرضى الروماتويد، ولكنه قد يكون موجودًا أيضًا لدى أشخاص أصحاء أو يعانون من أمراض أخرى.
- الأجسام المضادة للببتيد السيتروليني الحلقي (Anti-CCP): أكثر تحديدًا للروماتويد من العامل الروماتويدي، ووجودها يشير بقوة إلى المرض حتى في مراحله المبكرة.
- معدل ترسيب كرات الدم الحمراء (ESR) والبروتين المتفاعل C (CRP): مؤشرات للالتهاب العام في الجسم، وتساعد في تقييم نشاط المرض.
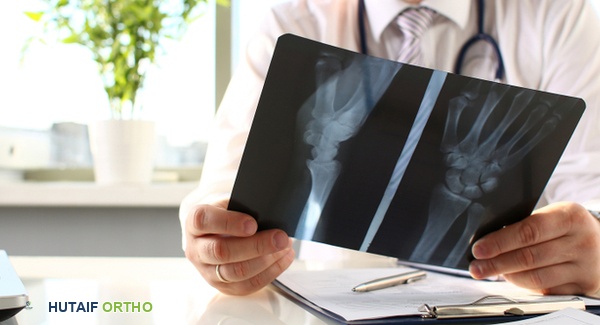
الأشعة السينية التقليدية للروماتويد
لسنوات عديدة، كانت الأشعة السينية (X-rays) هي الأداة الرئيسية للمساعدة في الكشف عن الالتهاب المفصلي الروماتويدي ومراقبة تفاقم تلف العظام. إنها توفر صورًا للعظام وتظهر التغيرات الهيكلية مثل تآكل العظام وتضييق المسافات المفصلية.
مزايا:
* متوفرة على نطاق واسع.
* غير مكلفة نسبيًا.
* تستخدم كخط أساس لتقييم التلف الهيكلي على المدى الطويل.
عيوب:
* في المراحل المبكرة من الروماتويد، قد تبدو الأشعة السينية طبيعية على الرغم من وجود التهاب نشط، مما يجعلها غير مفيدة كثيرًا في التشخيص المبكر.
* لا تظهر الأنسجة الرخوة مثل الغشاء الزليلي أو الغضروف بوضوح.
التصوير بالموجات فوق الصوتية للعضلات الهيكلية (MSUS) ميزة الكشف المبكر
غيرت الموجات فوق الصوتية للعضلات الهيكلية (MSUS) قواعد اللعبة في تشخيص ومراقبة الروماتويد. يمكنها الكشف عن الالتهاب (التهاب الغشاء الزليلي) وتآكل العظام الذي لا يظهر في الأشعة السينية. هذا أمر بالغ الأهمية لأن التشخيص والعلاج المبكرين يمكن أن يمنعا تلف المفاصل المستقبلي.
مزايا MSUS:
*
الكشف المبكر:
قادرة على رصد الالتهاب وتآكل العظام في مراحل مبكرة جدًا.
*
الراحة:
يمكن إجراؤها في عيادة الطبيب، وتكون النتائج متاحة على الفور.
*
غير مؤلمة وغير جراحية:
لا تتطلب أي إجراءات غازية.
*
أقل تكلفة:
تعتبر أقل تكلفة بكثير من التصوير بالرنين المغناطيسي، على الرغم من أنها أغلى من الأشعة السينية.
*
مفيدة في حالات الروماتويد السلبي مصليًا:
أظهرت دراسة أجريت عام 2016 أن MSUS حسنت تشخيص الروماتويد المبكر عندما أضيفت إلى الفحوصات المخبرية والفحص البدني، خاصة للأشخاص الذين كانت فحوصات دمهم سلبية للأجسام المضادة (seronegative).
التصوير بالرنين المغناطيسي (MRI) قدرات وتحديات
مثل MSUS، يعتبر التصوير بالرنين المغناطيسي (MRI) أفضل في الكشف عن الالتهاب من الأشعة السينية أو الفحص البدني، ويمكن أن يدعم تشخيص الروماتويد. يمكنه أيضًا تقييم جميع المفاصل في الجسم دفعة واحدة، ويوفر صورًا تفصيلية للغاية للأنسجة الرخوة والعظام.
مزايا MRI:
*
تفاصيل عالية:
يوفر صورًا مفصلة للالتهاب، وتآكل العظام، وتلف الغضروف، وتورم العظام.
*
تقييم شامل:
يمكنه فحص عدة مفاصل أو مناطق واسعة من الجسم.
عيوب MRI:
* **التك
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك


