الدليل الشامل لفهم وعلاج التهاب المفاصل الروماتويدي والتدخلات الجراحية
الخلاصة الطبية
التهاب المفاصل الروماتويدي هو مرض مناعي ذاتي مزمن يهاجم الغشاء الزلالي للمفاصل مسبباً الألم والتورم. يبدأ العلاج بالأدوية المعدلة للمرض والبيولوجية لمنع تلف المفاصل، وفي الحالات المتقدمة، تُعد التدخلات الجراحية مثل استئصال الغشاء الزلالي أو استبدال المفصل الحل الأمثل لاستعادة الحركة وتخفيف الألم.
الخلاصة الطبية السريعة: التهاب المفاصل الروماتويدي هو مرض مناعي ذاتي مزمن يهاجم الغشاء الزلالي للمفاصل مسبباً الألم والتورم. يبدأ العلاج بالأدوية المعدلة للمرض والبيولوجية لمنع تلف المفاصل، وفي الحالات المتقدمة، تُعد التدخلات الجراحية مثل استئصال الغشاء الزلالي أو استبدال المفصل الحل الأمثل لاستعادة الحركة وتخفيف الألم.
مقدمة عن التهاب المفاصل الروماتويدي
يُعد التهاب المفاصل الروماتويدي من أكثر الأمراض المناعية الذاتية شيوعاً وتأثيراً على جودة حياة المرضى. هذا المرض المزمن والجهازي لا يقتصر تأثيره على المفاصل فحسب، بل يمتد ليشمل أجهزة الجسم المختلفة في بعض الحالات. يتميز هذا المرض بكونه يهاجم بشكل رئيسي الغشاء الزلالي المبطن للمفاصل المتحركة، مما يؤدي إلى التهاب مزمن وتورم وألم شديد.
على الرغم من أن المرض غالباً ما يبدأ في المفاصل الصغيرة لليدين والقدمين، إلا أنه قادر على إصابة أي مفصل زلالي في الجسم، مثل الركبتين، الوركين، الكتفين، والمرفقين. عالمياً، تتراوح نسبة الإصابة بهذا المرض بين واحد إلى اثنين بالمائة من إجمالي السكان، مع ملاحظة هامة تتمثل في أن النساء أكثر عرضة للإصابة به من الرجال بنسبة تصل إلى ضعفين ونصف. في البالغين، يظهر المرض عادةً بشكل متماثل، أي أنه يصيب نفس المفاصل في كلا جانبي الجسم، ويميل إلى التأثير على مفاصل متعددة في وقت واحد.
فهم طبيعة هذا المرض هو الخطوة الأولى نحو السيطرة عليه. بفضل التطور الطبي المستمر، لم يعد التهاب المفاصل الروماتويدي حكماً بالعجز الدائم، بل أصبح من الممكن إدارة الأعراض بفعالية، ومنع تلف المفاصل، واستعادة القدرة على أداء المهام اليومية من خلال مزيج من العلاجات الدوائية المتقدمة والتدخلات الجراحية الدقيقة عند الحاجة.
تشريح المفاصل وتأثير الروماتويد
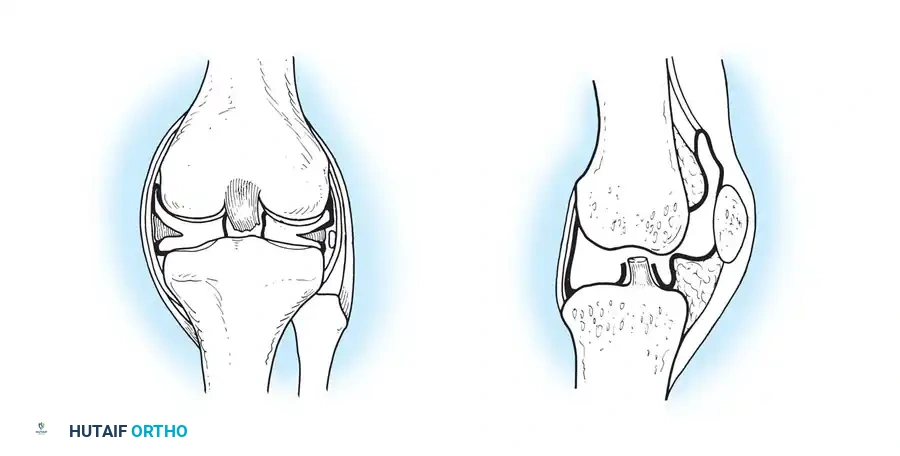
لفهم كيف يؤثر التهاب المفاصل الروماتويدي على الجسم، يجب أولاً التعرف على التشريح الطبيعي للمفصل. تلتقي العظام في المفاصل، وتُغطى نهايات هذه العظام بطبقة ملساء من الغضاريف التي تسمح بالحركة الانسيابية وتعمل كوسادة لامتصاص الصدمات. يُحاط المفصل بكبسولة مبطنة بغشاء رقيق يُعرف باسم الغشاء الزلالي. وظيفة هذا الغشاء هي إفراز سائل لزج يغذي الغضروف ويقلل الاحتكاك أثناء الحركة.
في حالة التهاب المفاصل الروماتويدي، يحدث خلل في الجهاز المناعي، حيث يبدأ بمهاجمة هذا الغشاء الزلالي السليم عن طريق الخطأ. هذا الهجوم المستمر يؤدي إلى التهاب الغشاء وتضخمه بشكل غير طبيعي، مكوناً نسيجاً سميكاً يُعرف طبياً باسم البانوس. هذا النسيج المتضخم ليس مجرد تورم عادي، بل هو نسيج نشط يفرز مواد كيميائية مدمرة، مثل السيتوكينات الالتهابية والإنزيمات التي تفكك البروتينات، بالإضافة إلى تنشيط الخلايا التي تهدم العظام.
النتيجة الحتمية لهذا الهجوم هي تدمير تدريجي للغضروف المفصلي وتآكل العظام المجاورة له. ومع مرور الوقت، تضعف الأربطة والأوتار المحيطة بالمفصل بسبب التمدد المستمر والالتهاب، مما يؤدي في النهاية إلى تشوه المفصل وفقدانه لاستقراره ووظيفته الأساسية.
الأسباب وعوامل الخطر
حتى يومنا هذا، لا يزال السبب الدقيق الذي يدفع الجهاز المناعي لمهاجمة مفاصل الجسم غير مفهوم بالكامل. ومع ذلك، يتفق المجتمع الطبي على أن التهاب المفاصل الروماتويدي ينتج عن تفاعل معقد بين الاستعداد الوراثي والمحفزات البيئية.
من الناحية الوراثية، وُجد أن الأفراد الذين يحملون جينات معينة، مثل جين محدد في نظام مستضدات الكريات البيضاء البشرية، لديهم قابلية أكبر لتطوير المرض. ومع ذلك، فإن وجود الجين وحده لا يكفي للإصابة بالمرض، بل يجب أن يترافق مع عوامل بيئية تعمل كمحفز لإطلاق هذه الاستجابة المناعية الخاطئة. من بين هذه المحفزات البيئية المحتملة التعرض لبعض أنواع العدوى الفيروسية أو البكتيرية، والتدخين الذي يُعد من أقوى عوامل الخطر البيئية المرتبطة بزيادة شدة المرض.
تبدأ التغيرات الهيكلية وتدمير المفاصل في وقت مبكر جداً من مسار المرض، غالباً خلال السنة الأولى أو الثانية من ظهور الأعراض. هذا يؤكد على الأهمية القصوى للتشخيص المبكر والبدء الفوري في العلاج الدوائي القوي لتغيير المسار الطبيعي للمرض ومنع الانهيار المفصلي الذي لا يمكن عكسه.
الأعراض والعلامات السريرية
تتنوع أعراض التهاب المفاصل الروماتويدي وتختلف في شدتها من مريض لآخر، كما أنها قد تمر بفترات من النشاط الشديد تسمى الهجمات، تليها فترات من الهدوء النسبي. تشمل الأعراض الأساسية ما يلي:
أولاً تيبس المفاصل الصباحي، وهو من أبرز العلامات المميزة للمرض. يستيقظ المريض مع شعور بتصلب شديد في المفاصل يستمر لفترة تزيد عن ساعة قبل أن يبدأ بالتحسن مع الحركة. ثانياً، التورم والألم المتماثل، حيث تلتهب المفاصل وتصبح دافئة ومؤلمة عند اللمس، وغالباً ما يحدث هذا في نفس المفاصل على جانبي الجسم، مثل رسغي اليدين أو ركبتي الساقين معاً.
ثالثاً، الإرهاق العام والأعراض الجهازية، حيث قد يشعر المريض بالتعب الشديد، وفقدان الشهية، وارتفاع طفيف في درجة حرارة الجسم، خاصة في الفترات التي يشتد فيها نشاط المرض. رابعاً، ظهور العقيدات الروماتويدية، وهي عبارة عن كتل صلبة غير مؤلمة تتكون تحت الجلد، وتظهر عادة فوق النتوءات العظمية أو الأسطح الباسطة مثل المرفقين.
التشخيص الدقيق والتقييم
يعتمد تشخيص التهاب المفاصل الروماتويدي لدى البالغين بشكل كبير على التقييم السريري الدقيق للأعراض، مدعوماً بالفحوصات المخبرية والتصوير الإشعاعي. لا يوجد اختبار واحد يمكنه تأكيد الإصابة بالمرض بشكل قاطع، بل هو تجميع لعدة أدلة طبية.
الفحوصات المخبرية والمصلية
يُعد عامل الروماتويد من أهم الفحوصات المخبرية، وهو جسم مضاد ذاتي يظهر في الدم. يكون هذا العامل إيجابياً في نسبة تتراوح بين سبعين إلى ثمانين بالمائة من المرضى البالغين المصابين بالمرض. بالإضافة إلى ذلك، يتم فحص الأجسام المضادة للبروتينات السيترولينية، والتي تعتبر أكثر دقة وتحديداً للمرض. كما يتم قياس مؤشرات الالتهاب في الدم مثل سرعة ترسب الدم وبروتين سي التفاعلي لتقييم مدى نشاط المرض.
معايير التشخيص السريري
وضعت الجمعية الأمريكية للروماتيزم معايير محددة لتوحيد عملية التشخيص. يُعتبر المريض مصاباً بالتهاب المفاصل الروماتويدي إذا توافرت لديه أربعة على الأقل من المعايير التالية لمدة لا تقل عن ستة أسابيع:
* تيبس صباحي في المفاصل يستمر لمدة ساعة على الأقل.
* التهاب وتورم في ثلاثة أو أكثر من مناطق المفاصل يلاحظه الطبيب.
* التهاب في مفاصل اليدين، خاصة مفاصل الرسغ أو المفاصل القريبة للأصابع.
* التهاب متماثل يصيب نفس المفاصل في كلا جانبي الجسم.
* وجود عقيدات روماتويدية تحت الجلد.
* مستويات غير طبيعية من عامل الروماتويد في الدم.
* تغيرات واضحة في صور الأشعة السينية لليدين والرسغين، تشمل تآكل العظام أو هشاشة العظام الموضعية حول المفاصل المصابة.
تصنيف القدرة الوظيفية للمريض
الهدف الأسمى من أي خطة علاجية، سواء كانت دوائية أو جراحية، هو الحفاظ على القدرة الوظيفية للمريض وتحسينها. يتم تصنيف حالة المرضى وظيفياً إلى أربع فئات رئيسية لمساعدة الفريق الطبي في تحديد مدى تأثير المرض على الحياة اليومية:
| الفئة الوظيفية | وصف حالة المريض وقدرته على أداء المهام |
|---|---|
| الفئة الأولى | المريض قادر على أداء كافة الأنشطة اليومية والمهنية المعتادة دون أي إعاقة أو قيود. |
| الفئة الثانية | المريض قادر على أداء الأنشطة الطبيعية، ولكن مع وجود بعض الصعوبة أو الألم أو محدودية الحركة في مفصل واحد أو أكثر. |
| الفئة الثالثة | المريض يواجه قيوداً شديدة، حيث تقتصر قدرته على أداء القليل من مهام عمله المعتاد أو مهام العناية الشخصية. |
| الفئة الرابعة | المريض عاجز بشكل كبير أو كلي، وقد يكون طريح الفراش أو مقعداً على كرسي متحرك، مع قدرة ضئيلة أو معدومة على العناية بنفسه. |
العلاج الدوائي والتحضير الجراحي
في المراحل المبكرة من المرض، يكون العلاج الأساسي دوائياً ويهدف إلى السيطرة على الالتهاب ومنع تلف المفاصل، مدعوماً ببرامج العلاج الطبيعي والوظيفي. تتضمن الترسانة الدوائية مسكنات الألم ومضادات الالتهاب غير الستيرويدية، والكورتيكوستيرويدات لتقليل الالتهاب السريع، والأدوية المعدلة لطبيعة المرض مثل الميثوتريكسات.
في السنوات الأخيرة، أحدثت العلاجات البيولوجية ثورة حقيقية في إدارة المرض. هذه الأدوية المتقدمة تستهدف أجزاء محددة من الجهاز المناعي، مما أدى إلى تقليل الحاجة للتدخلات الجراحية بشكل ملحوظ. ومع ذلك، فإن هذه الأدوية تثبط مناعة الجسم بشكل كبير، مما يرفع من خطر الإصابة بعدوى في حال الحاجة لإجراء عملية جراحية.
إدارة الأدوية قبل العمليات الجراحية
عندما يحتاج مريض الروماتويد إلى تدخل جراحي، يواجه جراح العظام تحدياً دقيقاً يتمثل في الموازنة بين خطر حدوث هجمة شديدة للمرض في حال إيقاف الأدوية، وبين خطر الإصابة بعدوى الجروح أو تأخر التئامها في حال الاستمرار في تناولها. لذلك، يتم اتباع بروتوكولات صارمة لتعديل الأدوية قبل الجراحة:
- مضادات الالتهاب غير الستيرويدية يجب إيقافها قبل الجراحة بفترة كافية. كما يجب إيقاف الأسبرين قبل سبعة إلى عشرة أيام لضمان عودة وظائف الصفائح الدموية إلى طبيعتها ومنع النزيف.
- دواء الميثوتريكسات يستمر المريض غالباً في تناوله لمعظم الإجراءات الجراحية. ولكن قد يُطلب إيقافه لجرعة أو جرعتين في حالات معينة مثل كبار السن، أو مرضى السكري غير المنتظم، أو من يعانون من قصور في الكلى أو الكبد عند الخضوع لجراحات كبرى.
- الأدوية البيولوجية تتطلب إيقافاً مؤقتاً قبل الجراحات المتوسطة والكبيرة. يتم جدولة الجراحة في نهاية فترة جرعة الدواء، ولا يتم استئناف العلاج إلا بعد مرور عشرة إلى أربعة عشر يوماً من الجراحة والتأكد التام من التئام الجرح وعدم وجود أي علامات للعدوى.
تعديل جرعات الكورتيزون أثناء الجراحة
المرضى الذين يتناولون الكورتيزون لفترات طويلة يعانون من تثبيط في المحور المُنظِم لإفراز الكورتيزول الطبيعي في الجسم. هذا يعني أن أجسامهم غير قادرة على إفراز كميات إضافية من الكورتيزول لمواجهة الإجهاد الجسدي الناتج عن الجراحة. لمنع حدوث أزمة كظرية حادة قد تهدد الحياة، من الضروري إعطاء جرعات تعويضية من الكورتيزون قبل وأثناء الجراحة، وتختلف هذه الجرعات بناءً على حجم التدخل الجراحي، بدءاً من الجرعات البسيطة لجراحات المناظير، وصولاً إلى الجرعات العالية في جراحات استبدال المفاصل المعقدة، مع تقليل الجرعة تدريجياً بعد العملية.
تحذير طبي بالغ الأهمية قبل الجراحة يتمثل في ضرورة إجراء صور أشعة سينية متحركة للعمود الفقري العنقي للمريض. التهاب المفاصل الروماتويدي غالباً ما يسبب عدم استقرار في فقرات الرقبة، وإذا لم يكن طبيب التخدير على دراية بذلك، فقد يؤدي إرجاع الرأس للخلف أثناء إدخال أنبوب التنفس إلى إصابة كارثية في الحبل الشوكي.
التدخلات الجراحية في التهاب المفاصل الروماتويدي
تُعد الجراحة خياراً حيوياً عندما تفشل العلاجات الدوائية في السيطرة على الألم أو عندما يتسبب تلف المفصل في إعاقة حركة المريض. الأهداف الرئيسية لأي تدخل جراحي هي تخفيف الألم المستعصي، منع المزيد من تدمير الغضاريف والأوتار، وتحسين وظيفة المفصل من خلال زيادة نطاق الحركة، تصحيح التشوهات، وتحقيق الاستقرار المفصلي.
استئصال الغشاء الزلالي
في الماضي، كانت الجراحة المفتوحة لاستئصال الغشاء الزلالي الملتهب من الإجراءات الشائعة جداً. أما اليوم، فقد أصبحت دواعي هذا الإجراء أكثر تحديداً، وتُخصص بشكل أساسي للمرضى الذين يعانون من ألم مستمر والتهاب زلالي مزمن لم يستجب للعلاجات الدوائية القوية، بشرط ألا يكون المفصل قد تعرض لتلف هيكلي كبير.
الأساس العلمي لهذه الجراحة هو الإزالة الفيزيائية للنسيج الزلالي المتضخم والمدمر. بإزالة هذا النسيج، يتم إيقاف التحلل الإنزيمي للغضروف المفصلي وتقليل الضغط الميكانيكي على الأربطة والكبسولة المحيطة بالمفصل.

مع التطور التقني، حلت جراحات المناظير طفيفة التوغل محل الجراحات المفتوحة التقليدية، خاصة في مفصل الركبة. يوفر التدخل بالمنظار مزايا عديدة للمريض، منها تقليل الألم بعد الجراحة، تسريع عملية التأهيل، وتقليل فرص حدوث مضاعفات في الجرح مقارنة بالشق الجراحي الكبير.
جراحة استبدال المفصل بالكامل
بالنسبة للمرضى الذين يعانون من تدمير متوسط إلى شديد في الغضاريف والعظام تحت الغضروفية، تظل جراحة استبدال المفصل بالكامل هي المعيار الذهبي للعلاج. توفر هذه الجراحة راحة عميقة من الألم واستعادة ممتازة لوظيفة المفصل. ومع ذلك، فإن إجراء هذه الجراحة لمريض الروماتويد يتطلب مهارة فائقة وتخطيطاً دقيقاً بسبب تحديات تقنية فريدة:
أولاً، هشاشة العظام الشديدة، حيث يؤدي الالتهاب المزمن والاستخدام الطويل للكورتيزون إلى ضعف كثافة العظام، مما يزيد من خطر حدوث كسور أثناء العملية أو هبوط المفصل الصناعي لاحقاً. ثانياً، ارتخاء الأربطة، حيث يؤدي النسيج الملتهب إلى تمدد وإضعاف الأربطة الداعمة للمفصل، مما يضطر الجراح غالباً لاستخدام مفاصل صناعية ذات تصميم خاص يوفر ثباتاً إضافياً. ثالثاً، التشوهات الشديدة، مثل الانثناء الثابت أو انحراف الساقين، والتي تتطلب تقنيات متقدمة لموازنة الأنسجة الرخوة المحيطة بالمفصل.
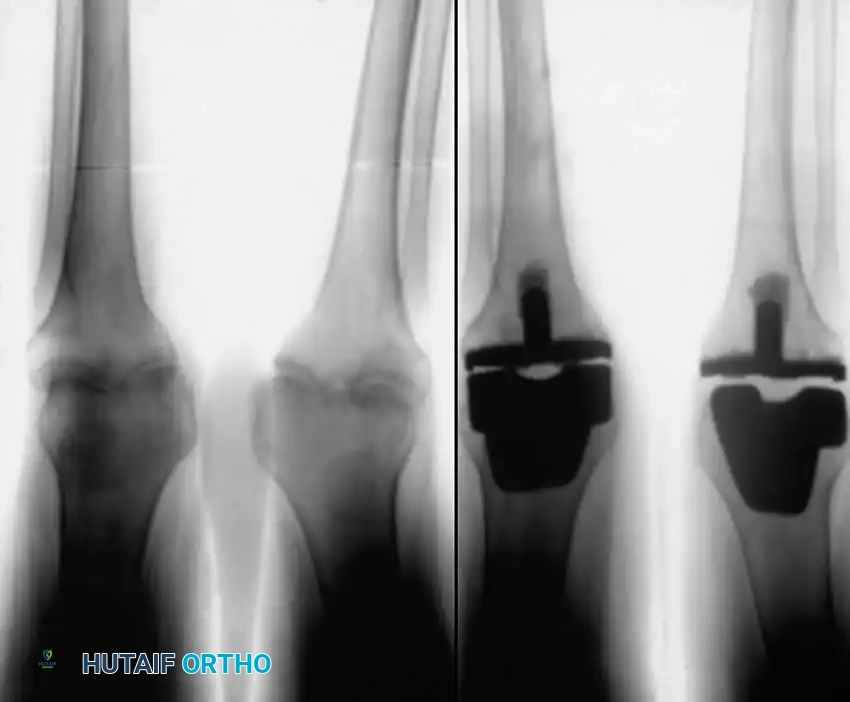
في جراحات الركبة تحديداً، يتطلب الأمر تخطيطاً دقيقاً قبل الجراحة لمعالجة التجاويف العظمية، وغالباً ما يستلزم ذلك استخدام دعامات معدنية إضافية أو جذوع طويلة للمفصل الصناعي لتجاوز العظام الضعيفة وتثبيت المفصل بقوة في الجزء الصلب من العظم.
التهاب المفاصل الروماتويدي عند الأطفال
يختلف التهاب المفاصل مجهول السبب عند الأطفال بشكل كبير عن نظيره لدى البالغين. يُعتبر هذا المرض تشخيصاً بالاستبعاد، مما يعني أن الطبيب يجب أن يستبعد أولاً جميع الأسباب الأخرى المحتملة لآلام المفاصل عند الأطفال، مثل العدوى البكتيرية، أورام العظام، وأمراض النسيج الضام الأخرى.
تتضمن معايير التشخيص أن يكون عمر الطفل أقل من ستة عشر عاماً، مع وجود التهاب في مفصل واحد أو أكثر يستمر لفترة تتراوح بين ستة أسابيع إلى ثلاثة أشهر. على عكس البالغين، يكون عامل الروماتويد إيجابياً في أقل من خمسة وعشرين بالمائة من الأطفال المصابين، على الرغم من أن هذه النسبة قد ترتفع قليلاً كلما تقدم الطفل في العمر وتجاوز سن الثامنة.
الأنواع السريرية لروماتويد الأطفال
يتم تصنيف المرض عند الأطفال إلى ثلاثة أنواع رئيسية بناءً على الأعراض التي تظهر خلال الأشهر الستة الأولى من بداية المرض:
| نوع الإصابة | نسبة الحدوث | الخصائص السريرية والأعراض |
|---|---|---|
| متعدد المفاصل | حوالي خمسون بالمائة | يصيب خمسة مفاصل أو أكثر. غالباً ما تتأثر الركبتان، الرسغان، المرفقان، والكاحلان بشكل متماثل. يُعد تلف المفاصل الشديد السبب الرئيسي للمضاعفات في هذا النوع. |
| قليل المفاصل | حوالي ثلاثة وثلاثون بالمائة | يصيب أربعة مفاصل أو أقل. في نصف هذه الحالات، يبدأ المرض في مفصل واحد فقط، وعادة ما يكون مفصل الركبة. |
| جهازي | عشرة إلى عشرون بالمائة | يتميز بأعراض عامة شديدة تسبق التهاب المفاصل. يشمل ذلك حمى عالية ترتفع يومياً، وطفح جلدي مميز بلون السلمون يظهر ويختفي، مما يسهل التشخيص. |
هناك تحذير طبي بالغ الأهمية يتعلق بالنوع قليل المفاصل؛ فالسبب الرئيسي للمضاعفات الخفية في هذا النوع ليس تدمير المفاصل، بل هو التهاب القزحية المزمن في العين، والذي يحدث في نسبة كبيرة من هؤلاء الأطفال. نظراً لأن هذا الالتهاب لا يسبب أعراضاً واضحة في البداية وقد يؤدي إلى العمى الدائم إذا لم يُعالج، يجب على الأطفال المصابين بهذا النوع الخضوع لفحص دوري للعين كل ثلاثة أشهر بواسطة طبيب عيون متخصص.
تأثر المفاصل والتدخل الجراحي عند الأطفال
إن إصابة الأطفال بهذا المرض المزمن يفرض تحديات نفسية واجتماعية كبيرة. عند التفكير في أي تدخل جراحي لطفل، يجب مراعاة مرحلة نموه البدني، جدوله المدرسي، ونظام الدعم النفسي والأسري المتاح له. الجلسات الاستشارية المطولة مع الطفل وعائلته قبل الجراحة تُعد أمراً إلزامياً لضمان فهمهم الكامل للنتائج المتوقعة ومتطلبات التعافي.
تأثر مفصل الورك وبروز الحق
تُعد إصابة مفصل الورك في روماتويد الأطفال من المضاعفات المدمرة. يمكن أن تتراوح الإصابة من إعاقة خفيفة مع تغيرات بسيطة في الأشعة، إلى إعاقة شديدة ومستمرة تتطلب تدخلاً جراحياً عاجلاً.
من العلامات الإشعاعية المميزة والفريدة لإصابة الورك في روماتويد الأطفال ما يُعرف طبياً باسم بروز الحق. في هذه الحالة، يتآكل تجويف الحوض ويهاجر رأس عظمة الفخذ للداخل بشكل غير طبيعي. ومن المثير للاهتمام أن هذا البروز عند الأطفال يميل للاتجاه نحو الأعلى بشكل أكبر مقارنة بالهجرة الجانبية التي تُشاهد عادة عند البالغين.
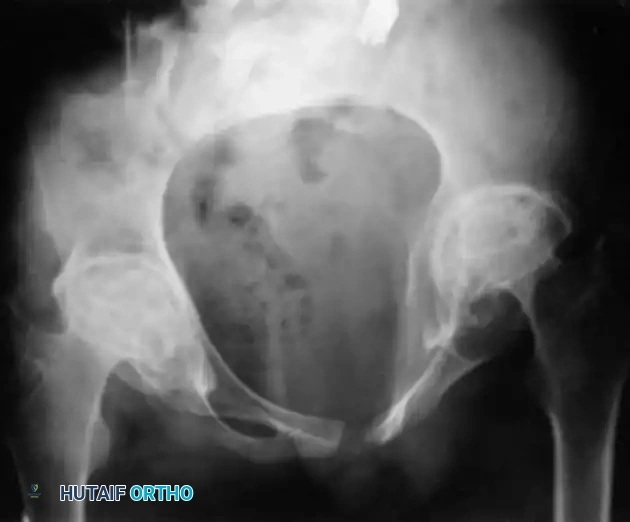
عندما تفشل جميع التدابير التحفظية والأدوية في السيطرة على الألم وإيقاف تدهور المفصل، يصبح الاستبدال الكلي لمفصل الورك هو الحل الأمثل. تتطلب عملية إعادة البناء الجراحي في حالات بروز الحق تقنيات معقدة، حيث يحتاج الجراح غالباً إلى استخدام طعوم عظمية لترميم الجدار الداخلي للحوض، واستخدام دعامات معدنية أو أغطية من التيتانيوم عالي المسامية لاستعادة المركز التشريحي الصحيح لدوران المفصل.
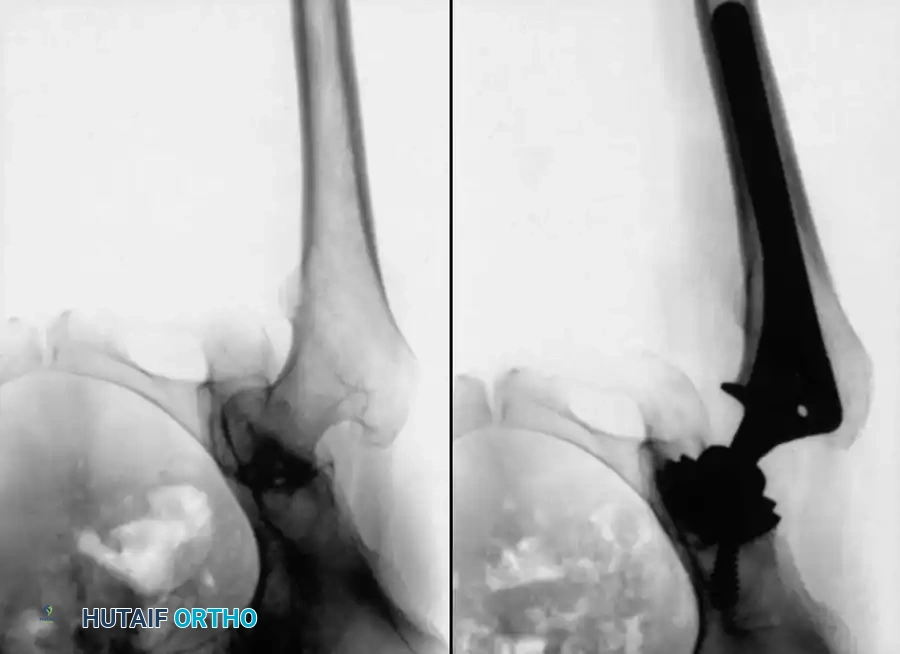
الجدل حول استئصال الغشاء الزلالي للأطفال
لا يزال دور جراحة استئصال الغشاء الزلالي، سواء المفتوحة أو بالمنظار، في علاج روماتويد الأطفال محل جدل طبي واسع بسبب تباين النتائج على المدى الطويل. أظهرت الدراسات الأولية أن الأطفال الذين يعانون من إصابة خفيفة في مفصل واحد حققوا نتائج جيدة، بينما كانت النتائج سيئة لدى المصابين بالنوع الجهازي.
ومع ذلك، فإن الدراسات طويلة الأمد خففت من هذا الحماس الأولي. فقد لوحظ أن النتائج الإيجابية الأولية تتراجع بشكل كبير بعد مرور ثلاث سنوات من الجراحة. واقترح الباحثون أن التحسن الملحوظ قد يكون مجرد انعكاس لفترات الهدوء الطبيعية للمرض وليس شفاءً جراحياً حقيقياً. علاوة على ذلك، أظهرت تقييمات بعض الأطفال بعد استئصال الغشاء الزلالي للركبة أنه على الرغم من انخفاض نشاط الالتهاب، إلا أن التآكل العظمي في الأشعة استمر في الزيادة بشكل متناقض.
نتيجة لذلك، نادراً ما يقوم جراحو العظام في العصر الحديث بإجراء هذه الجراحة للأطفال. الاستثناء الرئيسي المتبقي هو حالات الالتهاب المزمن والمستمر في مفصل واحد لفترة طويلة، والذي فشل تماماً في الاستجابة لحقن الكورتيزون الموضعية والعلاجات الدوائية والبيولوجية الشاملة.
التعافي وبروتوكولات التأهيل بعد الجراحة
تتطلب مرحلة ما بعد الجراحة لمريض الروماتويد توازناً دقيقاً للغاية. يجب على جراح العظام وأخصائي العلاج الطبيعي التنسيق لضمان بدء الحركة المبكرة للمفصل لمنع التيبس المنهك، وهو من أكثر المضاعفات شيوعاً في هذا المرض. وفي نفس الوقت، يجب حماية العظام الهشة والأنسجة الرخوة التي تم إصلاحها أثناء الجراحة من أي إجهاد زائد قد يؤدي إلى تمزقها.
تُعد أجهزة الحركة السلبية المستمرة وبرامج العلاج الطبيعي المكثفة والمبكرة من الركائز الأساسية لنجاح جراحات استبدال المفاصل. كما يلعب العلاج الوظيفي دوراً حاسماً، خاصة بعد جراحات الأطراف العلوية واليدين، حيث يتم توفير جبائر مخصصة وأدوات مساعدة للتكيف مع أي قصور وظيفي دائم.
في النهاية، يعتمد النجاح الحقيقي للإدارة الجراحية لالتهاب المفاصل الروماتويدي على نهج الفريق الطبي المتكامل، والذي يضم أطباء الروماتيزم، جراحي العظام، أطباء التخدير، وأخصائيي التأهيل، لضمان تقديم رعاية شاملة تعيد للمريض جودة حياته المفقودة.
الأسئلة الشائعة
ما هو الفرق
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك


