الدليل الشامل لعلاج الروماتويد في العمود الفقري وجراحاته
الخلاصة الطبية
التهاب المفاصل الروماتويدي في العمود الفقري هو حالة مزمنة تسبب تآكل المفاصل والأربطة، خاصة في منطقة الرقبة، مما يؤدي إلى عدم استقرار الفقرات والضغط على الحبل الشوكي. يشمل العلاج الأدوية للسيطرة على الالتهاب، وتدخلات جراحية دقيقة لتثبيت الفقرات ومنع المضاعفات العصبية الخطيرة.
الخلاصة الطبية السريعة: التهاب المفاصل الروماتويدي في العمود الفقري هو حالة مزمنة تسبب تآكل المفاصل والأربطة، خاصة في منطقة الرقبة، مما يؤدي إلى عدم استقرار الفقرات والضغط على الحبل الشوكي. يشمل العلاج الأدوية للسيطرة على الالتهاب، وتدخلات جراحية دقيقة لتثبيت الفقرات ومنع المضاعفات العصبية الخطيرة.
مقدمة
يعد التهاب المفاصل الروماتويدي من الأمراض المناعية الذاتية المزمنة التي لا يقتصر تأثيرها على المفاصل الطرفية كاليدين والركبتين فحسب، بل يمتد ليشمل أجزاء حيوية ومعقدة مثل العمود الفقري. يعتبر العمود الفقري العنقي منطقة الرقبة هو الجزء الأكثر عرضة للإصابة بهذا المرض في الهيكل العظمي المحوري. إن إصابة الرقبة بالروماتويد ليست مجرد مصدر للألم، بل هي حالة طبية تتطلب انتباها شديدا وتقييما دقيقا، حيث أن تركها دون علاج قد يؤدي إلى مضاعفات عصبية بالغة الخطورة.
في هذا الدليل الطبي الشامل، نضع بين يديك خلاصة الأبحاث والممارسات الطبية المتقدمة لفهم طبيعة هذا المرض، وكيفية تأثيره على فقرات الرقبة، وصولا إلى أحدث الطرق المتبعة في التشخيص، والعلاج التحفظي، والتدخلات الجراحية الدقيقة التي تهدف إلى حماية الحبل الشوكي واستعادة جودة الحياة.
التشريح وتأثير المرض
لفهم كيف يؤثر الروماتويد على العمود الفقري، يجب أولا إدراك طبيعة المرض. التهاب المفاصل الروماتويدي هو اضطراب التهابي مزمن يتميز بتكاثر الخلايا اللمفاوية داخل الغشاء الزليلي المبطن للمفاصل. في العمود الفقري العنقي، يؤدي هذا الالتهاب الزليلي التآكلي إلى تكوين نسيج مدمر يسمى البانوس.
يقوم هذا النسيج الالتهابي بمهاجمة وتدمير الغضاريف المفصلية، والعظام تحت الغضروفية، والأربطة الحيوية التي تحافظ على استقرار الرقبة. وتتركز الهجمة الالتهابية بشكل رئيسي على المفاصل الزليلية في الجزء العلوي من العمود الفقري العنقي، وتحديدا المفاصل التي تربط الجمجمة بالفقرة الأولى، والفقرة الأولى بالفقرة الثانية.
مع استمرار تدمير الأربطة الأساسية مثل الرباط المستعرض والأربطة الجناحية والقمية، يحدث فشل ميكانيكي في استقرار الرقبة. يتميز التاريخ الطبيعي لمرض الروماتويد في العمود الفقري العنقي بعدم استقرار تدريجي، وتدهور عصبي، وفي النهاية، قد يؤدي إلى العجز الشديد أو حتى الوفاة إذا ترك دون تدخل طبي مناسب. تشير الإحصائيات الطبية إلى أن نسبة الوفيات المفاجئة الناتجة عن اجتماع انطباع قاعدة الجمجمة مع عدم استقرار الفقرتين الأولى والثانية تقارب عشرة بالمائة. علاوة على ذلك، في المرضى الذين يعانون من اعتلال نخاعي عنقي مؤكد ويرفضون التدخل الجراحي، تقترب نسبة الوفيات من مائة بالمائة خلال سبع سنوات من بداية ظهور الأعراض.
الأسباب وعوامل الخطر
على الرغم من أن السبب الجذري لالتهاب المفاصل الروماتويدي يكمن في خلل في الجهاز المناعي، إلا أن هناك عوامل خطر محددة تزيد من احتمالية إصابة العمود الفقري العنقي بشدة وتطور المضاعفات الخطيرة. فهم هذه العوامل يساعد الأطباء والمرضى على وضع خطط مراقبة استباقية.
تشمل العوامل التي تنبئ بإصابة شديدة في العمود الفقري ما يلي:
* طول مدة الإصابة بمرض التهاب المفاصل الروماتويدي.
* إيجابية مصل الدم لعامل الروماتويد بمستويات عالية.
* الاستخدام المزمن لأدوية الكورتيكوستيرويد الكورتيزون التي تضعف العظام والأنسجة.
* الجنس، حيث تشير الدراسات إلى أن الذكور قد يكونون عرضة لمضاعفات شوكية أكثر حدة في بعض الحالات.
* شدة إصابة المفاصل الطرفية، حيث يتناسب نشاط المرض في الرقبة غالبا مع شدة تضرر مفاصل الأطراف.
الأعراض والعلامات السريرية
غالبا ما تكون المظاهر السريرية لعدم استقرار العمود الفقري العنقي الروماتويدي خفية وتتطور ببطء. قد يظل العديد من المرضى دون أعراض واضحة لفترات طويلة على الرغم من وجود تشوهات شديدة تظهر في الأشعة السينية. ولكن عندما تبدأ الأعراض في الظهور، فإنها تشمل مجموعة من العلامات التحذيرية التي تتطلب تدخلا طبيا عاجلا.
ألم الرقبة الميكانيكي
يعتبر ألم الرقبة في كثير من الأحيان العرض الأول والأكثر شيوعا. يتميز بألم شديد وتيبس في منطقة مؤخرة الرأس أو أسفل الجمجمة. يزداد هذا الألم مع الحركة ويقل مع الراحة، ويكون ناتجا عن عدم الاستقرار الميكانيكي للفقرات.
العجز العصبي
مع تقدم المرض والضغط على الأعصاب، تبدأ الأعراض العصبية في الظهور. يتجلى ذلك في ضعف العضلات، وصعوبة في المشي أو فقدان التوازن، وفقدان المهارات الحركية الدقيقة مثل صعوبة تزرير الملابس أو الكتابة.
علامات الاعتلال النخاعي
تشير هذه العلامات إلى انضغاط الحبل الشوكي نفسه. تشمل المؤشرات السريرية المبكرة فرط المنعكسات استجابة مبالغ فيها لردود الفعل العصبية، وظهور علامات مرضية في الفحص السريري مثل علامة هوفمان وعلامة بابينسكي، بالإضافة إلى الرمع العضلي المستمر.
علامة ليرميت
هي إحساس يشبه الصدمة الكهربائية يمتد إلى أسفل العمود الفقري أو الأطراف عند ثني الرقبة إلى الأمام. تعتبر هذه العلامة مؤشرا قويا على تهيج الحبل الشوكي.
قصور الدورة الدموية الفقرية القاعدية
في الحالات المتقدمة التي يحدث فيها هبوط للجمجمة، قد تنضغط الشرايين الفقرية التي تغذي الدماغ. يؤدي ذلك إلى أعراض مثل طنين الأذن، والدوخة والدوار، واضطرابات بصرية، أو صعوبة في البلع نتيجة نقص التروية الدموية لجذع الدماغ.
أنواع عدم الاستقرار الفقري
يتخذ تأثير الروماتويد على العمود الفقري العنقي ثلاثة أنماط متميزة من عدم الاستقرار، والتي قد تتداخل مع بعضها البعض في الحالات المتقدمة.
الخلع الجزئي الفهقي المحوري
يعد هذا النوع الشكل الأكثر شيوعا لعدم الاستقرار، حيث يتم رصده في نسبة تتراوح بين إحدى عشرة إلى ستة وأربعين بالمائة من مرضى الروماتويد. ينتج عن التهاب الغشاء الزليلي التآكلي في المفاصل بين الفقرة الأولى الفهقة والفقرة الثانية المحور، مما يؤدي إلى تمزق الرباط المستعرض الذي يثبت الفقرتين. يمكن أن يكون هذا الخلع أماميا وهو الأكثر شيوعا، أو خلفيا، أو جانبيا.
الانطباع القاعدي
يعرف أيضا بالاستقرار العمودي أو الانحشار الفهقي المحوري. يمثل هذا النمط هبوطا كارثيا للجمجمة على الفقرة الأولى، والفقرة الأولى على الفقرة الثانية، وذلك نتيجة الفقدان الشديد للعظام وتدمير المفاصل. يؤدي هذا الهجرة العلوية للناتئ السني للفقرة الثانية داخل الثقبة العظمى للجمجمة إلى ضغط مباشر على التقاطع العنقي النخاعي، وقد يؤدي إلى تجلط الشريان الفقري.
الخلع الجزئي تحت المحوري
يؤثر هذا النمط على عشرة إلى عشرين بالمائة من مرضى الروماتويد، ويتميز بمظهر متدرج أو يشبه الدرج في الجزء الأوسط والسفلي من العمود الفقري العنقي. ينجم عن التهاب المفاصل الوجهية وتآكل الصفائح الانتهائية للفقرات. يؤدي عدم الاستقرار متعدد المستويات هذا إلى تضيق الثقوب العصبية، وضغط الجذور العصبية، وانضغاط الحبل الشوكي الديناميكي.
التشخيص والتقييم الطبي
يعد التقييم الإشعاعي الدقيق أمرا إلزاميا لجميع مرضى التهاب المفاصل الروماتويدي، حتى في غياب الأعراض العصبية الواضحة. يهدف هذا التقييم إلى الكشف المبكر عن أي عدم استقرار قبل حدوث تلف عصبي لا يمكن إصلاحه.
التصوير بالأشعة السينية والقياسات الحرجة
يشمل التصوير القياسي سلسلة من خمسة أوضاع للعمود الفقري العنقي، بما في ذلك الوضع الأمامي الخلفي، والجانبي، ووضع الفم المفتوح، وصور الانثناء والتمدد الديناميكية. من خلال هذه الصور، يقوم الطبيب بإجراء قياسات دقيقة جدا:
- المسافة بين الفهقة والناتئ السني: تقاس بين الحافة الخلفية للحلقة الأمامية للفقرة الأولى والحافة الأمامية للناتئ السني. إذا تجاوزت هذه المسافة عشرة إلى اثني عشر مليمترا، فهذا يشير إلى تمزق كامل في الرباط المستعرض.
- المساحة المتاحة للحبل الشوكي: وهو المتنبئ الحقيقي بالتعافي العصبي. يقاس من الجانب الخلفي للناتئ السني إلى الجانب الأمامي للحلقة الخلفية للفقرة الأولى. إذا كانت هذه المساحة أقل من عشرة مليمترات، فإن التعافي العصبي غير متوقع. ويجب التفكير في التدخل الجراحي لتخفيف الضغط والتثبيت إذا كانت المساحة أربعة عشر مليمترا أو أقل.
قياسات الانطباع القاعدي
يتطلب التشخيص الدقيق لهبوط الجمجمة استخدام خطوط قياس قحفية محددة.

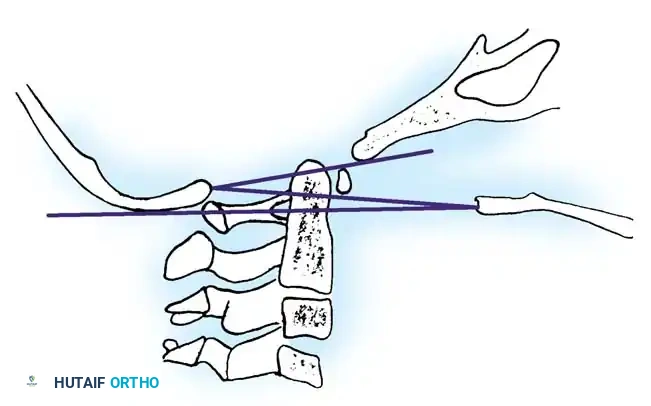
- خط ماكجريجور: يرسم من الحافة الخلفية للحنك الصلب إلى النقطة الأكثر انخفاضا في منحنى القذالي. يتم تشخيص الهجرة العلوية إذا برز طرف الناتئ السني بأكثر من أربعة ونصف مليمتر فوق هذا الخط.
- طريقة راناوات: تقيس المسافة من مركز عنيقات الفقرة الثانية إلى خط يربط بين مراكز الأقواس الأمامية والخلفية للفقرة الأولى.
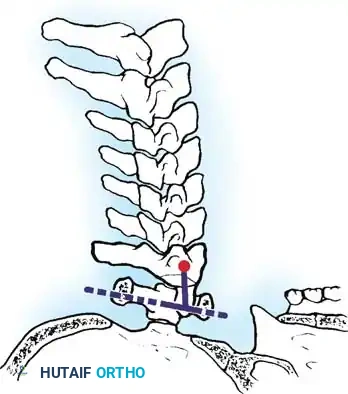
تعتبر القيم الطبيعية خمسة عشر مليمترا للنساء وسبعة عشر مليمترا للرجال. أي قيمة تقل عن ثلاثة عشر مليمترا تعتبر غير طبيعية بشكل قاطع.
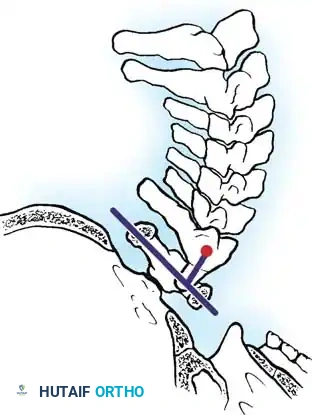
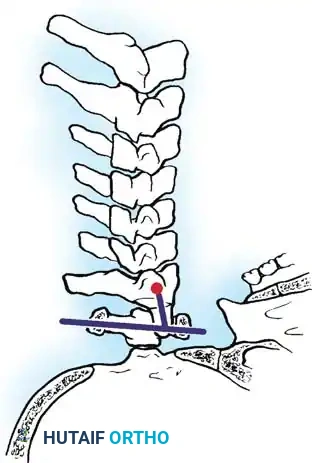
- طريقة ريدلوند جونيل: تقيس الحد الأدنى للمسافة بين خط ماكجريجور ونقطة المنتصف للحافة السفلية لجسم الفقرة الثانية على صورة شعاعية جانبية محايدة.
تشير الدراسات إلى أن هذه الطريقة هي واحدة من أكثر طرق الفحص التنبؤية دقة للانطباع القاعدي.
التصوير بالرنين المغناطيسي والمقطعي
يعد التصوير ثلاثي الأبعاد أمرا حتميا للمرضى الذين يعانون من عجز عصبي أو عدم استقرار إشعاعي.
* التصوير بالرنين المغناطيسي: هو المعيار الذهبي لتقييم الأنسجة الرخوة، والعناصر العصبية، والنسيج الحبيبي الالتهابي البانوس. يمكن أن يقلل هذا النسيج المساحة المتاحة للحبل الشوكي بشكل كبير. كما أن الرنين المغناطيسي دقيق بنسبة مائة بالمائة في تحديد الهبوط العمودي للجمجمة.
* التصوير المقطعي المحوسب: يستخدم إذا كان الرنين المغناطيسي غير ممكن. يوفر تفاصيل عظمية ممتازة ويحدد المساحة الحقيقية المتاحة للحبل الشوكي بدقة متناهية.
الخيارات العلاجية المتاحة
تهدف خطة العلاج، سواء كانت تحفظية أو جراحية، إلى منع الإصابة العصبية، وتجنب المضاعفات المهددة للحياة، وتقليل الألم، وزيادة الاستقلال الوظيفي للمريض إلى أقصى حد ممكن.
العلاج التحفظي غير الجراحي
في المراحل المبكرة أو في غياب عدم الاستقرار الخطير، يركز العلاج على السيطرة على المرض الأساسي وتخفيف الأعراض.
* الإدارة الطبية: السيطرة الدوائية القوية على المرض الجهازي باستخدام الأدوية المضادة للروماتيزم المعدلة للمرض والعوامل البيولوجية أمر ضروري. يجب أن يتم ذلك بتنسيق وثيق مع طبيب الروماتيزم.
* الدعامات والأطواق: قد يخفف الطوق العنقي الصلب مثل طوق فيلادلفيا من الألم الميكانيكي، لكنه لا يوقف تقدم عدم الاستقرار في الفقرات.
* العلاج الطبيعي: تساعد تمارين الرقبة المتساوية القياس على استقرار عضلات العنق دون إحداث حركة مفرطة قد تكون خطيرة.
* المراقبة الدورية: يحتاج المرضى الذين لا يعانون من أعراض ولكن لديهم تشوهات إشعاعية إلى متابعة سنوية صارمة بصور الأشعة السينية لاكتشاف أي تقدم في عدم الاستقرار قبل حدوث عجز عصبي لا رجعة فيه.
التدخل الجراحي ودواعيه
يشار إلى التدخل الجراحي في حالات الألم المستعصي الذي لا يستجيب للأدوية، أو الضعف العصبي التدريجي، أو عدم الاستقرار الإشعاعي الحرج. وضعت الأبحاث الطبية معايير صارمة لإجراء دمج الفقرات الوقائي لمرضى الروماتويد، حتى في غياب العجز العصبي، وتشمل هذه المعايير انخفاض المساحة المتاحة للحبل الشوكي إلى أربعة عشر مليمترا أو أقل، أو وجود هبوط للجمجمة بمقدار خمسة مليمترات أو أكثر.
التقنيات الجراحية المتقدمة
يتطلب إجراء جراحة الرقبة لمرضى الروماتويد تخطيطا دقيقا للغاية. يتم استخدام التنبيب الليفي البصري واليقظ لتأمين مجرى الهواء دون التسبب في تمدد مفرط للرقبة غير المستقرة أثناء التخدير. كما يتم استخدام المراقبة العصبية المستمرة طوال الإجراء لضمان سلامة الحبل الشوكي.
- الدمج الخلفي للفقرتين الأولى والثانية: يستخدم لعلاج الخلع الفهقي المحوري دون هبوط الجمجمة. تستخدم التقنيات الحديثة مسامير التثبيت الدقيقة التي توفر صلابة ميكانيكية فائقة. الجدير بالذكر أن التثبيت القوي يؤدي غالبا إلى تراجع النسيج الالتهابي البانوس تلقائيا دون الحاجة إلى استئصاله جراحيا.
- الدمج القذالي العنقي: مطلوب في حالات الانطباع القاعدي هبوط الجمجمة. يمتد التثبيت ليشمل الجمجمة نفسها باستخدام ألواح ومسامير خاصة، مع استخدام طعوم عظمية لتحفيز دمج العظام. في الحالات الشديدة التي تسبب ضغطا أماميا على جذع الدماغ، قد يتطلب الأمر استئصال الناتئ السني عبر الفم قبل إجراء التثبيت الخلفي.
- الدمج الخلفي تحت المحوري: يعالج الخلع في الفقرات السفلية للرقبة باستخدام مسامير الكتلة الجانبية والطعوم العظمية. في حالات هشاشة العظام الشديدة المرافقة للروماتويد، قد يتم استخدام الأسمنت الطبي لتعزيز ثبات المسامير.
التعافي ونتائج الجراحة
تعتبر مرحلة ما بعد الجراحة حاسمة لضمان نجاح التثبيت والتعافي العصبي.
إعادة التأهيل والدعامات
بعد الجراحة، يتم عادة وضع المريض في طوق عنقي صلب لمدة تتراوح بين ستة إلى اثني عشر أسبوعا، اعتمادا على جودة العظام وقوة التثبيت الجراحي. يتم تشجيع الحركة المبكرة بحذر لمنع المضاعفات الرئوية والجلطات الدموية.
النتائج السريرية المتوقعة
- تخفيف الألم: التثبيت الجراحي فعال للغاية في علاج الأعراض الميكانيكية، حيث يبلغ تسعون إلى سبعة وتسعون بالمائة من المرضى عن انخفاض كبير في الألم.
- التعافي العصبي: يعتمد التعافي بشكل كبير على شدة العجز العصبي قبل الجراحة. المرضى الذين يعانون من خلع جزئي معزول يظهرون تحسنا عصبيا في ما يصل إلى خمسة وتسعين بالمائة من الحالات. بينما المرضى غير القادرين على المشي والذين يعانون من اعتلال نخاعي شديد قبل الجراحة لديهم فرصة أقل للتعافي الملموس، مما يؤكد أهمية التدخل الجراحي المبكر.
المضاعفات المحتملة
تحمل الجراحة في العمود الفقري الروماتويدي مخاطر كبيرة بسبب الهشاشة الجهازية للمرضى. تشمل التحديات ارتفاع معدلات عدم التئام العظام بسبب طبيعة المرض واستخدام الأدوية المثبطة للمناعة. لذلك، تعتبر التقنية الجراحية الدقيقة، والأدوات الحديثة الصلبة، والطعوم العظمية الذاتية القوية أمورا بالغة الأهمية لتقليل هذه المخاطر وتحقيق دمج عظمي ناجح.
الأسئلة الشائعة
مدى خطورة الروماتويد في الرقبة
تكمن الخطورة في أن الروماتويد يهاجم الأربطة والمفاصل التي تثبت الرقبة. تآكل هذه الأنسجة يؤدي إلى تحرك الفقرات من مكانها الطبيعي، مما قد يسبب ضغطا مباشرا على الحبل الشوكي وجذع الدماغ، وهي حالة طبية طارئة قد تؤدي إلى مضاعفات عصبية دائمة.
العلاقة بين الروماتويد والشلل
إذا ترك عدم استقرار فقرات الرقبة الناتج عن الروماتويد دون علاج، فإن الضغط المستمر والمتزايد على الحبل الشوكي يمكن أن يؤدي إلى اعتلال نخاعي شديد. يتجلى هذا في ضعف تدريجي في الأطراف، وفقدان التوازن، وفي الحالات المتقدمة والمهملة، قد يؤدي بالفعل إلى الشلل الرباعي.
توقيت اللجوء للجراحة
لا يتم اللجوء للجراحة في كل الحالات. يوصي الأطباء بالتدخل الجراحي عندما يثبت بالصور الشعاعية أن المساحة المتاحة للحبل الشوكي قد انخفضت إلى مستويات حرجة، أو عند ظهور أعراض عصبية مثل ضعف الأطراف، أو عندما يكون ألم الرقبة الميكانيكي شديدا وغير مستجيب للأدوية والعلاجات التحفظية.
نسبة نجاح جراحات الرقبة لمرضى الروماتويد
تعتبر نسبة النجاح في تخفيف ألم الرقبة الميكانيكي عالية جدا وتتجاوز التسعين بالمائة. أما بالنسبة للتعافي العصبي، فالأمر يعتمد كليا على حالة العصب قبل الجراحة. التدخل المبكر قبل حدوث تلف عصبي دائم يضمن نسب نجاح ممتازة واستعادة كاملة للوظائف الحركية.
تأثير الأدوية البيولوجية على الجراحة
الأدوية البيولوجية والكورتيزون تلعب دورا هاما في السيطرة على الروماتويد، لكنها تضعف المناعة وتبطئ التئام العظام والجروح. سيقوم طبيب العظام بالتنسيق مع طبيب الروماتيزم لتعديل جرعات هذه الأدوية أو إيقافها مؤقتا قبل وبعد الجراحة لتقليل خطر العدوى وضمان التحام الفقرات بنجاح.
مدة الشفاء بعد تثبيت فقرات الرقبة
تختلف مدة الشفاء من مريض لآخر، ولكن بشكل عام، يحتاج المريض إلى ارتداء طوق داعم للرقبة لمدة تتراوح بين ستة إلى اثني عشر أسبوعا. الالتئام العظمي الكامل للفقرات قد يستغرق من ستة أشهر إلى عام كامل، وخلال هذه الفترة يخضع المريض لبرنامج تأهيل طبيعي متدرج.
البدائل غير الجراحية المتاحة
في المراحل التي لا يوجد فيها ضغط على الحبل الشوكي، تشمل البدائل الأدوية المعدلة لطبيعة المرض لتقليل الالتهاب، وارتداء الأطواق الداعمة لتقليل الحركة المسببة للألم، والعلاج الطبيعي لتقوية عضلات
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك


