التهاب المفاصل الروماتويدي: دليلك الشامل لفهم المرض والعلاج الفعال مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
التهاب المفاصل الروماتويدي هو مرض مناعي ذاتي مزمن يسبب التهابًا في المفاصل والأنسجة الأخرى. يبدأ العلاج بالتشخيص المبكر، ويشمل الأدوية المضادة للالتهاب، والأدوية المعدلة لسير المرض (DMARDs)، والعلاجات البيولوجية للسيطرة على الأعراض ومنع التلف المفصلي.
الخلاصة الطبية السريعة: التهاب المفاصل الروماتويدي هو مرض مناعي ذاتي مزمن يسبب التهابًا في المفاصل والأنسجة الأخرى. يبدأ العلاج بالتشخيص المبكر، ويشمل الأدوية المضادة للالتهاب، والأدوية المعدلة لسير المرض (DMARDs)، والعلاجات البيولوجية للسيطرة على الأعراض ومنع التلف المفصلي.
مقدمة
يُعد التهاب المفاصل الروماتويدي (Rheumatoid Arthritis - RA) أحد الأمراض المزمنة التي تؤثر على ملايين الأشخاص حول العالم، وهو ليس مجرد ألم في المفاصل، بل هو حالة معقدة تتطلب فهمًا عميقًا ورعاية طبية متخصصة. يصيب هذا المرض المناعي الذاتي المفاصل بشكل أساسي، مما يؤدي إلى الألم، التورم، التيبس، وفي حال عدم العلاج، قد يتسبب في تلف دائم للمفاصل وتشوهات. لكن تأثيره لا يقتصر على المفاصل فحسب؛ بل يمكن أن يؤثر أيضًا على أعضاء أخرى في الجسم، مما يجعله مرضًا جهازيًا.
في صنعاء، يُعد الأستاذ الدكتور محمد هطيف من أبرز الخبراء في تشخيص وعلاج التهاب المفاصل الروماتويدي، ويقدم رعاية شاملة تعتمد على أحدث البروتوكولات الطبية العالمية. بفضل خبرته الواسعة ومعرفته المتعمقة، يساعد الدكتور هطيف مرضاه على فهم طبيعة مرضهم، ووضع خطط علاجية فردية تهدف إلى تخفيف الأعراض، إيقاف تقدم المرض، وتحسين جودة الحياة.
يهدف هذا الدليل الشامل إلى تزويدك بكل ما تحتاج معرفته عن التهاب المفاصل الروماتويدي، بدءًا من فهم طبيعة المرض وتشريح المفاصل المتأثرة، مرورًا بالأسباب والأعراض، وصولًا إلى خيارات التشخيص والعلاج المتاحة. نأمل أن يكون هذا المرجع عونًا لك أو لأحبائك في رحلة التعامل مع هذا المرض.
ما هو التهاب المفاصل الروماتويدي
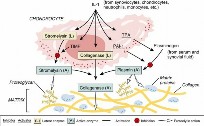
التهاب المفاصل الروماتويدي هو الشكل الأكثر شيوعًا لالتهاب المفاصل الالتهابي المزمن. على عكس التهاب المفاصل التنكسي (الخشونة) الذي ينتج عن تآكل الغضاريف مع التقدم في العمر، فإن التهاب المفاصل الروماتويدي هو مرض مناعي ذاتي. هذا يعني أن الجهاز المناعي للجسم، الذي من المفترض أن يهاجم البكتيريا والفيروسات، يخطئ في التعرف على الأنسجة السليمة في الجسم ويهاجمها، وبالتحديد البطانة الداخلية للمفاصل المعروفة باسم الغشاء الزليلي (Synovium).
عندما يهاجم الجهاز المناعي الغشاء الزليلي، يحدث التهاب يؤدي إلى تورم مؤلم، والذي يمكن أن يؤدي في النهاية إلى تآكل العظام وتلف الغضاريف داخل المفصل، مما يتسبب في تشوه المفصل وإعاقة وظيفته. يصيب هذا المرض ما يقرب من 0.5% إلى 1% من السكان، وهو أكثر شيوعًا بثلاث مرات لدى النساء مقارنة بالرجال، وغالبًا ما يبدأ في سن الشباب البالغ.
يتميز التهاب المفاصل الروماتويدي بتأثره على المفاصل بشكل متماثل، أي أنه يؤثر عادةً على نفس المفصل في جانبي الجسم (مثل الركبتين أو الرسغين في كلا اليدين). المفاصل الأكثر شيوعًا للتأثر هي مفاصل اليدين والقدمين، ولكن يمكن أن يشمل أيضًا الركبتين، المرفقين، الكتفين، الكاحلين، وحتى العمود الفقري العنقي.
التشريح الأساسي للمفاصل
لفهم كيفية تأثير التهاب المفاصل الروماتويدي على الجسم، من المهم أن يكون لدينا فهم أساسي لتشريح المفصل السليم. المفصل هو نقطة التقاء عظمتين أو أكثر، وهو مصمم للسماح بالحركة.
يتكون المفصل النموذجي من الأجزاء الرئيسية التالية:
1. العظام: تشكل الهيكل الأساسي للمفصل.
2. الغضروف المفصلي: طبقة ناعمة ومرنة تغطي نهايات العظام داخل المفصل. يعمل الغضروف كوسادة لامتصاص الصدمات ويقلل الاحتكاك بين العظام، مما يسمح بحركة سلسة.
3. المحفظة المفصلية: غشاء ليفي قوي يحيط بالمفصل بالكامل، ويوفر له الاستقرار.
4. الغشاء الزليلي (Synovium): بطانة رقيقة وناعمة تبطن الجدار الداخلي للمحفظة المفصلية، باستثناء مناطق الغضاريف. هذه البطانة هي الهدف الرئيسي لهجوم الجهاز المناعي في التهاب المفاصل الروماتويدي.
5. السائل الزليلي: سائل سميك ولزج ينتجه الغشاء الزليلي. يعمل هذا السائل كمزلق للمفصل ويغذي الغضروف.
6. الأربطة والأوتار: الأربطة هي حزم قوية من الأنسجة تربط العظام ببعضها البعض وتوفر الاستقرار للمفصل. الأوتار تربط العضلات بالعظام، مما يسمح بحركة المفصل.
في حالة التهاب المفاصل الروماتويدي، يهاجم الجهاز المناعي الغشاء الزليلي. يؤدي هذا الهجوم إلى التهاب مزمن في الغشاء الزليلي، مما يجعله يتضخم ويصبح سميكًا. هذا الغشاء الملتهب، الذي يُعرف باسم "النسيج القرني" (Pannus)، يبدأ في غزو وتدمير الغضاريف المحيطة به، ثم العظام الأساسية، مما يؤدي إلى تآكل المفاصل وتلفها. مع مرور الوقت، يمكن أن يؤدي هذا التلف إلى فقدان وظيفة المفصل وتشوهه بشكل دائم.
الأسباب وعوامل الخطر
على الرغم من أن السبب الدقيق لالتهاب المفاصل الروماتويدي لا يزال غير مفهوم تمامًا، إلا أن الأبحاث تشير إلى أنه نتيجة لتفاعل معقد بين عوامل وراثية وبيئية تؤدي إلى استجابة مناعية ذاتية غير طبيعية.
1. الاستجابة المناعية الذاتية:
الجوهر في التهاب المفاصل الروماتويدي هو استجابة مناعية ذاتية خاطئة. يبدأ هذا المرض عادةً باستجابة مناعية بوساطة الخلايا التائية (T-cell mediated immune response) تجاه مستضد معدي أو بيئي (مثل التدخين) لدى فرد لديه استعداد وراثي.
- العامل الروماتويدي (RF): هو جسم مضاد (من نوع IgM) يتكون ضد جزء Fc من الأجسام المضادة الأخرى (IgG). يوجد في حوالي 80% من مرضى التهاب المفاصل الروماتويدي.
- الأجسام المضادة للببتيد السيتروليني الحلقي (Anti-CCP antibodies أو ACPAs): تُعد هذه الأجسام المضادة هي الاختبار الأكثر حساسية وتحديدًا لالتهاب المفاصل الروماتويدي (حوالي 90% تحديدًا). يرتبط وجودها بمرض أكثر عدوانية.
- الخلايا المناعية: الخلايا وحيدة النواة هي الوسيط الأساسي لتلف الأنسجة في التهاب المفاصل الروماتويدي. تنشط الخلايا اللمفاوية التائية CD4+ (الخلايا المساعدة) الخلايا الزليلية من خلال الاتصال المباشر بين الخلايا. تنتج الخلايا الزليلية السيتوكينات (مواد كيميائية التهابية) مثل TNF-α و IL-1 من البلاعم (الخلايا من النوع A)، و MMPs والبروتياز و RANKL من الخلايا الليفية (الخلايا من النوع B). كما تنتج الخلايا اللمفاوية البائية (الخلايا البلازمية) العامل الروماتويدي والأجسام المضادة لـ anti-CCP.
- السيتوكينات: يتم تنظيم السيتوكينات مثل TNF-α و IL-1 و IL-6 و IL-7 بشكل مفرط. يلعب IL-1 دورًا في تنظيم الالتهاب وتدمير المادة الخلالية، بينما يعمل TNF-α على زيادة جزيئات الالتصاق البطانية ويحفز تكوين الأوعية الدموية، ويعزز تدفق الكريات البيضاء وينشط الخلايا الليفية الزليلية، كما يحفز مسارات مستقبلات الألم ويدفع تكوين الخلايا الآكلة للعظم (Osteoclastogenesis).
2. العوامل الوراثية:
يلعب الاستعداد الوراثي دورًا مهمًا. الأشخاص الذين يحملون جينات معينة، مثل HLA-DR4 و HLA-DW4، يكونون أكثر عرضة للإصابة بالمرض. ومع ذلك، فإن وجود هذه الجينات لا يعني بالضرورة الإصابة بالمرض، بل يزيد من المخاطر. معدل التوافق في التوائم المتماثلة هو 15%، مما يؤكد على أهمية العوامل الأخرى.
3. العوامل البيئية:
* التدخين: يُعد التدخين أحد المحفزات البيئية المعروفة التي تزيد بشكل كبير من خطر الإصابة بالتهاب المفاصل الروماتويدي، خاصة لدى الأفراد المعرضين وراثيًا.
* العدوى: يُعتقد أن بعض أنواع العدوى (البكتيرية أو الفيروسية) قد تحفز الاستجابة المناعية الذاتية لدى الأفراد المستعدين وراثيًا، ولكن لا يوجد دليل قاطع على وجود مسبب معدي واحد ومحدد.
* التغيرات الهرمونية: النساء أكثر عرضة للإصابة بالمرض، وقد تلعب التغيرات الهرمونية دورًا في ذلك، خاصة خلال فترات مثل الحمل وما بعد الولادة.
الأعراض والعلامات
تظهر أعراض التهاب المفاصل الروماتويدي عادةً بشكل تدريجي (خفي) على مدى 6 أسابيع أو أكثر، وتتطور ببطء. يمكن أن تختلف شدة الأعراض من شخص لآخر، وقد تمر بفترات من الهجمات (اشتداد الأعراض) وفترات من الهدوء (تراجع الأعراض).
1. الأعراض الأولية والعامة:
* التعب والإرهاق (Fatigue): شعور عام بالتعب الشديد والضعف، حتى مع الراحة الكافية.
* التوعك (Malaise): شعور عام بعدم الارتياح أو المرض.
* فقر الدم (Anemia): قد يحدث فقر الدم كجزء من الالتهاب المزمن.
* فقدان الوزن: قد يلاحظ بعض المرضى فقدانًا غير مبرر للوزن.
* حمى خفيفة: قد تكون موجودة في بعض الحالات.
2. الأعراض المفصلية الرئيسية:
* تيبس الصباح (Morning Stiffness): يُعد تيبس المفاصل في الصباح الباكر من العلامات المميزة، ويستمر عادةً لأكثر من 30 دقيقة، وقد يمتد لساعات. يتحسن هذا التيبس مع الحركة والنشاط.
* التهاب المفاصل المتعدد (Polyarthritis) مع التورم: يؤثر المرض عادةً على عدة مفاصل في وقت واحد (أكثر من 3 مفاصل)، ويتميز بالتورم والألم والدفء عند لمس المفصل.
* التماثل في إصابة المفاصل: غالبًا ما يؤثر على نفس المفاصل في جانبي الجسم (على سبيل المثال، كلا الرسغين، أو كلا الركبتين).
* المفاصل الأكثر شيوعًا للتأثر:
* اليدين والقدمين: هي الأكثر شيوعًا. تشمل مفاصل الرسغ، المفاصل المشطية السلامية (MCPs) في قاعدة الأصابع، والمفاصل السلامية القريبة (PIPs) في منتصف الأصابع. يمكن أن يؤدي إلى تشوهات مثل "رقبة البجعة" و "عروة الإبهام".
* الركبتين، المرفقين، الكتفين، الكاحلين، والعمود الفقري العنقي: يمكن أن تتأثر هذه المفاصل أيضًا.
* تشوهات اليد والقدم: مع تقدم المرض، يمكن أن تحدث تشوهات مميزة في اليدين والقدمين نتيجة لتلف الغضاريف والعظام والأربطة. من أمثلة هذه التشوهات:
* تشوه عنق البجعة (Swan Neck Deformity): حيث يكون المفصل السلامي القريب مفرط التمدد والمفصل السلامي البعيد مثنيًا.
* تشوه عروة الإبهام (Boutonnière Deformity): حيث يكون المفصل السلامي القريب مثنيًا والمفصل السلامي البعيد مفرط التمدد.
* انحراف الأصابع نحو الزند (Ulnar Deviation): انحراف الأصابع باتجاه الجانب الزندي من اليد.
3. العقيدات الروماتويدية تحت الجلد (Subcutaneous Rheumatoid Nodules):
تظهر هذه العقيدات الصلبة وغير المؤلمة تحت الجلد، غالبًا حول المرفقين أو المفاصل الأخرى المعرضة للضغط. وهي علامة على مرض أكثر شدة.
4. المظاهر الجهازية (خارج المفاصل):
التهاب المفاصل الروماتويدي ليس مجرد مرض مفصلي؛ بل يمكن أن يؤثر على أجهزة الجسم الأخرى، مما يؤدي إلى:
* التهاب الأوعية الدموية الروماتويدي (Rheumatoid Vasculitis): التهاب الأوعية الدموية.
* نزيف الأظافر الشظوي (Distal Splinter Hemorrhage): نزيف صغير تحت الأظافر.
* قرح جلدية (Cutaneous Ulcers): مثل الغنغرينة القيحية.
* التهاب الشرايين الحشوي (Visceral Arteritis): التهاب شرايين الأعضاء الداخلية.
* التهاب التامور والانصباب التاموري (Pericarditis and Pericardial Effusion): التهاب الغشاء المحيط بالقلب وتجمع السوائل حوله.
* أمراض الرئة: بما في ذلك العقيدات الرئوية والتليف الرئوي.
* متلازمة فيلتي (Felty Syndrome): وهي حالة نادرة تتميز بالتهاب مفاصل روماتويدي تآكلي شديد مع تضخم الطحال ونقص كريات الدم البيضاء.
* مشاكل العين: مثل جفاف العين (متلازمة شوغرن الثانوية) والتهاب الملتحمة.
يُشدد الأستاذ الدكتور محمد هطيف على أهمية الانتباه لأي من هذه الأعراض والبحث عن استشارة طبية مبكرة، حيث أن التشخيص والعلاج المبكرين ضروريان لمنع التلف المفصلي الدائم والمضاعفات الجهازية.
التشخيص الدقيق
يُعد التشخيص المبكر والدقيق لالتهاب المفاصل الروماتويدي أمرًا حاسمًا لبدء العلاج في الوقت المناسب ومنع تلف المفاصل الذي لا يمكن إصلاحه. يعتمد التشخيص على مجموعة من العوامل، بما في ذلك التاريخ الطبي للمريض، الفحص البدني، الفحوصات المخبرية، والتصوير الإشعاعي.
يعتمد الأستاذ الدكتور محمد هطيف على خبرته الواسعة في تقييم الأعراض والفحوصات المخبرية والتصويرية للوصول إلى تشخيص دقيق، ويتبع معايير التصنيف الدولية لضمان أفضل النتائج.
1. التاريخ الطبي والفحص البدني:
* الأعراض: يسأل الطبيب عن الأعراض التي يعاني منها المريض، مثل مدة تيبس الصباح، المفاصل المتأثرة، ومدى الألم والتورم.
* الفحص البدني: يقوم الطبيب بفحص المفاصل بحثًا عن علامات التورم، الدفء، الألم عند اللمس، ومحدودية الحركة. كما يبحث عن العقيدات الروماتويدية وأي علامات جهازية أخرى.
2. الاختبارات المعملية (الدم):
تساعد هذه الاختبارات في تأكيد التشخيص واستبعاد الحالات الأخرى:
* معدل ترسيب كرات الدم الحمراء (ESR) والبروتين التفاعلي C (CRP): هذه علامات للالتهاب في الجسم. ارتفاع مستوياتهما يشير إلى وجود التهاب نشط.
* العامل الروماتويدي (RF): جسم مضاد يوجد في حوالي 80% من مرضى التهاب المفاصل الروماتويدي. ومع ذلك، يمكن أن يكون إيجابيًا في حالات أخرى أو سلبيًا في المراحل المبكرة من المرض.
* الأجسام المضادة للببتيد السيتروليني الحلقي (Anti-CCP antibodies أو ACPAs): تُعد هذه الأجسام المضادة هي الاختبار الأكثر حساسية وتحديدًا لالتهاب المفاصل الروماتويدي. وجودها يرتبط غالبًا بمرض أكثر عدوانية.
3. التصوير الإشعاعي:
* الأشعة السينية (X-rays): تُستخدم لتوثيق التغيرات في المفاصل، مثل تضييق المسافة المفصلية، تآكل العظام حول المفاصل (erosions juxtaarticular)، ونقص كثافة العظم حول المفصل (periarticular osteopenia). قد لا تظهر هذه التغيرات في المراحل المبكرة من المرض.
* الموجات فوق الصوتية (Ultrasound) والرنين المغناطيسي (MRI): يمكن أن توفر صورًا أكثر تفصيلاً للغشاء الزليلي والغضاريف والأنسجة الرخوة، وتساعد في الكشف عن الالتهاب والتلف المبكر الذي قد لا يظهر في الأشعة السينية.
4. معايير تصنيف الكلية الأمريكية لأمراض الروماتيزم (ACR) والرابطة الأوروبية لمكافحة الروماتيزم (EULAR) لعام 2010:
تُستخدم هذه المعايير لتصنيف التهاب المفاصل الروماتويدي، وتساعد الأطباء على تشخيص المرض بشكل موحد. يتطلب التشخيص الحصول على 6 نقاط أو أكثر.
| المعيار | النقاط |
|---|---|
| أ. إصابة المفاصل | |
| مفصل كبير واحد (مثل الكتف، المرفق، الركبة، الكاحل) | 0 |
| 2-10 مفاصل كبيرة | 1 |
| 1-3 مفاصل صغيرة (مثل مفاصل اليد والقدم باستثناء مفاصل DIP) | 2 |
| 4-10 مفاصل صغيرة | 3 |
| أكثر من 10 مفاصل (بما في ذلك مفصل صغير واحد على الأقل) | 5 |
| ب. الاختبارات المصلية (يلزم نتيجة اختبار واحد على الأقل) | |
| عامل الروماتويد سلبي و ACPA سلبي | 0 |
| عامل الروماتويد إيجابي منخفض أو ACPA إيجابي منخفض | 2 |
| عامل الروماتويد إيجابي مرتفع أو ACPA إيجابي مرتفع | 3 |
| ج. متفاعلات المرحلة الحادة (يلزم نتيجة اختبار واحد على الأقل) | |
| CRP طبيعي و ESR طبيعي | 0 |
| CRP غير طبيعي أو ESR غير طبيعي | 1 |
| د. مدة الأعراض | |
| أقل من 6 أسابيع | 0 |
| أكثر من 6 أسابيع | 1 |
| ملاحظة: يتطلب التشخيص الحصول على 6 نقاط أو أكثر لتصنيف الحالة على أنها التهاب مفاصل روماتويدي. |
من خلال الجمع بين هذه الأدوات التشخيصية، يمكن للأستاذ الدكتور محمد هطيف أن يقدم تشخيصًا دقيقًا ويضع خطة علاجية مخصصة لكل مريض.
خيارات العلاج المتاحة
الهدف الرئيسي من علاج التهاب المفاصل الروماتويدي هو تخفيف الألم والالتهاب، منع أو إبطاء تلف المفاصل، الحفاظ على وظيفة المفاصل، وتحسين جودة الحياة. العلاج عادة ما يكون متعدد الأوجه ويشمل مجموعة متنوعة من الأدوية، بالإضافة إلى العلاج الطبيعي، العلاج المهني، وفي بعض الحالات، الجراحة.
يُعرف الأستاذ الدكتور محمد هطيف بوضع خطط علاجية فردية تتناسب مع حالة كل مريض، مع الأخذ في الاعتبار شدة المرض، ومدى انتشاره، والتاريخ الصحي للمريض، لضمان أفضل استجابة وتقليل الآثار الجانبية.
الأدوية المضادة للالتهاب غير الستيرويدية (NSAIDs)
- الاستخدام: تُستخدم لتخفيف الأعراض مثل الألم والتورم في المراحل المبكرة من المرض. لها تأثيرات مضادة للالتهاب.
- آلية العمل: تقلل من إنتاج المواد الكيميائية التي تسبب الالتهاب والألم.
- اعتبارات: يجب إيقافها قبل 7-10 أيام من أي عملية جراحية لمنع زيادة خطر النزيف.
الكورتيكوستيرويدات (الستيرويدات)
- الاستخدام: تُستخدم بجرعات منخفضة في البداية كـ "علاج جسر" للسيطرة السريعة على الالتهاب بينما تبدأ الأدوية المعدلة لسير المرض (DMARDs) في العمل.
- آلية العمل: تقلل من إنتاج البروستاجلاندين والليكوترينات، وهي مواد كيميائية التهابية قوية.
- اعتبارات: المرضى الذين يتلقون علاجًا طويل الأمد بالستيرويدات قد يحتاجون إلى "جرعة إجهاد" من الستيرويدات في الفترة المحيطة بالجراحة لدعم الجسم في التعامل مع الإجهاد الجراحي.
الأدوية المعدلة لسير المرض (DMARDs) التقليدية
تهدف هذه الأدوية إلى معالجة الاستجابة المناعية الذاتية الكامنة، وتستغرق عادةً من 2 إلى 6 أشهر لتبدأ في إظهار تأثيرها.
- **الميثوتريكسات (Methotrexate
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك

