علاج التهاب العظم والنقي في العمود الفقري: دليل شامل من الأستاذ الدكتور محمد هطيف
الخلاصة الطبية السريعة: التهاب العظم والنقي في العمود الفقري هو عدوى خطيرة تتطلب علاجاً فورياً. يبدأ العلاج عادة بالمضادات الحيوية الوريدية، وقد يشمل الدعامة والراحة. في الحالات المعقدة أو عند فشل العلاج التحفظي، قد تكون الجراحة ضرورية لإزالة الضغط وتنظيف المنطقة المصابة وتثبيت العمود الفقري، تحت إشراف خبراء مثل الأستاذ الدكتور محمد هطيف.
مقدمة
يُعد العمود الفقري محور الجسم ومركز قوته، وأي إصابة أو عدوى تصيبه يمكن أن تؤثر بشكل كبير على جودة حياة الإنسان. من بين الحالات الخطيرة التي قد تصيب العمود الفقري هو "التهاب العظم والنقي في العمود الفقري" (Vertebral Osteomyelitis)، وهو عدوى بكتيرية أو فطرية تصيب فقرات العمود الفقري والأقراص الفقرية المحيطة بها. هذه الحالة، إذا لم تُعالج بشكل فوري وفعال، قد تؤدي إلى مضاعفات خطيرة مثل تلف الأعصاب، تشوه العمود الفقري، أو حتى الشلل.
في هذا الدليل الشامل، سنتعمق في فهم التهاب العظم والنقي في العمود الفقري، بدءًا من تشريح المنطقة المتأثرة، مروراً بالأسباب والأعراض، وصولاً إلى أحدث وأفضل خيارات العلاج المتاحة. نهدف إلى تزويد المرضى وعائلاتهم بالمعلومات الضرورية لاتخاذ قرارات مستنيرة بشأن صحتهم.
إن التعامل مع مثل هذه الحالات المعقدة يتطلب خبرة طبية عالية وتخصصًا دقيقًا. في هذا السياق، يبرز اسم الأستاذ الدكتور محمد هطيف كأحد أبرز جراحي العظام والعمود الفقري في صنعاء واليمن، بخبرته الواسعة وسجله الحافل بالنجاحات في علاج حالات التهاب العظم والنقي المعقدة. سنسلط الضوء على النهج الذي يتبعه الدكتور هطيف وفريقه لضمان أفضل النتائج للمرضى.
ما هو التهاب العظم والنقي في العمود الفقري
التهاب العظم والنقي هو مصطلح طبي يشير إلى عدوى تصيب العظام. عندما تحدث هذه العدوى في فقرات العمود الفقري، تُعرف بالتهاب العظم والنقي في العمود الفقري. يمكن أن تؤثر هذه العدوى على الفقرات نفسها (الجسم الفقري) أو على الأقراص الفقرية التي تفصل بين الفقرات، أو كليهما.
تنتقل البكتيريا أو الكائنات الدقيقة الأخرى إلى العظم عادة عبر مجرى الدم من عدوى في مكان آخر من الجسم، مثل عدوى المسالك البولية، أو عدوى جلدية، أو التهاب رئوي. في بعض الحالات، قد تحدث العدوى مباشرة بعد جراحة في العمود الفقري أو إصابة مفتوحة.
يُعد التهاب العظم والنقي في العمود الفقري حالة نادرة نسبيًا، لكنها خطيرة وتتطلب تشخيصًا مبكرًا وعلاجًا مكثفًا لمنع المضاعفات الدائمة. يمكن أن يصيب هذا الالتهاب أي جزء من العمود الفقري (الرقبي، الصدري، القطني)، لكنه غالبًا ما يؤثر على الفقرات القطنية (أسفل الظهر).
التشريح الأساسي للعمود الفقري
لفهم كيفية تأثير التهاب العظم والنقي على العمود الفقري، من المهم استعراض بعض الجوانب التشريحية الأساسية:
- الفقرات: هي العظام المكونة للعمود الفقري، وهي مرتبة فوق بعضها البعض لتشكل قناة تحمي الحبل الشوكي. تتكون كل فقرة من جسم فقري صلب في الأمام، وقوس فقري في الخلف يحيط بالحبل الشوكي.
- الأقراص الفقرية: تقع بين أجسام الفقرات وتعمل كوسائد لامتصاص الصدمات وتسمح بحركة العمود الفقري. تتكون من جزء خارجي ليفي قوي وجزء داخلي هلامي.
- الحبل الشوكي والأعصاب: يمر الحبل الشوكي داخل القناة الفقرية، وتتفرع منه الأعصاب الشوكية التي تخرج من بين الفقرات لتغذي أجزاء مختلفة من الجسم.
- الأوعية الدموية: العمود الفقري غني بالأوعية الدموية التي توفر له التغذية، وهذا هو المسار الرئيسي الذي تنتقل عبره العدوى إلى العظام في معظم الحالات.
عندما تصيب العدوى هذه الهياكل، فإنها تبدأ بتدمير العظم وتشكيل القيح (الصديد)، مما قد يؤدي إلى ضعف الفقرات، انهيارها، الضغط على الحبل الشوكي أو الأعصاب، وتشويه العمود الفقري.
أسباب وعوامل خطر التهاب العظم والنقي في العمود الفقري
التهاب العظم والنقي في العمود الفقري هو عدوى، وكما هو الحال مع معظم العدوى، هناك عوامل مسببة وعوامل تزيد من خطر الإصابة بها.
الأسباب المباشرة للعدوى
في معظم الحالات، تصل البكتيريا إلى العمود الفقري عبر مجرى الدم من مصدر آخر للعدوى في الجسم. أشهر الكائنات المسببة هي:
- المكورات العنقودية الذهبية (Staphylococcus Aureus): هي السبب الأكثر شيوعًا لالتهاب العظم والنقي، وتستجيب بشكل جيد للمضادات الحيوية في معظم الحالات.
- البكتيريا العقدية (Streptococcus species).
- البكتيريا المعوية (Enterobacteriaceae): مثل الإشريكية القولونية (E. coli).
- السل (Tuberculosis): في بعض المناطق، يمكن أن يكون السل الفقري (مرض بوت) سببًا مهمًا لالتهاب العظم والنقي، ويتطلب علاجًا مختلفًا وأطول.
- الفطريات: أقل شيوعًا، ولكنها قد تحدث خاصة لدى الأشخاص الذين يعانون من ضعف في جهاز المناعة.
عوامل الخطر التي تزيد من احتمالية الإصابة
هناك عدة عوامل قد تزيد من خطر إصابة الشخص بالتهاب العظم والنقي في العمود الفقري:
- العدوى في أماكن أخرى من الجسم: مثل التهاب المسالك البولية، التهاب الجلد، التهاب اللثة، التهاب الرئة، أو عدوى الأسنان.
- جراحة سابقة في العمود الفقري أو حقن في الظهر: يمكن أن تدخل البكتيريا مباشرة إلى العمود الفقري.
- الصدمات أو الإصابات المفتوحة: التي تعرض العظم للهواء والملوثات.
- ضعف الجهاز المناعي: نتيجة لأمراض مثل السكري غير المتحكم فيه، فيروس نقص المناعة البشرية (الإيدز)، السرطان، أو استخدام الأدوية المثبطة للمناعة (مثل الكورتيكوستيرويدات).
- أمراض الأوعية الدموية الطرفية: التي تقلل من تدفق الدم إلى الأطراف، مما يجعلها أكثر عرضة للعدوى.
- إدمان المخدرات عن طريق الوريد: يزيد بشكل كبير من خطر العدوى البكتيرية في الدم التي يمكن أن تنتشر إلى العظام.
- غسيل الكلى المزمن.
- كبار السن: يكونون أكثر عرضة للعدوى بشكل عام.
- سوء التغذية.
من المهم للأشخاص الذين يعانون من أي من عوامل الخطر هذه أن يكونوا على دراية بالأعراض المحتملة وأن يطلبوا الرعاية الطبية الفورية عند ظهورها.
أعراض التهاب العظم والنقي في العمود الفقري
تتطور أعراض التهاب العظم والنقي في العمود الفقري عادة ببطء على مدى أسابيع أو حتى أشهر، مما قد يؤخر التشخيص. ومع ذلك، في بعض الحالات، يمكن أن تكون الأعراض حادة وتتطور بسرعة.
الأعراض الشائعة:
- ألم الظهر: هو العرض الأكثر شيوعًا. غالبًا ما يكون ألمًا عميقًا ومستمرًا، يزداد سوءًا مع الحركة أو الوقوف، ولا يتحسن بالراحة أو المسكنات العادية. قد ينتشر الألم إلى الأطراف إذا كان هناك ضغط على الأعصاب.
- الحمى والقشعريرة: علامات عامة على وجود عدوى في الجسم.
- التوعك العام والإرهاق: الشعور بالتعب الشديد والضعف.
- فقدان الوزن غير المبرر.
- تصلب الظهر: صعوبة في تحريك العمود الفقري أو تصلب في منطقة الظهر المصابة.
الأعراض الأكثر خطورة (علامات الضغط العصبي):
في الحالات المتقدمة أو عندما تنتشر العدوى لتضغط على الحبل الشوكي أو الأعصاب الشوكية، قد تظهر أعراض أكثر خطورة تتطلب تدخلًا طبيًا طارئًا:
- ضعف في الأطراف: صعوبة في تحريك الذراعين أو الساقين.
- خدر أو وخز: فقدان الإحساس أو شعور غير طبيعي في الأطراف.
- صعوبة في المشي أو فقدان التوازن.
- مشاكل في التحكم في المثانة أو الأمعاء: سلس البول أو البراز (علامة على ضغط شديد على الحبل الشوكي).
- تشوه العمود الفقري: في الحالات المزمنة أو الشديدة، قد يؤدي تدمير العظم إلى انهيار الفقرات وتغير في انحناء العمود الفقري.
إذا كنت تعاني من أي من هذه الأعراض، خاصة ألم الظهر المستمر المصحوب بالحمى أو الضعف، فمن الضروري استشارة طبيب متخصص على الفور. التشخيص والعلاج المبكران هما مفتاح منع المضاعفات الخطيرة.
تشخيص التهاب العظم والنقي في العمود الفقري
يتطلب تشخيص التهاب العظم والنقي في العمود الفقري نهجًا دقيقًا ومتعدد الأوجه، نظرًا لتشابه أعراضه مع حالات أخرى. يعتمد التشخيص على مزيج من التاريخ المرضي، الفحص السريري، الفحوصات المخبرية، والتصوير الطبي.
1. التاريخ المرضي والفحص السريري
يقوم الأستاذ الدكتور محمد هطيف وفريقه بجمع معلومات مفصلة عن الأعراض التي تعاني منها، مدة ظهورها، أي عدوى سابقة، وجود أمراض مزمنة، أو استخدام أدوية معينة. يشمل الفحص السريري تقييمًا للألم، مدى حركة العمود الفقري، وفحصًا عصبيًا دقيقًا للتحقق من وجود أي ضعف، خدر، أو مشاكل في ردود الأفعال.
2. الفحوصات المخبرية (تحاليل الدم)
تساعد تحاليل الدم في تأكيد وجود عدوى والتهاب في الجسم:
- تعداد الدم الكامل (CBC): قد يظهر ارتفاعًا في عدد كريات الدم البيضاء.
- معدل ترسيب كرات الدم الحمراء (ESR): ارتفاعه يشير إلى وجود التهاب نشط.
- البروتين التفاعلي C (CRP): مؤشر آخر للالتهاب، وغالبًا ما يكون مرتفعًا جدًا في حالات التهاب العظم والنقي.
- مزارع الدم: قد تساعد في تحديد نوع البكتيريا المسببة للعدوى إذا كانت قد وصلت إلى مجرى الدم.
3. التصوير الطبي
تُعد تقنيات التصوير ضرورية لتحديد موقع ومدى العدوى وتأثيرها على العظام والأنسجة المحيطة:
- الأشعة السينية (X-ray): قد تظهر تغييرات في العظام مثل تآكل الفقرات أو انهيارها، ولكن هذه التغييرات قد لا تكون واضحة في المراحل المبكرة من العدوى.
- التصوير بالرنين المغناطيسي (MRI): هو الفحص الأكثر حساسية ودقة لتشخيص التهاب العظم والنقي في العمود الفقري. يمكنه الكشف عن العدوى في مراحلها المبكرة، وتحديد مدى انتشارها في العظام والأقراص والأنسجة الرخوة المحيطة، وتقييم أي ضغط على الحبل الشوكي أو الأعصاب.
- التصوير المقطعي المحوسب (CT scan): يوفر صورًا تفصيلية للعظام وقد يكون مفيدًا في تقييم مدى تدمير العظم وتخطيط الجراحة.
- المسح العظمي (Bone Scan) أو مسح PET/CT: يمكن أن يحدد مناطق النشاط الالتهابي في العظام، وهو مفيد في الحالات التي لا تكون فيها فحوصات أخرى حاسمة.
4. خزعة العظم (Bone Biopsy)
تُعد خزعة العظم هي الطريقة الأكثر تأكيدًا لتشخيص التهاب العظم والنقي وتحديد الكائن الحي المسبب للعدوى. يتم أخذ عينة صغيرة من العظم المصاب (عادة بإبرة تحت توجيه الأشعة السينية أو الأشعة المقطعية) وإرسالها إلى المختبر لتحليلها وزراعتها لتحديد نوع البكتيريا أو الفطريات. هذا يسمح للأطباء باختيار المضاد الحيوي الأنسب للعلاج.
بفضل الخبرة الواسعة للدكتور محمد هطيف وفريقه في مستشفى كليوباترا، يتم إجراء جميع هذه الفحوصات بدقة عالية لضمان تشخيص دقيق وشامل، مما يمهد الطريق لخطة علاجية فعالة ومخصصة لكل مريض.
خيارات علاج التهاب العظم والنقي في العمود الفقري
يعتمد علاج التهاب العظم والنقي في العمود الفقري على عدة عوامل، بما في ذلك شدة العدوى، الكائن الحي المسبب، مدى تدمير العظم، ووجود أي مضاعفات عصبية. عادة ما يكون العلاج متحفظًا (غير جراحي) في البداية، مع اللجوء إلى الجراحة عند الضرورة.
العلاج التحفظي غير الجراحي
يُعد العلاج غير الجراحي هو الخيار الأول لمعظم حالات التهاب العظم والنقي في العمود الفقري، ويركز بشكل أساسي على القضاء على العدوى ودعم الشفاء.
العلاج بالمضادات الحيوية
العلاج بالمضادات الحيوية هو حجر الزاوية في علاج التهاب العظم والنقي. يعتمد اختيار المضاد الحيوي على نتائج زراعة العينة المأخوذة من الخزعة، والتي تحدد نوع البكتيريا الحساسة لأي مضاد حيوي.
- المضادات الحيوية الوريدية: عادة ما يبدأ العلاج بالمضادات الحيوية عن طريق الوريد (IV) لمدة تتراوح بين 4 إلى 6 أسابيع. هذا يضمن وصول جرعات عالية وفعالة من الدواء إلى موقع العدوى.
- المضادات الحيوية الفموية: بعد الانتهاء من دورة المضادات الحيوية الوريدية، يتبعها عادة دورة من المضادات الحيوية الفموية لمدة تتراوح بين أسبوعين إلى عدة أشهر، حسب استجابة المريض وشدة العدوى.
- حالات خاصة (السل): في حالة العدوى الناتجة عن بكتيريا السل، قد يحتاج المرضى إلى تناول مجموعة من ثلاثة أدوية مضادة للسل لمدة تصل إلى عام كامل، أو حتى لفترة أطول في بعض الحالات.
يُشرف الأستاذ الدكتور محمد هطيف على خطط العلاج بالمضادات الحيوية بدقة، بالتعاون مع أخصائيي الأمراض المعدية، لضمان اختيار الدواء المناسب بالجرعة الصحيحة والمدة الكافية.
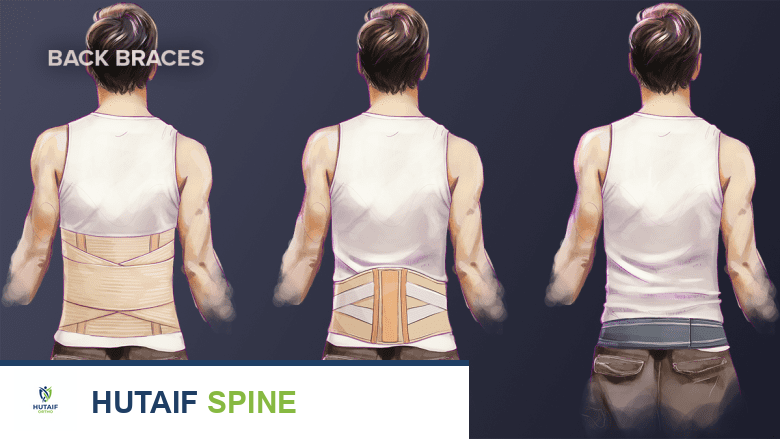
الدعامات والراحة

الدعامات قد تساعد في تعزيز استقرار العمود الفقري أثناء الشفاء.
يُوصى باستخدام الدعامات (Bracing) لتوفير الثبات للعمود الفقري أثناء فترة شفاء العدوى. تساعد الدعامة في تقليل الحركة في المنطقة المصابة، مما يخفف الألم ويدعم عملية التئام العظام.
- المدة: تستمر فترة استخدام الدعامة عادة من 6 إلى 12 أسبوعًا، أو حتى يظهر الاندماج العظمي على الأشعة السينية، أو حتى يهدأ ألم المريض بشكل كبير.
- النوع: تعمل الدعامة الصلبة بشكل أفضل، ولا يحتاج المريض إلى ارتدائها إلا عند القيام بالأنشطة.
- الراحة: تُعد الراحة جزءًا أساسيًا من العلاج، حيث تساعد الجسم على تركيز طاقته على محاربة العدوى والشفاء.
إدارة الألم
إلى جانب المضادات الحيوية والدعامات، يتم وصف مسكنات الألم لتخفيف الانزعاج وتحسين جودة حياة المريض أثناء فترة العلاج. قد تشمل هذه المسكنات مضادات الالتهاب غير الستيرويدية (NSAIDs) أو مسكنات أقوى حسب الحاجة.
العلاج الجراحي والاعتبارات
في بعض الحالات، قد لا يكون العلاج غير الجراحي كافيًا، وتصبح الجراحة ضرورية للسيطرة على العدوى ومنع أو إصلاح المضاعفات. يمتلك الأستاذ الدكتور محمد هطيف خبرة واسعة في إجراء جراحات العمود الفقري المعقدة، بما في ذلك تلك المتعلقة بالتهاب العظم والنقي.
شاهد فيديو دمج الفقرات القطنية الخلفي بين الجسمين (PLIF)
متى تكون الجراحة ضرورية؟
تُعتبر الجراحة خيارًا في الحالات التالية:
- فشل العلاج بالمضادات الحيوية: إذا لم تستجب العدوى بشكل كافٍ للمضادات الحيوية بعد فترة زمنية معقولة.
- الضغط على العناصر العصبية: إذا تسببت العدوى أو الخراج (مثل الخراج فوق الجافية) في ضغط على الحبل الشوكي أو جذور الأعصاب، مما يؤدي إلى ضعف، خدر، أو مشاكل في التحكم في المثانة/الأمعاء.
- تدمير عظمي كبير وتشوه: إذا أدت العدوى إلى تدمير شديد للفقرات، مما يسبب عدم استقرار العمود الفقري، تشوهًا، أو ألمًا شديدًا.
- وجود خراج كبير: يتطلب تصريفًا جراحيًا.
إزالة الضغط الجراحي (Decompression)
إذا كان هناك خراج فوق الجافية يضغط على العناصر العصبية (الحبل الشوكي أو الأعصاب)، فإن إزالة الضغط الجراحي تصبح ضرورية. تهدف هذه العملية إلى تخفيف الضغط فورًا لمنع تلف عصبي دائم. نظرًا لأن إزالة الضغط الجراحي غالبًا ما تزيد من عدم استقرار العمود الفقري، فغالبًا ما يتم تضمين التثبيت والدمج (Fusion) لمنع تفاقم التشوه والألم.
تنظيف وإزالة المواد المصابة (Debridement)
إذا لم تستجب العدوى للعلاج بالمضادات الحيوية، فقد تكون هناك حاجة إلى التنظيف الجراحي وإزالة المواد المصابة (القيح والعظام الميتة). معظم العدوى تكون سائدة في الهياكل الأمامية (مثل جسم الفقرة)، ويُفضل إجراء التنظيف من خلال نهج أمامي (من الأمام).
تثبيت العمود الفقري والدمج (Fusion and Instrumentation)
بعد إزالة العظم المصاب، يتم أيضًا تثبيت العمود الفقري ودمجه. هذا ضروري لاستعادة استقرار العمود الفقري ومنع الانهيار أو التشوه المستقبلي.
شاهد جراحة دمج الفقرات القطنية الأمامية والخلفية
- الطعوم العظمية (Bone Grafts): عادة ما يُستخدم طعوم عظمية من ورك المريض في الجزء الأمامي من العمود الفقري، حيث يتركز معظم الالتهاب، بدلاً من استخدام الغرسات المعدنية. هناك جدل حول ما إذا كان استخدام الغرسات المعدنية يقلل من خطر القضاء على العدوى.
- الغرسات المعدنية (Instrumentation): غالبًا ما يتبع زرع العظم لدعم العمود الفقري الأمامي (في مقدمة العمود الفقري) تثبيت خلفي (في الجزء الخلفي من العمود الفقري). يوضع الجهاز في بيئة نظيفة نسبيًا ويقلل من فرصة الإصابة بعدوى بكتيرية حول الجهاز.
إعادة بناء العناصر العظمية
قد تكون الجراحة ضرورية أيضًا إذا كان هناك قدر كبير من التدمير العظمي مع ما ينتج عنه من تشوه وألم. يمكن أن تساعد إعادة بناء العناصر العظمية وتثبيت العمود الفقري في تقليل الألم ومنع المزيد من انهيار العمود الفقري. عادة ما تحتاج الجراحة إلى أن تتم من خلال نهج أمامي (من الأمام) وخلفي (من الخلف) مدمج.
يقوم الأستاذ الدكتور محمد هطيف بتقييم كل حالة بعناية فائقة، ويشرح للمرضى جميع الخيارات المتاحة، ويضع خطة علاجية مخصصة تضمن أفضل النتائج الممكنة، مع التركيز على السلامة والفعالية.
التعافي وإعادة التأهيل بعد علاج التهاب العظم والنقي
عملية التعافي بعد علاج التهاب العظم والنقي في العمود الفقري هي جزء حيوي من الرحلة نحو الشفاء الكامل. سواء كان العلاج تحفظيًا أو جراحيًا، فإن الالتزام بخطة التعافي يساهم بشكل كبير في استعادة الوظيفة وتقليل خطر الانتكاس.
1. متابعة ما بعد العلاج
- المضادات الحيوية: من الضروري إكمال دورة المضادات الحيوية كاملة، حتى لو شعرت بتحسن. التوقف المبكر قد يؤدي إلى عودة العدوى أو تطور بكتيريا مقاومة للمضادات الحيوية.
- فحوصات الدم الدورية: سيقوم الدكتور محمد هطيف بطلب فحوصات دم دورية (مثل ESR و CRP) لمراقبة استجابة الجسم للعلاج والتأكد من انحسار الالتهاب.
- فحوصات التصوير: قد تكون هناك حاجة لإجراء فحوصات تصوير متابعة (مثل الأشعة السينية أو الرنين المغناطيسي) لتقييم شفاء العظام واستقرار العمود الفقري.
2. إدارة الألم
قد يستمر الألم لفترة بعد العلاج، وسيتم توجيهك بشأن كيفية إدارته بفعالية باستخدام المسكنات الموصوفة أو العلاجات الأخرى.
3. العلاج الطبيعي وإعادة التأهيل
- تقوية العضلات: بعد فترة الراحة، قد يحتاج المريض إلى العلاج الطبيعي لاستعادة قوة العضلات المحيطة بالعمود الفقري.
- تحسين المرونة: تمارين الإطالة والتحريك اللطيفة يمكن أن تساعد في استعادة مرونة العمود الفقري.
- استعادة الوظيفة: يهدف العلاج الطبيعي إلى مساعدة المريض على استعادة قدرته على أداء الأنشطة اليومية بشكل طبيعي وآمن.
- الدعامات: الاستمرار في استخدام الدعامة حسب توجيهات الطبيب.
4. تعديلات نمط الحياة
- الراحة الكافية: الجسم يحتاج إلى وقت للشفاء.
- التغذية السليمة: نظام غذائي غني بالبروتين والفيتامينات والمعادن يدعم الشفاء.
- تجنب الأنشطة الشاقة: يجب تجنب رفع الأثقال أو الأنشطة التي تضع ضغطًا كبيرًا على العمود الفقري حتى يسمح الطبيب بذلك.
- الإقلاع عن التدخين: التدخين يؤثر سلبًا على شفاء العظام ويزيد من خطر العدوى.
يقدم الأستاذ الدكتور محمد هطيف وفريقه في صنعاء دعمًا شاملاً للمرضى خلال فترة التعافي، مع خطط إعادة تأهيل مخصصة تضمن أفضل استعادة للوظيفة وتقليل فرص المضاعفات.
دور الأستاذ الدكتور محمد هطيف في علاج التهاب العظم والنقي
عندما يتعلق الأمر بحالة معقدة وخطيرة مثل التهاب العظم والنقي في العمود الفقري، فإن اختيار الطبيب المناسب يحدث فرقًا كبيرًا في مسار العلاج والنتائج النهائية. في صنعاء واليمن، يُعد الأستاذ الدكتور محمد هطيف مرجعًا لا يُضاهى في جراحة العظام والعمود الفقري، ويتميز بتقديم رعاية طبية استثنائية في هذا المجال.
خبرة لا مثيل لها
يمتلك الدكتور محمد هطيف سنوات طويلة من الخبرة العملية والأكاديمية في تشخيص وعلاج أمراض العمود الفقري، بما في ذلك الحالات المعقدة لالتهاب العظم والنقي. إن فهمه العميق للتشريح المعقد للعمود الفقري، ومعرفته بأحدث التقنيات الجراحية وغير الجراحية، يجعله الخيار الأول للمرضى الباحثين عن أفضل ر
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك