الانزلاق الغضروفي القطني: دليلك الشامل للتشخيص والعلاج والتعافي مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
الانزلاق الغضروفي القطني هو حالة تتميز بانفتاق مادة القرص الفقري وضغطها على جذور الأعصاب، مسببة الألم والضعف. يشمل العلاج خيارات غير جراحية مثل الراحة والعلاج الطبيعي، أو التدخل الجراحي عند الضرورة لاستعادة الوظيفة وتخفيف الأعراض.
الخلاصة الطبية السريعة: الانزلاق الغضروفي القطني هو حالة تتميز بانفتاق مادة القرص الفقري وضغطها على جذور الأعصاب، مسببة الألم والضعف. يشمل العلاج خيارات غير جراحية مثل الراحة والعلاج الطبيعي، أو التدخل الجراحي عند الضرورة لاستعادة الوظيفة وتخفيف الأعراض.
مقدمة
يُعد الانزلاق الغضروفي القطني، المعروف أيضًا بالديسك القطني، أحد الأسباب الشائعة لآلام الظهر والساق، ويؤثر على جودة حياة الكثيرين. تحدث هذه الحالة عندما تبرز المادة الهلامية اللينة داخل القرص الفقري (النواة اللبية) عبر تمزق في الطبقة الخارجية الصلبة (الحلقة الليفية)، مما يضغط على الأعصاب الشوكية المحيطة ويسبب مجموعة من الأعراض المؤلمة والمزعجة.
في هذا الدليل الشامل، سنستكشف بعمق كل جوانب الانزلاق الغضروفي القطني، بدءًا من فهم تشريح العمود الفقري وصولاً إلى أحدث طرق التشخيص والعلاج والتعافي. نهدف إلى تزويدك بالمعلومات الدقيقة والموثوقة لمساعدتك على فهم حالتك بشكل أفضل واتخاذ قرارات مستنيرة بشأن صحتك.
يُعد الأستاذ الدكتور محمد هطيف من أبرز الخبراء في جراحة العظام والعمود الفقري في صنعاء واليمن، ويتمتع بخبرة واسعة في تشخيص وعلاج حالات الانزلاق الغضروفي القطني المعقدة. بفضل معرفته العميقة والتزامه بأحدث التقنيات الطبية، يقدم الدكتور محمد هطيف رعاية متكاملة وشخصية لمرضاه، مساهمًا في تحقيق أفضل النتائج الممكنة واستعادة جودة الحياة. سنسلط الضوء في هذا الدليل على أهمية الخبرة الطبية المتقدمة في التعامل مع هذه الحالات، وكيف يمكن أن تحدث فارقًا كبيرًا في مسار العلاج.
التشريح
لفهم الانزلاق الغضروفي القطني، من الضروري أولاً فهم التشريح الأساسي للعمود الفقري ومكوناته. العمود الفقري هو هيكل معقد يوفر الدعم والحماية للحبل الشوكي والأعصاب، ويسمح بالحركة المرنة.
مكونات القرص الفقري
يتكون القرص الفقري من ثلاثة مكونات وظيفية رئيسية:
*
الحلقة الليفية (Annulus Fibrosus):
تتكون من حلقات متحدة المركز من الألياف القوية، غالبًا من الكولاجين من النوع الأول. تعمل هذه الحلقة كحاجز خارجي صلب يحوي النواة اللبية ويساعد على توزيع الأحمال الميكانيكية.
*
النواة اللبية (Nucleus Pulposus):
هي مادة هلامية لزجة تقع في مركز القرص، وتحتوي على الكولاجين من النوع الثاني والبروتيوغليكان. وظيفتها الرئيسية هي امتصاص الصدمات وتوزيع الضغط.
*
الصفائح الفقرية النهائية (Vertebral Endplates):
تتكون من غضروف زجاجي وتغطي الأسطح العلوية والسفلية للأجسام الفقرية، وتفصلها عن القرص. تسمح هذه الصفائح بانتشار المغذيات إلى النواة اللبية وإزالة الفضلات منها.
تعمل هذه المكونات معًا لتمكين حركة العمود الفقري، وتوفير الاستقرار، وحماية الهياكل العصبية القريبة.
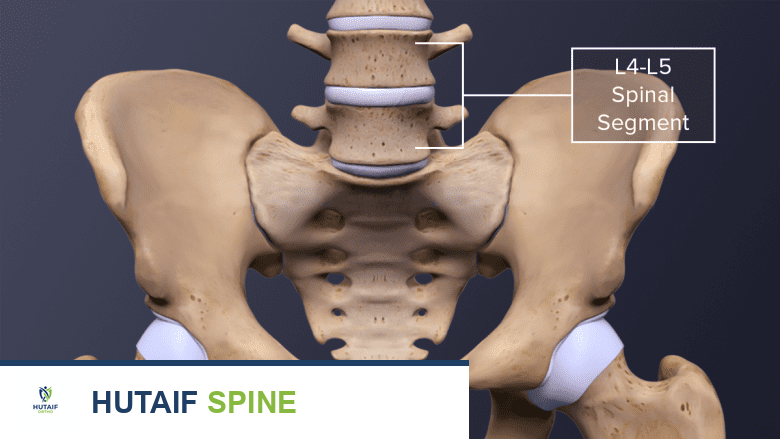
تشريح العمود الفقري القطني
تتكون الوحدة التشريحية للعمود الفقري القطني من الجسم الفقري، وعناصره الخلفية الملحقة، والقرص الموجود أسفله. تسافر جذور الأعصاب داخل الكيس الجافوي المشترك (ذيل الفرس - Cauda Equina) وتخرج عند كل مستوى، ويتم ترقيمها وفقًا للنتوء الفقري (pedicle) الذي تمر من تحته.
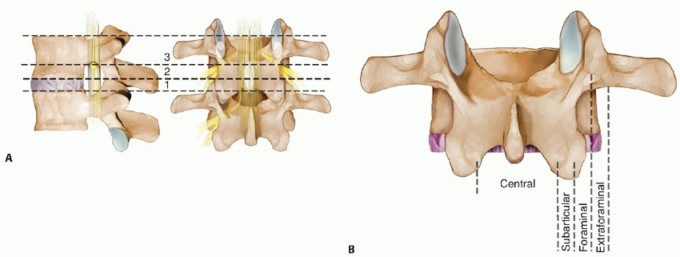
مناطق القناة الشوكية
تنقسم القناة الشوكية إلى مناطق من الإنسي إلى الوحشي، وهي:
*
القناة المركزية (Central Canal):
المنطقة المحورية التي يمر عبرها الحبل الشوكي.
*
المنطقة تحت المفصلية (Subarticular Zone):
تقع تحت المفصل الوجيهي.
*
المنطقة الثقابية (Foraminal Zone):
المنطقة التي يخرج منها العصب الشوكي عبر الثقبة العصبية.
*
المنطقة خارج الثقابية (Extraforaminal Zone):
المنطقة الوحشية البعيدة عن الثقبة.
يُعد الفهم الدقيق لتشريح العمود الفقري، وخاصة هذه المناطق، أمرًا بالغ الأهمية لتحديد موقع الانزلاق الغضروفي وتأثيره على الأعصاب، وهو ما يعتمد عليه الأستاذ الدكتور محمد هطيف في تخطيط العلاج الدقيق لكل حالة.
الأسباب وعوامل الخطر
يحدث الانزلاق الغضروفي القطني نتيجة لمجموعة من العوامل التي تؤثر على سلامة القرص الفقري.
آلية حدوث الانزلاق الغضروفي
في القرص الطبيعي، تقوم النواة اللبية بامتصاص وإطلاق الماء لموازنة الأحمال الميكانيكية، بينما تحول الحلقة الليفية هذه الأحمال إلى إجهادات محيطية، محتويةً المادة النووية. تسمح الصفائح الفقرية النهائية بانتشار المغذيات داخل النواة وخروج الفضلات منها. هذه المكونات معًا تضمن الحركة والاستقرار وحماية الهياكل العصبية.
مع تدهور القرص المبكر أو المتوسط، تفشل الصفائح الفقرية في السماح بانتشار كافٍ للمغذيات، وتفشل النواة في استبدال البروتيوغليكان المتحلل، وتضعف الحلقة الليفية. يمكن أن يؤدي هذا إلى خلل وظيفي ميكانيكي حيوي واحتمال انفتاق المادة النووية.
العديد من حالات الانزلاق الغضروفي لا تسبب الألم أو الأعراض العصبية. يتطلب حدوث خلل وظيفي في جذر العصب وما يرتبط به من اعتلال جذري عصبي وعرق النسا، مزيجًا من الانزلاق الغضروفي وضغط جذر العصب والتهاب في الواجهة بينهما.
التاريخ الطبيعي للانزلاق الغضروفي
أظهرت الدراسات أن أكثر من 90% من المرضى الذين يعانون من الانزلاق الغضروفي القطني لأول مرة سيتحسنون بمرور الوقت ومع العلاج غير الجراحي. يجب ألا يُنظر في الجراحة إلا عند وجود مؤشرات واضحة.
تشمل المؤشرات المطلقة للجراحة:
* تأثر المثانة أو الأمعاء بسبب انزلاق غضروفي هائل.
* متلازمة ذيل الفرس (Cauda Equina Syndrome)، والتي تتطلب تدخلاً جراحيًا فوريًا.
* تدهور عصبي تدريجي، حيث يكون التدخل المبكر أفضل من الناحية التنبؤية.
يؤكد الأستاذ الدكتور محمد هطيف على أهمية التقييم الدقيق لكل حالة لتحديد مسار العلاج الأنسب، مع الأخذ في الاعتبار التاريخ الطبيعي للمرض وتفضيلات المريض.
الأعراض والعلامات
تتفاوت أعراض الانزلاق الغضروفي القطني بشكل كبير اعتمادًا على حجم الانزلاق وموقعه وعلى جذر العصب المتأثر.
الأعراض الشائعة
الشكوى الأكثر شيوعًا لدى مرضى الانزلاق الغضروفي القطني هي الألم، والذي قد يكون مصحوبًا أو غير مصحوب بالخدر أو الضعف في توزيع تشريحي محدد لعصب واحد. يمكن أن تشمل الأعراض ما يلي:
*
ألم الظهر:
غالبًا ما يكون حادًا أو مزمنًا، ويزداد سوءًا مع الحركة أو السعال أو العطس.
*
ألم الساق (عرق النسا):
يمتد الألم من الأرداف إلى أسفل الساق، وقد يصل إلى القدم. غالبًا ما يكون حادًا وحارقًا أو على شكل وخز.
*
الخدر والتنميل:
إحساس بالخدر أو التنميل في منطقة معينة من الساق أو القدم، تتوافق مع توزيع العصب المتأثر.
*
الضعف العضلي:
قد يلاحظ المريض ضعفًا في عضلات معينة في الساق أو القدم، مما يؤثر على القدرة على المشي أو رفع القدم.
*
فقدان ردود الفعل:
قد تتأثر ردود الفعل الوترية العميقة في الساق.
متى يجب زيارة الطبيب
يجب على المرضى الذين يعانون من أي من الأعراض المذكورة أعلاه، خاصة إذا كانت شديدة أو متفاقمة، استشارة طبيب متخصص. كما أن هناك علامات تحذيرية تتطلب عناية طبية فورية، وهي:
* ضعف أو خدر مفاجئ ومتفاقم في الساقين.
* صعوبة في التحكم في المثانة أو الأمعاء (سلس البول أو البراز).
* خدر في منطقة الفخذ والأرداف (منطقة السرج).
* ألم شديد لا يزول بالمسكنات أو الراحة.
يُشدد الأستاذ الدكتور محمد هطيف على أهمية التشخيص المبكر والدقيق لتجنب المضاعفات المحتملة وضمان بدء العلاج المناسب في الوقت المناسب.
التشخيص الدقيق
يعتمد التشخيص الدقيق للانزلاق الغضروفي القطني على مزيج من التاريخ المرضي المفصل، والفحص السريري الشامل، ودراسات التصوير الطبي المتقدمة.
الفحص السريري والتاريخ المرضي
يبدأ الأستاذ الدكتور محمد هطيف بتقييم شامل يتضمن:
*
التاريخ المرضي:
جمع معلومات حول الأعراض، مدتها، شدتها، العوامل التي تزيدها أو تخففها، وأي تاريخ سابق لإصابات الظهر أو أمراض أخرى.
*
الفحص البدني:
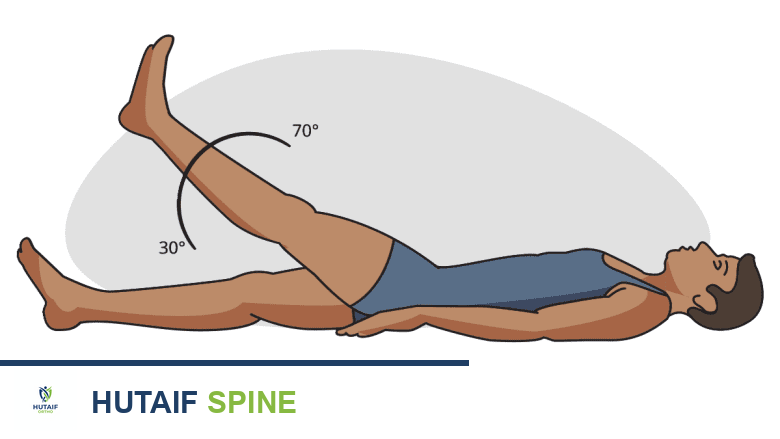
يتضمن تقييمًا دقيقًا للحركة، والقوة العضلية، والإحساس، وردود الفعل العصبية في الساقين. يبحث الطبيب عن علامات محددة لضغط جذر العصب، مثل اختبار رفع الساق المستقيمة (Straight Leg Raise Test).
فحوصات التصوير الطبي
تُعد فحوصات التصوير الطبي حاسمة لتأكيد التشخيص وتحديد موقع وحجم الانزلاق الغضروفي.
*
التصوير بالرنين المغناطيسي (MRI):
هو الدراسة التصويرية المفضلة لتشخيص وتصنيف الانزلاق الغضروفي القطني. يتميز بحساسية ونوعية عالية، ويوفر معلومات تفصيلية لتخطيط الجراحة قبل إجرائها. بفضل خبرة الأستاذ الدكتور محمد هطيف، يتم استخدام صور الرنين المغناطيسي لتحديد الجذر العصبي المصاب بدقة وتحديد موقع المادة المنفتقة بالنسبة لمساحة القرص والقناة الشوكية وجذر العصب.
*
التصوير المقطعي المحوسب (CT) مع تصوير النخاع (Myelography):
أقل تحديدًا من الرنين المغناطيسي ولكنه يوفر حساسية ممتازة عندما يكون الرنين المغناطيسي غير متاح أو ممنوع (مثل وجود أجهزة معدنية معينة في الجسم).
*
الأشعة السينية العادية (Plain Radiographs):
قد تظهر تضيقًا في مساحة القرص أو تكوّن نتوءات عظمية مبكرة. يمكن أن تكون مفيدة في استبعاد الأمراض المدمرة غير المتوقعة وتحديد التشوهات العظمية التي قد تكون مهمة للتخطيط قبل الجراحة.
التشخيص التفريقي
من المهم التمييز بين الانزلاق الغضروفي القطني وحالات أخرى قد تسبب أعراضًا مشابهة. يشمل التشخيص التفريقي:
*
ضغط أو تهيج داخل النخاع الشوكي أو خارجه عند مستوى جذر العصب:
مثل تضيق العمود الفقري، التهاب العظم والنقي أو التهاب القرص، الأورام، أو التليف فوق الجافية.
*
ضغط أو تهيج داخل النخاع الشوكي أو خارجه بالقرب من جذر العصب:
مثل آفات المخروط والنخاع الشوكي (conus and cauda lesions)، أو خلل وظيفي داخلي في جذر العصب مثل الاعتلال العصبي أو التهاب العنكبوتية.
*
مصادر خارج العمود الفقري بعيدة عن جذر العصب:
قد تشمل مشاكل في مفصل الورك أو الحوض.
يُعد التمييز الدقيق بين هذه الحالات أمرًا بالغ الأهمية لتوجيه العلاج الصحيح، وهو ما يحرص عليه الأستاذ الدكتور محمد هطيف في تقييمه الشامل.
خيارات العلاج المتاحة
تتنوع خيارات علاج الانزلاق الغضروفي القطني بين الطرق غير الجراحية والجراحية، ويعتمد اختيار العلاج على شدة الأعراض، مدتها، استجابة المريض للعلاج الأولي، ووجود أي مؤشرات مطلقة للجراحة.
العلاج غير الجراحي
يُعد العلاج غير الجراحي هو الخط الأول لمعظم حالات الانزلاق الغضروفي القطني، خاصة وأن غالبية المرضى يتحسنون بمرور الوقت. تشمل خيارات العلاج غير الجراحي:
*
الراحة:
يجب أن تكون الراحة في الفراش محدودة بيومين إلى ثلاثة أيام. يُشجع على النشاط الخفيف لتجنب تصلب العضلات.
*
الأدوية:
*
المسكنات:
لتخفيف الألم.
*
مضادات الالتهاب غير الستيرويدية (NSAIDs):
لتقليل الالتهاب والألم.
*
مرخيات العضلات:
لتخفيف التشنجات العضلية.
*
الكورتيكوستيرويدات الفموية:
في بعض الحالات لتقليل الالتهاب الشديد.
*
العلاج الطبيعي:
يهدف إلى تقوية عضلات الجذع والظهر، وتحسين المرونة، وتعليم المريض الوضعيات الصحيحة لتخفيف الضغط على العمود الفقري.
*
الحقن:
*
حقن الستيرويد فوق الجافية (Epidural Steroid Injections):
يمكن أن توفر راحة مؤقتة من الألم عن طريق تقليل الالتهاب حول الأعصاب المضغوطة.
*
حقن جذور الأعصاب الانتقائية (Selective Nerve Root Blocks):
تستخدم لتحديد العصب المتأثر وتخفيف الألم.
*
تعديل النشاط:
قد يكون من الضروري تعديل الأنشطة اليومية أو المهنية لتجنب الحركات التي تزيد الألم.
*
الوقت:
كما ذكرنا، يتحسن أكثر من 90% من المرضى بمرور الوقت مع العلاج غير الجراحي. يجب الاستمرار في العلاج غير الجراحي لمدة 6 أسابيع إلى 3 أشهر ما لم تكن هناك مؤشرات مطلقة للجراحة.
دواعي التدخل الجراحي
بينما يتحسن معظم المرضى بالعلاج غير الجراحي، قد يكون التدخل الجراحي ضروريًا لبعض الحالات. تُصنف المؤشرات إلى مطلقة ونسبية:
المؤشرات المطلقة للجراحة:
* متلازمة ذيل الفرس (Cauda Equina Syndrome): وهي حالة طارئة تتطلب تدخلاً جراحيًا فوريًا بسبب الضغط الشديد على الأعصاب في نهاية الحبل الشوكي، مما يؤدي إلى ضعف في الساقين، خدر في منطقة السرج، وفقدان التحكم في المثانة والأمعاء.
* تدهور عصبي تدريجي: مثل ضعف متزايد في العضلات أو فقدان الإحساس.
المؤشرات النسبية للجراحة:
* فشل الإجراءات التحفظية (غير الجراحية) لأكثر من 6 أسابيع إلى 3 أشهر.
* تكرار عرق النسا بشكل كبير.
* عجز عصبي كبير يؤثر على جودة الحياة.
في كل حالة، يجب أن يكون المريض مُطلعًا بشكل كامل ويفهم أفضل الأدلة المتاحة. يؤكد الأستاذ الدكتور محمد هطيف على أن الجراحة يجب أن تكون خيارًا مدروسًا بعناية، بعد استنفاد الخيارات غير الجراحية، إلا في حالات الطوارئ.
التدخل الجراحي
تُعد جراحة استئصال القرص المفتوح واستئصال القرص المجهري (Open Discectomy and Microdiscectomy) المعيار الذهبي للتقنيات الجراحية للانزلاق الغضروفي القطني، مع نتائج موثقة جيدًا على المدى القصير والطويل.
التخطيط قبل الجراحة
يُعد التخطيط قبل الجراحة أمرًا حيويًا ويهدف إلى الإجابة على ثلاثة أسئلة رئيسية:
1. ما هو جذر العصب المتأثر؟
2. أين تقع المادة المنفتقة بالنسبة لمساحة القرص، القناة الشوكية، وجذر العصب؟
3. ما هو النهج الذي سيوفر أفضل رؤية ووصول مع تقليل إصابة الأنسجة غير المتورطة مباشرة في العملية المرضية؟
بفضل خبرة الأستاذ الدكتور محمد هطيف، يتم تحليل صور الرنين المغناطيسي بدقة فائقة لتحديد هذه الجوانب بدقة، مما يقلل من مخاطر المضاعفات الجراحية مثل نسيان الآفة أو إصابة جذر العصب.
وضعية المريض
تُستخدم عادةً وضعية "الركوع" للمريض، حيث يتم تثبيته على إطار خاص (مثل إطار أندروز، ويلسون، أو طاولة جاكسون). يساعد بعض الثني في الورك والركبة على تقليل تقوس العمود الفقري القطني وتسهيل الوصول عبر النافذة بين الصفائح الفقرية. يجب أن يكون البطن حرًا لتقليل الضغط داخل البطن والتدفق الوريدي الخلفي. يجب أن تكون الأكتاف متباعدة بأقل من 90 درجة مع بعض الثني، ويجب أن يكون الرقبة في وضع محايد أو مثنية بلطف. يجب حماية العينين وتوسيد المرفقين والركبتين والقدمين جيدًا.
طرق الوصول الجراحي
- نهج النافذة بين الصفائح الفقرية (Interlaminar Window Approach): يُستخدم في حوالي 90% من حالات الانزلاق الغضروفي القطني التي تتطلب جراحة. وهو مناسب للانزلاقات داخل القناة المركزية أو المناطق تحت المفصلية من L1 إلى S1، وللانزلاقات داخل الثقبة عند L5-S1.
- نهج النافذة بين النتوءات المستعرضة (Intertransverse Window Approach): يُستخدم في حوالي 10% من الحالات وهو مناسب للانزلاقات داخل المناطق الثقابية وخارج الثقابية من L1 إلى L5.
التقنيات الجراحية
تبدأ الجراحة بشق جلدي في خط الوسط الخلفي مباشرة، يمتد من أعلى النتوء الشوكي العلوي إلى أسفل النتوء الشوكي السفلي. ثم يتم تحريك الأنسجة تحت الجلد بلطف وسحبها للسماح برؤية اللفافة الظهرية القطنية. ومن هنا، يتم اختيار أحد نهجي الوصول بناءً على موقع الانزلاق الغضروفي.
1. نهج النافذة بين الصفائح الفقرية:
* يتم شق اللفافة الظهرية القطنية قبالة خط الوسط مباشرة على الجانب المصاب.
* يُستخدم رافعة كوب (Cobb elevator) لرفع العضلة (المتعددة الفصائل - multifidus) بلطف من النتوءات الشوكية إلى الجزء الأوسط من المفصل الوجيهي جانبيًا. يجب أن يكون مدى رفع العضلات محدودًا بالقدر اللازم للسماح بتعريض كافٍ للصفيحة الفقرية لإجراء استئصال جزئي للصفيحة (laminotomy).
* يتم بعد ذلك وضع مبعد جراحي، مع خطاف إنسي للرباط بين الشوكي وشفرة لسحب العضلات الجانبي اللطيف. يتم الحصول على صورة بالأشعة السينية (C-arm) أثناء الجراحة أو صورة شعاعية جانبية لتأكيد المستوى.
* يتم الحصول على الإضاءة والتكبير باستخدام مجهر جراحي أو مصباح أمامي وعدسات مكبرة. ثم يتم إجراء استئصال جزئي للصفيحة على السطح السفلي للصفيحة العلوية واستئصال جزئي للمفصل الوجيهي باستخدام ملقط كيريسون (Kerrison rongeur). يجب أن يكون مدى الاستئصال كافيًا للسماح بالرؤية الكاملة لجذر العصب الكامن في منطقة الضغط والسماح بالوصول لاستئصال مادة القرص المنفتقة.
* يتم التعامل مع الرباط الأصفر (ligamentum flavum) باستخدام إحدى تقنيتين. ثم يتم تحديد الحافة الجانبية لجذر العصب العابر.
* بالنسبة للانزلاقات داخل القناة أو المناطق تحت المفصلية، يتم تحريك جذر العصب العابر بلطف نحو الإنسي، مما يسمح بتعريض القرص المنفتق. إذا كان الجذر غير متحرك، يجب إزالة المزيد من العظام داخل المنطقة تحت المفصلية (استئصال جزئي إنسي للمفصل الوجيهي) لتوفير رؤية وجس الحافة الإنسية للنتوء الفقري المرتبط بالجذر العابر.
* بمجرد إزالة الشظايا الأكبر، يصبح الجذر العابر متحركًا، مما يتيح وصولاً أكبر.
* يتم بعد ذلك الحصول على إرقاء عن طريق وضع قطع صغيرة من الجلفوم (Gelfoam) أو الثرومبين بلطف في المنطقة العلوية والسفلية من مساحة القرص المكشوفة.
* بالنسبة للانزلاقات التي تمتد إلى الأسفل إلى الطابق الثالث من المستوى السفلي، يكون الانزلاق عادة داخل "إبط" الجذر العابر. لا يستخدم سحب الجذر؛ بل يتم إزالة الانزلاق بلطف.
* بمجرد رؤيتها، تتم إزالة أي مادة قرص حرة باستخدام ملقط الغدة النخامية (pituitary rongeur). يتم استخدام مسبار ذو طرف كروي لإزالة أي شظايا حرة إضافية مختبئة في المنطقة تحت المفصلية أو تحت الكيس الجافوي المشترك أو الجذر. ثم يتم الدخول إلى مساحة القرص عن طريق شق الحلقة الليفية (annulotomy). داخل مساحة القرص، تتم إزالة أي شظايا رخوة باستخدام ملقط الغدة النخامية ويتم غسل مساحة القرص.
* يكتمل استئصال القرص عندما لا يمكن إزالة أي شظايا رخوة إضافية من مساحة القرص ويتم تأكيد حرية حركة جذر العصب. يتم غسل الجرح جيدًا وإغلاقه في ثلاث طبقات (اللفافة، الأنسجة تحت الجلد، والجلد).
2. نهج النافذة بين النتوءات المستعرضة:
* يتم شق اللفافة الظهرية القطنية بعرض إصبع ونصف عن خط الوسط طوليًا.
* يتم فصل المستوى بين العضلة المتعددة الفصائل إنسيًا والعضلة الطولى جانبيًا عن طريق تشريح بالإصبع، مما يسمح بلمس المفصل الوجيهي.
* يتم وضع مبعد داخل هذا المستوى ويتم الحصول على صورة بالأشعة السينية (C-arm) أثناء الجراحة لتأكيد المستوى.
* يتم تعريض طرف الناتئ المفصلي العلوي والجزء الجانبي من البرزخ بين النتوئين (pars interarticularis) بالكي الكهربائي ويتم استئصالهما جزئيًا.
* يتم سحب الغشاء بين النتوءات المستعرضة بلطف جانبيًا باستخدام مسبار ذو طرف كروي.
* يتم استخدام تشريح لطيف وغير حاد لتحديد جذر العصب الخارج والمادة المنفتقة الكامنة. يتم استخدام مسبار ذو طرف كروي وملقط الغدة النخامية لإزالة الشظية الرخوة بلطف، مع تطبيق الحد الأدنى من السحب على الجذر.
* يتم غسل الجرح، ويتم الحصول على إرقاء، ويتم الإغلاق كما هو موضح سابقًا.
نصائح ومحاذير جراحية
يُشدد الأستاذ الدكتور محمد هطيف على عدة نقاط حاسمة لضمان سلامة ونجاح الجراحة:
*
تحديد المستوى الصحيح:
يُعد خطر التعرض للمستوى الخاطئ أو الجراحة في الجانب الخاطئ دائمًا موجودًا. يتم تحديد المستوى قبل الجراحة وأثناءها إشعاعيًا. يجب على الجراح توخي الحذر بشكل خاص مع المرضى الذين يعانون من السمنة المفرطة أو تقوس العمود الفقري القطني الشديد، حيث من الشائع تعريض المستوى الخاطئ على الرغم من التحديد الصحيح للشق الجلدي. يجب التأكد من المستوى الصحيح إشعاعيًا قبل دخول القناة الشوكية.
*
الفقرات الانتقالية:
في المرضى الذين يعانون من فقرات قطنية "انتقالية" (مثل تمفصل الفقرة القطنية الخامسة مع العجز أو تضخم الفقرة العجزية الأولى)، غالبًا ما يكون من الأفضل ربط المستوى في صور الأشعة أثناء الجراحة
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك