المايلوما المتعددة والعظام: دليل شامل للمرضى للتشخيص والعلاج في صنعاء مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
المايلوما المتعددة هي سرطان يصيب خلايا البلازما، وغالبًا ما يؤثر على العظام مسببًا آلامًا وكسورًا. يشمل علاجها الجراحة لتخفيف الألم وتثبيت العظام، والعلاج الإشعاعي، والعلاج الدوائي. يهدف العلاج إلى تحسين جودة الحياة والحفاظ على الوظيفة.
الخلاصة الطبية السريعة: المايلوما المتعددة هي سرطان يصيب خلايا البلازما، وغالبًا ما يؤثر على العظام مسببًا آلامًا وكسورًا. يشمل علاجها الجراحة لتخفيف الألم وتثبيت العظام، والعلاج الإشعاعي، والعلاج الدوائي. يهدف العلاج إلى تحسين جودة الحياة والحفاظ على الوظيفة.
مقدمة عن المايلوما المتعددة وتأثيرها على العظام
المايلوما المتعددة (Multiple Myeloma - MM) هي نوع من سرطانات الدم التي تنشأ من خلايا البلازما، وهي خلايا دم بيضاء مهمة في جهاز المناعة. تتكاثر هذه الخلايا السرطانية بشكل غير طبيعي في نخاع العظم، مما يؤدي إلى إنتاج بروتين غير طبيعي (بروتين مونوكلونال) ويتسبب في مجموعة واسعة من المشاكل الصحية، أبرزها وأكثرها تأثيرًا هي تلك التي تصيب الهيكل العظمي.
بصفتي الأستاذ الدكتور محمد هطيف، استشاري جراحة العظام والعمود الفقري في صنعاء، يتركز اهتمامي بشكل خاص على المظاهر الهيكلية لهذا المرض الشائع. إن تأثير المايلوما المتعددة على العظام كبير جدًا، فهو يؤثر بشكل مباشر على جودة حياة المريض، ويزيد من معاناته، ويتطلب استراتيجيات علاجية دقيقة ومتكاملة. تظهر إصابات العظام لدى أكثر من 80% من المرضى في مرحلة ما من مسار المرض، وتشمل هذه الإصابات:
*
الآفات العظمية المُحلِّلة (Osteolytic lesions):
مناطق ضعف في العظام بسبب تآكلها.
*
الكسور المرضية (Pathological fractures):
كسور تحدث في عظام ضعيفة بسبب المرض وليس نتيجة لإصابة قوية.
*
هشاشة العظام المنتشرة (Diffuse osteopenia):
ضعف عام في كثافة العظام.
هذه الأحداث المتعلقة بالهيكل العظمي (Skeletal-Related Events - SREs) يمكن أن تكون مدمرة، وتشمل كسورًا في الفقرات أو العظام الطويلة، انضغاط الحبل الشوكي، ارتفاع الكالسيوم في الدم، وآلام عظمية شديدة لا تستجيب للمسكنات التقليدية.
إن دور جراحة العظام في إدارة هذه المضاعفات محوري. الأهداف الرئيسية للتدخل الجراحي في مرضى المايلوما المتعددة هي في الأساس تخفيفية وداعمة:
* تخفيف الألم الشديد.
* استعادة أو الحفاظ على الوظيفة العصبية.
* توفير الاستقرار الميكانيكي لمنع أو علاج الكسور المرضية.
* تحسين جودة حياة المريض واستقلاله الوظيفي.
بالإضافة إلى ذلك، فإن الإدارة الفعالة لمضاعفات العظام تسهل استمرار العلاجات الجهازية المضادة للمايلوما، والتي تعتبر حاسمة للتحكم في المرض وتحسين فرص البقاء على قيد الحياة. في صنعاء واليمن عمومًا، نؤمن في عيادتي بضرورة اتباع نهج شامل ومتكامل لتقديم أفضل رعاية ممكنة لمرضى المايلوما المتعددة، مع التركيز على الجانب العظمي الذي غالبًا ما يكون مصدرًا رئيسيًا لمعاناتهم.
التشريح الحيوي وتأثير المايلوما على العظام
يعد فهم التحديات التشريحية والميكانيكية الحيوية الفريدة التي تفرضها العظام المتأثرة بالمايلوما أمرًا بالغ الأهمية لتخطيط وتنفيذ الجراحة بنجاح. تظهر آفات المايلوما عادةً كعيوب مُحلِّلة للعظام، مما يؤدي إلى ضعف هيكلي كبير.
تشريح العمود الفقري والميكانيكا الحيوية
العمود الفقري، وهو موقع شائع لإصابة المايلوما، يتكون من 33 فقرة توفر الدعم والحركة والحماية للحبل الشوكي.
*
بنية الفقرة:
تتكون كل فقرة من جسم فقري أمامي وقوس عصبي خلفي (سويقات، صفائح، نتوء شوكي، نتوءات عرضية). تستهدف المايلوما بشكل تفضيلي نخاع العظم الأحمر الغني بالأوعية الدموية داخل أجسام الفقرات، مما يؤدي إلى تدمير محلل وانهيار.
*
الحبل الشوكي والعناصر العصبية:
يمر الحبل الشوكي داخل القناة الفقرية، محميًا بالعناصر العظمية. يمكن أن ينشأ الانضغاط من انهيار الفقرات، أو تمدد الورم داخل القناة، أو ورم دموي فوق الجافية. يعد فهم توزيعات الأعصاب الحسية والحركية أمرًا بالغ الأهمية للتقييم العصبي.
*
مفهوم دينيس للأعمدة الثلاثة:
يقسم العمود الفقري إلى أعمدة أمامية (الرباط الطولي الأمامي، الثلثين الأماميين من جسم الفقرة، الحلقة الليفية)، ووسطى (الثلث الخلفي من جسم الفقرة، الرباط الطولي الخلفي)، وخلفية (العناصر الخلفية، الرباط فوق الشوكي، الرباط بين الشوكي، الرباط الأصفر). يشير إصابة عمودين أو أكثر إلى عدم الاستقرار، وغالبًا ما يتطلب تثبيتًا جراحيًا. غالبًا ما تؤثر المايلوما على الأعمدة الأمامية والوسطى.
*
الميكانيكا الحيوية لاستقرار العمود الفقري:
يعمل العمود الفقري كعمود حامل للحمل. تقلل الآفات المُحلِّلة من معامل مرونة العظم وقوة الانضغاط القصوى. يتطلب التثبيت في العمود الفقري المتأثر بالمايلوما غالبًا تركيبات أطول، وتعزيز براغي السويقات بالأسمنت، والنظر في إعادة بناء العمود الأمامي إذا كان هناك حدبة شديدة أو تدمير كامل لجسم الفقرة. تجعل جودة العظام المتدهورة تثبيت البراغي التقليدي غير موثوق به.
تشريح العظام الطويلة والميكانيكا الحيوية
تعد العظام الطويلة، وخاصة عظم الفخذ والعضد، مواقع متكررة للكسور المرضية بسبب المايلوما.
*
البنية القشرية والنخاعية:
يتكون جسم العظم من عظم قشري سميك يحيط بقناة نخاعية. تحتوي الأطراف العظمية ورؤوس العظام على قشور أرق ومزيد من العظم الإسفنجي. تكون آفات المايلوما عادة داخل النخاع، وتتوسع وتخفف القشرة من الداخل.
*
ارتباطات العضلات والحزم العصبية الوعائية:
يعد الوعي بأصول وإدخالات العضلات الرئيسية أمرًا بالغ الأهمية للمناهج الجراحية وإعادة التأهيل بعد الجراحة. يتطلب قرب الهياكل العصبية الوعائية (على سبيل المثال، العصب الكعبري في جسم العضد، العصب الوركي في الجزء العلوي من الفخذ) تشريحًا دقيقًا.
*
اعتبارات تحمل الوزن:
تتحمل عظام الأطراف السفلية (الفخذ، الساق) أحمالًا كبيرة، مما يجعل التثبيت الداخلي للكسور المرضية صعبًا بشكل خاص في العظام المصابة بهشاشة العظام. تتحمل عظام الأطراف العلوية (العضد) حملاً محوريًا أقل ولكنها تتطلب تثبيتًا قويًا للاستخدام الوظيفي.
*
الميكانيكا الحيوية لتثبيت الكسور:
في العظام المتأثرة بالمايلوما، يساهم العظم المضيف بشكل ضئيل في تحمل الحمل. يجب أن تحمل الغرسات غالبًا الحمل بالكامل. يتطلب هذا غرسات أقوى (على سبيل المثال، مسامير بقطر أكبر)، وتركيبات أطول، وغالبًا ما يتم تعزيزها بالأسمنت (أسمنت داخل التجويف، براغي معززة بالأسمنت) لتحقيق تثبيت مستقر في العظام المتضررة. تكون مناطق تركيز الإجهاد، غالبًا عند نقطة التقاء العظم السليم والمريض أو عند أطراف الغرسة، عرضة للكسور اللاحقة.
أسباب المايلوما المتعددة وكيف تؤثر على العظام
المايلوما المتعددة هي سرطان يصيب خلايا البلازما، وهي نوع من خلايا الدم البيضاء الموجودة في نخاع العظم. هذه الخلايا مسؤولة عادة عن إنتاج الأجسام المضادة التي تحارب العدوى. في حالة المايلوما، تتكاثر خلايا البلازما بشكل غير منضبط وتصبح سرطانية، وتنتج بروتينات غير وظيفية تسمى البروتينات أحادية النسيلة (Monoclonal proteins) أو "بروتين-M".
كيف تؤثر المايلوما على العظام؟
تأثير المايلوما المتعددة على العظام هو السمة المميزة للمرض، وهو ما يجعل التدخل الجراحي للعظام ضروريًا في كثير من الحالات. يحدث هذا التأثير بعدة طرق:
1.
تنشيط الخلايا الهادمة للعظم (Osteoclasts):
تتواجد خلايا البلازما السرطانية في نخاع العظم، حيث تفرز مواد كيميائية تنشط الخلايا المسؤولة عن تدمير العظام (الخلايا الكاسرة للعظم - Osteoclasts). هذا التنشيط المفرط يؤدي إلى تآكل العظام بشكل أسرع من قدرة الجسم على بنائها.
2.
تثبيط الخلايا البانية للعظم (Osteoblasts):
في الوقت نفسه، تفرز خلايا المايلوما مواد تثبط نشاط الخلايا المسؤولة عن بناء العظام (الخلايا البانية للعظم - Osteoblasts). هذا الخلل بين تدمير العظام وبنائها يؤدي إلى ضعف العظام تدريجيًا.
3.
الآفات المُحلِّلة للعظام (Osteolytic Lesions):
نتيجة لتدمير العظام، تتكون مناطق ضعيفة في العظام تسمى الآفات المُحلِّلة. هذه الآفات تظهر كبقع داكنة في الأشعة السينية، وهي عرضة للكسور.
4.
الكسور المرضية (Pathological Fractures):
العظام التي تحتوي على هذه الآفات تصبح هشة للغاية ويمكن أن تنكسر بسهولة، حتى مع إصابات طفيفة أو أنشطة يومية عادية. تُعد كسور العمود الفقري وعظم الفخذ والعضد من أكثر الكسور شيوعًا.
5.
ارتفاع الكالسيوم في الدم (Hypercalcemia):
مع تدمير العظام، يتم إطلاق الكالسيوم في مجرى الدم، مما يؤدي إلى ارتفاع مستوياته. يمكن أن يسبب ارتفاع الكالسيوم مشاكل صحية خطيرة مثل الغثيان، الإمساك، الارتباك، ومشاكل الكلى.
6.
انضغاط الحبل الشوكي:
إذا حدثت كسور في الفقرات أو نمت خلايا المايلوما داخل العمود الفقري، فقد تضغط على الحبل الشوكي أو الأعصاب، مما يؤدي إلى ضعف في الأطراف، خدر، أو فقدان السيطرة على المثانة والأمعاء. هذه حالة طارئة تتطلب تدخلاً جراحيًا عاجلاً.
بشكل عام، المايلوما المتعددة ليست مرضًا عظميًا في حد ذاته، ولكن تأثيرها المدمر على العظام هو أحد أبرز وأخطر مضاعفاتها. في عيادتي بصنعاء، نركز على فهم هذه الآثار بعمق لتقديم حلول جراحية فعالة تحسن من جودة حياة المريض وتدعمه في مواجهة هذا المرض.
أعراض المايلوما المتعددة المتعلقة بالعظام
نظرًا لأن المايلوما المتعددة تؤثر بشكل كبير على العظام، فإن معظم الأعراض التي يلاحظها المرضى لأول مرة تكون مرتبطة بالهيكل العظمي. من المهم جدًا التعرف على هذه الأعراض مبكرًا لضمان التشخيص والعلاج في الوقت المناسب.
الأعراض الشائعة المرتبطة بالعظام
-
ألم العظام:
هذا هو العرض الأكثر شيوعًا وشدة. يمكن أن يكون الألم مستمرًا أو متقطعًا، وغالبًا ما يزداد سوءًا مع الحركة.
- المواقع الشائعة: الظهر (بسبب إصابة الفقرات)، الأضلاع، الحوض، الجمجمة، العظام الطويلة مثل الفخذ والعضد.
- الطبيعة: قد يوصف الألم بأنه ألم عميق، حارق، أو طاعن.
-
الكسور المرضية:
هي كسور تحدث في العظام الضعيفة دون إصابة كبيرة أو مع إصابة طفيفة جدًا.
- كسور الفقرات الانضغاطية: شائعة جدًا، وقد تؤدي إلى انخفاض في الطول أو حدوث انحناء في العمود الفقري (حداب).
- كسور العظام الطويلة: مثل عظم الفخذ أو العضد، مما يسبب ألمًا شديدًا وفقدانًا للوظيفة في الطرف المصاب.
-
الضعف أو الخدر في الأطراف:
يحدث هذا إذا ضغطت خلايا المايلوما أو الفقرات المكسورة على الحبل الشوكي أو الأعصاب الشوكية.
- أعراض انضغاط الحبل الشوكي: ضعف في الساقين، صعوبة في المشي، فقدان الإحساس، أو مشاكل في التحكم بالمثانة والأمعاء (سلس البول أو البراز). هذه حالة طارئة تتطلب تدخلاً جراحيًا فوريًا.
- التورم أو الكتل: في بعض الحالات، قد تظهر كتل أو تورمات في المناطق المصابة من العظام، خاصة إذا كان هناك ورم بلازمي (Plasmacelloma) خارج نخاع العظم.
- التعب والضعف العام: على الرغم من أنه ليس عرضًا عظميًا مباشرًا، إلا أن الألم المزمن، فقر الدم (الناتج عن تأثير المرض على نخاع العظم)، وارتفاع الكالسيوم في الدم يمكن أن يساهم في الشعور بالتعب الشديد والضعف العام.
- الغثيان، الإمساك، الارتباك: هذه الأعراض يمكن أن تكون مؤشرًا على ارتفاع مستويات الكالسيوم في الدم (فرط كالسيوم الدم)، وهو أحد مضاعفات تدمير العظام.
إذا كنت تعاني من أي من هذه الأعراض، خاصة ألم العظام المستمر أو الكسور غير المبررة، فمن الضروري استشارة الطبيب على الفور. في عيادتي بصنعاء، نؤكد على أهمية التقييم الدقيق والسريع لمرضى المايلوما المتعددة لتقديم العلاج المناسب في الوقت المناسب، خاصة عندما يتعلق الأمر بالمضاعفات العظمية التي يمكن أن تؤثر بشكل كبير على جودة حياة المريض.
تشخيص المايلوما المتعددة وتحديد تأثيرها على العظام
يعتمد تشخيص المايلوما المتعددة على مجموعة من الفحوصات المخبرية والتصويرية، بالإضافة إلى تقييم الأعراض السريرية. يهدف التشخيص إلى تأكيد وجود المرض، تحديد مدى انتشاره، وتقييم تأثيره على الأعضاء المختلفة، وخاصة العظام.
الفحوصات المخبرية
-
تحاليل الدم والبول:
- البروتين أحادي النسيلة (M-protein): يتم الكشف عنه في الدم أو البول، وهو مؤشر رئيسي على وجود المايلوما.
- الألبومين وبيتا-2 مايكروجلوبيولين (Beta-2 microglobulin): تستخدم هذه المستويات لتقييم مرحلة المرض وتحديد مدى تقدمه (نظام التصنيف الدولي ISS و R-ISS).
- اللاكتات ديهيدروجينيز (LDH): ارتفاع مستوياته قد يشير إلى مرض أكثر عدوانية.
- الكالسيوم في الدم: ارتفاع الكالسيوم يشير إلى تدمير العظام.
- وظائف الكلى: تقييم وظائف الكلى (الكرياتينين، معدل الترشيح الكبيبي) أمر بالغ الأهمية نظرًا لشيوع اعتلال الكلى المرتبط بالمايلوما.
- صورة الدم الكاملة (CBC): للكشف عن فقر الدم أو نقص الصفائح الدموية.
-
فحص نخاع العظم (Bone Marrow Biopsy):
- يتم أخذ عينة صغيرة من نخاع العظم (عادة من عظم الحوض) لفحصها تحت المجهر.
- يؤكد هذا الفحص وجود خلايا بلازما سرطانية ويحدد نسبتها، وهو أمر حاسم للتشخيص.
- يمكن أيضًا إجراء تحاليل وراثية (Cytogenetics) على خلايا نخاع العظم لتحديد الطفرات الجينية التي تؤثر على مسار المرض واستجابته للعلاج.
الفحوصات التصويرية
تعد فحوصات التصوير ضرورية لتقييم مدى إصابة العظام وتحديد الحاجة للتدخل الجراحي.
1.
الأشعة السينية العادية (Plain Radiographs):
* تُستخدم لتقييم مدى الآفات المُحلِّلة للعظام والكسور المرضية. غالبًا ما تظهر الآفات كـ "ثقوب" في العظام.
2.
التصوير المقطعي المحوسب (CT Scan):
* يوفر صورًا تفصيلية للعظام، ويساعد في تحديد حجم الآفات، وتقييم سلامة القشرة العظمية، وتخطيط الجراحة (مثل مسار البراغي وطول التثبيت).
* مفيد بشكل خاص في تقييم العمود الفقري والعظام الطويلة.
3.
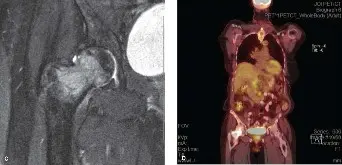
التصوير بالرنين المغناطيسي (MRI Scan):
* ضروري لتقييم الأنسجة الرخوة، وتحديد مدى انتشار الورم في القناة الشوكية، وتقييم انضغاط الحبل الشوكي أو جذور الأعصاب.
* يكشف عن تسلل نخاع العظم بشكل أكثر حساسية من الأشعة السينية.
4.
التصوير المقطعي بالإصدار البوزيتروني (PET/CT Scan):
* يستخدم لتحديد الآفات النشطة في جميع أنحاء الجسم، وتوجيه الخزعة، وتقييم الاستجابة للعلاج.
5.
مسح العظام (Bone Scan):
* أقل حساسية لآفات المايلوما المُحلِّلة البحتة، ولكنه قد يحدد مناطق أخرى من النشاط العظمي المتزايد.
التقييم المتعدد التخصصات
في عيادتي بصنعاء، نؤكد على أهمية النهج المتعدد التخصصات في تشخيص وعلاج المايلوما المتعددة. يتم تقييم كل حالة بعناية من قبل فريق يضم أخصائيي أمراض الدم والأورام، أخصائيي جراحة العظام (مثل الأستاذ الدكتور محمد هطيف)، أخصائيي العلاج الإشعاعي، وأخصائيي الأشعة. هذا التعاون يضمن وضع خطة علاجية شاملة ومصممة خصيصًا لكل مريض، مع الأخذ في الاعتبار جميع جوانب المرض وتأثيره على المريض.
خيارات علاج المايلوما المتعددة وتدبير مضاعفاتها العظمية
علاج المايلوما المتعددة معقد ويتطلب نهجًا متعدد التخصصات يجمع بين العلاجات الجهازية (الكيميائية، المناعية، الموجهة) والعلاجات المحلية التي تستهدف مضاعفات العظام. بصفتي الأستاذ الدكتور محمد هطيف، أؤكد على الدور الحيوي لجراحة العظام في تحسين جودة حياة المرضى والحفاظ على وظائفهم.
المبادئ العامة للعلاج
- النهج المتعدد التخصصات: التعاون الوثيق مع أخصائيي أمراض الدم والأورام، العلاج الإشعاعي، إدارة الألم، والرعاية التلطيفية أمر ضروري.
- حالة المريض: يتم أخذ الحالة الصحية العامة للمريض، ومدى انتشار المرض، وتوقعات البقاء على قيد الحياة في الاعتبار عند اتخاذ القرارات الجراحية.
- أهداف الجراحة: نادرًا ما تكون الجراحة علاجية للمايلوما نفسها، بل هي غالبًا تخفيفية؛ تهدف إلى تخفيف الألم، الحفاظ على الوظيفة، وحماية الأعصاب، وتمكين المريض من مواصلة العلاج الجهازي.
التخطيط ما قبل الجراحة
التخطيط الدقيق قبل الجراحة أمر بالغ الأهمية لتحسين النتائج وتقليل المخاطر، خاصة وأن مرضى المايلوما غالبًا ما يعانون من مشاكل طبية معقدة وضعف في جودة العظام.
*
تقييم المريض:
يشمل تقييم الحالة الوظيفية للمريض (باستخدام مقاييس مثل ECOG)، ومرحلة المايلوما، ونظام العلاج الحالي، وأي مضاعفات نشطة (مثل ارتفاع الكالسيوم، الفشل الكلوي).
*
وظائف الكلى:
تقييم وظائف الكلى أمر حيوي؛ يجب تجنب الأدوية السامة للكلى قبل وأثناء الجراحة، والحرص على ترطيب المريض.
*
حالة التخثر:
المايلوما يمكن أن تسبب مشاكل في تخثر الدم. يتم تقييم عوامل التخثر وتصحيح أي نقص قبل الجراحة.
*
التصوير:
استخدام الأشعة السينية، الأشعة المقطعية، الرنين المغناطيسي، وPET/CT لتقييم مدى الآفة وتخطيط الجراحة بدقة.
*
الإجراءات ما قبل الجراحة:
قد تشمل أخذ خزعة لتأكيد التشخيص، العلاج الإشعاعي المساعد لتقليص الورم أو تخفيف الألم، والتحكم المكثف في الألم باستخدام المسكنات والستيرويدات.
دواعي التدخل الجراحي
-
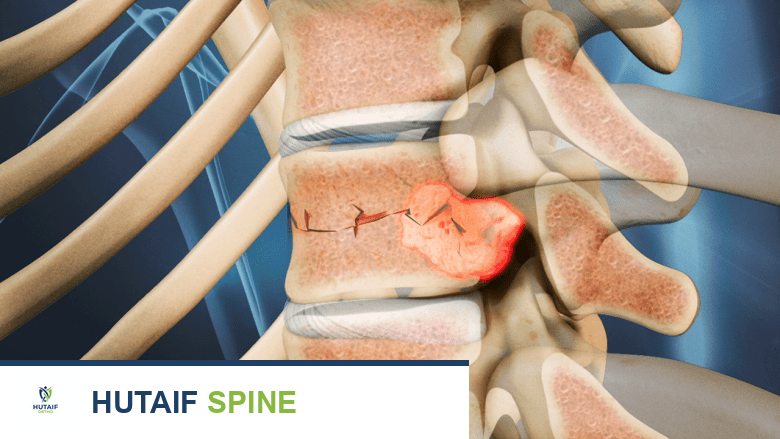
الكسور المرضية:
- العظام الطويلة (الفخذ، العضد، الساق): الكسور المتزحزحة أو غير المستقرة التي تؤثر على تحمل الوزن أو وظيفة الأطراف.
- الكسور الفقرية غير المستقرة: الكسور التي تؤثر على عمودين أو أكثر من أعمدة دينيس، مما يؤدي إلى عدم استقرار العمود الفقري، أو حداب متقدم، أو ألم محوري شديد لا يستجيب للعلاجات التحفظية.
-
الكسور المرضية الوشيكة:
- الآفات المُحلِّلة الكبيرة في العظام الحيوية التي تتحمل الوزن (مثل الجزء العلوي من الفخذ، جسم الفخذ، العضد) والتي تكون معرضة لخطر كبير للكسر. تُستخدم درجة ميريلز (Mirels Score) لتقييم هذا الخطر؛ درجة 7 أو أعلى تُعتبر عادةً مؤشرًا للتثبيت الجراحي الوقائي.
-
انضغاط الحبل الشوكي أو متلازمة ذنب الفرس:
- أي دليل على نقص عصبي (ضعف حركي، فقدان إحساس، خلل في وظيفة المثانة/الأمعاء) بسبب انضغاط الحبل الشوكي أو ذنب الفرس من كتلة ورمية أو انهيار فقري يعد حالة طارئة جراحية. فك الضغط في الوقت المناسب أمر بالغ الأهمية للحفاظ على الوظيفة العصبية أو استعادتها.
-
الألم المستعصي:
- ألم شديد وموضعي لا يستجيب للمسكنات الجهازية، العلاج الإشعاعي، وغيرها من الإجراءات غير الجراحية، خاصة إذا كان مرتبطًا بعدم استقرار هيكلي محدد أو كسر وشيك.
دواعي العلاج غير الجراحي
-
كسور الفقرات الانضغاطية المستقرة:
- كسور مؤلمة بدون مضاعفات عصبية أو عدم استقرار كبير، غالبًا ما تُدار بالحقن الإسمنتي للفقرات (Vertebroplasty) أو رأب الحدبة (Kyphoplasty) (تعتبر إجراءات جراحية بسيطة)، الدعامات، المسكنات، والعلاج الإشعاعي.
-
الآفات بدون أعراض:
- الآفات العظمية التي لا تسبب ألمًا، أو خطر كسر وشيك (درجة ميريلز أقل من 7)، أو مضاعفات عصبية، تُراقب عادةً وتُعالج بالعلاج الجهازي المضاد للمايلوما والعلاج الإشعاعي البؤري.
-
الحالة الصحية السيئة / توقعات الحياة المحدودة:
- المرضى الذين يعانون من ضعف شديد في الأداء الوظيفي، أو مرض جهازي سريع التقدم، أو توقعات حياة محدودة جدًا حيث تفوق مخاطر الجراحة الفوائد المحتملة. في هذه الحالات
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك