متلازمة مارفان: دليل شامل للمرضى في اليمن مع الأستاذ الدكتور محمد هطيف
مقدمة شاملة وتفصيلية
تُعد متلازمة مارفان اضطرابًا وراثيًا يؤثر بشكل أساسي على النسيج الضام، وهو المادة التي تدعم وتمنح الشكل لجميع أجزاء الجسم، بما في ذلك الأعضاء والعظام والعضلات. نظرًا لضعف النسيج الضام في جميع أنحاء الجسم، يمكن أن تسبب متلازمة مارفان مجموعة واسعة من المشكلات الصحية التي تؤثر بشكل خاص على القلب والعينين والعظام والمفاصل.
إن فهم هذا الاضطراب مبكرًا واللجوء إلى الرعاية الطبية المتخصصة أمر بالغ الأهمية لإدارة الأعراض ومنع المضاعفات الخطيرة. في اليمن، يُعد الأستاذ الدكتور محمد هطيف، استشاري جراحة العظام، مرجعًا موثوقًا وخبيرًا رائدًا في تشخيص وعلاج الحالات المرتبطة بمتلازمة مارفان، خاصة تلك التي تؤثر على الجهاز الهيكلي. مع الرعاية الطبية المناسبة والتشخيص المبكر، يمكن للأطفال المصابين بمتلازمة مارفان أن يعيشوا حياة ناجحة وذات جودة عالية، مع متوسط عمر طبيعي تقريبًا.
التشريح المبسط للمنطقة المصابة
لفهم متلازمة مارفان، من المهم معرفة دور النسيج الضام في الجسم. تخيل النسيج الضام كـ "الغراء" أو "السقالة" التي تربط وتدعم كل شيء معًا. إنه موجود في كل مكان: في جدران الأوعية الدموية، في عدسة العين، في الأربطة التي تربط العظام، وفي الغضاريف. في الأشخاص المصابين بمتلازمة مارفان، يكون هذا النسيج الضام ضعيفًا وغير مرن كما ينبغي بسبب خلل جيني.
يؤثر هذا الضعف على عدة مناطق رئيسية:
*
القلب والأوعية الدموية
: خاصة الشريان الأورطي (الشريان الرئيسي الذي يخرج من القلب)، مما يجعله عرضة للتمدد أو التمزق.
*
العيون
: يمكن أن يؤثر على عدسة العين، مما يؤدي إلى خلعها أو ضعف البصر.
*
العظام والمفاصل
: يؤدي إلى نمو العظام بشكل أطول من المعتاد، وأربطة رخوة، وتشوهات في العمود الفقري والصدر والقدمين.
*
الرئتان والجهاز العصبي
: يمكن أن يسبب مشاكل مثل انهيار الرئة أو آلام في الظهر والساقين بسبب توسع الغشاء المحيط بالحبل الشوكي.
الأسباب الرئيسية وعوامل الخطر
تُعد متلازمة مارفان اضطرابًا وراثيًا ناتجًا عن خلل جيني في بروتين يسمى "الفايبريلين-1" (fibrillin-1). هذا البروتين ضروري للحفاظ على قوة ومرونة النسيج الضام في جميع أنحاء الجسم. عندما يكون هناك خلل في هذا البروتين، يصبح النسيج الضام أضعف مما ينبغي، مما يؤدي إلى ظهور أعراض المتلازمة.
كيفية حدوث الخلل الجيني:
*
الوراثة
: معظم الأشخاص المصابين بمتلازمة مارفان يرثونها من أحد الوالدين المصابين بالاضطراب. إنها حالة وراثية سائدة، مما يعني أن الطفل يحتاج فقط إلى وراثة نسخة واحدة من الجين المعيب من أحد الوالدين ليصاب بالمتلازمة. يمتلك الشخص المصاب بمتلازمة مارفان فرصة 50% لنقل الاضطراب إلى كل طفل من أطفاله.
*
الطفور التلقائي
: حوالي 25% من الحالات تحدث بشكل تلقائي نتيجة لخلل جيني جديد غير موروث في جين الفايبريلين. هذا يعني أن الوالدين قد لا يكونان مصابين بالمتلازمة، ولكن الطفل يصاب بها نتيجة طفرة جينية حديثة.
تُقدر نسبة الإصابة بمتلازمة مارفان بحوالي 1 إلى 2 شخص من كل 10,000 شخص، وتحدث بالتساوي بين الذكور والإناث.
| عوامل الخطر القابلة للتعديل (إدارة المضاعفات) | عوامل الخطر غير القابلة للتعديل (الأسباب الجينية) |
|---|---|
| عدم الالتزام بالمتابعة الطبية المنتظمة | الوراثة من أحد الوالدين المصابين بالمتلازمة |
| عدم التحكم في ضغط الدم (يزيد الضغط على الشريان الأورطي) | حدوث طفرة جينية جديدة تلقائية (غير موروثة) |
| عدم إجراء فحوصات القلب والعين الدورية | الجنس (تحدث بالتساوي بين الذكور والإناث) |
| إهمال علاج الأعراض الهيكلية (مثل الجنف) | العمر (يمكن أن تتفاقم الأعراض مع التقدم في العمر) |
| عدم استخدام دعامات القدم أو الأحذية المناسبة للقدم المسطحة | وجود تاريخ عائلي للإصابة بمتلازمة مارفان |
الأعراض والعلامات التحذيرية المبكرة
تتنوع أعراض متلازمة مارفان بشكل كبير من شخص لآخر، وقد تظهر بعض الأعراض خفيفة بينما تكون أخرى شديدة. يمكن أن تظهر هذه الأعراض في أي عمر، وقد تتفاقم مع تقدم العمر. يُعد الوعي بهذه العلامات التحذيرية أمرًا بالغ الأهمية للتشخيص المبكر والتدخل العلاجي.
أكثر الخصائص شيوعًا لمتلازمة مارفان تشمل:
*
الطول الزائد والنحافة
: غالبًا ما يكون الشخص طويلًا ونحيفًا بشكل غير عادي.
*
الأطراف والأصابع الطويلة بشكل غير عادي
: قد تكون الذراعين والساقين والأصابع أطول من المعدل الطبيعي (arachnodactyly).
*
قصر النظر الشديد
: في العديد من الحالات، يكون الشخص مصابًا بقصر نظر شديد.
الأعراض حسب أنظمة الجسم:
القلب والأوعية الدموية
تُعد مشاكل القلب والأوعية الدموية شائعة جدًا وخطيرة. أهمها:
*
تمدد الشريان الأورطي
: ضعف النسيج الضام يمكن أن يتسبب في تمدد الشريان الأورطي (dilation)، مما يزيد من خطر تمزقه (dissection) أو تسرب الدم، وهي حالة مهددة للحياة وتتطلب جراحة فورية.
*
تدلي الصمام التاجي
: انهيار أو ارتخاء الصمام التاجي.
*
تمدد البطين الأيسر والشريان الرئوي
.
العيون
الأطفال المصابون بمتلازمة مارفان أكثر عرضة لمشاكل العين، مثل:
*
قصر النظر الشديد
.
*
خلع عدسة العين (ectopia lentis)
: غالبًا ما يحدث قبل سن العاشرة وقد يكون أول علامة على المتلازمة.
*
إعتام عدسة العين (الماء الأبيض) والزرق (الماء الأزرق)
: تزداد مخاطر الإصابة بها في سن مبكرة مع تقدم العمر.
العظام والمفاصل
تُعد الاختلافات في العظام والمفاصل من العلامات الأكثر وضوحًا:
*
قوام طويل ونحيل
.
*
أطراف طويلة ورفيعة (dolicho stenomelia)
.
*
أصابع طويلة (arachnodactyly)
.
*
تشوهات في عظم القص (الصدر)
: قد يكون الصدر غائرًا (pectus excavatum) أو بارزًا (pectus carinatum).
*
انحناء العمود الفقري (الجنف)
: حوالي 60% من الأطفال المصابين بمتلازمة مارفان يعانون من الجنف.
*
أربطة رخوة
.
*
سقف فم مقوس وعالٍ مع أسنان متزاحمة
.
*
تجاويف ورك عميقة (protusio acetabulae)
.
*
انخفاض كثافة العظام (osteopenia)
.
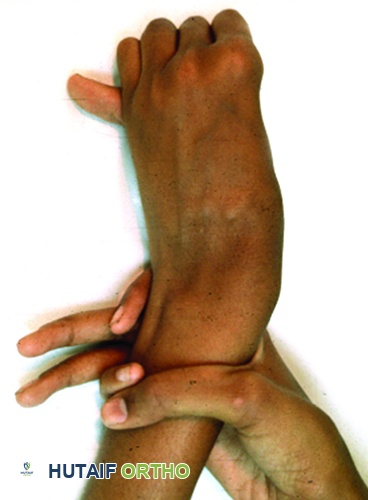
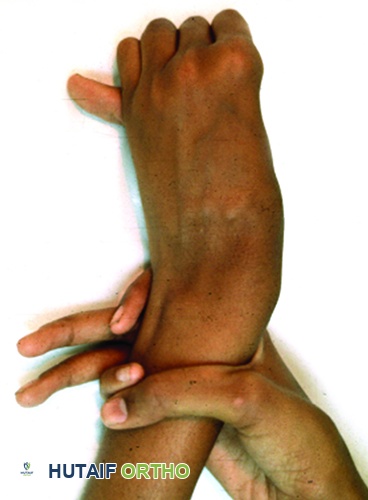
علامة الرسغ الإيجابية لمتلازمة مارفان. عند إمساك الرسغ باليد الأخرى، يتداخل الإبهام والخنصر.
الصدر والرئتان
بالإضافة إلى تشوهات الصدر (الصدر المقعر أو البارز)، قد يعاني الأطفال من:
*
صعوبات في التنفس
في حالات الصدر المقعر الشديدة.
*
استرواح الصدر التلقائي (انهيار الرئة المفاجئ)
: يحدث بشكل أكثر شيوعًا في متلازمة مارفان ويزداد خطر تكراره.
خصائص أخرى
- توسع الجافية (dural ectasia) : تورم الغشاء المحيط بالدماغ والحبل الشوكي، مما قد يسبب آلامًا في أسفل الظهر والساقين والبطن والصداع.
- مشاكل في التنفس : غالبًا ما تكون ناجمة عن تشوهات في عظم القص والعمود الفقري.
طرق التشخيص الدقيقة والحديثة
نظرًا لتنوع الأعراض وتأثيرها على أنظمة متعددة في الجسم، يتطلب تشخيص متلازمة مارفان نهجًا شاملاً يجمع بين الفحص السريري الدقيق ومجموعة من الفحوصات المتخصصة. يُعد التشخيص المبكر أمرًا حيويًا لبدء الإدارة الفعالة ومنع المضاعفات الخطيرة. في عيادة الأستاذ الدكتور محمد هطيف في صنعاء، يتم اتباع أحدث البروتوكولات لتشخيص هذه المتلازمة بدقة.
خطوات التشخيص تشمل:
الفحص السريري الشامل
يقوم الطبيب بتقييم التاريخ الطبي للعائلة والفحص البدني للبحث عن العلامات المميزة للمتلازمة، مثل:
*
قياس الطول والوزن
ونسبة طول الأطراف إلى الجذع.
*
فحص الأصابع والأطراف
بحثًا عن الطول الزائد.
*
تقييم تشوهات الصدر
(الصدر المقعر أو البارز) والعمود الفقري (الجنف).
*
فحص الفم والأسنان
.
*
علامة الرسغ والإبهام الإيجابية
(كما هو موضح في الصورة).
فحوصات القلب والأوعية الدموية
نظرًا لخطورة المضاعفات القلبية، تُعد هذه الفحوصات حاسمة:
*
مخطط صدى القلب (Echocardiogram)
: يستخدم الموجات فوق الصوتية لإنشاء صور مفصلة للقلب والشريان الأورطي. يمكنه الكشف عن تمدد الشريان الأورطي، تدلي الصمام التاجي، وتمدد حجرات القلب. يجب إجراء هذه الفحوصات بانتظام لمراقبة أي تغييرات.
*
التصوير بالرنين المغناطيسي (MRI) أو التصوير المقطعي المحوسب (CT) للشريان الأورطي
: لتوفير صور أكثر تفصيلاً للشريان الأورطي والأوعية الدموية الكبيرة الأخرى.
فحوصات العين
يجب إجراء فحوصات عين سنوية بواسطة طبيب عيون متخصص للكشف عن:
*
خلع عدسة العين (Ectopia Lentis)
: غالبًا ما يكون أول علامة للمتلازمة.
*
قصر النظر الشديد
.
*
الماء الأبيض (Cataracts) والماء الأزرق (Glaucoma)
.
فحوصات الجهاز الهيكلي
- الأشعة السينية (X-rays) : تستخدم لتقييم تشوهات العمود الفقري (الجنف)، تشوهات الصدر، القدم المسطحة، وتجاويف الورك العميقة (protusio acetabulae).
- التصوير بالرنين المغناطيسي (MRI) للعمود الفقري : ضروري للتحقق من توسع الجافية (dural ectasia)، خاصة قبل أي جراحة للعمود الفقري.
الفحوصات الجينية
يمكن أن تؤكد الاختبارات الجينية التشخيص عن طريق تحديد الطفرة في جين FBN1، على الرغم من أن التشخيص غالبًا ما يتم بناءً على المعايير السريرية.
خيارات العلاج الشاملة المتاحة
لا يوجد علاج شافٍ لمتلازمة مارفان، لذا يركز العلاج على إدارة الأعراض ومنع المضاعفات. يتطلب الأمر غالبًا فريقًا متعدد التخصصات من الأطباء، بما في ذلك أخصائيي القلب والعين وجراحة العظام. في عيادة الأستاذ الدكتور محمد هطيف، يتم تقديم خطط علاجية متكاملة مصممة خصيصًا لكل مريض، مع التركيز على تحسين جودة الحياة والحد من تقدم المرض.
تتفاقم أعراض متلازمة مارفان في كثير من الحالات مع تقدم العمر، مما يستدعي متابعة طبية منتظمة.
العلاج التحفظي
يركز على إدارة الأعراض دون تدخل جراحي:
*
الأدوية
: مثل حاصرات بيتا (beta-blockers) لخفض ضغط الدم وتقليل الإجهاد على الشريان الأورطي والأوعية الدموية الأخرى. قد تُستخدم أدوية أخرى حسب الحاجة لإدارة أعراض محددة.
*
مراقبة القلب
: فحوصات صدى القلب المنتظمة (echocardiograms) للكشف عن أي تغييرات في القلب، بما في ذلك تمدد الشريان الأورطي. يجب على المرضى إجراء فحوصات منتظمة يوصي بها أطباء القلب.
*
فحوصات العين السنوية
: بواسطة طبيب عيون لتحديد أي تغييرات في العين بسرعة.
*
الدعامات والتقويم
: في حالات الجنف (انحناء العمود الفقري) الخفيف إلى المتوسط (15 إلى 25 درجة) لدى الأطفال الذين ما زالوا ينمون، قد يوصي الطبيب بارتداء دعامة لمنع تفاقم الانحناء. ومع ذلك، أظهرت الدعامات نجاحًا أقل في أطفال متلازمة مارفان مقارنة بالجنف مجهول السبب.
*
دعامات القدم والأحذية الخاصة
: للمساعدة في تخفيف آلام القدم المسطحة الشائعة. يمكن أن تقلل دعامات القوس المصنوعة من مواد ناعمة أو صلبة من آلام القدم والتعب.
التدخل الجراحي
يُوصى بالجراحة في حالات المضاعفات الخطيرة أو الأعراض التي تؤثر بشكل كبير على جودة الحياة:
*
جراحة القلب والأوعية الدموية
: لإصلاح أو استبدال الشريان الأورطي المتمدد أو المتمزق، وهي جراحة طارئة مهددة للحياة. قد تتضمن أيضًا إصلاح أو استبدال صمامات القلب.
*
جراحة تشوهات الصدر
: في حالات الصدر المقعر الشديد الذي يسبب صعوبات في التنفس، قد تُجرى جراحة لرفع عظم القص وإعادة تنظيم الأضلاع. تُؤجل هذه الجراحة قدر الإمكان في الأطفال.
*
جراحة الجنف (دمج الفقرات)
: في المراهقين الذين توقفوا عن النمو والذين لديهم انحناءات في العمود الفقري تزيد عن 45 درجة، يوصى عادة بالجراحة التصحيحية. يتم دمج الفقرات المنحنية معًا لتلتئم كعظم واحد صلب، باستخدام مسامير وقضبان للحفاظ على استقرارها. نظرًا لمشاكل القلب والرئة المحتملة، يتطلب الأمر موافقة طبيب القلب والرئة قبل الجراحة.
*
جراحة الورك (بضع العظم أو استبدال الورك الكلي)
: في حالات انغراس الحق (protusio acetabulae) التي تسبب ألمًا شديدًا وإعاقة. للمرضى الأصغر سنًا (أقل من 40 عامًا) الذين يعانون من ألم خفيف، قد يستفيدون من بضع العظم (osteotomy) لإعادة تنظيم رأس عظم الفخذ. أما المرضى الأكبر سنًا، فقد يستفيدون من استبدال مفصل الورك الكلي.
*
جراحة العين
: لإصلاح خلع العدسة أو علاج الماء الأبيض أو الماء الأزرق.
| العلاج التحفظي | التدخل الجراحي |
|---|---|
| الأهداف : إدارة الأعراض، منع تفاقم المضاعفات، تحسين جودة الحياة دون جراحة. | الأهداف : تصحيح التشوهات الخطيرة، إنقاذ الحياة، تخفيف الألم الشديد، استعادة الوظيفة. |
| الأساليب : أدوية لخفض ضغط الدم، مراقبة القلب والعين المنتظمة، دعامات للعمود الفقري، دعامات للقدم. | الأساليب : جراحة الشريان الأورطي، دمج الفقرات للجنف، جراحة تشوهات الصدر، جراحة الورك، جراحة العين. |
| الحالات المناسبة : الأعراض الخفيفة إلى المتوسطة، الحالات التي لا تهدد الحياة، الإدارة طويلة الأمد للمرض. | الحالات المناسبة : المضاعفات المهددة للحياة (مثل تمزق الأورطي)، الجنف الشديد، الألم والإعاقة الشديدة من تشوهات الهيكل العظمي. |
| المخاطر : قد لا يمنع تقدم المرض بشكل كامل، يتطلب التزامًا صارمًا بالمتابعة. | المخاطر : أعلى في مرضى متلازمة مارفان (نزيف، عدوى، ارتخاء الغرسات)، خطر تطور انحناءات جديدة بعد دمج الفقرات. |
| التعافي : غالبًا ما يكون تدريجيًا ومستمرًا، مع التركيز على التكيف مع الأعراض. | التعافي : يتطلب فترة إعادة تأهيل مكثفة، قد تستغرق أسابيع إلى أشهر، مع متابعة دقيقة للمضاعفات. |
التعافي وإعادة التأهيل بعد العلاج
يُعد التعافي وإعادة التأهيل جزءًا لا يتجزأ من خطة علاج متلازمة مارفان، خاصة بعد التدخلات الجراحية. نظرًا لتأثير المتلازمة على أنظمة متعددة في الجسم، فإن نهج التعافي غالبًا ما يكون متعدد التخصصات ويستمر مدى الحياة.
بعد الجراحة:
*
جراحة العمود الفقري (دمج الفقرات)
: تستغرق فترة التعافي الأولية عدة أسابيع، حيث يحتاج المريض إلى الراحة وتجنب الأنشطة الشاقة. يتم التركيز على إعادة التأهيل لتقوية عضلات الظهر وتحسين المرونة. يجب أن يكون المرضى على دراية بأن خطر المضاعفات أعلى في متلازمة مارفان، بما في ذلك النزيف والعدوى وارتخاء الغرسات بسبب ضعف العظام. هناك أيضًا خطر متزايد لتطور انحناءات جديدة فوق أو تحت منطقة الدمج، ولذلك يتم دمج جميع الانحناءات في الجراحة لمنع ذلك.
*
جراحة القلب والأوعية الدموية
: تتطلب فترة تعافٍ دقيقة في المستشفى، تليها فترة نقاهة في المنزل مع قيود على النشاط البدني. المتابعة المنتظمة مع طبيب القلب حاسمة.
*
جراحة الورك أو الصدر
: تتطلب أيضًا فترة تعافٍ وإعادة تأهيل لتعزيز قوة العضلات واستعادة نطاق الحركة.
إعادة التأهيل على المدى الطويل:
*
العلاج الطبيعي
: يلعب دورًا مهمًا في تحسين القوة والمرونة والتوازن، خاصة لمرضى الجنف أو تشوهات القدم. يمكن أن يساعد في إدارة الألم وتحسين الوظيفة اليومية.
*
العلاج الوظيفي
: لمساعدة المرضى على التكيف مع أي قيود جسدية قد يواجهونها في الأنشطة اليومية.
*
المتابعة الطبية المنتظمة
: ضرورية لجميع مرضى متلازمة مارفان، بغض النظر عن العلاج. يجب إجراء فحوصات القلب والعين والعظام بشكل دوري لتقييم أي تغييرات ومنع المضاعفات.
*
الدعم النفسي والاجتماعي
: يمكن أن يكون لمتلازمة مارفان تأثير كبير على الصحة العقلية والعاطفية للمرضى وأسرهم. مجموعات الدعم والاستشارة يمكن أن توفر المساعدة اللازمة.
بفضل التقدم في الرعاية الطبية، أصبح بإمكان الأشخاص المصابين بمتلازمة مارفان أن يعيشوا حياة طويلة ومنتجة، مع التركيز على الإدارة المستمرة والرعاية الوقائية.
(يسار) تشريح طبيعي للعمود الفقري. (يمين) عمود فقري منحني بسبب الجنف.
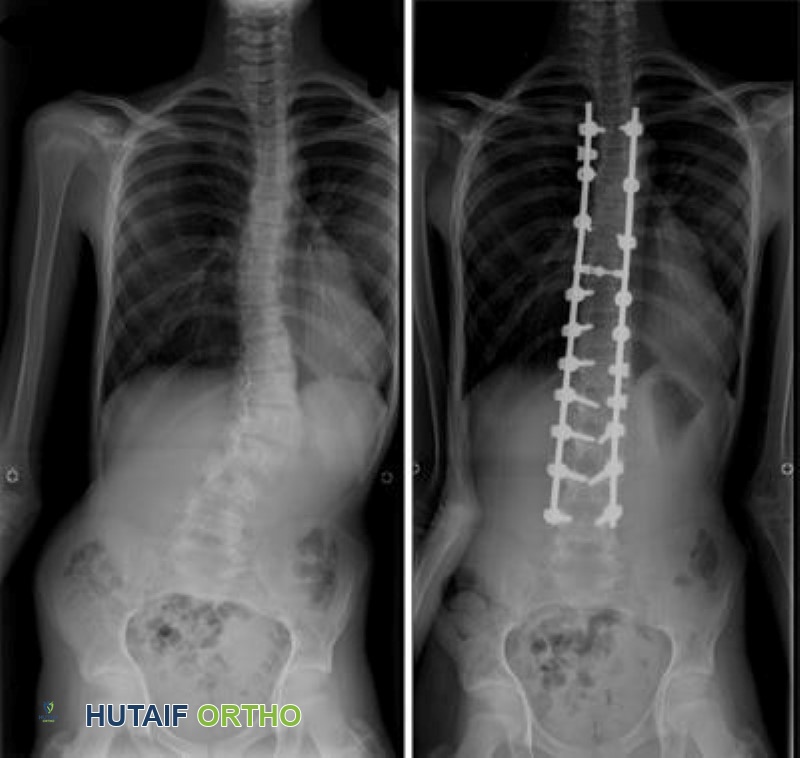
(يسار) تُظهر هذه الأشعة السينية انحناءات الجنف التي تتطلب جراحة. (يمين) نفس المريض بعد الجراحة لتصحيح الانحناءات.
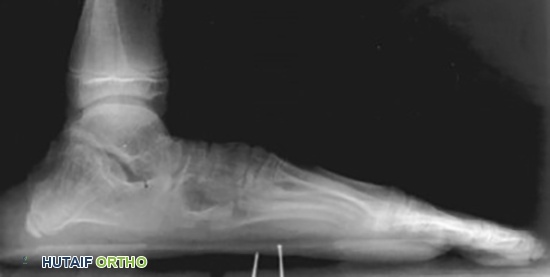
تُظهر الأشعة السينية قدمًا ضيقة ومسطحة لمريض مصاب بمتلازمة مارفان.
الأسئلة الشائعة للمرضى
هل يمكن الشفاء التام من متلازمة مارفان
للأسف، لا يوجد علاج شافٍ لمتلازمة مارفان حاليًا. يركز العلاج على إدارة الأعراض ومنع المضاعفات وتحسين جودة الحياة على المدى الطويل. مع الرعاية الطبية المناسبة، يمكن للمرضى أن يعيشوا حياة طبيعية تقريبًا.
ما هي أخطر المضاعفات التي يمكن أن تسببها متلازمة مارفان
تُعد المضاعفات القلبية الوعائية هي الأخطر، خاصة تمدد وتمزق الشريان الأورطي، والذي يمكن أن يكون مهددًا للحياة إذا لم يُعالج على الفور. كما أن مشاكل العين الشديدة والجنف المتقدم يمكن أن تسبب إعاقة كبيرة.
كيف يتم تشخيص متلازمة مارفان
يتم التشخيص بناءً على الفحص السريري الدقيق، التاريخ العائلي، ومجموعة من الفحوصات المتخصصة مثل مخطط صدى القلب، فحوصات العين، والأشعة السينية للعمود الفقري. قد تُستخدم الاختبارات الجينية لتأكيد التشخيص.
هل يمكن للأطفال المصابين بمتلازمة مارفان أن يعيشوا حياة طبيعية
نعم، بفضل التقدم في الرعاية الطبية والتشخيص المبكر والإدارة الفعالة، يمكن للأطفال المصابين بمتلازمة مارفان أن يعيشوا حياة ناجحة ومنتجة مع متوسط عمر طبيعي تقريبًا. تتطلب الحالة متابعة طبية مستمرة والتزامًا بخطة العلاج.
ما هي أنواع الأطباء الذين يعالجون متلازمة مارفان
يتطلب علاج متلازمة مارفان فريقًا متعدد التخصصات يشمل أخصائيي القلب (cardiologist)، أخصائيي العيون (ophthalmologist)، جراحي العظام (orthopaedic surgeon) مثل الأستاذ الدكتور محمد هطيف، بالإضافة إلى أخصائيي الوراثة وأخصائيي الرئة وغيرهم حسب الأعراض.
هل الجراحة ضرورية دائمًا لعلاج الجنف في متلازمة مارفان
ليس دائمًا. العديد من حالات الجنف المرتبطة بمتلازمة مارفان تكون خفيفة ولا تتطلب علاجًا. في الحالات المتوسطة، قد تُستخدم الدعامات. أما الجراحة (دمج الفقرات) فتُوصى بها عادةً للانحناءات الشديدة التي تزيد عن 45 درجة، خاصة في المراهقين الذين توقفوا عن النمو.
ما هي التوصيات الخاصة بمشاكل القلب
يجب على مرضى متلازمة مارفان إجراء فحوصات صدى القلب بانتظام لمراقبة الشريان الأورطي وصمامات القلب. قد تُوصف أدوية مثل حاصرات بيتا لتقليل الضغط على الشريان الأورطي. من الضروري الالتزام بتعليمات طبيب القلب بدقة.
هل هناك تمارين محددة يجب تجنبها
بشكل عام، يُنصح بتجنب الأنشطة الرياضية التي تتضمن احتكاكًا جسديًا قويًا أو رفع الأثقال الشديد أو الأنشطة التي تضع ضغطًا كبيرًا على الشريان الأورطي. يجب استشارة الأطباء المختصين (خاصة طبيب القلب وجراح العظام) بشأن نوع التمارين الآمنة والمناسبة لكل حالة فردية.
كم مرة يجب إجراء الفحوصات الطبية
تعتمد وتيرة الفحوصات على شدة الأعراض وتطورها. عادةً ما يُوصى بفحوصات قلب وعين سنوية على الأقل. قد تتطلب بعض الحالات فحوصات أكثر تكرارًا. يجب الالتزام بالجدول الزمني الذي يحدده فريق الرعاية الطبية الخاص بك.
ما هي التغييرات في نمط الحياة الموصى بها
يُنصح باتباع نمط حياة صحي يشمل نظامًا غذائيًا متوازنًا، والحفاظ على وزن صحي، وتجنب التدخين. يجب تجنب الأنشطة التي تزيد من خطر إصابات الأنسجة الضامة أو تمدد الأورطي. يُعد الالتزام بالخطة العلاجية والمتابعة الطبية المنتظمة أهم تغيير في نمط الحياة.

آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك