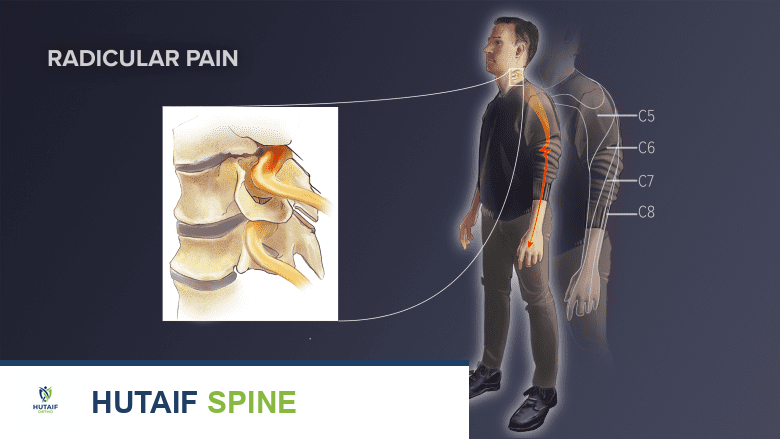
الدليل الشامل لإصابات الضفيرة العجزية والعصب الفخذي والأعراض وطرق العلاج
الخلاصة الطبية
الضفيرة العجزية والعصب الفخذي هما الشبكة العصبية المسؤولة عن حركة وإحساس الحوض والساقين. تحدث الإصابات نتيجة الحوادث أو المضاعفات الجراحية، وتؤدي لضعف الحركة وتنميل الأطراف. يعتمد العلاج على الفحص الدقيق، وقد يشمل العلاج الطبيعي أو التدخل الجراحي الميكروسكوبي لإصلاح وتطعيم الأعصاب المتضررة.
الخلاصة الطبية السريعة: الضفيرة العجزية والعصب الفخذي هما الشبكة العصبية المسؤولة عن حركة وإحساس الحوض والساقين. تحدث الإصابات نتيجة الحوادث أو المضاعفات الجراحية، وتؤدي لضعف الحركة وتنميل الأطراف. يعتمد العلاج على الفحص الدقيق، وقد يشمل العلاج الطبيعي أو التدخل الجراحي الميكروسكوبي لإصلاح وتطعيم الأعصاب المتضررة.
مقدمة عن أعصاب الحوض والطرف السفلي
يعد الجهاز العصبي المحيطي في منطقة الحوض والأطراف السفلية من أكثر الأنظمة التشريحية تعقيدا وأهمية في جسم الإنسان. إن القدرة على المشي، والوقوف، والإحساس بكل خطوة نخطوها، تعتمد بشكل كامل على سلامة محور الأعصاب القطنية العجزية. تمثل الضفيرة العجزية والعصب الفخذي القنوات الرئيسية التي تنقل الأوامر الحركية من الدماغ إلى عضلات الساقين، وتعيد الإشارات الحسية من الجلد والمفاصل إلى الجهاز العصبي المركزي.
عندما تتعرض هذه الهياكل العصبية الدقيقة للإصابة سواء بسبب حوادث السير، أو الإصابات الرياضية، أو كمضاعفات لبعض العمليات الجراحية، أو حتى نتيجة الضغط الداخلي فإن النتائج قد تكون مقلقة وتؤثر بشكل مباشر على جودة حياة المريض واستقلاليته. ندرك تماما مدى القلق الذي يصاحب فقدان القدرة على التحكم في الساق أو الشعور بالتنميل المستمر، ولذلك تم إعداد هذا الدليل الطبي الشامل ليكون مرجعا موثوقا يوضح لك كل ما تحتاج لمعرفته حول هذه الإصابات، بدءا من فهم طبيعة جسمك، وصولا إلى أحدث الخيارات الجراحية وبرامج إعادة التأهيل المتاحة لاستعادة وظيفتك الطبيعية.
التشريح المبسط للضفيرة العجزية والعصب الفخذي
لفهم كيف تؤثر الإصابات على حركتك، من الضروري أولا التعرف على خريطة الأعصاب في النصف السفلي من جسمك. تتكون هذه الشبكة من جذور عصبية تخرج من الحبل الشوكي في أسفل الظهر وتتجمع لتشكل كابلات عصبية رئيسية تغذي مناطق مختلفة من الحوض والساق.
الضفيرة العجزية وشبكة الأعصاب الخلفية
الضفيرة العجزية هي شبكة عصبية معقدة وضخمة تتكون من التقاء الفروع الأمامية للأعصاب الشوكية القطنية والعجزية. تتواجد هذه الشبكة العميقة داخل تجويف الحوض، وتعتبر المسؤولة الأولى عن التحكم في الجزء الخلفي من الساق وعضلات الأرداف. تنقسم هذه الضفيرة إلى أقسام أمامية وخلفية، يخرج منها عدة أعصاب حيوية من أهمها العصب الألوي العلوي الذي يتحكم في العضلات المسؤولة عن إبعاد الفخذ وتثبيت الحوض أثناء المشي، والعصب الألوي السفلي الذي يغذي العضلة الألوية الكبرى وهي العضلة الرئيسية المسؤولة عن استقامة الفخذ والقدرة على النهوض من وضعية الجلوس.
كما يخرج من هذه الضفيرة العصب الجلدي الفخذي الخلفي، وهو عصب حسي كبير يمر تحت الجلد مباشرة ويمنح الإحساس لكامل الجزء الخلفي من الفخذ وصولا إلى منطقة خلف الركبة. هذا العصب يكون عرضة للإصابة أثناء بعض الجراحات الخلفية لمفصل الورك، وإصابته قد تؤدي إلى آلام مزمنة وفقدان للإحساس.
العصب الوركي أو عرق النسا
يعتبر العصب الوركي أكبر وأطول عصب محيطي في جسم الإنسان، حيث يصل قطره عند منشأه في الحوض إلى أكثر من سنتيمترين. يتكون هذا العصب العملاق من تجمع ألياف الضفيرة العجزية، ويغادر الحوض متجها إلى أسفل الساق. يتحكم العصب الوركي في معظم عضلات الجزء الخلفي من الفخذ وجميع عضلات الساق والقدم.
ينقسم العصب الوركي تشريحيا إلى جزأين رئيسيين يسيران داخل غلاف واحد الجزء الشظوي العام والجزء الظنبوبي. من المهم معرفة أن هناك اختلافات تشريحية طبيعية بين البشر، ففي نسبة من الأشخاص قد يمر العصب الوركي عبر عضلات الحوض بطريقة مختلفة، مما يجعله أكثر عرضة للضغط أو الإصابة أثناء التدخلات الجراحية العميقة في منطقة الأرداف.
العصب الفخذي والتحكم في الجزء الأمامي
بينما تسيطر الضفيرة العجزية على الجزء الخلفي، يتولى العصب الفخذي السيادة على الجزء الأمامي من الفخذ. ينشأ العصب الفخذي من الضفيرة القطنية في أعلى أسفل الظهر، ويمر للأسفل خلف تجويف البطن ليخرج إلى الفخذ من تحت الرباط الأربي في منطقة العانة.
بمجرد دخوله إلى الفخذ، يتفرع العصب الفخذي بشكل سريع ومكثف ليغذي العضلة الرباعية الرؤوس، وهي العضلة الضخمة في مقدمة الفخذ المسؤولة عن فرد الركبة واستقامتها. كما يوفر العصب الفخذي الإحساس لجلد الجزء الأمامي من الفخذ والجزء الداخلي من الساق وصولا إلى الكاحل عبر فرعه الحسي النهائي المعروف باسم العصب الصافن.
أسباب إصابات الضفيرة العجزية والعصب الفخذي
تتعدد الأسباب التي قد تؤدي إلى تلف أو تضرر هذه الأعصاب الحيوية. فهم آلية الإصابة يساعد الأطباء بشكل كبير في تحديد خطة العلاج المناسبة وتوقع مدى وسرعة التعافي.
الحوادث والإصابات المباشرة
تعتبر الصدمات القوية من أكثر الأسباب شيوعا لإصابات الأعصاب السفلية. تشمل هذه الفئة الجروح النافذة العميقة في منطقة أسفل البطن أو الفخذ أو الأرداف، والتي قد تقطع العصب بشكل مباشر. في هذه الحالات، غالبا ما تترافق إصابة العصب مع إصابات خطيرة في الأوعية الدموية المجاورة أو الأعضاء الداخلية، مما يجعل العناية الطبية الفورية أمرا بالغ الأهمية لإنقاذ الحياة والطرف.
المضاعفات الجراحية والطبية
نظرا للقرب الشديد بين هذه الأعصاب والهياكل العظمية والدموية الحيوية، قد تتعرض الأعصاب للإصابة بشكل غير مقصود أثناء بعض العمليات الجراحية المعقدة. على سبيل المثال، جراحات استبدال مفصل الورك، أو جراحات أورام الحوض، أو العمليات التي تتطلب البقاء في وضعية الاستلقاء على البطن لفترات طويلة جدا كجراحات العمود الفقري المعقدة، قد تؤدي إلى انضغاط العصب الفخذي أو الوركي ونقص التروية الدموية عنه، مما يسبب شللا مؤقتا أو دائما.
النزيف الداخلي والأورام الدموية
في بعض الحالات الطبية، مثل مرضى نزف الدم الوراثي الهيموفيليا أو المرضى الذين يتناولون أدوية قوية مميعة للدم، قد يحدث نزيف داخلي تلقائي أو بعد كدمة بسيطة في العضلات العميقة للحوض. يتجمع هذا الدم مشكلا ورما دمويا يضغط بشدة على العصب الفخذي داخل الحيز العضلي الضيق، مما يؤدي إلى تلف العصب بسبب الضغط الشديد ونقص الأكسجين.
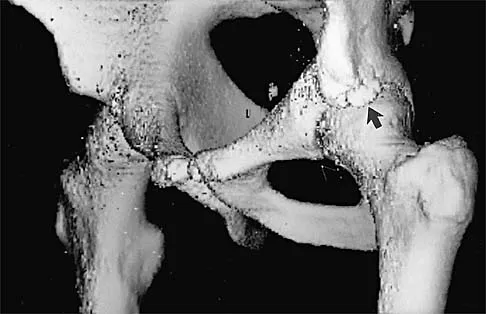
كسور الحوض المعقدة
عند التعرض لحوادث عنيفة كحوادث السيارات أو السقوط من ارتفاع، قد تحدث كسور في عظام الحوض. الشظايا العظمية الناتجة عن هذه الكسور، خاصة كسور الحلقة الحوضية الأمامية أو الخلفية، يمكن أن تمزق أو تضغط أو تشد فروع الضفيرة العجزية والعصب الفخذي بقوة تفوق قدرة العصب على التحمل، مما يؤدي إلى تمزق الألياف العصبية الداخلية.
الأعراض والعلامات التحذيرية لتلف الأعصاب
تختلف الأعراض التي يشعر بها المريض بناء على العصب المصاب، ومستوى الإصابة، وشدتها. التقييم السريري الدقيق لهذه الأعراض هو المفتاح الأول للتشخيص الصحيح.
أعراض إصابة الضفيرة العجزية والعصب الوركي
عند تعرض الضفيرة العجزية أو العصب الوركي للإصابة، يلاحظ المريض مجموعة من التغيرات الحركية والحسية الملحوظة التي تؤثر على نمط المشي والحياة اليومية. من أبرز هذه الأعراض صعوبة بالغة في النهوض من وضعية الجلوس أو القرفصاء، وصعوبة صعود السلالم أو المرتفعات، وذلك بسبب شلل العضلة الألوية الكبرى. قد يضطر المريض إلى إرجاع جذعه للخلف بقوة عند المشي لتعويض هذا الضعف.
كما تظهر علامة طبية تعرف بمشية ترندلينبورغ، حيث يميل الحوض بشكل غير طبيعي أثناء المشي بسبب ضعف عضلات الأرداف الجانبية. وفي حالات الإصابة الكاملة للعصب الوركي، يفقد المريض القدرة تماما على تحريك الكاحل وأصابع القدم، وهو ما يعرف طبيا بالقدم المتدلية، حيث يسقط مشط القدم للأسفل ولا يستطيع المريض رفعه، مما يجعله يتعثر أثناء المشي. يترافق ذلك مع فقدان الإحساس في معظم أجزاء الساق والقدم.
أعراض إصابة العصب الفخذي
إصابة العصب الفخذي تؤثر بشكل رئيسي على الجزء الأمامي من الساق. يلاحظ المريض ضمورا سريعا في العضلة الرباعية في مقدمة الفخذ خلال أسابيع قليلة من الإصابة. المثير للاهتمام أن المريض قد يظل قادرا على المشي على الأسطح المستوية باستخدام عضلات تعويضية أخرى تقفل مفصل الركبة، لكنه سيواجه انهيارا مفاجئا للركبة وعدم قدرة على تحمل الوزن عند محاولة صعود السلالم أو صعود التلال.
على الجانب الحسي، يفقد المريض الإحساس في منطقة محددة فوق الركبة من الداخل، وقد يمتد الشعور بالتنميل أو الوخز أو فقدان الإحساس الجزئي ليشمل الجزء الأمامي من الفخذ والجزء الداخلي من الساق وصولا إلى القدم.
| وجه المقارنة | إصابة العصب الوركي الضفيرة العجزية | إصابة العصب الفخذي |
|---|---|---|
| العضلات المتأثرة بشكل رئيسي | عضلات الأرداف، العضلات الخلفية للفخذ، جميع عضلات الساق والقدم | العضلة الرباعية الرؤوس في مقدمة الفخذ |
| التأثير على المشي | تدلي القدم، تعثر مستمر، ميلان الحوض، إرجاع الجذع للخلف | انهيار الركبة عند صعود السلالم، صعوبة في فرد الساق |
| المناطق الفاقدة للإحساس | الجزء الخلفي من الفخذ، أسفل الركبة، كامل القدم | الجزء الأمامي من الفخذ، الجزء الداخلي من الساق |
| الأجهزة التعويضية المقترحة | دعامة الكاحل والقدم لمنع السقوط | دعامة الركبة والكاحل لمنع انثناء الركبة المفاجئ |
التشخيص الدقيق وتقييم تلف الأعصاب
لا يعتمد أطباء جراحة العظام والأعصاب على الأعراض الظاهرية فقط، بل يقومون بإجراء سلسلة من الفحوصات الدقيقة لتحديد موقع الإصابة بدقة ودرجة التلف الحاصل في الألياف العصبية.
الفحص السريري الحركي والحسي
يبدأ التشخيص بفحص سريري شامل يقيم فيه الطبيب قوة كل مجموعة عضلية على حدة باستخدام مقاييس طبية عالمية. يتم اختبار ردود الفعل العصبية، مثل منعكس الركبة ومنعكس الكاحل، والتي تختفي أو تضعف بشدة في حالات الإصابة. كما يقوم الطبيب برسم خريطة دقيقة للمناطق التي فقدت الإحساس باستخدام أدوات طبية مخصصة لاختبار اللمس والألم والحرارة.
تخطيط كهربية العضل ودراسة توصيل العصب
تعتبر الفحوصات الكهربية للأعصاب والعضلات الأداة الذهبية في تشخيص إصابات الأعصاب المحيطية. يتم استخدام أقطاب كهربائية دقيقة لقياس سرعة وقوة الإشارات الكهربائية التي تمر عبر العصب المريض ومقارنتها بالعصب السليم. تساعد هذه الاختبارات الطبيب في التفريق بين الإصابات التي تحدث في جذور الأعصاب بجوار الحبل الشوكي، وتلك التي تحدث في الضفيرة العصبية، أو في العصب الطرفي نفسه. كما توفر هذه الفحوصات نقطة مرجعية هامة لمتابعة علامات تعافي العصب وإعادة نموه في الأشهر اللاحقة.
خيارات العلاج والتدخل الجراحي
يعتمد قرار العلاج على عدة عوامل أهمها نوع الإصابة، وما إذا كان العصب مقطوعا بالكامل أم مجرد مضغوط، والمدة الزمنية التي مرت منذ وقوع الإصابة. يتطلب علاج هذه الحالات خبرة دقيقة في الجراحة الميكروسكوبية للأعصاب.
متى تكون الجراحة ضرورية
تعتبر الجراحة الفورية أو المبكرة ضرورية في حالات الجروح النافذة المفتوحة حيث يكون هناك اشتباه قوي بقطع العصب. كما يتدخل الجراحون بشكل عاجل في حالات الأورام الدموية المتضخمة التي تضغط على العصب الفخذي لإنقاذ العصب من التلف الدائم. أما في حالات الإصابات المغلقة الناتجة عن الشد أو الكدمات والتي لا تظهر تحسنا سريريا أو في تخطيط الأعصاب بعد مرور عدة أشهر، فإن الاستكشاف الجراحي يصبح الخيار الأمثل لتقييم حالة العصب ومحاولة إصلاحه.
تحرير العصب من التليفات
في بعض الحالات، وخاصة بعد كسور الحوض أو العمليات الجراحية السابقة، ينمو نسيج ندبي ليفي صلب يحيط بالعصب ويخنقه، مما يمنع الإشارات العصبية من المرور ويوقف نمو العصب. في هذه الجراحة، يستخدم الجراح الميكروسكوب الجراحي وأدوات بالغة الدقة لتسليك العصب وإزالة هذه الأنسجة المتليفة من حوله، مما يتيح للعصب مساحة للتعافي واستعادة وظيفته.
الخياطة المباشرة للعصب المقطوع
إذا تم اكتشاف قطع كامل في العصب، وكان من الممكن تقريب طرفي العصب المقطوعين دون إحداث شد أو توتر عليهما، يقوم الجراح بإجراء خياطة ميكروسكوبية دقيقة للغلاف الخارجي للعصب باستخدام خيوط جراحية أرفع من شعرة الإنسان. يتطلب هذا الإجراء مهارة فائقة لضمان محاذاة الحزم العصبية الداخلية بشكل صحيح لتنمو في مسارها الطبيعي. قد يتطلب الأمر وضع المفاصل في وضعيات معينة لتقليل الشد على منطقة الخياطة.
زراعة وتطعيم الأعصاب
عندما يكون هناك جزء مفقود من العصب أو تلف شديد لمسافة طويلة لا تسمح بالخياطة المباشرة، يلجأ الجراحون إلى تقنية ترقيع الأعصاب. يتم أخذ جزء من عصب حسي أقل أهمية غالبا من الساق واستخدامه كجسر لربط طرفي العصب الحركي المتضرر. نظرا للقطر الكبير للعصب الوركي والفخذي، قد يتطلب الأمر استخدام عدة كابلات عصبية لملء الفجوة. تعمل هذه الرقع العصبية كأنابيب توجيهية تسمح للألياف العصبية السليمة بالنمو عبرها للوصول إلى العضلات المستهدفة.
التعافي وإعادة التأهيل بعد جراحة الأعصاب
لا تنتهي رحلة العلاج بانتهاء العملية الجراحية، بل تبدأ مرحلة جديدة لا تقل أهمية وهي مرحلة التعافي وإعادة التأهيل. نمو الأعصاب عملية بيولوجية بطيئة جدا، وتتطلب صبرا والتزاما كبيرا من المريض.
التثبيت والحماية في الأسابيع الأولى
بعد الجراحة مباشرة، يجب حماية منطقة اتصال العصب الدقيقة من أي شد قد يمزق الخيوط الميكروسكوبية. يتم وضع الطرف السفلي في جبس أو دعامة مخصصة تثبت المفاصل في وضعية معينة لمدة تتراوح بين ثلاثة إلى أربعة أسابيع. على سبيل المثال، في جراحات العصب الوركي قد يتم تثبيت الركبة في وضعية الانثناء، بينما في جراحات العصب الفخذي يتم تثبيت مفصل الورك.
العلاج الطبيعي واستعادة الحركة
بمجرد السماح بتحريك الطرف، يبدأ برنامج مكثف للعلاج الطبيعي. في البداية، يركز المعالج الفيزيائي على تحريك المفاصل بشكل سلبي لمنع تيبسها وللحفاظ على مرونة العضلات المشلولة. مع تقدم الوقت وبدء وصول الإشارات العصبية، يتم إدخال تمارين التقوية التدريجية والتحفيز الكهربائي للعضلات لمنع ضمورها لحين وصول العصب إليها.
استخدام الدعامات والأجهزة التعويضية
نظرا لأن تعافي العصب يستغرق أشهرا طويلة، يحتاج المريض إلى أجهزة مساعدة تمكنه من المشي بأمان خلال هذه الفترة. في حالات إصابة العصب الوركي، تعتبر دعامة الكاحل والقدم البلاستيكية ضرورية جدا لمنع سقوط القدم وتسهيل المشي. أما في إصابات العصب الفخذي، قد يحتاج المريض إلى دعامة طويلة للركبة مزودة بقفل لمنع الركبة من الانثناء المفاجئ أثناء الوقوف وتحمل الوزن.
من المهم أن يعلم المريض أن الألياف العصبية تنمو بمعدل يقارب مليمترا واحدا في اليوم، أي ما يعادل بوصة واحدة في الشهر. يقوم الطبيب بمتابعة هذا النمو عبر الفحص السريري وتخطيط الأعصاب الدوري. إذا لم تستجب العضلات بعد مرور عام إلى عام ونصف، قد يتم التفكير في جراحات بديلة كنقل الأوتار أو دمج المفاصل لتحسين الوظيفة الحركية.
الأسئلة الشائعة
ما هي الضفيرة العجزية وما وظيفتها الأساسية
الضفيرة العجزية هي شبكة من الأعصاب المتشابكة تقع في عمق الحوض، تتكون من جذور الأعصاب الخارجة من أسفل العمود الفقري. وظيفتها الأساسية هي إرسال الأوامر الحركية واستقبال الإحساس من عضلات الأرداف والجزء الخلفي من الفخذ وكامل الساق والقدم، مما يسمح لنا بالوقوف والمشي والحفاظ على توازن الحوض.
كيف أعرف أنني مصاب بتلف في العصب الفخذي
تشمل العلامات التحذيرية لتلف العصب الفخذي ضعفا ملحوظا وضمورا في العضلة الأمامية للفخذ، وصعوبة بالغة في صعود السلالم أو النهوض من الكرسي، وشعورا بأن الركبة غير ثابتة وقد تنهار وتثنى فجأة عند المشي. يصاحب ذلك تنميل أو فقدان للإحساس في الجزء الأمامي من الفخذ والداخلي من الساق.
هل يمكن أن يشفى العصب الوركي المقطوع بدون جراحة
إذا كان العصب الوركي مقطوعا بالكامل نتيجة إصابة نافذة أو حادث، فإنه لا يمكن أن يشفى ويلتئم من تلقاء نفسه. التدخل الجراحي الميكروسكوبي لخياطة العصب أو ترقيعه يعتبر الخيار الوحيد لإعادة توصيل المسار العصبي والسماح للألياف بالنمو مجددا نحو العضلات.
مدة شفاء العصب الفخذي بعد العملية الجراحية
تعتمد مدة الشفاء على مستوى الإصابة والمسافة التي يجب أن ينموها العصب ليصل إلى العضلة. ينمو العصب بمعدل مليمتر واحد يوميا. لذلك، قد يستغرق الأمر من عدة أشهر إلى أكثر من عام لملاحظة تحسن ملحوظ في قوة العضلة الرباعية، وتتطلب هذه الفترة التزاما تاما بالعلاج الطبيعي.
ما هو تخطيط الأعصاب وهل هو مؤلم
تخطيط كهربية العضل ودراسة توصيل العصب هو فحص طبي يستخدم لتقييم صحة الأعصاب والعضلات. يتضمن الفحص إرسال نبضات كهربائية خفيفة عبر الجلد وإدخال إبر دقيقة جدا في العضلات لقياس نشاطها. قد يسبب الفحص انزعاجا بسيطا أو شعورا بالوخز، لكنه محتمل جدا ويعتبر خطوة حاسمة للتشخيص الدقيق.
أسباب تدلي القدم أو سقوط مشط القدم
يحدث تدلي القدم غالبا بسبب إصابة العصب الشظوي العام، وهو أحد الفروع الرئيسية للعصب الوركي. عندما يتضرر هذا العصب، تفقد العضلات المسؤولة عن رفع مشط القدم للأعلى قدرتها على الانقباض، مما يؤدي إلى تدلي القدم أثناء المشي واضطرار المريض لرفع ركبته عاليا لتجنب تعثر أصابعه بالأرض.
دور العلاج الطبيعي في إصابات الأعصاب الطرفية
يلعب العلاج الطبيعي دورا محوريا لا غنى عنه. فهو لا يسرع من نمو العصب نفسه، ولكنه يحافظ على مرونة المفاصل ويمنع تيبسها، ويحافظ على الدورة الدموية في العضلات المشلولة ويقلل من ضمورها قدر الإمكان، مما يضمن أن العضلات ستكون جاهزة للعمل بمجرد وصول الإشارات العصبية إليها بعد التعافي.
هل تؤثر إصابات الحوض على القدرة على المشي مستقبلا
نعم، يمكن لكسور الحوض المعقدة أن تسبب شدا أو تمزقا في أعصاب الضفيرة العجزية. إذا لم يتم تشخيص وعلاج هذه الإصابات العصبية بشكل صحيح، قد تؤدي إلى ضعف دائم في عضلات الساق أو الأرداف، مما يؤثر على نمط المشي الطبيعي ويستلزم استخدام دعامات أو أجهزة مساعدة مدى الحياة.
متى يتم اللجوء لعمليات نقل الأوتار
يتم اللجوء لعمليات نقل الأوتار كحل نهائي إذا مرت فترة طويلة تتراوح بين 12 إلى 18 شهرا بعد إصابة العصب أو بعد الجراحة ولم يحدث أي تحسن في حركة العضلات. في هذه الجراحة، يقوم الطبيب بنقل وتر عضلة سليمة تعمل وتوصيله بمكان العضلة المشلولة لتعويض الوظيفة المفقودة، مثل نقل وتر لرفع القدم المتدلية.
كيفية النوم والجلوس بشكل آمن بعد جراحة الأعصاب
بعد الجراحة، سيوجهك الطبيب لوضعيات محددة لتجنب الشد على العصب المرمم. غالبا ما يُنصح بالنوم على الظهر مع وضع وسائد تحت الركبتين للحفاظ عليهما في وضعية انثناء خفيف إذا كانت الإصابة في العصب الوركي. يجب تجنب الجلوس لفترات طويلة أو وضع ساق فوق أخرى لتجنب الضغط المباشر على مسار الأعصاب المتعافية.