آلام الجذور العصبية في الجذع والأطراف السفلية دليل شامل للمرضى
الخلاصة الطبية
آلام الجذور العصبية هي حالة تحدث عندما تتعرض الأعصاب الخارجة من الحبل الشوكي للضغط أو التلف، مما يسبب ألمًا وخدرًا وضعفًا في الجذع والأطراف السفلية. يشمل العلاج الراحة والأدوية والعلاج الطبيعي، وقد تتطلب الحالات الشديدة التدخل الجراحي تحت إشراف الأستاذ الدكتور محمد هطيف.
الخلاصة الطبية السريعة: آلام الجذور العصبية هي حالة تحدث عندما تتعرض الأعصاب الخارجة من الحبل الشوكي للضغط أو التلف، مما يسبب ألمًا وخدرًا وضعفًا في الجذع والأطراف السفلية. يشمل العلاج الراحة والأدوية والعلاج الطبيعي، وقد تتطلب الحالات الشديدة التدخل الجراحي تحت إشراف الأستاذ الدكتور محمد هطيف.
مقدمة
تُعد آلام الجذور العصبية، المعروفة أيضًا باسم "الاعتلال الجذري"، من الحالات الشائعة التي تؤثر على جودة حياة الكثيرين. تنشأ هذه الآلام عندما تتعرض الجذور العصبية التي تخرج من الحبل الشوكي للضغط أو الالتهاب أو التلف، مما يؤدي إلى مجموعة من الأعراض المزعجة التي قد تمتد من الجذع إلى الأطراف السفلية. يمكن أن يكون مصدر هذه المشكلة في العمود الفقري نفسه، نتيجة لأسباب متعددة مثل الانزلاق الغضروفي، الأورام، أو تمزق الجذور العصبية.
في الأطراف السفلية، تظهر هذه المشاكل بشكل متكرر، وتتطلب فهمًا دقيقًا للعلاقة بين العضلات المختلفة وردود الفعل والمناطق الحسية في الساقين والقدمين ومستوياتها العصبية (مستويات الحبل الشوكي). هذا الفهم العميق هو مفتاح الكشف عن مشاكل العمود الفقري وتحديد موقعها بدقة وسهولة.
يهدف هذا الدليل الشامل إلى تقديم معلومات مفصلة ومبسطة للمرضى حول آلام الجذور العصبية في الجذع والأطراف السفلية. سنتناول الأسباب، الأعراض، طرق التشخيص الحديثة، وخيارات العلاج المتاحة، بالإضافة إلى نصائح حول التعافي والوقاية. إن فهمك لهذه الحالة سيمكنك من اتخاذ قرارات مستنيرة بشأن صحتك.
يُعد الأستاذ الدكتور محمد هطيف من أبرز خبراء جراحة العظام والعمود الفقري في صنعاء واليمن، بخبرته الواسعة في تشخيص وعلاج حالات الجذور العصبية المعقدة. يلتزم الدكتور هطيف بتقديم رعاية طبية عالية الجودة، مستخدمًا أحدث التقنيات والأساليب لضمان أفضل النتائج لمرضاه. إن خبرته العميقة في هذا المجال تجعله المرجع الأول للعديد من المرضى الذين يعانون من هذه الحالات.
التشريح العصبي للعمود الفقري والجذع والأطراف السفلية
لفهم آلام الجذور العصبية، من الضروري أن نلقي نظرة سريعة على التشريح الأساسي للعمود الفقري والجهاز العصبي المرتبط به. يتكون العمود الفقري من فقرات تحمي الحبل الشوكي، وهو حزمة من الأعصاب تمتد من الدماغ إلى أسفل الظهر. تخرج من الحبل الشوكي أزواج من الجذور العصبية على كل مستوى فقري، وتنتشر هذه الجذور لتغذي العضلات وتوفر الإحساس لمناطق محددة من الجلد.
تُعرف المناطق الجلدية التي يغذيها جذر عصبي واحد بالـ "ديرماتومات" (Dermatomes)، بينما تُعرف مجموعات العضلات التي يغذيها جذر عصبي واحد بالـ "مايوتومات" (Myotomes). عندما يتعرض جذر عصبي للضغط أو التلف، تظهر الأعراض عادةً في الديرماتوم والمايوتوم المرتبطين بذلك الجذر.
مستويات الأعصاب في الجذع والأطراف السفلية:
تُقسم المستويات العصبية في العمود الفقري إلى مناطق مختلفة، وكل منطقة مسؤولة عن وظائف محددة:
- المستويات العصبية الصدرية (T2-T12): تغذي عضلات الجذع وتوفر الإحساس للصدر والبطن.
- المستويات العصبية القطنية (L1-L5): تغذي عضلات الورك والفخذ والساق والقدم، وتوفر الإحساس لهذه المناطق.
- المستويات العصبية العجزية (S1-S4): تغذي عضلات الساق والقدم، وتتحكم في وظائف المثانة والأمعاء، وتوفر الإحساس للمناطق الخلفية من الساق والقدم ومنطقة الشرج.
يُعد فهم هذه العلاقة التشريحية العصبية أمرًا حيويًا للأطباء لتحديد موقع المشكلة بدقة. على سبيل المثال، إذا كان المريض يعاني من ضعف في عضلات معينة أو خدر في منطقة جلدية محددة، يمكن للطبيب ربط هذه الأعراض بجذر عصبي معين، مما يوجه عملية التشخيص والعلاج.
جدول موجز للمستويات العصبية ووظائفها الرئيسية:
| المستوى العصبي | العضلات الرئيسية التي يتم اختبارها | ردود الفعل (المنعكسات) | المناطق الحسية (الديرماتومات) |
|---|---|---|---|
| T2-T12 | عضلات ما بين الأضلاع، المستقيم البطني | لا توجد منعكسات محددة | الصدر والبطن (T4 الحلمة، T10 السرة) |
| L1-L3 | العضلة الحرقفية القطنية، العضلة الرباعية، مجموعة العضلات المقربة | لا توجد منعكسات محددة (باستثناء منعكس الرضفة L2-L4) | الجزء الأمامي العلوي من الفخذ (L1)، منتصف الفخذ (L2)، الجزء الأمامي السفلي من الفخذ (L3) |
| L4 | العضلة الظنبوبية الأمامية | منعكس الرضفة (L2-L4، بشكل رئيسي L4) | الجانب الأنسي للساق والقدم |
| L5 | باسطة إبهام القدم الطويلة، باسطة الأصابع الطويلة والقصيرة، العضلة الألوية الوسطى | منعكس الظنبوب الخلفي (يصعب استثارته) | الجانب الوحشي للساق وظهر القدم |
| S1 | الشظوية الطويلة والقصيرة، عضلات الساق الخلفية (الربلة)، العضلة الألوية الكبرى | منعكس وتر أخيل | الجانب الوحشي وأسفل القدم |
| S2-S4 | العضلات الداخلية للقدم، العضلة العاصرة الشرجية | منعكس الشرج السطحي (S2-S4) | حول منطقة الشرج (S2 الحلقة الخارجية، S3 الحلقة الوسطى، S4-S5 الحلقة الداخلية) |
هذا الجدول يوفر نظرة عامة مبسطة، ولكن في الواقع، هناك تداخل كبير في تغذية الأعصاب، مما يجعل التشخيص الدقيق تحديًا يتطلب خبرة الأستاذ الدكتور محمد هطيف.
الأسباب وعوامل الخطر
تتعدد الأسباب الكامنة وراء آلام الجذور العصبية في الجذع والأطراف السفلية، وتتراوح بين الحالات الشائعة إلى الأقل شيوعًا. فهم هذه الأسباب يساعد في تحديد أفضل مسار للعلاج.
الانزلاق الغضروفي (الديسك)
يُعد الانزلاق الغضروفي أحد الأسباب الأكثر شيوعًا لضغط الجذور العصبية. تقع الأقراص الغضروفية بين فقرات العمود الفقري وتعمل كممتص للصدمات. عندما ينزلق القرص أو يتمزق، يمكن أن يضغط على الجذر العصبي المجاور، مما يسبب ألمًا حادًا (عرق النسا إذا كان في الطرف السفلي)، خدرًا، وضعفًا. غالبًا ما يحدث الانزلاق الغضروفي بسبب رفع الأثقال بشكل غير صحيح، أو حركات مفاجئة، أو التآكل الطبيعي المرتبط بالعمر.
تضيق القناة الشوكية
يحدث تضيق القناة الشوكية عندما تضيق المساحة المحيطة بالحبل الشوكي والجذور العصبية. يمكن أن يكون هذا التضيق بسبب نمو العظام (نتوءات عظمية أو نتوءات عظمية)، أو سماكة الأربطة، أو الانزلاق الغضروفي، أو مزيج من هذه العوامل. يؤدي التضيق إلى ضغط على الجذور العصبية، خاصة عند الوقوف أو المشي، مما يسبب ألمًا وخدرًا وضعفًا في الأطراف السفلية.
الأورام
على الرغم من أنها أقل شيوعًا من الانزلاق الغضروفي أو التضيق، إلا أن الأورام التي تنمو داخل أو بالقرب من العمود الفقري يمكن أن تضغط على الجذور العصبية. يمكن أن تكون هذه الأورام حميدة أو خبيثة. يعتمد العلاج على نوع الورم وموقعه وحجمه، وقد يشمل الجراحة أو العلاج الإشعاعي أو الكيميائي.
تمزق الجذور العصبية
في بعض الحالات، قد تتعرض الجذور العصبية للتمزق (Avulsion)، وهو انفصال الجذر عن الحبل الشوكي. يحدث هذا عادةً نتيجة لإصابات الرضوض الشديدة، مثل حوادث السيارات أو السقوط من ارتفاع. غالبًا ما يؤدي تمزق الجذر العصبي إلى ضعف شديد أو شلل في العضلات التي يغذيها، وقد يتطلب جراحة معقدة لإعادة توصيل الأعصاب أو ترميمها.
التهاب المفاصل ونتوءات العظام
يمكن أن يؤدي التهاب المفاصل التنكسي (الفُصال العظمي) في العمود الفقري إلى تكوّن نتوءات عظمية (Osteophytes) على الفقرات. هذه النتوءات يمكن أن تضيق القناة الشوكية أو الفتحات التي تخرج منها الجذور العصبية (الثقوب العصبية)، مما يسبب ضغطًا على الأعصاب.
انزلاق الفقرات (Spondylolisthesis)
يحدث انزلاق الفقرات عندما تنزلق فقرة واحدة إلى الأمام أو الخلف فوق الفقرة التي تحتها. هذا الانزلاق يمكن أن يضغط على الجذور العصبية ويسبب ألمًا في الظهر والأطراف السفلية.
الصدمات والإصابات
الإصابات المباشرة للعمود الفقري، مثل الكسور أو الخلع، يمكن أن تؤدي إلى تلف الجذور العصبية بشكل مباشر أو غير مباشر بسبب النزيف أو التورم أو عدم استقرار العمود الفقري.
العدوى والالتهابات
بعض الالتهابات، مثل التهاب القرص الفقري (Diskitis) أو التهاب العظم والنقي (Osteomyelitis) في الفقرات، يمكن أن تسبب تورمًا وضغطًا على الجذور العصبية. كما أن بعض الأمراض الالتهابية المزمنة، مثل التهاب الفقار اللاصق، يمكن أن تؤثر على العمود الفقري وتؤدي إلى مشاكل عصبية.
عوامل الخطر العامة
- العمر: تزداد احتمالية الإصابة بالانزلاق الغضروفي وتضيق القناة الشوكية مع التقدم في العمر.
- المهنة: الوظائف التي تتطلب رفع أثقال متكرر، أو حركات التواء، أو اهتزازات، تزيد من خطر الإصابة.
- السمنة: الوزن الزائد يزيد الضغط على العمود الفقري.
- نمط الحياة المستقر: قلة النشاط البدني وضعف عضلات الظهر والبطن يمكن أن يزيد من خطر الإصابة.
- التدخين: يقلل التدخين من تدفق الدم إلى الأقراص الفقرية، مما يسرع من عملية التنكس.
يعتمد الأستاذ الدكتور محمد هطيف على تقييم شامل لتحديد السبب الدقيق لآلام الجذور العصبية، مما يمكنه من وضع خطة علاجية فعالة ومخصصة لكل مريض.
الأعراض
تتنوع أعراض آلام الجذور العصبية بشكل كبير، وتعتمد بشكل أساسي على الجذر العصبي المتأثر ومستوى الضغط أو التلف الحاصل. يمكن أن تظهر الأعراض في الجذع أو الأطراف السفلية، وقد تكون خفيفة أو شديدة، ومتقطعة أو مستمرة.
الألم (عرق النسا)
الألم هو العرض الأكثر شيوعًا. غالبًا ما يوصف بأنه ألم حاد، حارق، أو كهربائي ينتشر على طول مسار الجذر العصبي المتأثر.
*
في الجذع:
قد يشعر المريض بألم حول الصدر أو البطن، وقد يزداد سوءًا مع السعال أو العطس أو الإجهاد.
*
في الأطراف السفلية:
يُعرف هذا الألم عادةً باسم "عرق النسا"، وينتشر من الأرداف إلى الجزء الخلفي من الفخذ، وقد يصل إلى الساق والقدم. يمكن أن يكون الألم أسوأ في وضعيات معينة، مثل الجلوس أو الوقوف لفترات طويلة.
الخدر والتنميل (Parasthesia)
يشعر المرضى غالبًا بالخدر (فقدان الإحساس) أو التنميل (إحساس بالوخز أو الدبابيس والإبر) في المنطقة الجلدية التي يغذيها الجذر العصبي المتأثر (الديرماتوم).
*
T4:
خدر حول خط الحلمة.
*
T10:
خدر حول منطقة السرة.
*
L1-L3:
خدر في الجزء الأمامي من الفخذ.
*
L4:
خدر في الجانب الأنسي للساق والقدم.
*
L5:
خدر في الجانب الوحشي للساق وظهر القدم.
*
S1:
خدر في الجانب الوحشي وأسفل القدم.
*
S2-S5:
خدر حول منطقة الشرج والأعضاء التناسلية.
الضعف العضلي (Motor Weakness)
يمكن أن يؤدي ضغط الجذر العصبي إلى ضعف في العضلات التي يغذيها (المايوتوم). هذا الضعف قد يؤثر على القدرة على أداء حركات معينة.
*
T5-T12:
ضعف في عضلات البطن. علامة بيفور (Beevor's sign) هي علامة سريرية تُظهر ضعفًا غير متماثل في عضلات البطن، حيث تتحرك السرة للأعلى عند محاولة رفع الجذع قليلًا، مما يشير إلى إصابة في الجذور العصبية T10-T12.
*
L1-L3:
ضعف في ثني الورك (العضلة الحرقفية القطنية) أو مد الركبة (العضلة الرباعية).
*
L4:
ضعف في رفع القدم لأعلى (العضلة الظنبوبية الأمامية)، مما قد يؤدي إلى "سقوط القدم" (Foot Drop) أو مشية الساق المرتفعة (Steppage Gait).
*
L5:
ضعف في رفع إبهام القدم أو الأصابع الأخرى للأعلى (باسطة إبهام القدم الطويلة وباسطة الأصابع الطويلة والقصيرة).
*
S1:
ضعف في ثني القدم لأسفل (عضلات الساق الخلفية) أو قلب القدم للخارج (العضلات الشظوية)، مما يؤثر على القدرة على الوقوف على أطراف الأصابع.
*
S2-S4:
ضعف في العضلات الداخلية للقدم، وقد يؤثر على وظائف المثانة والأمعاء.
فقدان ردود الفعل (المنعكسات)
يمكن أن يؤثر ضغط الجذر العصبي على ردود الفعل العميقة للأوتار (Deep Tendon Reflexes).
*
منعكس الرضفة (L4):
قد يضعف أو يغيب إذا تأثر الجذر العصبي L4.
*
منعكس وتر أخيل (S1):
قد يضعف أو يغيب بشكل ملحوظ إذا تأثر الجذر العصبي S1.
أعراض أخرى
- تشنجات عضلية: قد تحدث تشنجات في العضلات المتأثرة.
- تغيرات في الإحساس بالحرارة أو البرودة: قد يشعر المريض بتغير في قدرته على تمييز درجات الحرارة.
- مشاكل في المثانة أو الأمعاء: في الحالات الشديدة التي تؤثر على الجذور العصبية السفلية (S2-S4)، قد يعاني المريض من صعوبة في التحكم بالمثانة أو الأمعاء (متلازمة ذيل الفرس)، وهي حالة طارئة تتطلب تدخلاً طبيًا فوريًا.
من المهم جدًا عدم تجاهل هذه الأعراض وطلب المشورة الطبية. يمتلك الأستاذ الدكتور محمد هطيف الخبرة اللازمة لتقييم الأعراض بدقة وتحديد الجذر العصبي المتأثر، مما يمهد الطريق لتشخيص وعلاج فعال.
التشخيص
يُعد التشخيص الدقيق لآلام الجذور العصبية حجر الزاوية في تحديد العلاج المناسب. يعتمد الأستاذ الدكتور محمد هطيف على نهج شامل يجمع بين الفحص السريري الدقيق، والتقييم العصبي المتعمق، واستخدام أحدث تقنيات التصوير والتشخيص الكهربائي.
التاريخ المرضي والفحص السريري
تبدأ عملية التشخيص بأخذ تاريخ مرضي مفصل من المريض، حيث يسأل الدكتور هطيف عن:
* طبيعة الألم وموقعه وانتشاره وشدته.
* متى بدأت الأعراض وما الذي يزيدها أو يخففها.
* وجود أي خدر، تنميل، أو ضعف عضلي.
* تاريخ الإصابات السابقة أو الحالات الطبية الأخرى.
بعد ذلك، يقوم الدكتور هطيف بإجراء فحص سريري شامل، والذي يتضمن:
*
تقييم المشية والوضعية:
ملاحظة كيفية وقوف المريض ومشيه، فقد تكشف عن ضعف عضلي أو ألم.
*
فحص نطاق حركة العمود الفقري والأطراف:
تحديد أي قيود أو ألم أثناء الحركة.
*
فحص الجس:
لتحديد مناطق الألم أو الحساسية.
الفحص العصبي
يُعد الفحص العصبي جزءًا أساسيًا من التشخيص، حيث يساعد في تحديد مستوى الجذر العصبي المتأثر. يشمل هذا الفحص:
اختبار قوة العضلات (Motor Testing)
يقوم الدكتور هطيف بتقييم قوة العضلات المرتبطة بكل مستوى عصبي. يطلب من المريض أداء حركات معينة ضد مقاومة، ويقارن القوة بين الجانبين.
*
المستويات الصدرية (T2-T12):
*
عضلات ما بين الأضلاع:
يصعب تقييمها بشكل فردي.
*
العضلة المستقيمة البطنية (T5-T12):
يتم اختبارها باستخدام "علامة بيفور" (Beevor's sign). يطلب من المريض القيام بنصف جلوس، ويلاحظ حركة السرة. إذا تحركت للأعلى، فهذا يشير إلى ضعف في الجزء السفلي من العضلات البطنية، وغالبًا ما يكون بسبب آفة في T10-T12.
*
المستويات القطنية والعجزية (L1-S1):
*
العضلة الحرقفية القطنية (T12-L3):
ثني الورك. يطلب من المريض الجلوس على حافة الطاولة ورفع الفخذ ضد مقاومة.
*
العضلة الرباعية (L2-L4):
مد الركبة. يطلب من المريض الوقوف من وضع القرفصاء أو مد الركبة ضد مقاومة. قد تظهر "تأخر المد" (Extension Lag) في آخر 10-15 درجة من المد، مما يشير إلى ضعف.
*
مجموعة العضلات المقربة للورك (L2-L4):
تقريب الساقين ضد مقاومة.
*
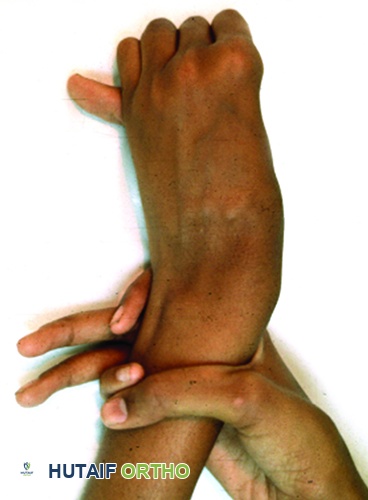
العضلة الظنبوبية الأمامية (L4):
رفع القدم لأعلى وقلبها للداخل. يطلب من المريض المشي على كعبيه أو رفع القدم ضد مقاومة.
*
باسطة إبهام القدم الطويلة (L5):
رفع إبهام القدم لأعلى ضد مقاومة.
*
باسطة الأصابع الطويلة والقصيرة (L5):
رفع الأصابع الأخرى لأعلى ضد مقاومة.
*
العضلة الألوية الوسطى (L5):
إبعاد الورك. يطلب من المريض الاستلقاء على جانبه وإبعاد ساقه ضد مقاومة.
*
العضلات الشظوية الطويلة والقصيرة (S1):
ثني القدم لأسفل وقلبها للخارج. يطلب من المريض المشي على الجوانب الأنسية لقدميه أو ثني القدم لأسفل وقلبها للخارج ضد مقاومة.
*
عضلات الساق الخلفية (Gastrocnemius-Soleus) (S1-S2):
ثني القدم لأسفل. يطلب من المريض المشي على أطراف أصابعه أو القفز على كرة القدم.
*
العضلة الألوية الكبرى (S1):
مد الورك. يطلب من المريض الوقوف من وضعية الجلوس بدون استخدام اليدين أو مد الورك ضد مقاومة وهو مستلقٍ على بطنه.
اختبار ردود الفعل (Reflex Testing)
يتم اختبار ردود الفعل العميقة للأوتار لتقييم سلامة المسارات العصبية.
*
منعكس الرضفة (Patellar Tendon Reflex) (L2-L4، بشكل رئيسي L4):
يضرب الوتر أسفل الرضفة.
*
منعكس وتر أخيل (Achilles Tendon Reflex) (S1):
يضرب وتر أخيل خلف الكاحل.
*
منعكس الشرج السطحي (Anal Reflex) (S2-S4):
لمس الجلد حول الشرج يسبب انقباض العضلة العاصرة الشرجية.
اختبار الإحساس (Sensory Testing)
يتم تقييم الإحساس في مناطق الديرماتومات المختلفة باستخدام لمسة خفيفة، أو وخز، أو تمييز الحرارة والبرودة.
*
T4:
خط الحلمة.
*
T7:
الناتئ الرهابي (Xiphoid Process).
*
T10:
السرة.
*
T12:
منطقة الأربية (Groin).
*
L1:
شريط مائل على الجزء العلوي الأمامي من الفخذ.
*
L2:
شريط مائل على منتصف الفخذ.
*
L3:
شريط مائل على الجزء الأمامي من الفخذ فوق الرضفة مباشرة.
*
L4:
الجانب الأنسي للساق والقدم.
*
L5:
الجانب الوحشي للساق وظهر القدم.
*
S1:
الجانب الوحشي وجزء من السطح الأخمصي للقدم.
*
S2-S5:
حلقات متحدة المركز حول منطقة الشرج.
التصوير الطبي (Imaging Studies)
بعد الفحص السريري والعصبي، قد يطلب الدكتور هطيف بعض فحوصات التصوير لتأكيد التشخيص وتحديد السبب الدقيق للضغط العصبي.
*
الأشعة السينية (X-rays):
يمكن أن تكشف عن التغيرات العظمية، مثل التهاب المفاصل أو كسور الفقرات، ولكنها لا تظهر الأنسجة الرخوة مثل الأقراص أو الأعصاب.
*
التصوير بالرنين المغناطيسي (MRI):
هو الفحص الأكثر تفصيلاً للأنسجة الرخوة، ويمكنه الكشف عن الانزلاق الغضروفي، وتضيق القناة الشوكية، والأورام، والالتهابات التي تضغط على الجذور العصبية.
*
التصوير المقطعي المحوسب (CT Scan):
يوفر صورًا مفصلة للعظام، وهو مفيد في حالات كسور العمود الفقري أو تقييم النتوءات العظمية.
*
تصوير النخاع (Myelogram):
في بعض الحالات، قد يتم حقن صبغة تباين في السائل الشوكي قبل الأشعة السينية أو الأشعة المقطعية لإبراز الحبل الشوكي والجذور العصبية بشكل أفضل.
دراسات التوصيل العصبي وتخطيط كهربية العضل (Nerve Conduction Studies and Electromyography EMG/NCS)
تُستخدم هذه الاختبارات لتقييم وظيفة الأعصاب والعضلات.
*
دراسات التوصيل العصبي (NCS):
تقيس سرعة وقوة الإشارات الكهربائية التي تنتقل عبر الأعصاب. يمكن أن تساعد في تحديد ما إذا كان هناك تلف في الأعصاب وموقعه.
*
تخطيط كهربية العضل (EMG):
يتضمن إدخال إبر رفيعة في العضلات لتسجيل النشاط الكهربائي للعضلات أثناء الراحة وأثناء الانقباض. يمكن أن يكشف عن تلف الأعصاب الذي يؤثر على العضلات.
من خلال هذه الأدوات التشخيصية المتقدمة، يتمكن الأستاذ الدكتور محمد هطيف من تقديم تشخيص دقيق وشامل، مما يضمن وضع خطة علاجية مخصصة وفعالة لتحقيق أفضل النتائج للمريض.
العلاج
يهدف علاج آلام الجذور العصبية إلى تخفيف الألم، واستعادة الوظيفة العصبية، ومنع تكرار المشكلة. يعتمد الأستاذ الدكتور محمد هطيف على نهج متعدد الأوجه، يبدأ عادة بالعلاجات التحفظية، وينتقل إلى التدخلات الأكثر تقدمًا إذا لزم الأمر، مع التركيز على خطة علاجية مخصصة لكل مريض.
العلاج التحفظي (غير الجراحي)
معظم حالات آلام الجذور العصبية تستجيب جيدًا للعلاج التحفظي.
*
الراحة وتعديل النشاط:
يُنصح بالراحة لفترة قصيرة وتجنب الأنشطة التي تزيد الألم. قد يعني ذلك تجنب رفع الأثقال، أو الجلوس لفترات طويلة، أو الحركات الملتوية.
*
الأدوية:
*
مسكنات الألم التي لا تستلزم وصفة طبية (OTC):
مثل الأيبوبروفين والنابروكسين لتخفيف الألم والالتهاب.
*
مضادات الالتهاب غير الستيرويدية (NSAIDs):
أقوى من الأدوية التي لا تستلزم وصفة طبية، وتساعد في تقليل الالتهاب والألم.
*
مرخيات العضلات:
لتخفيف التشنجات العضلية المصاحبة.
*
الأدوية العصبية:
مثل الجابابنتين أو البريجابالين، التي تستخدم لعلاج الألم العصبي.
*
الستيرويدات الفموية:
في بعض الحالات، يمكن وصف دورة قصيرة من الستيرويدات لتقليل الالتهاب الحاد.
*
العلاج الطبيعي (Physical Therapy):
يُعد العلاج الطبيعي جزءًا حيويًا من التعافي. يشمل:
*
تمارين الإطالة والتقوية:
لتقوية عضلات الظهر والبطن والأطراف السفلية، وتحسين المرونة.
*
العلاج اليدوي:
تقنيات يدوية لتحسين حركة المفاصل وتخفيف ضغط الأعصاب.
*
الطرائق الفيزيائية:
مثل الحرارة، البرودة، الموجات فوق الصوتية، والتحفيز الكهربائي لتقليل الألم والالتهاب.
*
تعديل الوضعيات:
تعليم المريض الوضعيات الصحيحة للجلوس والوقوف والرفع.
*
حقن الستيرويد فوق الجافية (Epidural Steroid Injections):
يتم حقن الكورتيكوستيرويدات مباشرة في الفراغ فوق الجافية حول الجذور العصبية المتأثرة. تعمل هذه الحقن على تقليل الالتهاب وتخفيف الألم بشكل مؤقت، مما يسمح للمريض بالمشاركة بفعالية أكبر في العلاج الطبيعي.
*
علاجات بديلة:
مثل الوخز بالإبر، والتدليك، وتقويم العمود الفقري، ولكن يجب مناقشة هذه
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك